Стадии развития инфаркта с подъемом сегмента ST
Острейшая стадия STEMI
Сначала на кардиограмме появляется высокий коронарный T. Высокий коронарный T до подъема ST присутствует очень недолго, поэтому далеко не всегда удается его зарегистрировать. Затем происходит повышение сегмента ST, который сливается с высоким T.
Схема 2. Фрагменты ЭКГ в острейшую стадию STEMI
Острая стадия STEMI
Продолжается до 2-3 суток (иногда до 2 недель). Началом острой фазы считают появление зубца Q, который отражает формирование зоны некроза миокарда. По мере развития острой фазы зубец Q углубляется, а сегмент ST начинает снижаться к изолинии. Зубец T становится отрицательным.
Схема 3. Фрагмент ЭКГ в острую стадию STEMI
Подострая стадия STEMI.
Продолжается несколько недель. На ЭКГ регистрируют снижение сегмента ST до уровня изолинии. Одновременно формируется глубокий отрицательный зубец T.
Схема 4. Фрагмент ЭКГ в подострую стадию
Рубцовая стадия STEMI
Погибшие клетки миокарда замещаются соединительной тканью, что приводит к формированию рубца. Окружающие рубец участки миокарда компенсаторно гипертрофируются. Уменьшается количество отведений на ЭКГ, в которых регистрируются изменения, связанные с инфарктом. Зубец Q может стать менее глубоким, а зубец T возвращается к изолинии. Сформировавшаяся картина постинфарктного кардиосклероза на ЭКГ сохраняется в течение всей жизни пациента.
Иногда сегмент ST не достигает изолинии и остается повышенным практически на всю жизнь. Как правило, при этом комплекс QRS приобретает форму QS, что может свидетельствовать об образовании аневризмы сердца.
Схема 5. Фрагменты ЭКГ с постинфарктными изменениями
На схеме 5 слева представлен фрагмент кардиограммы, указывающий на перенесенный инфаркт миокарда. Справа представлен фрагмент кардиограммы, на которой сегмент ST не достиг изолнии и сформировался комплекс QS, переходящий в повышенный ST. Такая картина называется «застывшей ЭКГ» и указывает на постинфарктную аневризму сердца.
Лечение
Симптомы, которые сопровождают инфаркт миокарда весьма разнообразны. При подозрении на инфаркт миокарда
самым разумным действием будет срочное обращение к врачу, а не самодиагностика или самолечение. При инфаркте миокарда лечение должно начаться как можно раньше, необходимо сразу вызвать бригаду «Скорой помощи». До приезда бригады рекомендуется принять положение сидя, желательно на кресле со спинкой, или полулёжа. Тугую мешающую одежду расстёгивают, ослабляют галстук. Необходимо немедленно принять нитроглицерин под язык. Если в течение 5 минут боли уменьшиться повторить прием. Желательно разжевать 300 мг аспирина. Важно разжевать таблетку, иначе аспирин не подействует достаточно быстро. В случае остановки сердца немедленно начинают сердечно-лёгочную реанимацию. Её применение многократно увеличивает шансы больного на выживание. Пациентов с подозрением на инфаркт миокарда обязательно доставляют в клинику. После подтверждения диагноза лечение продолжается в отделении интенсивной терапии. Не стоит медлить с вызовом «скорой медицинской помощи», так как больного необходимо госпитализировать в стационар не позднее 6 часов от начала болевого приступа, чтобы избежать необратимых изменений миокарда и возможных ранних осложнений. Если есть возможность, то больного с инфарктом миокарда следует госпитализировать в стационар, где неотложно проведут коронарографию, а также проведут баллонную ангиопластику (раскрытие сосуда) и стентирование (имплантация металлического каркаса) пораженной артерии, то есть комплекс мероприятий, воздействующих непосредственно на причину сосудистой катастрофы.
Схема стационарного медикаментозного лечения инфаркта миокарда:
- Введение сильных обезболивающих. Как правило, используются наркотические средства.
- Введение препаратов, снижающих свертываемость крови и способствующих рассасыванию тромбов.
- Внутривенное введение нитроглицерина.
- Внутривенное введение препаратов, уменьшающих потребность миокарда в кислороде.
- Снижения артериального давления и уменьшения нагрузки на сердце.
- Оксигенация (подача увлажненного кислорода).
- Непрерывное мониторирование ЭКГ и контроль анализов крови.
В многопрофильной клинике ЦЭЛТ созданы условия для максимально эффективного лечения инфаркта миокарда и его последствий, имеется всё необходимое для борьбы с этим состоянием и возможными осложнениями.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Локализация инфаркта с подъемом ST
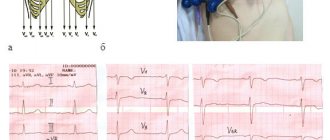
Изменения на кардиограммах при инфаркте с подъемом сегмента ST различаются в зависимости от того, в каком отделе сердца развивается инфаркт. Определить локализацию инфаркта можно по тому, в каких отведениях на ЭКГ зарегистрировано повышение ST, и в каких отведениях появилась реципрокная депрессия ST. В связи с этим вспомните, какие отведения соответствуют разным участкам миокарда. Посмотрите на схему 6.
Схема 6. Соответствие отведений кардиограммы разным участкам миокарда.
Источник схемы.
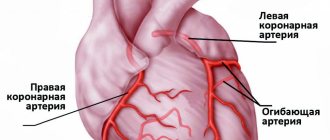
На схеме 7, приведенной ниже, показано расположение крупных коронарных артерий, окклюзия которых может приводить к трансмуральному инфаркту с соответствующей локализацией.
Схема 7. Крупные коронарные артерии
| Локализация инфаркта | Отведения с подъемом ST | Отведения с реципрокной депрессией ST |
| Межжелудочковая перегородка | V1-V2 | |
| Передняя стенка | V3-V4 | |
| Боковая стенка левого желудочка | I, aVL, V5-V6 | III, aVF |
| Нижняя стенка | II, III, aVF | I, aVL |
| Задняя стенка | V7-V9 | V1-V3 (и высокий R в V1-V3) |
| Правый желудочек | V1, III, II (STIII > STII), V3R — V5R | V2 |
В приведенной выше таблице указано, в каких отведениях регистрируются элевация или депрессия ST в зависимости от локализации STEMI. На практике инфаркт с подъемом ST, как правило, затрагивает больше одной области. Например, инфаркт межжелудочковой перегородки обычно сочетается с инфарктом передней стенки левого желудочка. В таком случае элевация ST будет не только в отведениях V1-V2, но и в V3-V4.
Рассмотрим варианты STEMI с разной локализацией.
Инфаркт межжелудочковой перегородки
Как уже было сказано выше, изолированный инфаркт перегородки — это редкое явление (обычно это инфаркт перегородки и передней стенки). Инфаркт перегородки развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD). На кардиограмме регистрируют элевацию ST в отведениях V1-V2.
Схема 8. Инфаркт межжелудочковой перегородки
ЭКГ 2. Инфаркт миокарда межжелудочковой перегородки
Источник ЭКГ.
На ЭКГ 2 на инфаркт межжелудочковой перегородки указывают патологические зубцы Q в отведениях V1-V2 и умеренная элевация ST в этих же отведениях. Судя по высоте ST и наличию зубцов Q, это подострая стадия инфаркта. Кроме того, в данном случае есть диффузная депрессия сегмента ST в отведениях I, II, V4-V6 в сочетании с элевацией ST в aVR. Это указывает на субэндокардиальную ишемию миокарда.
Факторы риска
Инфаркт миокарда может развиться стремительно без каких-либо внешних воздействий или стать следствием долгой болезни. Для некоторых людей вероятность развития сердечного приступа выше.
В зоне риска:
- курильщики;
- гипертоники;
- диабетики;
- пациенты с лишним весом;
- люди с нарушением липидного обмена;
- люди с гиподинамией и ведущие малоподвижный образ жизни;
- спортсмены в период подготовки к соревнованиям;
- пациенты с депрессией или находящиеся в состоянии хронического стресса;
- больные с почечной недостаточностью;
- страдающие псориазом и артритом;
- люди, уже перенесшие инфаркт ранее;
- наличие ментальных расстройств, сопровождаемых маниями, тревожностью, гиперактивностью;
- люди в возрасте старше 55(мужчины) и 65(женщины) лет.
Разница между возрастными рисками для мужчин и женщин объясняется существенными различиями в образе жизни, физической активности и привычке заботиться о здоровье. Как правило, мужчины, проходящие диспансеризацию и ведущие здоровый образ жизни, снижают показатели риска до женских.
Более того, для мужчин риск раннего инфаркта выше в несколько раз, а женщина до наступления менопаузы защищена на гормональном уровне — эстрогены обеспечивают высокую эластичность сосудов и уменьшают риск фатальных повреждений миокарда.
Инфаркт передней стенки
Инфаркт с подъемом ST в области передней стенки развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD). На кардиограмме регистрируют подъем ST в отведениях V3-V4. Реципрокное снижение ST происходит в нижних отведениях: III, aVF. В дальнейшем формируется патологический Q в V3-V4.
Схема 9. Инфаркт передней стенки
Инфаркт передней стенки, как правило не бывает изолированным и наиболее часто сочетается с инфарктом межжелудочковой перегородки и/или с инфарктом боковой стенки левого желудочка. Это определяется тем, что межжелудочковая перегородка и боковая стенка также кровоснабжаются левой передней нисходящей артерией (left anterior descending artery — LAD).
ЭКГ 3. Инфаркт перегородки, передней стенки и частично боковой стенки левого желудочка
Источник ЭКГ.
На ЭКГ 3 подъем ST в отведениях V1-V4, а также глубокие зубцы Q в V1-V2 указывают на инфаркт в области межжелудочковой перегородки (подъем ST в V1-V2) и передней стенки левого желудочка (подъем ST в V3-V4). В V2-V4 высокие коронарные зубцы T. В отведениях I, aVL и V5 также есть небольшая элевация ST, что может указывать на распространение инфаркта и на боковую стенку левого желудочка.
В III отведении есть реципрокное снижение ST. Это признаки острой фазы инфаркта миокарда с подъемом ST.
ЭКГ 4. Инфаркт передней и боковой стенок левого желудочка
Источник ЭКГ.
На ЭКГ 4 есть элевация ST в отведениях V2-V6, I, aVL. Элевация в V3-V4 с максимальным подъемом в V3 указывает на инфаркт передней стенки, а элевация ST V5-V6, I, aVL — на инфаркт боковой стенки левого желудочка. В III и aVF реципрокная депрессия ST.
ЭКГ 5. Обширный инфаркт межжелудочковой перегородки, передней и боковой стенок левого желудочка. Паттерн “tombstoning”
На ЭКГ 5 массивная элевация сегмента ST в отведениях V1-V6, I, aVL, реципрокное снижение ST в отведениях III и aVF. Такая морфологическая картина на кардиограмме получила название паттерн “tombstoning” и указывает на окклюзию проксимального отдела LAD. Прогностически неблагоприятный вариант с высокой вероятностью повреждения большой части миокарда с резким снижением сократительной способности сердца и развитием кардиогенного шока.
Причины заболевания
- Инфаркт миокарда почти всегда развивается на фоне атеросклероза сосудов сердца, т.н. коронарных артерий. При нарушении целостности атеросклеротической бляшки в просвете сосуда образуется тромб, что ведет к внезапному прекращению кровотока в артерии сердца и инфаркту сердечной мышцы.
- Очень редко острое нарушение кровоснабжения сердечной мышцы может произойти во время длительного спазма венечных артерий, например, во время физической или психо-эмоциональной перегрузки.
В ЦЭЛТ вы можете получить консультацию специалиста-кардиолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Инфаркт боковой стенки левого желудочка
Инфаркт боковой стенки левого желудочка с подъемом ST, как обсуждалось выше, обычно сочетается с инфарктом передней стенки. Кроме того, может сочетаться с инфарктом нижней или задней стенки. Развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD) и/или огибающей ветви левой коронарной артерии (left circumflex coronary artery — LCX) .
Изолированный инфаркт боковой стенки встречается реже и связан с окклюзией мелких ветвей LAD или краевой ветви LCX.
Схема 10. Инфаркт боковой стенки левого желудочка
На кардиограмме при инфаркте боковой стенки регистрируют элевацию ST в отведениях I, aVL, V5-V6. Если элевация ST есть только в отведениях I,aVL, но нет в V5-V6, говорят о высоком боковом инфаркте. Реципрокное снижение возникает в отведениях III, aVF.
Примеры инфаркта боковой стенки в сочетании с инфарктом передней стенки были показаны выше (см. ЭКГ 3-5).
ЭКГ 6. Высокий боковой инфаркт левого желудочка
Источник ЭКГ.
На ЭКГ 6 элевация ST в отведениях I и aVL, а также реципрокная депрессия в отведениях III, aVF. В отведениях V5-V6 нет повышения ST. Это признаки высокого бокового инфаркта левого желудочка.
Инфаркт нижней стенки
Инфаркт нижней стенки с подъемом ST в большинстве случаев (до 80%) развивается в результате окклюзии правой коронарной артерии (right coronary artery — RCA). В этом случае инфаркт нижней стенки может быть изолированным или сочетаться с инфарктом правого желудочка.
Схема 11. Инфаркт нижней стенки
Реже причиной инфаркта нижней стенки может стать окклюзия огибающей ветви левой коронарной артерии (left circumflex artery — LCX). Этот вариант может привести к развитию инфаркта нижней и задней стенки, что прогностически хуже из-за большей зоны поражения миокарда.
В редких случаях возможно развитие нижнего инфаркта при дистальной окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD). Это приводит к сочетанию инфаркта передней и нижней стенок.
При инфаркте нижней стенки на кардиограмме регистрируют элевацию сегмента ST и последующее формирование патологического зубца Q в отведениях II, III, aVF. Реципрокное снижение ST возникает в отведении aVL и (не всегда) в I.
ЭКГ 7. Инфаркт нижней стенки с подъемом ST
Источник ЭКГ.
На ЭКГ 7 зарегистрированы подъем ST и зубец Q в отведениях II, III, aVF. Одновременно в отведениях I и aVL есть реципрокная депрессия ST. Эти изменения указывают на STEMI нижней стенки левого желудочка.
Инфаркт задней стенки
Инфаркт задней стенки, как правило, развивается в сочетании с инфарктом нижней или с инфарктом боковой стенки левого желудочка. Изолированный инфаркт задней стенки возникает не более, чем в 10% случаев. Однако изолированный инфаркт задней стенки не всегда своевременно распознается, поскольку развивается нечасто и при этом на стандартной кардиограмме с 12 отведениями нет подъема сегмента ST. Для подтверждения этого диагноза необходимо использовать дополнительные задние отведения: V7-V9. Заподозрить инфаркт задней стенки по ЭКГ с 12 стандартными отведениями можно по следующим признакам:
- Депрессия сегмента ST в отведениях V1-V3. Эта депрессия ST является реципрокной по отношению к подъему ST в дополнительных задних отведениях (V7-V9).
- Высокий и, как правило, расширенный зубец R в отведениях V1-V3.
- Соотношение R/S в V2 больше 1.
- Положительный зубец T в отведениях V1-V3.
ЭКГ 8. Инфаркт задней и нижней стенки левого желудочка с подъемом ST
Источник ЭКГ.
На ЭКГ 8 депрессия сегмента ST, а также высокий и широкий зубец R в отведениях V2-V3 указывают на инфаркт в области задней стенки левого желудочка. Для подтверждения этого диагноза сделана запись кардиограммы с помощью дополнительных отведений V7-V9, где была зарегистрирована элевация ST. Кроме того, в отведениях III, aVF также зарегистрирована небольша элевация сегмента ST, что указывает на вовлечение в процесс нижней стенки левого желудочка.
ЭКГ 9. Инфаркт с подъемом ST боковой и задней стенки левого желудочка
Источник ЭКГ.
На ЭКГ 9 подъем ST в отведениях I, aVL, V5-V6 и реципрокная депрессия ST в отведениях III, aVF отражают инфаркт боковой стенки левого желудочка. Кроме того, есть снижение ST в отведениях V1-V3, что в сочетании с высокими зубцами R в этих же отведениях может указывать на поражение задней стенки. Таким образом, в данном случае имеет место инфаркт боковой и задней стенки левого желудочка. Для подтверждения инфаркта задней стенки следует записать ЭКГ в дополнительных задних отведениях (V7-V9).
РЕКОМЕНДАЦИИ ПО ЛФК
Занятия на госпитальном этапе обязательно проводит инструктор ЛФК. Хоть комплекс для этой группы больных очень щадящий, все же нагрузка зависит от состояния больного. Тяжелая степень предполагает полный покой в течение первой недели. С больными средней тяжести занятия инструктор начинает на 2 – 3-и сутки.
На 4 – 5-е сутки больному разрешают посидеть некоторое время на кровати свесив ноги. С 7-го дня можно сделать первые шаги около постели. Через пару недель врач позволит больному «гулять» по палате. Выходить в коридор – с 3-й недели. С помощью инструктора можно попробовать преодолеть несколько ступенек. Количество пройденных шагов и метров с каждым днем растет (до 500 – 1000 м). Больной находится под присмотром медиков или родственников, потому что нужно постоянно оценивать его состояние – по ЧСС (частоте сердечных сокращений – пульсу) и уровню АД. Для достоверности эти показатели проверяют до прогулки (за полчаса) и после (через полчаса).
Если лечение проходит без осложнений, больного после стационарного курса отправляют в кардиологический санаторий где-нибудь в пригороде. Дальние переезды такому больному ни к чему. Там в рамках 4-недельного реабилитационного курса он получит:
- Медикаментозное лечение.
- Помощь психотерапевта.
- Диетическое питание.
- Дозированные физические нагрузки.