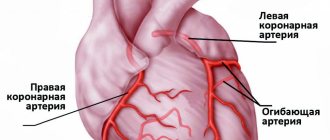
Среди заболеваний, которые могут внезапно обостряться и приводить к чрезвычайно негативным последствиям, особенно опасен инфаркт миокарда. Лечение необходимо начинать как можно раньше. На начальном этапе оно может заключаться в оказании первой помощи, а этап реабилитации может растянуться на несколько месяцев. Пациенту оказывают комплексную помощь, включающую медикаментозное лечение, оперативные и безоперационные методы, реабилитационную терапию, направленную на устранение симптомов заболевания. При профессионально составленной программе восстановления жизнь после инфаркта может вернуться в нормальное русло с учетом определенных ограничений.
Этапы лечения инфаркта миокарда
- На догоспитальном этапе при симптомах заболевания пациенту оказывают первую помощь и транспортируют в клинику.
- Госпитальный этап подразумевает проведение медицинских мероприятий, направленных на поддержание функций организма и борьбу с негативными последствиями.
- Реабилитационный этап проводится в санаториях, где созданы специальные условия.
- На этапе диспансерного наблюдения и амбулаторного лечения пациент периодически посещает кардиологическую клинику и врача по месту жительства.
Крайне важен высокий профессионализм врачей и техническое оснащение клиники, где вы проходите лечение после инфаркта миокарда. При квалифицированных действиях специалистов и качественной реабилитации вы избежите осложнений и продолжите жить полноценной жизнью.
Особенности реабилитации
Острейший период обычно длится до шести часов с момента приступа, острый – до семи дней. Рубцевание занимает 28 суток. Реабилитация после инфаркта проходит в несколько этапов, требует отказа от вредных привычек и пересмотра больным всех основных аспектов жизнедеятельности:
- режима жизни;
- физической активности;
- рациона питания.
Большое значение имеет психологический настрой. Продолжительность реабилитации на стационарном и амбулаторном этапах зависит от состояния больного. Завершающий этап не имеет срока – он длится всю жизнь.
Первая помощь при инфаркте миокарда
Уметь оказывать неотложную помощь при инфаркте миокарда должен каждый человек, ведь от сердечно-сосудистых заболеваний страдает большая часть людей, и риск развития данной патологии крайне велик.
При первых симптомах необходимо не теряя времени вызвать скорую помощь, а желательно специализированную кардиобригаду, оснащенную дефибриллятором, кардиостимулятором, медикаментами.
Пока вы ждете врачей, дайте больному нитроглицерин под язык, анальгетики, аспирин, корвалол или валокордин. Если больной страдает аритмией, понадобятся антиаритмические препараты.
Если острый инфаркт миокарда сопровождается сердечной катастрофой, исчезновением дыхания, нужно немедленно начинать реанимационные действия. Уложите больного, приоткройте ему рот и накройте платком. Сделайте глубокий выдох через платок в легкие больного. Зажмите ему нос, чтобы не допустить выхода воздуха.
Пока грудная клетка больного самопроизвольно опускается, выпрямитесь, сделайте вдох и повторите манипуляцию несколько раз. При отсутствии пульса на сонной артерии необходим непрямой массаж сердца. Классическая формула включает 15 компрессий груди на 2 подряд вдувания воздуха. Действия нужно продолжать, пока кожа больного не приобретет розовый оттенок, зрачки сузятся, проявится пульс.
Медикаментозные методы лечения инфаркта миокарда
Цель применения медикаментов на госпитальном этапе – возобновить и поддержать функции кровообращения, а также снять нестерпимую боль.
- Устранить болезненные ощущения можно с помощью анальгетиков, а чувство страха – транквилизаторами.
- Для предотвращения образования тромба применяется ацетилсалициловая кислота и антикоагулянты.
- Если тромб уже образовался, используются мощные тромболитики, растворяющие его.
При лечении острого инфаркта миокарда особое место отводится тромболитической терапии для устранения риска образования новых тромбов. Частым явлением при данном заболевании является аритмия, поэтому пациенту предлагаются антиаритмические препараты, адреноблокаторы, нитраты, витамин Е.
Реабилитация после острого инфаркта миокарда предусматривает прием препаратов для поддержания нормального артериального давления и профилактики тромбообразования.
Физическая активность
После болезни физические нагрузки должны увеличиваться постепенно, форсирование событий часто становится причиной очень тяжелых осложнений. По истечении нескольких дней после острого периода больной может медленно (самостоятельно или с помощью других лиц) вставать с постели, придерживаясь руками за упоры. Первые шаги можно делать только после перевода в обычную палату. Ходить можно лишь по ровной поверхности, не допускать появления отдышки или чувства усталости. Длительность и расстояние пеших прогулок увеличивается постепенно.
В стационаре врач должен контролировать занятия ЛФК. Такие же упражнения можно выполнять в домашних условиях поле выписки из больницы. При этом следует постоянно помнить о контроле состояния. Одним из важных показателей успешного курса реабилитации являются пульс и давление. После нормированных физических упражнений частота сокращения мышцы сердца не должна превышать 100–120 ударов в минуту.
Ангиопластика и стентирование коронарной артерии
К одним из эффективных и распространенных во всем мире методов лечения острого инфаркта миокарда относится коронарная ангиопластика с возможностью установки стента. Преимущество операции – чрезвычайно малая травматичность: для ее проведения достаточно небольшого прокола для введения катетера в периферийный сосуд (обычно транспортным сосудом служит бедренная артерия). Цель высокоточных манипуляций – расширить коронарную артерию в том месте, где произошла ее закупорка.
Катетер под контролем рентген-оборудования проводят по сосудистой системе к месту сужения коронарной артерии. На конце катетера расположен миниатюрный баллончик, находящийся в сжатом состоянии. В сосуды вводится рентгенконтрастное вещество, и врач получает возможность наблюдать за манипуляциями на мониторах в операционной. Кардиохирург устанавливает баллончик в пораженный участок сосуда и надувает его специальным оборудованием, тем самым восстанавливая кровоток.
Для того чтобы стенки артерии снова не сузились, в нее таким же способом вводят цилиндрический стент и закрепляют его. Таким образом, он заменяет собой пораженный участок сосуда.
Чем коронарное стентирование отличается от открытой операции?
Стентирование коронарных сосудов — разновидность чрескожного коронарного вмешательства (ЧКВ). В отличие от операций на открытом сердце коронарное стентирование характеризуется минимальной степенью травматизации пациента: имплантация стента выполняется через маленький прокол в сосуде бедра или верхних конечностей. При данном виде хирургического вмешательства не требуется использования общего наркоза: пациент находится в сознании и наблюдает за происходящим на экране ангиографа. Кроме того, лечение с применением методик эндоваскулярной хирургии проходит быстро и комфортно, а уже на следующий день после стентирования сосудов сердца пациент отправляется домой.
Если имплантация стента прошла успешно, то облегчение больной ощущает практически сразу же. Поскольку нормальный кровоток к сердцу восстановлен, исчезают боли в сердце, одышка и прочие неприятные признаки ИБС. Стентирование коронарных артерий нормализует кровоток, расширяя и открывая суженные и закупоренные артерии. В результате боль в груди уменьшается или полностью исчезает, физические нагрузки не провоцируют болезненных состояний.
Успешная операция сводит к минимуму необходимость проведения аорто-коронарного шунтирования в будущем, когда вена или артерия удаляется из части тела и пришивается непосредственно к сердцу, чтобы не задействовать пораженный участок. Подобное вмешательство требует разреза грудной клетки, при этом риски больше и период реабилитации длительнее. К тому же цена стентирования сосудов сердца гораздо ниже шунтирования.
Аортокоронарное шунтирование
Также очень эффективный метод лечения инфаркта миокарда. Цель данной операции – создать для крови новый путь, в обход пораженного атеросклерозом сосуда. Для этого используется специальный шунт – часть собственного сосуда пациента, взятая из грудной артерии или лучевой артерии руки. Он вшивается в суженную или закупоренную артерию выше и ниже места поражения. Таким образом, нормализуется объем крови, необходимый для работы сердца. Врачам удается за короткий период времени восстановить кровообращение в пораженной области сердечной мышцы.
Операция устраняет саму причину инфаркта и зачастую проводится в плановом режиме, чтобы пациент смог избежать инфарктного состояния. Риск развития инфаркта после операции значительно уменьшается, а пациент восстанавливает трудоспособность с нормальным объемом физических нагрузок.
Аортокоронарное шунтирование – это один из видов открытого вмешательства при работающем сердце. То есть для его проведения необходимо вскрытие грудной клетки. Возможны варианты операции с искусственным кровообращением и без него.
Симптомы заболевания
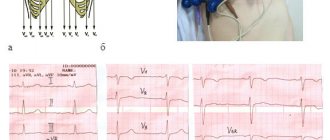
Основным признаком является острая боль за грудиной, которая не проходит после приема нитроглицерина. Она возникает внезапно и быстро усиливается. Приступ может сопровождаться одышкой, кашлем, аритмией. Если боль длится свыше 15 мин., необходимо вызвать скорую помощь. Чем раньше восстановится кровоснабжение сердца, тем меньше будет размер омертвевшего участка.
У трети больных инфаркт миокарда протекает в атипичной форме, что существенно затрудняет раннюю диагностику и приводит к потере драгоценного времени. Опытные сиделки знают об этом и могут предположить развитие приступа по косвенным симптомам. Пациенты с сахарным диабетом могут не чувствовать боли. У женщин она часто локализуется в руке или шее и сопровождается усталостью. Атипичные формы инфаркта проявляются также:
- болью в животе, горле, нижней челюсти;
- тошнотой;
- головокружением;
- спутанностью сознания;
- холодным потом;
- отеками;
- резким снижением артериального давления.
Во многих случаях единственным симптомом инфаркта является внезапная остановка сердца. В таких случаях пациента могут спасти только срочные реанимационные мероприятия.
Задержка в лечении инфаркта миокарда может спровоцировать такие осложнения, как:
- кардиогенный шок,
- острую и хроническую сердечную недостаточность,
- аритмию,
- артериальную гипотензию,
- аневризму сердца.
При подозрении на приступ больного необходимо прежде всего усадить и избавить от стягивающей одежды. Затем нужно ему измерить давление, дать измельченный аспирин или нитроглицерин (при повышенном АД) и вызвать скорую помощь. Услуги сиделки значительно увеличивают шансы больных на оперативное лечение. Регулярный уход после инфаркта снижает вероятность рецидива.
Инфаркт миокарда: реабилитация и жизнь после перенесенного приступа
На реабилитационном этапе важно постепенно расширять активность пациента. Для этого в профессиональных клиниках и санаториях кардиологического профиля применяют современные программы, направленные на профилактику и лечение мышечной атрофии, застоя в легких. Они включают лечебную физкультуру, физиопроцедуры.
Жизнь после инфаркта миокарда вовсе не заканчивается, если пациенту предложена грамотная и эффективная программа реабилитации. В ряде случаев больному придется поменять работу, если она подразумевает физические, эмоциональные нагрузки.
Оценка состояния
После проведения упражнений и различных активностей оценивают ряд параметров:
| Показатель | Изменение |
| Общее состояние | Умеренное утомление Выраженная усталость, которая длительно не проходит |
| Стенокардиальные боли | Нет Умеренные, проходят самостоятельно Выраженные, требуют лекарственной коррекции |
| АД | Повышение для верхнего – не более 40 мм рт. ст., нижнего – не более 12 Или снижение показателей не более 10 единиц |
| Частота биения сердца | Учащение не более чем на 20 в минуту Или урежение на 10 единиц максимум |
| Нарушение дыхания | Допустимо учащение не больше чем на 6 в минуту |
| Изменения на кардиограмме | Признаки нарушения кровотока (снижение сегмента ST) Нарушение ритмичности сокращений Блокада проведения импульса |
Диета после инфаркта миокарда
Жизнь после инфаркта предполагает соблюдение диеты с употреблением продуктов, не несущих нагрузки на сосудистую систему. Питание после инфаркта миокарда должно включать в себя легко усваиваемую пищу, а принимать ее нужно 5-6 раз в сутки небольшими порциями. В рацион должны входить каши, нежирные молокопродукты, соки, овощи, сухофрукты.
Наиболее строгой является диета в госпитальный период. Она включает несоленые жидкие каши, овощные супы из перетертых продуктов. В дальнейшем питание нормализуется. Под строжайший запрет попадают кофе, табак, алкоголь!
Питание
В зависимости от периода болезни рекомендуется три различных рациона.
- Первая неделя после острого приступа. Во время приготовления пищи полностью исключается соль, готовить можно лишь на пару или отваривать, запрещается употреблять жареную пищу. Для облегчения работы кишечника еду протирают, количество приемов пищи увеличивается до семи раз в день, а величина порций уменьшается. Допускается выпивать до 800 мл жидкости.
- Вторая и третья неделя. Все так же соль не используется и запрещается употреблять жареные блюда. Протирать не нужно, достаточно мелко измельчать. Количество приемов уменьшается до 5, а величина порций незначительно увеличивается. Количество выпиваемой жидкости возрастает до литра.
- Четвертая неделя (период рубцевания миокарда). Во время готовки пищи соль не используется, блюда готовятся на пару, можно варить. Количество приемов уменьшается до четырех, а порции возрастают. Допускается прием крупных кусков пищи, объем выпиваемой жидкости увеличивается до 1,1 л. Если врач посчитает возможным, то разрешается немного (до 4 г) пищевой соли.
Лечение и реабилитация после инфаркта миокарда с помощью ударно-волновой терапии
Один из действенных методов лечения ишемической болезни сердца, позволяющий избежать инфаркта или восстановить организм уже после заболевания. Он применяется в случаях, когда традиционные методы аортокоронарного шунтирования, стентирования противопоказаны или не приносят эффекта.
Специализированное оборудование посредством ультразвукового сканера фокусирует акустические волны на участок ишемии миокарда. При бесконтактном воздействии происходит образование новых сосудов, в результате чего возникает эффект шунтирования – улучшается кровоснабжение сердца, снижается количество приступов стенокардии.
Метод привлекателен абсолютной безболезненностью. В ходе процедуры не изменяется артериальное давление, не нарушается сердечный ритм. Побочные эффекты не зафиксированы. После курса процедур вы сможете увеличить физические и эмоциональные нагрузки, снизить количество потребляемых лекарств.
На тему «Ударно-волновой терапии ишемической болезни сердца» смотрите запись программы «О самом главном» на канале Россия 1, съёмки которой прошли с участием нашего врача-кардиолога Елены Писанко. В съемке есть наглядный пример самой процедуры, которая проходила в нашей клинике.
Показания
В каких случаях проводится стентирование коронарных сосудов? Часто причина тому — атеросклероз. Оно начинается вследствие накопления на стенках артерий молекул холестерина, постепенно образующих бляшки. Это затрудняет кровоток на данном участке, а сердечная мышца испытывает дефицит кислорода. В результате у больного развивается ишемическая болезнь, признак которой — стенокардия сердца. Загрудинные боли или боли в области сердца, одышка, слабость, дают о себе знать при физической нагрузке. Подробно о характерных признаках приступа стенокардии читайте тут.
Стентирование сердца помогает предотвратить опасные последствия ИБС: инфаркт и острый коронарный синдром. Коронарное стентирование — помощь при запущенных стадиях недуга или при экстренном лечении острого коронарного синдрома. Однако если поражены оба сосуда или диаметр сосудистого просвета слишком мал, лучшие результаты даст шунтирование — открытая операция.
Лечение и реабилитация после инфаркта миокарда с помощью усиленной наружной контрпульсации
УНК – эффективная альтернатива аортокоронарному шунтированию, современная и безопасная процедура. Этот безоперационный метод лечения широко применяется в современной медицине, профессиональном спорте. Его цель – улучшить кровоснабжение сердца без нанесения пациенту какой-либо хирургической травмы. Для этого применяются специальные манжеты, которые надеваются на конечности пациента. В манжеты в определенном ритме (согласованном с сокращениями сердечной мышцы) нагнетается воздух, а затем удаляется.
Эффект заключается в 4-кратном увеличении кровоснабжения пораженных участков сердца и образовании в нем новых сосудов. Высоких показателей удается добиться у 90% пациентов, у которых снижается риск инфаркта или уменьшаются его последствия. В вашем организме нормализуется обмен веществ, уровень холестерина и артериальное давление, вы сможете повысить объем физических нагрузок.
На тему «Усиленная наружная контрпульсация» смотрите запись программы «О самом главном» на телеканале Россия 1, съёмки которой прошли с участием нашего врача-кардиолога, сердечно-сосудистого хирурга Алексея Утина. Также, в съемке есть наглядный пример самой процедуры, которая проходила в нашей клинике.
Физиотерапевтические процедуры
Считаются важным дополнением к физическим методам реабилитации, значительно ускоряют процесс восстановления важных жизненных показателей. Чаще всего рекомендуется делать самомассаж и дыхательную гимнастику. При благоприятном течении реабилитации допускаются постепенные занятия спортом с дозированными нагрузками и временем. К таким видам относится обыкновенные пешие прогулки на более длительные расстояния, спортивная ходьба, плавание, езда на велосипеде.
Гипокситерапия — эффективное восстановление после инфаркта миокарда
Это эффективный безоперационный способ восстановить функциональность организма, улучшить качество жизни после перенесенного острого инфаркта миокарда, а также возможность предотвратить его. Процедура проходит в специальном кабинете. Аппарат-гипоксикатор уменьшает количество кислорода в воздухе на несколько процентов, сохраняя нормальное атмосферное давление. Система доставки кислорода в организме пациента начинает работать активнее, в результате чего увеличивается уровень гемоглобина, а в миокарде образуются новые кровеносные сосуды.
Гипокситерапия позволяет частично «оживить» ткани сердечной мышцы, омертвевшие в процессе инфаркта. А у пациентов с опасностью возникновения этого заболевания улучшается насыщаемость сердца кислородом. Тем самым устраняется сама причина инфаркта.
Ваш организм получит возможность на 70-80% легче переносить физические нагрузки при сердечной недостаточности и ИБС. В 75% случаев после курса лечения фиксируются положительные изменения.
Жизнь после стентирования
Врач – кардиолог кардиологического отделения (для больных инфарктом миокарда) №1 Артемьева А. И.
Коронарное стентирование — метод внутрисосудистого протезирования артерий сердца при различных патологических изменениях структуры их стенки. Для реконструкции корнарных артерий применяются стенты.
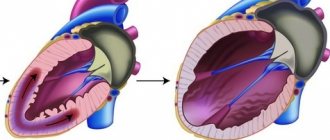
Стент это металлический каркас, представляющий собой маленькую металлическую трубочку из проволочных ячеек (рис.1). Стент вводят в артерию после ее расширения и устанавливают в месте поражения артерии. Стент поддерживает стенки артерии.
Рисунок 1 – Стент в коронарном сосуде
Стенты располагаются на баллонах, что позволяет им в нераскрытом состоянии иметь совсем небольшие размеры, а после раздувания баллона внутри коронарной артерии расширяться, оставаясь в таком положении навсегда. В настоящее время в интервенционной кардиологии применяют самые различные модели стентов, отличающихся друг от друга определёнными конструктивными особенностями. Все они абсолютно совместимы с органами и тканями человека, имеют гибкую структуру и достаточно упруги, чтобы обеспечивать поддержание стенки артерии. К тому же, все они изготавливаются из рентгеноконтрастных материалов, что является обязательным условием для последующего контроля их состояния.
В последнее время в целях предотвращения рестеноза специалисты стали активно применять стенты с лекарственным покрытием, из которых после имплантации в венечный сосуд в течение нескольких недель высвобождается фармакологический препарат, предупреждающий избыточный рост интимы (внутренней оболочки) артерии и увеличение атеросклеротической бляшки. С учётом современных возможностей успешные результаты стентирования наблюдаются у 95% больных его перенесших. Целесообразность проведения данной операции и выбор конкретного типа стента определяется врачом-кардиохирургом на основании диагностических данных, полученных в ходе предварительного обследования пациента.
Стентирование может быть как плановым, так и экстренным. Проводится оно под контролем рентгенографического оборудования, под местной анестезией, через прокол кожи на запястье, предплечье или на бедре, без необходимости применения больших разрезов, наркоза и подключения к аппарату искусственного кровообращения. Данное вмешательство не требует соблюдения строгого постельного режима и довольно хорошо переносится больными.
В ходе вмешательства стент, закреплённый на баллонном катетере, вводят в артерию и продвигают непосредственно к месту сужения сосуда. Затем баллончик под большим давлением раздувают, и стент раскрывается. Правильность установки стента контролируют на экране монитора.
Обычно результаты операции хорошие, она относительно безопасна и риск осложнений после неё минимален. Иногда возможна аллергическая реакция организма на вещество, вводимое в процессе операции для рентгеновского наблюдения. Бывает также гематома или кровотечение в месте пункции артерии. Для профилактики осложнений пациент остается в отделении интенсивной терапии с соблюдением постельного режима. Уже через несколько дней, после заживления ранки в месте пункции, прооперированный пациент выписывается из стационара. Ограничения после этого обычно снимаются, человек возвращается к обычной жизни, а наблюдение проводится периодически у врача по месту жительства.
Бескровность и видимая простота операции, короткий послеоперационный период и эффективность коронарного стентирования делают его современным и популярным решением проблемы многих сердечно-сосудистых заболеваний. В отличие от хирургической операции, которая проходит с использованием искусственного кровообращения, процедура стентирования длится 30-40 минут и практически не дает осложнений.
Стентирование не обладает абсолютной эффективностью, примерно в 15-20 % случаев происходит обратный процесс, и сосуд снова сужается. Одной из причин такого процесса является чрезмерное разрастание мышечной ткани, и, как следствие, сужение стенки сосуда. Однако исследования кардиологов не прекращаются, улучшая технологию коронарного стентирования и добиваясь все более стабильной положительной статистики результатов.
В настоящее время разработано около 400 различных моделей стентов, и развитие метода ведет к постоянной их модернизации. Эти стенты различаются по сплаву, из которого они изготовлены, длиной, формой отверстий, покрытием поверхности, контактирующей с кровью, системой доставки в коронарные сосуды. Так, кроме раскрываемых баллоном, существуют самораскрывающиеся стенты и др.
Однако стоит помнить, что даже самые совершенные методы кардиохирургии не отменяют необходимости профилактики и внимательного отношения к своему здоровью и здоровью своего сердца. Регулярные физические нагрузки, соразмерные возрасту и физическим возможностям, свежий воздух, рациональное питание, обогащенное витаминами и исключающее прибавку массы тела, ограничение потребления продуктов, содержащих холестерин, — это понятия, никогда не теряющие своей актуальности.
Видимая простота стентирования, отсутствие необходимости долгого восстановления после него, а также заметный лечебный эффект операции часто создают у пациентов иллюзию полного выздоровления. Тем не менее, стентирование направлено лишь на устранение симптомов болезни. Причина ишемической болезни сердца – атеросклероз – продолжает существовать и прогрессировать, создавая угрозу повторного появления стенокардии, развития инфаркта миокарда, сердечной недостаточности и других очень серьезных проблем.
По этой причине человек, перенесший операцию, должен в полной мере осознавать все возможные опасности своего положения и необходимость дальнейшего лечения.
Физическая активность – одно из самых важных условий образа жизни после стентирования. Регулярные нагрузки замедляют развитие атеросклероза, тренируют сердечную мышцу, способствуют стабилизации артериального давления, оказывают общеоздоровительное действие на организм. Немаловажно, что спорт помогает организму сжигать жиры, а значит поддерживать нормальный вес и уровень холестерина крови.
Комплексов упражнений, которые подошли бы всем до единого пациентам после стентирования, не существует. Режим и интенсивность тренировок строятся индивидуально, в зависимости от состояния человека, перечня его заболеваний, переносимости нагрузок. Все это устанавливается кардиологом.
Пациенту, перенесшему эту операцию, стоит быть готовым к тому, что отныне он будет заниматься спортом не менее 4-5 раз в неделю. Из конкретных видов нагрузок рекомендуются специальные упражнения ЛФК, ходьба, езда на велосипеде, плавание, бег трусцой. Виды спорта, которые сопровождаются «взрывными» нагрузками, требуют значительных физических усилий и потенциально грозят получением травм (подъем тяжестей, бокс), не рекомендованы.
Говоря о физических нагрузках, важно упомянуть и о сексуальной активности после перенесенного стентирования. Вести половую жизнь можно в привычном режиме, возобновлять ее разрешается в любой момент, как только пациент почувствует в этом потребность. По рекомендации врача перед половым актом можно принимать нитроглицерин, как и перед другим видом нагрузки. Впрочем, это требуется далеко не всегда.
Второй крайне важный компонент терапии – соблюдение диеты.
«Еда – это лекарство». Эти слова приписываются Гиппократу, и даже сейчас мы по-прежнему можем подтвердить их достоверность. Специальное питание после стентирования – не просто профилактика проблем с сердцем, которые, быть может, возникнут, а может, и не возникнут в будущем. Это – лечение.
Печально, но не все пациенты придерживаются рекомендованных правил питания. И можно без сомнений утверждать, что это играет большую роль в высокой частоте рецидивов стенокардии и повторных стентирований.
Диетотерапия после стентирования коронарных сосудов должна строиться на основе следующих принципов.
— ограничение в рационе животных жиров. Это значит уменьшение потребления таких продуктов как жирные сорта мяса (баранина, свинина), сало, полуфабрикаты, маргарин. Не стоит в больших количествах есть сливочное масло, сыры, сметану, сливки. Также стоит ограничить потребление яиц до 3-4 штук в неделю. Все жирные продукты – это будущие холестериновые бляшки, которые возобновят симптомы ИБС после стентирования.
— ограничение рафинированных углеводов, сладостей. Из продуктов, которые часто бывают на вашем столе, придется вычеркнуть сладости (их лучше заменить сухофруктами), избыток сахара, выпечку, газированные напитки и т.д. В организме углеводы превращаются в жиры, именно поэтому от сладкого стоит по максимуму отказаться.
— ограничение соли. Она вызывает задержку жидкости и повышение артериального давления. У многих пациентов с ИБС, перенесших стентирование, имеется гипертония. Им стоит особенно внимательно отнестись к этой рекомендации. Количество соли должно быть сокращено до 3-4 г в сутки (половина чайной ложечки). Будьте внимательны: многие готовые продукты (консервы, хлеб и т.д.) содержат в составе соль, так что ее потребление стоит ограничивать больше или меньше в зависимости от того, какие продукты присутствуют в вашем рационе.
— ограничение потребления кофе и других напитков и продуктов с содержанием кофеина (крепкий чай, шоколад, какао). Кофеин вызывает спазм сосудов и усиление работы сердца, что создает повышенную нагрузку на сердечно-сосудистую систему и наносит вред пациентам с ишемической болезнью и перенесенным стентированием. Впрочем, стоит понимать: диета не требует полного отказа от кофе, при контролируемом артериальном давлении и отсутствии выраженных симптомов его можно потреблять в небольших количествах. Лучше выбирать натуральную арабику – в ней меньше кофеина, чем в робусте и, тем более, чем в растворимом кофе.
— добавление в рацион растительных масел, свежих овощей и фруктов, рыбы (употреблять не менее 2 раз в неделю). Все это препятствует развитию атеросклероза. Пищевые волокна растительной пищи связывают и выводят холестерин из кишечника, омега-полиненасыщенные жирные кислоты рыбы и растительных масел снижают содержание в крови вредных липидов (липопротеины низкой плотности, триглицериды) и увеличивают содержание полезных (липопротеины высокой плотности).
Если кардиолог рекомендовал принимать препараты, нужно обязательно следовать этому совету. Объем лекарственной терапии после операции уменьшится, однако полностью отказаться от медикаментов при ИБС невозможно. Лечитесь по схеме и не забывайте: ваше хорошее самочувствие после операции во многом сохраняется благодаря тому, что вы соблюдаете схему терапии.
При появлении каких-то жалоб и ухудшении состояния нужно обязательно обратиться к врачу для обследования и коррекции лечения.
После перенесенного стентирования рекомендуется отказаться от курения. Собственно, это стоит сделать еще до проведения операции, а лучше всего вообще никогда не начинать курить. Однако если вы перенесли операцию и до сих пор курите, вам можно дать совет, который однозначно поможет: немедленно бросайте сигареты!
Некоторые больные утешают себя мыслью, что две-три сигареты в день – совсем немного, и вреда от них не будет. Это не так. Любой вид курения (активное или пассивное) при любом количестве выкуриваемых сигарет негативно влияет на сердце и сосуды. Оно способствует повышению артериального давления, оказывает кардиотоксическое действие, ускоряет прогрессирование атеросклероза, увеличивает вероятность развития аритмий и риск инфаркта. Удовольствие, получаемое в результате курения, никак не оправдывается огромным вредом, которое оно наносит.
Теперь о том, что касается алкоголя. Известен факт, что сухое красное вино оказывает оздоровительное воздействие на сердце. Кое-где даже можно встретить информацию, что оно защищает от атеросклероза и чуть ли не вызывает рассасывание холестериновых бляшек в сосудах. Действительно, небольшие количества такого вина оказывают благотворное воздействие на течение атеросклероза. Однако:
— речь идет о небольших количествах напитка, не более 1 бокала вина в день.
— пользу оказывает лишь высококачественный дорогой алкоголь, а не те наименования спиртного, которые можно купить в любом супермаркете
— польза красного вина не столь очевидна, чтобы в обязательном порядке регулярно его употреблять. Многократно большую пользу принесет пресловутый отказ от курения.
После проведенной операции стентирования пациенту можно будет вернуться к привычной работе. Конкретные сроки восстановления трудоспособности могут быть различны, это зависит от состояния человека (степени тяжести ИБС, наличии перенесенного недавно инфаркта и т.д.) и его профессии. Работникам интеллектуального труда можно начинать работать практически сразу после стентирования, а тем, чья специальность связана с физическими нагрузками, разрешается приступать к труду позже.
Операция стентирования устраняет симптомы ИБС, состояние человека после нее улучшается, поэтому об оформлении инвалидности у пациентов, которые ее перенесли, речь идет достаточно редко.
В том случае, если стентирование не привело к улучшению, у пациента рано возобновилась стенокардия или после операции произошел инфаркт, присвоение человеку группы инвалидности возможно. Однако эту операцию не проводят людям, имеющим риск ухудшения и осложнений, так что обычно стентирование, все же, дает позитивный результат и способствует восстановлению работоспособности человека, а не ее окончательной потере.
Когда состояние человека после операции стабилизируется, ему разрешается путешествовать любыми способами и без ограничений. Главное, чтобы человек регулярно принимал лекарства и соблюдал другие рекомендации врача. Среди всех видов отдыха лучше выбирать активный, с учетом переносимости физических нагрузок. Пациентам чаще всего не противопоказано посещение бани и сауны, хотя более конкретное заключение на этот счет должен давать кардиолог.
Кардиолог – это врач, который зачастую ведет и наблюдает своих пациентов годами. Ишемическая болезнь сердца – явление хроническое, так что в этом нет ничего удивительного.
Порой приходится сталкиваться с такими историями: у человека развивается гипертония, стенокардия, затем он переносит инфаркт, ему проводят стентирование. Однако и после этого «приключения» не заканчиваются: периодически больного госпитализируют с гипертоническими кризами, через какое-то время у него возобновляется стенокардия, ему снова проводят стентирование или даже коронарное шунтирование… Повторные инфаркты, сердечная недостаточность – не редкие явления даже после повторных операций. В результате человек чувствует себя гораздо хуже, чем мог бы, и продолжительность его жизни сокращается.
Почему происходит подобное? Причина не только в коварстве и опасности заболевания, хотя, несомненно, и то и другое в полной мере присуще ишемической болезни сердца. Чаще всего неблагоприятный исход болезни определяется тем, что человек прикладывает недостаточно усилий для улучшения своего состояния и продления жизни.
Если вы перенесли операцию стентирования, и вы не соблюдаете всех рекомендаций по образу жизни, самое время задуматься об изменении отношения к лечению. Все перечисленные выше советы понятны, просты и выполнимы, надо всего лишь им следовать, постоянно и добросовестно.
После стентирования в сердце и во всем теле меняется гемодинамика, так что организму требуется время, чтобы к этому адаптироваться. Кроме того, при стентировании в коронарный сосуд фактически устанавливается инородное тело. Это вызывает реакцию со стороны иммунной системы и свертываемости крови, создает в организме повышенную готовность к ускорению развития коронарного атеросклероза, возникновению тромбов в сосудах и т.д.
Срока стационарного лечения недостаточно, чтобы организм полностью восстановился, поэтому пациентам после стентирования рекомендуется кардиореабилитация.
Комплекс оздоровительных процедур закрепит результаты терапии и улучшит состояние человека. Специальная обучающая программа поможет пациенту привыкнуть к новому образу жизни.
Ультрафиолетовое облучение крови
Этот метод лечения последствий инфаркта миокарда, используемый в CBCP, также позволяет улучшить качество жизни после данного заболевания. Не требует какого-либо хирургического вмешательства в организм пациента. При этом никакого забора крови не проводится: в сосуд пациента вводится специальная игла, подключенная к УФ-излучателю. Аппарат воздействует на небольшой объем крови излучением малой мощности, что совершенно не ощущается пациентом.
Под воздействием УФ-излучения в крови и плазме происходит фотохимическая реакция, в результате чего улучшается их состав и функциональность. Удается добиться значительного снижения вязкости крови (устранить риск образования тромбов), активизировать обмен веществ, улучшить доставку кислорода в ткани сердца, расширить сосуды.
УФО крови привлекает, прежде всего, восстановительным эффектом. Если вы хотите «омолодить» свое сердце, не прибегая к операциям, этот метод открывает перед вами широкие возможности.
Стационарный этап
На этом этапе важно не столько физическое восстановление больного, сколько моральное. Он должен поверить, что не все потеряно, что можно полностью восстановить здоровый образ жизни, что болезнь отступила надолго и не стоит бояться рецидивов. Но достичь желанного результата можно лишь при одном условии – сам больной будет прилагать максимум усилий и безусловно выполнять все медицинские рекомендации.
Поле стационарного этапа физической реабилитации заболевший должен полностью себя обслуживать, совершать пешие прогулки на два–три километра. Кроме того, усилия ЛФК должны обеспечить:
- локализацию и устранение осложнений, возникающих после длительного постельного режима. Следствиями амбулаторного лечения могут быть нарушения деятельности кишечника (атония), тромбоэмболия, пневмония застойного характера. Восстановление движения дает возможность запустить жизненные функции организма;
- максимально возможное на первичном этапе восстановление работоспособности сердечно-сосудистой системы, тренировка периферического кровообращения. При этом нагрузка на сердце подбирается максимально щадящая, больной постоянно наблюдается;
- ортостатическую устойчивость, восстановление простейших двигательных функций.
Как только больной убедится в прогрессе результатов борьбы с недугом, у него появятся положительные эмоции и уверенность в своем будущем. Нормализация психического состояния также играет очень важную роль в процессе возвращения к нормальному образу жизни.
Инфузионная терапия
Капельницы с лекарственными препаратами являются неотъемлемой частью лечения при симптомах инфаркта миокарда. В частности, при данном заболевании может возникнуть желудочковая тахикардия, при которой показаны инфузионные растворы. В ряде случаев в миокарде возникает рефлекс Бецольда—Яриша, который также подавляется лекарственными средствами, введенными через капельницы. Также вводятся антикоагулянты, антиаритмические средства. Метод позволяет в кратчайшие сроки распространить лекарства по сосудистой системе.
Лечебная гимнастика — необходимый элемент в комплексе реабилитации после инфаркта миокарда
Физические нагрузки после инфаркта миокарда, наряду с правильной диетой необходимы для полноценного восстановления функций и работы сердца, организма в целом. При отсутствии осложнений врач составляет для каждого пациента индивидуальный комплекс упражнений. Лечебная физкультура проводится даже при постельном режиме – начиная с движений кистями рук и стоп и заканчивая поворотами на разные бока, переходом в положение сидя. После выписки из стационара среди рекомендаций по реабилитации и образу жизни после приступа обязательно фигурирует ежедневная ходьба на определенное расстояние.
Профилактика осложнений
Чтобы избежать рецидива, необходимо:
- отказаться от алкоголя, никотина, других вредных привычек;
- полноценно отдыхать;
- исключить сауну и баню;
- избегать стрессов, сохранять эмоциональную стабильность;
- не игнорировать дозированных спортивных нагрузок;
- контролировать вес (ИМТ – в пределах 25-27 кг/м);
- посещать кардиолога, сдавать анализы, проходить нагрузочные пробы, ЭКГ, УЗИ.
Реабилитация после инфаркта требует железной дисциплины. Состояние здоровья при этом серьезном заболевании зависит от того, насколько правильно соблюдаются рекомендации врача. В пожилом возрасте сложно все держать под контролем, возникают трудности с самообслуживанием. Если уход за пожилым родственником обеспечить сложно, стоит воспользоваться профессиональной помощью.
В сети пансионатов Vita – все условия для полноценного восстановления. Создана удобная инфраструктура для людей с ограниченными возможностями. Работает квалифицированный персонал. Осуществляется контроль за исполнением врачебных назначений, проводится реабилитация по индивидуальным программам.
Постояльцы обеспечены шестиразовым питанием с учетом рекомендованной диеты. Осуществляется гигиенический и санитарный уход. Закрытая территория дома престарелых и видеонаблюдение гарантируют безопасность.