Лечение гипертонии 2 степени, симптомы и причины возникновения
Гипертония 2 степени это артериальная гипертензия в умеренной форме. Верхнее артериальное давление (систолическое) составляет 160 — 179 мм рт.ст., а нижнее артериальное давление (диастолическое) — 100 — 109 мм рт. На этой стадии болезни периоды повышения давления более длинные, чем при гипертонии 1 степени. Артериальное при гипертонии 2 степени редко возвращается к норме.
В зависимости от скорости изменения степени гипертонии, можно говорить о нормальной и злокачественной артериальной гипертензии. Во втором случае болезнь прогрессирует так быстро, что часто является смертельной. Гипертензия опасна тем, что увеличение скорости движения крови по сосудам приводит к утолщению их стенок и еще большему сужению артерий.
Риски развития гипертонии
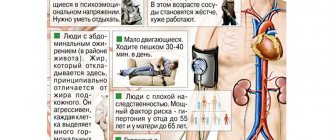
Риск развития гипертонии или артериальной гипертензии – повышенного АД – складывается из ряда факторов. Соответственно, чем их больше, тем значительнее вероятность того, что человек станет гипертоником.
Факторы риска развития гипертонии:
- стресс (стрессовая гипертония) и психическое перенапряжение. Учащает сердцебиение гормон стресса – адреналин. Он мгновенно сужает сосуды;
- прием некоторых лекарств, например, оральных контрацептивов, и различных БАДов — биологически активных добавок (ятрогенная гипертония);
- мужской пол;
- возраст старше 35 лет;
- беременность;
- сахарный диабет;
- эндокринопатия надпочечников, щитовидной железы или гипофиза;
- заболевания гипоталамуса;
- пиелонефрит;
- почечная недостаточность (нефрогенная гипертония);
- малоподвижность. Гиподинамия сопровождается замедленным метаболизмом – обменом веществ — и постепенно ослабляет организм в целом;
- избыток соли в пище. Поваренная соль провоцирует спазм артерий и задерживает жидкость в организме;
- избыточная масса тела. Каждый лишний килограмм увеличивает АД на 2 миллиметра ртутного столба — мм рт.ст.;
- резкая перемена погоды;
- наследственная предрасположенность. Опасность заболеть выше у тех, кто имеет гипертоников среди родственников первой степени: отец, мать, бабушки, дедушки, родные братья или сестры. Чем больше близкой родни страдает от повышенного давления, тем сильнее риск;
- вредные привычки: курение или злоупотребление спиртными напитками. Компоненты табака провоцируют спазмы кровеносных сосудов – непроизвольные сокращения их стенок. Это сужает просвет кровотока;
- атеросклероз– закупорка кровеносных сосудов бляшками. Общий холестерин не должен превышать 6,5 ммоль/л крови;
- хроническое недосыпание и другие «провокаторы».
В зависимости от сочетания и степени проявления вышеперечисленных факторов, а также вероятности возникновения сердечно сосудистых осложнений в ближайшее десятилетие выделяют 4 вида риска развития артериальной гипертензии:
- низкий (риск менее 15%);
- средний (от 15 до 20%);
- высокий (более 20%);
- очень высокий (более 30%).
Факторы риска появления артериальной гипертензии также делят на 2 разновидности по возможности их устранения: корригируемые (корректируемые) и нет. Например, человек вполне может бросить курить, а вот изменить свою родословную он не в состоянии. Величина риска суммируется из ряда показателей. Больной с гипертонией 1 степени, который начнет злоупотреблять алкоголем, существенно увеличит процентную вероятность развития осложнений.
Факторы, провоцирующие артериальную гипертензию, особенности протекания 1 степени болезни, прогноз
Высокое артериальное давление – одна из распространенных жалоб, которую озвучивают пациенты на приеме у кардиолога. Причина такого явления кроется в регулярном воздействии неблагоприятных факторов на человека. Современный житель мегаполиса большую часть времени находится в состоянии стресса, питается вредными продуктами, мало двигается, имеет вредные привычки. Начальным этапом развития опасных изменений здоровья является артериальная гипертензия 1 степени. Если человеку подтвержден такой диагноз, требуется начинать лечение, неукоснительно соблюдать рекомендации врача по соблюдению профилактических мероприятий.
При каких условиях устанавливается диагноз
Основным признаком гипертонической болезни является стабильные показатели артериального давления (АД), равные или превышающие значения 140/90 мм рт.ст. Главный фактор его стабильного сохранения – изменение кровотока, снижение его скорости. Уменьшение внутреннего просвета сосудов способствует тому, что сердце начинает работать интенсивно, организм пытается восстановить кровообращение, в результате давление внутри артерий возрастает. Именно при таких условиях возникает артериальная гипертензия, 1 степень которой является начальной. При ней АД находится в диапазоне от 140/90 мм рт.ст. до 159/99 мм рт.ст.
Установлено, что патология на этом этапе является потенциально обратимой. То есть при условии своевременного начала лечения, регулярной коррекции артериального давления больной может избавиться от опасного состояния. Но своевременная постановка диагноза бывает затруднена, то как человек не испытывает выраженные изменения самочувствия и не обращается за медицинской помощью.
Причины возникновения, факторы риска
Для возникновения артериальной гипертензии 1 стадии существует множество предпосылок. Определяющей причиной может выступать одна, а чаще несколько из списка.
8
Круглосуточно без выходных
- Достижение определенного возраста. Принято считать, что критическим рубежом для развития патологий, связанных с нарушениями сердечной деятельности и состоянием сосудов является 50 лет. Но устойчивое повышенное артериальное давление может сопровождать человека и раньше – у мужчин заболевание развивается с 40-летнего возраста, у женщин его признаки сопровождают начало климакса.
- Употребление алкоголя и табакокурение. Вещества, которые получает человек в процессе курения, вредные, их действие приводит к разрушению мелких сосудов, капилляров, снижению эластичности крупных артерий. Такие процессы приводят к тому, что кровоток затрудняется, АД повышается. Алкогольные напитки при регулярном употреблении в значительных дозах также приводят к нарушениям кровотока.
- Превышение нормы холестерина. Избыток этого вещества начинает откладываться на внутренних стенках артерий в виде бляшек. При достижении их значительного размера внутренний просвет сосудов уменьшается, кровь по ним продвигается затруднённо.
- Неправильное питание. Жирная пища, приготовленная с использованием консервантов и соли, провоцирует повышение уровня холестерина и застой жидкости в тканях, внутренних органах, вызывает отеки, которые являются причиной повышения артериального давления.
- Ожирение. Лишний вес приобретается по нескольким предпосылкам – калорийная пища, минимум двигательной активности, наличие заболеваний, характеризующихся нарушениями обмена веществ. Именно они вызывают опасные, провоцирующие гипертонию процессы – снижение эластичности сосудов, повышение вязкости крови, склонность к образованию тромбов, нарушения работы сердца.
- Низкая физическая активность, гиподинамия. Пренебрежение умеренными нагрузками приводит к тому, что важные для качественного функционирования сердечно-сосудистой системы обменные процессы нарушаются, в крови образуется нехватка важных элементов.
- Стрессы, отсутствие отдыха – эти факторы негативно влияют на сердце, перенапрягают его. Наблюдается нарушение ритма, гормон адреналин активно вырабатывается, что провоцирует усиленное сократительной способности органа и повышение АД.
- Заболевания эндокринной системы, сахарный диабет.
- Наследственная предрасположенность. Повышение АД могут провоцировать особое строение сердца, его сосудов, врождённые заболевания органов и систем, которые ребенок приобретает от родителей.
Классификация болезни
Артериальная гипертензия 1 степени имеет 4 группы риска, каждая из которых имеет характерные признаки. Диагноз, который устанавливается для больных, должен иметь прямое указание на один из них. Группы риска отображают:
- наличие сопутствующих патологий;
- воздействие опасных факторов;
- особенности образа жизни;
- наличие вредных привычек.
Врач, при отнесении больного к одной из групп риска, может определить относительный процент вероятности возникновения осложнений.
Существует классификация по группам риска. Она указывает на возможные осложнение, которые с большой вероятностью могут возникнуть в течение 10 лет болезни:
- низкий, или артериальная гипертензия 1 степени риск 1 — осложнения ожидаемы менее чем у 15% пациентов;
- умеренный, соответствует артериальной гипертензии 1 риск 2 — болезнь осложняется в 15-20% случаев;
- высокий, другое название – артериальная гипертензия 1 степени риск 3 — патология будет сопровождаться осложнениями у 20-30% людей;
- гипертония 1 степени риск 4 — осложнение возникают у 30% (и более) больных, часто развивается кардиомиопатия с гипертрофией левого желудочка сердца.
Как показывает клиническая практика, артериальная гипертензия 1 степени риск 2 является наиболее частым диагнозом, который подтверждают кардиологи.
8
Круглосуточно без выходных
Симптомы
Артериальная гипертензия 1 степени редко сопровождается характерными проявлениями. Пациент может жаловаться на разную симптоматику:
- появление одышки, затруднения дыхания при выполнении действий, связанных с усилением физической нагрузки;
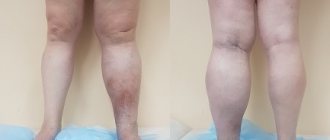
- отечность конечностей, лица;
- тахикардия;
- регулярное возникновение головных болей;
- уменьшение количества мочи, выводимой из организма, изменение ее цвета.
Диагностика
Основным признаком, характерным для развития артериальной гипертензии 1 степени, является устойчивое повышение значений АД с редким самостоятельным снижением показателей. Именно этот признак рекомендует отслеживать врач – замеры давления должны проводиться пациентом регулярно. Пользоваться тонометром необходимо в одно и то же время (несколько раз в сутки) в течение 3-4 недель. Результаты требуется фиксировать письменно.
Для подтверждения артериальной гипертензии 1 стадии необходимо проведение дополнительных диагностических процедур. К ним относят инструментальные обследования, лабораторные анализы.
В клинической лаборатории пациент сдает кровь и мочу. Проводится их общий анализ. Проба крови исследуется также на биохимический состав. Важными показателями являются уровни:
- холестерина;
- гемоглобина;
- сахара;
- соотношение микроэлементов (калия, кальция);
- наличие креатинина;
- гематокрита.
Особенности оснащения клиники диагностическим оборудованием, запас времени для подтверждения диагноза определяют выбор одного или нескольких способов для подтверждения болезни и сопутствующих патологий. Для большинства пациентов достаточно снять электрокардиограмму и расшифровать её результаты, провести рентгенографию грудной клетки.
Для полной оценки состояния больного требуются консультации узких специалистов – окулиста, эндокринолога, невролога.
Лечение
При лечении артериальной гипертензии 1 степени необходим комплексный подход. Нормализовать давление можно не только с помощью лекарств или рецептов народной медицины, большое значение имеет изменение привычного образа жизни пациента. Безусловное выполнение всех рекомендаций врача является основой для качественной терапии:
- снижение массы тела, для больных с ожирением, независимо от его степени;
- переход на особое питание, меню включает только нежирные продукты, овощи, фрукты, минимальное количество соли;
- умеренная физическая активность подбирается индивидуально, с учетом особенностей здоровья пациента;
- отказ от вредных привычек;
- исключение стрессовых ситуаций.
Для медикаментозной терапии больному назначаются традиционные антигипертензивные препараты:
- блокаторы кальциевых каналов;
- бета-андреноблокаторы;
- ингибиторы АПФ;
- сартаны;
- мочегонные средства.
Следует помнить, что любое самолечение при повышенном давлении опасно. Средства, применяемые для терапии, обладают множеством противопоказаний, оказывают опасные побочные действия. Увеличение дозировки лекарства, неправильная комбинация средств может нанести значительный вред здоровью человека.
Прогноз и профилактика заболевания
Прогноз при начальной стадии заболевания благоприятный – своевременное грамотное лечение и профилактика гарантируют выздоровление. Чтобы не допустить прогрессирование гипертонической болезни, необходимо вовремя предупредить ее развитие. Профилактические мероприятия:
- постоянный мониторинг показателей АД;
- прохождение диагностических процедур – проведение анализов крови (общего и биохимического), ЭКГ;
- физические нагрузки должны быть умеренными, но регулярными;
- необходим контроль питания и нормализация веса.
При появлении первых признаков артериальной гипертензии 1 степени требуется незамедлительно обратиться в медучреждение, пройти обследование у врачей-специалистов.
8
Круглосуточно без выходных
Опасность повышенного давления
Главная опасность гипертонической болезни заключается в ее осложнениях, ведущих к инвалидности и смерти.
Наиболее тяжелые осложнения:
- со стороны сердца – инфаркт, развитие аритмии, сердечной недостаточности;
- в области мозга – инсульт, снижение памяти и интеллектуальных способностей (деменция);
- со стороны глаз – тяжелые сосудистые нарушения в сетчатке;
- почек – возникновение недостаточности;
- сосудов – аневризма (мешкообразное расширение) аорты, разрыв которого ведет к практически моментальному смертельному исходу.
Что такое гипертония 2 степени
Гипертония 2 степени — состояние, характеризующееся стойким повышением артериального давления до показателей 160/100 и выше. При этом АД редко возвращается к норме самостоятельно, для корректировки состояния пациента обязательно требуется медикаментозное лечение.
Гипертония 2-й степени чаще встречается у пациентов старше 50 лет и это вполне объяснимо. С возрастом происходят изменения, связанные с отложением холестериновых бляшек и сужением просвета сосудов, возрастает нагрузка на сердце, которому приходится прилагать больше усилий для прокачивания крови, и возникают условия для повышения артериального давления.
Инвалидность
После того, как больной пройдет комплексное обследование организма, лечащий врач при наличии достаточных оснований, принимает решение о направлении пациента на рассмотрение медицинской комиссии, в состав которой входит коллегия медиков, имеющая полномочия составлять заключение о нетрудоспособности человека в связи с наличием у него хронического заболевания. Гипертония 2 степени риск 3 относится к группе подобных патологий и больной действительно имеет право на получение статуса инвалида по здоровью. Какую группу нетрудоспособности можно получить при гипертонии?
Третья группа инвалидности.
В большинстве случаев пациентам назначают 3 группу инвалидности, которая дает право получать от государства социальную помощь исходя из суммы минимальной пенсии. Это выплаты, предназначенные для того, чтобы гипертоник имел возможность приобрести себе лекарственные препараты, позволяющие быстро снять гипертонический криз, либо же держать его под постоянным контролем путем регулярного приема медикаментов. Больные с 3 группой инвалидности и наличием артериальной гипертензии 2 степени риск 3 имеют право работать, но перечень видов занятости существенно ограничен, так как существует большая доля вероятности, что человеку внезапно станет плохо, закружится голова или произойдет скачок артериального давления с дальнейшей потерей сознания.
Поэтому после получения статуса инвалида 3 группы гипертоник не может быть допущен к работам, связанными с выполнением следующих трудовых обязанностей:
- монтаж металлических соединений и работа с различными объектами на высотных зданиях и сооружениях;
- управление транспортными средствами, механизмами, оборудованием и установками, которые относятся к категории повышенной опасности, а потеря над ними управляемости может повлечь за собой возникновение аварийной ситуации;
- выполнение сварочных работ с использованием электрического и газового оборудование;
- умственная занятость, предусматривающая интенсивную мыслительную деятельность на протяжении всего рабочего дня;
- специальности, связанные с психоэмоциональным перенапряжением.
Больным гипертонией 2 степени с риском 3, которые получили статус инвалида 3 группы, рекомендуется вести размеренный образ жизни и работать на должностях, которые сбалансировано совмещают в себе умственный вид деятельности и незначительные физические нагрузки.
Вторая группа инвалидности.
Данная группа нетрудоспособности также может быть назначена больному артериальной гипертензией 2 степени с риском 3, но только в том случае, если по результатам обследования были обнаружены необратимые изменения в тканях следующих органов:
- почки;
- сердечная мышца;
- глазное яблоко;
- головной мозг;
- стенки сосудов.
При этом должна быть установлена причинно-следственная связь, указывающая на то, что заболевание возникло именно из-за наличия гипертонической болезни. Также должна присутствовать существенная вероятность того, что у пациента в любой момент может возникнуть ишемический инсульт головного мозга, инфаркт миокарда, ухудшение зрения, развитие почечной недостаточности. Об этих факторах риска врач-терапевт или кардиолог указывает в медицинской карте больного и листе направления на медицинскую комиссию, устанавливающую нетрудоспособность пациента с рекомендациями к присвоению статуса инвалида. Наличие 2 группы инвалидности исключает возможность работать и вести активный образ жизни. Считается, что больной с данной группой может выполнять только самые элементарные действия. Код по МКБ гипертонии 2 степени 3 риск является 10:11.
Симптомы гипертонии 2 степени
Гипертония 2 степени симптомы и лечение имеет неоднозначные. Повышение давления может сопровождаться такими признаками:
- Пульсирующая боль в височной области;
- Отеки лица, особенно век;
- Кожа лица гиперемирована, со временем проявляется сосудистая сеточка;
- Отекают руки;
- Темнеет в глазах, периодически мерцают «мушки»;
- Одновременно наблюдается ноющая боль в затылке;
- После пробуждения нет бодрости, усталость и апатия сохраняется и на протяжении дневного времени;
- Периодический шум в голове;
- Эмоциональная лабильность – низкий порог возбудимости;
- Расширенные сосуды глаз (склер);
- Уплотнение стенки желудочка (компенсируется сопротивление кровотоку);
- Непроизвольное мочеиспускание при почечной недостаточности;
- Сердечный ритм учащается при малейшей нагрузке;
- Наблюдаются проблемы с запоминанием.
Гипертония 2 степени симптомы может менять в зависимости от ее особенностей: первичная самостоятельная форма или вторичная, как осложнение другого заболевания.
Причины возникновения артериальной гипертензии
Причины артериальной гипертензии специалистам не удается установить в 90% случаев. В 10% случаев заболевание может развиваться как осложнение другого заболевания или вследствие приема препаратов. Риск развития синдрома артериальной гипертензии может увеличиваться из-за некоторых факторов:
- наследственная предрасположенность;
- возраст и пол человека;
- курение;
- частые стрессовые ситуации;
- употребление алкоголя в больших количествах;
- чрезмерное употребление соли в пищу;
- малая подвижность и ожирение;
- заболевания почек;
- нарушение метаболизма;
- сахарный диабет.
Риск 2 при артериальной гипертензии 2 степени
При установлении риска характерного недуга врачи учитывают возраст, пол, наличие хронических болезней в организме клинического больного. Эта информация помогает спрогнозировать клинический исход, сократить вероятность серьезных осложнений со здоровьем, инвалидности. Риск 2 при артериальной гипертензии 2 степени обозначает, что необратимые процессы во внутренних органах под воздействием скачков артериального давления наблюдаются лишь спустя 10 лет, вероятность инсульта и инфаркта составляет 20%.
Артериальная гипертензия: лечение современными методами
Выбор лечения гипертонии осуществляется специалистами на основании данных исследований. Методы лечения артериальной гипертензии подразделяются на немедикаментозные и медикаментозные.
Пациенты, у которых диагностирована гипертония в легкой форме, в частности артериальная гипертензия 1 степени 1 стадии, могут быть освобождены врачом от приема специальных препаратов. Главным методом немедикаментозного лечения является изменение образа жизни больного:
- отказ от вредных привычек;
- контроль веса;
- регулярные умеренные физические нагрузки. Результативными являются ежедневные занятия, такие как умеренная ходьба или легкие силовые тренировки;
- уменьшение стресса. Во время стрессовых ситуаций у человека может повышаться давление, понизить его возможно с помощью массажа, дыхательных упражнений или медитации;
- включение в рацион пищи, богатой макро- и микроэлементами, и уменьшение потребления соли.
Лекарства при артериальной гипертензии назначаются пациентам в том случае, когда нелекарственная терапия оказалась неэффективной в течение 3-4 месяцев, а также имеются факторы риска. Так, артериальная гипертензия 2 риск 3 требует приема специальных препаратов. Количество препаратов определяется показателем артериального давления и наличием сопутствующих заболеваний.
Современные врачи препараты для лечения артериальной гипертензии назначают в соответствии с одной из стратегий: монотерапией или комбинированной терапией. При составлении плана лечения вопрос о допустимости использования одного препарата является наиболее актуальным для специалиста.
При монотерапии пациенту с I степенью назначается один препарат в начале курса лечения. Важным фактором при назначении препарата является его эффективность по снижению риска возникновения осложнений. В настоящее время для контроля артериального давления врачи используют наиболее изученные препараты, относящиеся к двум группам: тиазиподобные и тиазидные диуретики, обладающие мочегонным действием.
Комбинированная терапия назначается пациентам с высокой степенью риска, а также с II и III степенью заболевания. При данном способе лечения подбираются препараты с разным механизмом действия для снижения артериального давления и уменьшения возможных побочных эффектов.
Специалисты в вопросе о том, если у пациента артериальная гипертензия, как лечить данное заболевание с помощью препаратов, предпочитают использовать несколько групп лекарственных средств:
- бета-блокаторы. На протяжении нескольких десятилетий бета-блокаторы применялись в качестве основных препаратов лечения гипертонии у детей и подростков. Однако в настоящее время выявлены множественные побочные эффекты, в связи с чем их применение стало ограничено. К основным побочным эффектам специалисты относят: нарушение сна, повышение уровня глюкозы в крови, слабость и перепады настроения. Важным условием при использовании данных средств является проведение электрокардиограммы, регулярный контроль сахара в крови;
- диуретики назначаются пациентам на длительный период, они выводят избыток жидкости из организма. Среди побочных действий выделяют: обмороки, снижение в крови уровня кальция;
- блокаторы кальциевых каналов. Препараты данной группы применяются для лечения пациентов достаточно широко, врачи отдают предпочтение лекарственным средствам с длительным периодом действия. К побочным эффектам блокаторов относятся: расстройства желудочно-кишечного тракта, учащенное сердцебиение, слабость, головокружения и отеки;
- ингибиторы АПФ. Механизм действия данных препаратов заключается в блокировании действия ферментов, которые участвуют в образовании сосудосуживающего вещества;
- альфа-аденоблокаторы. Действие препаратов данной группы проявляется в снижении давления через блокирование рецепторов, расположенных в стенке артерии.
Артериальная гипертония 2 степени риск 4
Риски артериальной гипертонии 2 степени Наличие «букета» болезней (атеросклероз, диабет, ишемия) позволяет утверждать, что пациент приобрел диагноз «гипертония 2 степени, 4 риск». Артериальная гипертензия на этой стадии только осложняет ситуацию. Такой диагноз получают больные, пережившие 1-2 инфаркта, независимо от зоны поражения.
Следует уточнить, сто риск – понятие прогнозируемое, а не абсолютное. Он указывает только на вероятность развития осложнения. Если пациент понимает всю опасность своего положения и принимает соответствующие меры, диагноз можно и подкорректировать. Больные-гипертоники, придерживающиеся здорового образа жизни, постоянно контролирующие свое состояние, могут жить долго и полноценно.
В то время как с отягощенным анамнезом и высоким риском продолжительность жизни существенно короче. Своевременная диагностика и адекватное лечение, нацеленное на уменьшение показателей АД, позволяет продлить свой век и улучшить качество жизни.
Последствия гипертонии
Чем выше артериальное давление, тем тяжелее работа, которую приходится выполнять сердцу для поддержания нормальной циркуляции крови. Поэтому если гипертонию не лечить, стенки сердца вначале утолщаются, или гипертрофируются, при этом повышается риск работы сердца с перебоями, а позже стенки сердца истончаются, что приводит к нарушению кровоснабжения тканей и самого сердца и сопровождается появлением одышки, утомляемости, отеков на ногах. Эти признаки часто свидетельствуют о развитии сердечной недостаточности, то есть неспособности сердечной мышцы выполнять свою нормальную функцию насоса.
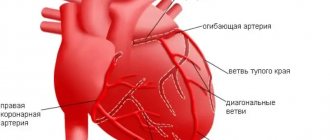
Высокое давление ускоряет процесс, известный под названием атеросклероз, и означающий образование жировых отложений на стенке артерий, что приводит к их уплотнению, утолщению и уменьшению просвета сосудов. Если поражаются коронарные артерии, которые снабжают кровью сердце, то развивается грудная жаба, или стенокардия. По мере прогрессирования процессаодна из артерий может полностью закупориться, тогда часть сердечной мышцы перестает получать кровь, и развивается инфаркт миокарда. Атеросклероз может поразить любой участок артериального русла. При поражении мозговых сосудов у больного гипертонией с высокой степенью вероятности может развиться мозговой инсульт, из-за которого нарушаются двигательные возможности, речь и память. При поражении сосудов глаз, почек и нижних конечностей высок риск развития слепоты, почечной недостаточности и «перемежающейся хромоты».
Лечение гипертонии 2 степени
Как лечить гипертонию 2 степени? Схему составляет участковый терапевт. При необходимости назначается консультация кардиолога и невропатолога. Традиционная методика лечения гипертонии 2 степени включает:
- Чтобы устранить густоту крови (разжижить кровоток), положено принимать Аспирин, Кардиомагнил, Гепарин, Аспикард.
- Для нормализации давления назначают такие мочегонные средства (диуретики), как Диувер, Фуросемид, Пиретанид, Торасемид, Верошпирон, Равел.
- При указанном диагнозе рекомендуют такие тиазиды (тиазидные препараты), как Арифон, Хлорталидон, Индапамид.
- Для снижения холестерина в крови положено принимать такие гиполипидемические препараты, как Аторвастатин, Аторис, Липримар, Зовастикор.
- С целью расширить сосуды назначают такие гипотензивные препараты разных групп, как Физиотенз, Артил, Бисопролол, Лизиноприл.
Важно учитывать, что качество лечения во многом зависит от соблюдения инструкции по их применению. Заниматься самолечением при гипертонии опасно. Подобные эксперименты могут закончиться инвалидностью. Схему лечения терапевт подбирает индивидуально, с учетом возраста, комплекции и других особенностей здоровья конкретного пациента.
Диета при гипертонии
Чтобы сосуды почек функционировали в нормальном режиме, гипертоники с любой стадией заболевания должны придерживаться определенных правил питания. Например, важно контролировать водный и солевой баланс организма, предотвратить формирование застойных явлений и, как следствие, гипертонический криз 2 степени. Под запрет попадают жирные, жареные, сладкие и копченые блюда.
Семь продуктов, которые снижают кровяное давление:
- Голубика — ягоды голубики богаты натуральными веществами, называемыми флавоноидами
- Свежие зеленые листовые, такие как листья пажитника, капуста, листья мяты, пачули, листовой зеленый укроп, листья горчицы, листья карри, зелень свеклы, швейцарский мангольд, рукколой, брокколи, сельдерей и шпинат с высоким содержанием калия
- Картофель — содержит много калия и магния
- Свекла — нитраты в свекольном соке, как известно, снижают кровяное давление
- Обезжиренное молоко — отличный источник кальция плюс низкий уровень жира
- Овсянка — продукты с высоким содержанием клетчатки, с низким содержанием жира и с низким содержанием натрия
- Бананы — добавляет калий в ваш рацион питания.
Лечебное питание при гипертонии 2 степени допускает в меню отварное мясо нежирных сортов, каши, овощи и фрукты. Полезными свойствами обладает зеленый чай, мочегонные отвары из трав.
Народные средства
В лечении болезни в домашних условиях многие предпочитают пользоваться народными средствами. Такая терапия подразумевает использование лекарственных растений, оказывающих положительное влияние на сердечно-сосудистую систему.
Можно лечить болезнь такими рецептами:
- Лечение можно проводить и мятой перечной, лапчаткой гусиной, ромашкой аптечной, тысячелистником. Эти травы отлично сочетаются.
- Приготовить отвар из пустырника, хвоща полевого, сушеницы болотной, корня валерианы. Всех растений необходимо взять одинаковое количество. Такое средство облает мочегонным эффектов и позволяет справиться с одиночными скачками артериального давления.
- Активно в лечении гипертонии применяют продукты пчеловодства и цитрусовые.
- Лечить можно соком калины. Для снижения артериального давления его необходимо употреблять три раза в день по четверти стакана.
Народные средства помогают справиться с неприятными симптомами заболевания и ускорить эффективность традиционной терапии. Такие рецепты доказали свою пользу на протяжении многих веков. К подобной терапии обращаются люди, организм которых плохо переносит лекарственные препараты. Но важно помнить, что лечение болезни народными рецептами можно проводить только после консультации с врачом.
Профилактика
Ваш лечащий врач скорее всего также предложит различные изменения образа жизни, в том числе:
- Поддержание здорового веса;
- Диета, богатая фруктами, овощами и обезжиренными молочными продуктами;
- Отказ от курения;
- Ограничение потребления соли в рационе;
- Ограничение употребление алкоголя. Для большинства взрослых, это означает, что нормально употреблять до одной порции напитка в день для женщин всех возрастов и мужчин в возрасте старше 65 лет, и до двух напитков в день для мужчин 65 лет или моложе;
- Физические упражнения по крайней мере 30 минут в день. Они включают в себя ходьбу, бег трусцой, силовые тренировки, йогу, кардио тренировки, например, езду на велосипеде.
С вашей стороны требуется методичное соблюдение врачебных рекомендаций и организация правильного режима. Именно здоровый образ жизни – путь к выздоровлению. Помните об этом.