Опубликовано: 27.05.2021 11:45:00 Обновлено: 28.05.2021
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
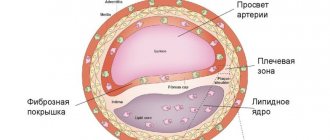
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца — это очень широкое понятие, которое включает в себя множество патологических состояний: начиная от стенокардии и заканчивая инфарктом миокарда с его осложнениями и последствиями. ИБС возникает в том случае, когда сердечной мышце не хватает собственного кровоснабжения и существует несоответствие между потребностью миокарда в кислороде и его доставкой.
Обогащенная кислородом кровь доставляется в сердечную мышцу по сосудам, которые называются «коронарные артерии». При поражении этих сосудов коронарное кровообращение нарушается, и миокард оказывается в условиях гипоксии (кислородное голодание), что приводит к стойкому нарушению функционирования сердца.
Изменения сегмента ST
В норме сегмент ST расположен на изолинии или около нее.
Оценки допустимых отклонений ST немного расходятся в разных исследованиях. Также могут быть разными подходы к измерению отклонения ST.
Патологическим считаются следующие смещения сегмента ST.
- Снижение (депрессия) ST на 0,5 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях.
- Повышение (элевация) ST на 2 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях у мужчин (у мужчин моложе 40 лет допустимо повышение ST в V2-V3до 2,5 мм).
- на 1,5 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях у женщин
Если в двух или более, чем в двух, соседних отведениях сегмент ST отклоняется от изолинии больше указанных величин, то это является патологией.
Отклонение ST обычно измеряют в точке J (место перехода комплекса QRS в сегмент ST), а также в точке ST60 (на расстоянии 0,06 с от точки J) и в точке ST80 (на расстоянии 0,08 с от точки J).
При измерении отклонения ST в точке J сравнение проводят с уровнем интервала PR в точке перехода PR в комплекс QRS. Это показано на схеме 1.
Схема 1. Точка J и точка PR перехода
Источник схемы.
На ЭКГ 1 показано, как можно измерить смещение сегмента ST. В приведенном примере зарегистрирована депрессия ST на 2 мм.
ЭКГ 1. Фрагмент кардиограммы со смещением сегмента ST
Измерение смещения сегмента ST не в точке J, а на расстоянии 0,08 с, т.е. на расстоянии 2 мм от точки J может быть альтернативным подходом. Это особенно актуально, когда имеет место исходное смещение интервала PR и сегмента ST из-за волны реполяризации предсердий.
Волна реполяризации предсердий (обозначается Ta), наслаивается на комплекс QRS и, как правило, не видна на ЭКГ. Однако в некоторых случаях волна Ta становится заметной и смещает интервал PR, QRS и начальный участок ST.
Иллюстрация феномена предсердной реполяризации, которая смещает интервал PR, QRS и начальный участок ST на схеме 2. Здесь красным пунктиром показана волна Ta.
Схема 2. Волна реполяризации предсердий Ta
Источник схемы.
Считается, что волна реполяризации предсердий по длительности не превышает 0,08 с после окончания комплекса QRS. В связи с этим измерение смещения ST в ряде случаев проводят на расстоянии 0,08 с от точки J. Точку на расстоянии 0,08 с (2 мм) от точки J называют точкой I или ST80. Когда смещение оценивают в точке ST80, то сравнение проводят с интервалом TP (между зубцом T и зубцом P), а не с интервалом PR.
На ЭКГ 2 пример, когда волна предсердной реполяризации имитирует депрессию сегмента ST. Кардиограмма снята у пациентки 25 лет с жалобами на дискомфорт в грудной клетке. Пациентка злоупотребляет кофеином. На записи зарегистрирована тахикардия и депрессия ST в отведениях II, III, aVF и V2-V6. Однако, если посмотреть внимательно, видно также, что сегмент PR имеет косонисходящую форму. Это связано с волной предсердной реполяризации Ta, которая также смещает вниз и ST. Если измерить уровень ST в точке ST80 (через 2 мм после точки J) и сравнить с уровнем сегмента TP, то значимой депрессии не будет.
ЭКГ 2. Смещение ST, вызванное выраженной волной предсердной реполяризации
Источник ЭКГ.
Впрочем, в случае на ЭКГ 2 и без этой корректировки не было данных за ишемию, т.к. форма сегмента ST косовосходящая. Для ишемии характерна косонисходящая или горизонтальная депрессия ST. Морфологическая оценка изменений сегмента ST более важна, чем оценка смещения по той или иной методике.
Смещение сегмента ST выше или ниже обычного положения может быть при разных вариантах ИБС, а также при другой патологии сердца (например, при блокадах проводящих путей желудочков, при гипертрофии желудочков, при тахикардии и в других случаях).
Разные авторы и разные руководства предлагают различные способы измерения уровня ST, но все сходятся в том, что оценка морфологического паттерна позволяет сделать более точное заключение. Поэтому для того чтобы понять, с чем связано отклонение ST в каждом конкретном случае, надо знать морфологические варианты смещения ST.
Почему возникает патология?
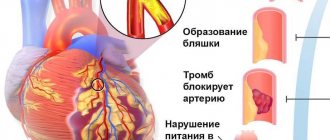
Основная причина заболевания — поражение коронарных артерий атеросклерозом, при котором в сосудах появляются холестериновые бляшки. Спустя какое-то время на месте бляшки может сформироваться тромб, который частично или полностью закупоривает артерию, перекрывая доставку кислорода к сердечной мышце.
Как правило, сужение просвета сосуда до 50 % протекает без каких-либо клинических проявлений. Яркая симптоматика появляется, когда артерия перекрыта на 70 % и более.
Очень редко (до 5% случаев) ИБС вызывают:
- врожденные аномалии отхождения коронарных артерий;
- синдромы Марфана, Э́лерса — Данлоса — наследственные патологии соединительной ткани;
- инфекционный эндокардит — воспаление внутренней оболочки сердца, вызванное патогенными возбудителями;
- синдром Кавасаки — системный васкулит, поражающий средние и мелкие артерии;
- сифилитический аортит — осложнение сифилиса, при котором происходит воспаление отдельных слоев или всей толщи стенки аорты;.
- передозировка сосудосуживающих, наркотических средств.
Факторы риска
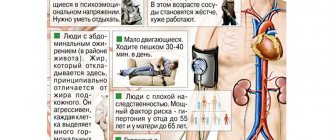
К факторам риска развития ИБС относятся:
- дислипидемия — высокий уровень липидов и/или липопротеинов в крови;
- сахарный диабет. Само по себе заболевание не вызывает сужение коронарных артерий, однако оно значительно осложняет течение атеросклероза;
- артериальная гипертензия;
- избыточная масса тела;
- курение. Курящие пациенты болеют атеросклерозом чаще и тяжелее. У них развивается мультифокальное поражение артерий: атеросклероз затрагивает не только артерии сердца, но и сосуды, отвечающие за кровоснабжение головного мозга, тканей головы, верхних и нижних конечностей, почек;
- малоподвижный образ жизни;
- мужской пол;
- наследственность — наличие у ближайших родственников атеросклероза, ИБС, артериальной гипертензии.
Стоит отметить, что наследственный фактор становится причиной ИБС только в 20 % случаев. Чаще всего заболевание является следствием неправильного образа жизни.
Клинические формы заболевания
При постановке диагноза ИБС обязательно указывается клиническая форма заболевания. Ключевое значение имеет дифференциальная диагностика стенокардии или инфаркта миокарда — самых распространенных проявлений ишемической болезни. Другие клинические формы ИБС встречаются гораздо реже.
Стенокардия — разновидность ИБС, которая проявляется болями за грудиной. Опасным состоянием является нестабильная стенокардия, при которой происходит обострение ишемической болезни сердца и появляются предпосылки для развития инфаркта миокарда.
Инфаркт миокарда или сердечный приступ — критическое проявление ИБС. При инфаркте происходит обструкция коронарной артерии, что может привести к серьезному повреждению или полной гибели миокарда.
Течение болезни, ее формы и осложнения
Классификация ИБС
отличается от классификаций других заболеваний: поскольку ишемическая болезнь сама по себе является состоянием дисбаланса между снабжением миокарда оксигенированной кровью и потребностью сердца в ней, сложно провести однозначную черту между ее формами и осложнениями. Так, и инфаркт миокарда, и сердечная недостаточность являются одновременно и клиническими формами течения заболевания (острой и
хронической
), и осложнениями, вызванными недостатком оксигенации миокарда.
В связи с этим медицинское сообщество говорит о клинической классификации форм ИБС
в следующем порядке:
- Внезапная коронарная
смерть (остановка сердца).
- Стенокардия
: выделяют стенокардию напряжения (впервые возникшая, стабильная, нестабильная или прогрессирующая) и стенокардию покоя (спонтанная/вазоспастическая/вариантная/Принцметала).
- Инфаркт миокарда.
- Постинфарктный кардиосклероз.
- Сердечная
недостаточность (острая и хроническая).
- Нарушения сердечного
ритма.
- Безболевая ишемия миокарда.
- Гибернирующий миокард.
- Оглушенный миокард.
- Синдром Х.
Развитие заболевания не имеет линейного характера, а клинические формы могут сменять друг друга. Если не соблюдать рекомендации лечащего врача, хронические формы ИБС
могут осложняться острой формой (инфаркт или внезапная
коронарная
смерть). В то же время после острой формы ИБС (тот же инфаркт) развиваются
хронические
последствия
ишемии
в виде постинфарктного кардиосклероза
И острые, и хронические формы ИБС могут привести к тяжелым последствиям для организма
Симптомы ишемической болезни сердца
Основной симптом заболевания — болевые ощущения за грудиной, которые могут иррадиировать под лопатку, в левую руку, шею, нижнюю челюсть. Чем выраженнее ишемия, тем более сильным становится болевой синдром.
В процессе развития патологии уровень физической активности, при котором возникают болевые ощущения, становится все менее значительным. Например, если в начале болезни человек ощущал боль в области сердца при подъеме по лестнице на пятый этаж, то при сильном сужении артерий боль может возникать даже во время обычных повседневных дел (уборка квартиры, приготовление еды, чистка зубов).
При инфаркте миокарда боль за грудиной становится очень сильной и не снимается даже нитроглицерином. Также во время сердечного приступа у человека могут наблюдаться:
- тошнота, рвота;
- тахикардия;
- одышка;
- головокружение;
- холодный пот;
- приступ паники;
- обморок.
Симптомы и формы ИБС
При разной форме ишемической болезни сердца симптоматика может отличаться. Существует несколько форм заболевания.
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Загрудинная боль возникают на фоне спазма коронарных сосудов и не связана с нагрузкой. Чаще всего состояние развивается ночью, в промежутке времени между полуночью и восемью часами утра. Спастическая стенокардия отличается регулярностью и цикличностью, нередко повторяется несколько приступов подряд с небольшим промежутком.
Постинфарктный кардиосклероз
После перенесенного инфаркта происходит замещение погибших клеток мышечной ткани соединительной. При этом нарушается проводимость в миокарде, что может сопровождаться ощущениями перебоев в работе или длительной остановки сердца, периодическими обмороками и головокружениями. Могут быть также приступы учащенного сердцебиения, боль за грудиной, одышка, побледнение или посинение кожных покровов.
Сердечная недостаточность
Заболевание, при котором сердце не может полноценно выполнять свою функцию по обеспечению тканей различных органов достаточным количеством крови. Состояние проявляется одышкой, отеками, быстрой утомляемостью, плохой переносимостью физической нагрузки.
Нарушения ритма сердца
Аритмии носят разнообразный характер. Сопровождаются ощущением сердцебиения или снижением ЧСС. Больной может испытывать сильную слабость, головокружение, тошноту, возможны потери сознания. Существуют и бессимптомные формы патологии, которые становятся случайной находкой на ЭКГ.
Безболевая ишемия миокарда
Протекает без характерных приступов стенокардии. Выявляется обычно случайно на ЭКГ и после специальных диагностических проб с нагрузкой.
Внезапная сердечная смерть
Чаще наступает из-за фибрилляции или трепетания желудочков – беспорядочного сокращения сердечной мышцы с высокой частотой. Состояние развивается неожиданно, проявляется следующими симптомами:
- слабостью;
- головокружением;
- потерей сознания;
- шумным и частым дыханием;
- расширением зрачков;
- урежением частоты дыхательных движений;
- отсутствием сердечных сокращений.
Иногда сердце удается вернуть к правильному ритму, но если этого не было сделано в первые минуты, то клетки мозга умирают от гипоксии, развивается необратимая кома.
Как проводится диагностика?
При подозрении на ишемическую болезнь сердца проводится тщательное обследование пациента, которое может состоять из различных диагностических тестов:
- Биохимический анализ крови.
При проведении биохимического исследования крови обязательно выполняется липидограмма, направленная на определение уровня липидов (жиров) различных фракций крови. К показателям липидограммы относятся:
- общий холестерин;
- липопротеиды низкой и высокой плотности;
- триглицериды;
- коэффициент атерогенности.
Также при биохимическом исследовании определяется уровень глюкозы, С-реактивного белка, креатинина.
- Электрокардиография (ЭКГ).
Электрокардиография — это метод фиксации и изучения электрических полей, возникающих при работе миокарда. При наличии у пациента ИБС на ЭКГ появляются характерные изменения сегмента ST и зубца Т.
Кроме классического ЭКГ, которое проводится в состоянии покоя, могут применяться ЭКГ-тесты с физической нагрузкой. Например, к таким тестам относится велоэргометрия — методика проведения ЭКГ в условиях дозированной нагрузки на велотренажере. Данная функциональная проба позволяет выявить скрытую (бессимптомную) ИБС и определить резервы кровотока во время физической активности.
Еще один метод ЭКГ, которые может применяться для диагностики ИБС — холтеровское мониторирование, с помощью которого осуществляется наблюдение за работой сердца в течение суток. Фиксация электрических полей происходит с помощью портативного аппарата — холтеровского монитора.
- Эхокардиография (УЗИ сердца).
Эхокардиография выявляет широкий спектр изменений в работе миокарда, которые не всегда обнаруживаются во время ЭКГ. Во время обследования врач может увидеть на мониторе состояние сердечных клапанов, изменение размеров полостей миокарда. Эхокардиография с доплером позволяет обнаружить поражение сосудов и нарушение кровотока.
УЗИ сердца может проводиться как в состоянии покоя, так и в условиях дозированной физической нагрузки.
- Сцинтиграфия.
Исследование сердечной мышцы с помощью введения в организм радиоактивных изотопов и последующей регистрацией их излучения. Захват клетками сердца изотопов происходит пропорционально кровотоку в нем. Поэтому при наличии пораженных сосудов на сцинтиграмме (изображение миокарда) обнаруживаются участки сниженного накопления фармпрепарата.
- Коронарография.
Данная методика является золотым стандартом в постановке диагноза ИБС и оценке степени поражения артерий. Во время процедуры в правую и левую коронарные артерии через катетеры вводится контрастное вещество. После этого с помощью рентгеновского аппарата делаются снимки сосудов в разных проекциях, что позволяет оценить их проходимость. На основании результатов исследования выбирается тактика дальнейшего лечения.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Лечение ишемической болезни сердца
Существует три основных метода лечения ИБС.
- Медикаментозное лечение, которое может заключаться в приеме гипотензивных средств, антиагрегантов, статинов, бета-блокаторов, ингибиторов АПФ, нитратов и других лекарственных средств.
- Стентирование — расширение сосудов с помощью установки в них стентов (тонкие металлические трубки). Процедуру проводят под контролем коронарографии.
- Коронарное шунтирование — хирургическая операция, которая проводится при сильном поражении коронарных артерий, большом количестве атеросклеротических бляшек. Во время операции формируются новые пути для движения крови в обход мест сужения. Шунты создают из артерий самого пациента. Коронарное шунтирование не только восстанавливает кровоснабжение сердца, но и устраняют опасность повторного развития ИБС.
Также обязательным элементом лечения является изменение образа жизни (отказ от вредных привычек, соблюдение диеты, дозированная физическая активность).
Какие лекарства применяют для лечения ИБС
Препараты, снижающие артериальное давление
Повышенное артериальное давление негативно воздействует на сосуды сердца и других органов, в результате чего они еще больше сжимаются и получают меньше кислорода. Снижение и постоянное поддержание нормального АД – ключевой фактор в лечении ИБС. Целевым уровнем АД при ИБС является 140/90 мм.рт.ст. и менее для большинства больных, или 130/90 для больных с сахарным диабетом или заболеваниями почек. Для тяжелых больных рекомендованы еще более низкие цифры. В подавляющем большинстве случаев для достижения такого уровня АД требуется постоянный прием гипотензивных препаратов.
Ингибиторы АПФ
Это класс лекарств, блокирующих фермент ангиотензин-2, который вызывает повышение давления и другие отрицательные эффекты на сердце, почки и сосуды. В последнее время доказано множество положительных эффектов ингибиторов АПФ на прогноз у больных ИБС, поэтому они назначаются как можно шире, при отсутствии противопоказаний. К ним относятся, например, эналаприл, лизиноприл периндоприл и другие. При длительном применении могут вызывать кашель, подходят не всем больным. Применяются по назначению врача.
Блокаторы рецепторов ангиотензина
Эти средства позволяют блокировать не сам ангиотензин-2, а рецепторы к нему, находящиеся в различных органах, в том числе в сердце. В ряде случаев это гораздо эффективнее. БРА снижают давление менее эффективно, чем иАПФ, но зато они имеют несколько дополнительных полезных эффектов на сердце и сосуды. В частности, некоторые из них способны останавливать разрастание сердечной мышцы (гипертрофию) и даже уменьшать ее на несколько процентов. Применяются у всех групп пациентов, а особенно у тех, кто не переносит иАПФ.
Применение длительное, пожизненное, по назначению врача. Примеры препаратов: лозартан («Козаар», «Лозап», «Лориста»), валсартан («Валз», «Диован», «Вальсакор»), кандесартан («Атаканд»), телмисартан («Микардис») и другие.
Выбор конкретного препарата, схемы его применения и дозы относится к компетенции врача, так как при этом необходимо учитывать индивидуальные особенности течения болезни и сопутствующие заболевания.
Препараты, улучшающие работу сердца
Бета-блокаторы
Блокируют рецепторы адреналина и других стрессовых гормонов в сердце. Уменьшают частоту сердечных сокращений и артериальное давление. Благоприятно действуют на сердце при аритмии и могут устранять ее.
Рекомендованы для постоянного применения у всех больных после инфаркта миокарда и предынфарктного состояния, а также с дисфункцией левого желудочка независимо от наличия сердечной недостаточности, при отсутствии противопоказаний. Применение может быть длительным или краткосрочным, только по назначению врача. Большинство из них противопоказаны при бронхиальной астме, многие повышают сахар крови и не применяются при диабете.
Примеры препаратов: анаприлин, метопролол («Эгилок»), бисопролол («Конкор») и др.
Нитраты
Основные лекарства для купирования (устранения) приступа. К ним относятся такие средства, как нитроглицерин («Нитроминт»), изосорбида динитрат («Изокет») и мононитрат («Моночинкве») и др. Они действуют непосредственно на коронарные сосуды и приводят к их быстрому расширению, а также снижают приток крови к сердцу за счет расширения глубоких вен, которые могут запасать кровь. Все это облегчает работу сердца и снижает его потребность в кислороде, а значит уменьшает кислородное голодание и боль.
В настоящее время нитраты применяются в основном для купирования приступов стенокардии, а для постоянного применения – у тяжелых больных с хронической сердечной недостаточностью. Ко всем нитратам развивается привыкание, и их эффект со временем уменьшается, но после кратковременной отмены он вновь восстанавливается.
Сердечные гликозиды
Дигоксин, коргликон и др. Усиливают сокращения сердечной мышцы и замедляют их частоту. В настоящее время применяются в лечении ИБС нечасто, в основном при мерцательной аритмии и выраженных отеках. Оказывают множество побочных эффектов, особенно в сочетании с мочегонными, в связи с чем должны назначаться врачом только после тщательного обследования.
Препараты, снижающие уровень холестерина
Для большинства больных рекомендуются следующие цифры:
- уровень общего холестерина должен быть не более 5 ммоль/л,
- уровень холестерина липопротеинов низкой плотности («плохого») – не более 3 ммоль/л,
- уровень холестерина липопротеинов высокой плотности («хорошего») не менее 1,0 ммоль/л.
Также играет роль индекс атерогенности и уровень триглицеридов. У тяжелых больных (например с сопутствующим сахарным диабетом) эти показатели рекомендуется контролировать еще строже.
Целевые уровни холестерина достигаются с помощью специальной диеты и лекарственных препаратов. В большинстве случаев одной диеты недостаточно, но без нее прием лекарств не будет столь эффективным. Современные препараты могут значительно снизить уровень холестерина, но их необходимо принимать постоянно. В основном для этого используются лекарства группы статинов (аторвастатин, симвастатин и другие). Конкретный препарат назначает врач.
Препараты, уменьшающие вязкость крови
Чем более вязкая кровь, тем больше вероятность образования тромбов в коронарных артериях и хуже кровоснабжение сердечной мышцы. Для уменьшения вязкости крови используются лекарства двух групп: антиагреганты и антикоагулянты.
Наиболее распространенный антиагрегант – аспирин. Его рекомендуется принимать ежедневно всем больным ИБС всю жизнь в дозе 70 – 150 мг в день (при отсутствии противопоказаний, таких как язва желудка). Больным после операций на сердце и сосудах доза может быть повышена по назначению врача, а также добавлен клопидогрель в дозе 75 мг в день.
У больных с постоянной формой мерцательной аритмии врач может назначить прием более сильного лекарства – антикоагулянта варфарина, в дозировке, обеспечивающей поддержание величины МНО (показатель свертываемости крови) на уровне 2,0 – 3,0. Варфарин растворяет тромбы более активно, чем аспирин, но может вызвать кровотечение. Применяется только по назначению врача после тщательного обследования и под контролем анализов крови.
Препараты, контролирующие уровень сахара (глюкозы) крови
Современный критерий контроля сахарного диабета – уровень гликированного гемоглобина (HbA1c). Он отражает концентрацию сахара крови за последнюю неделю и не должен превышать 7%. Однократный анализ крови на сахар не отражает истинную картину течения диабета.
Для достижения целевого уровня сахара должны использоваться все нелекарственные меры (диета, физнагрузки, снижение веса), а в случае их недостаточности – специфическая лекарственная терапия по назначению врача эндокринолога.
Другие препараты
Диуретики (мочегонные)
Имеют две сферы применения: в низких дозах для понижения артериального давления (чаще всего в комбинации с другими средствами), в высоких дозах – для выведения жидкости из организма при застойной сердечной недостаточности. Имеют свойство повышать сахар крови, поэтому при диабете применяются в крайних случаях.
Антигипоксанты
Антигипоксанты – это препараты, которые уменьшают кислородное голодание сердечной мышцы на молекулярном уровне. Одним из таких препаратов является триметазидин. Он не входит в стандартные схемы лечения ИБС, может использоваться как дополнительное средство. Не зарегистрирован в фармакопее США.
Нестероидные противовоспалительные средства (НПВС)
Широкомасшабное исследование в США выявило вредное действие этого класса лекарств на прогноз пациентов перенесших инфаркт миокарда. В связи с этим такие лекарства, как диклофенак, ибупрофен не рекомендуются к применению у людей после инфаркта и равноценных ему состояний.
Вакцинация от гриппа
Рекомендована всем людям с заболеваниями сердечно-сосудистой системы.
Меры профилактики
К мерам профилактики ИБС относятся:
- правильное питание. Не стоит злоупотреблять насыщенными жирами, которые способствуют повышению уровня холестерина. В рацион нужно включать как можно больше полиненасыщенных жирных кислот, которые обладают антиатерогенным действием и предотвращает развитие сердечно-сосудистых заболеваний. Полезные продукты для сердечно-сосудистой системы — океаническая рыба, морепродукты, растительные масла (кунжутное, оливковое, рапсовое);
- активный образ жизни. Физическая активность улучшает кровообращение, нормализует давление, предотвращает набор веса;
- контроль артериального давления;
- отказ от алкоголя и курения;
Также не нужно забывать про своевременную диагностику. Посещать кардиолога лучше не тогда, когда появились боли в сердце, а регулярно (раз в год). Особенно это важно, если вы входите в группу риска развития ишемической болезни сердца.
Распространенность заболевания
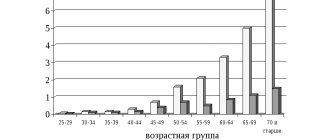
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.