Из этой статьи вы узнаете:
- Какие особенности инфаркта в пожилом возрасте
- Какие задачи ставит перед собой реабилитация
- За какое время восстанавливаются люди, перенесшие инфаркт
- Как проходит реабилитация пожилых после инфаркта поэтапно
- Что поменять в жизни, чтобы не случился рецидив
Одной из главных проблем общественного здравоохранения является инфаркт миокарда у пожилых людей. Половина пациентов в возрасте 70 лет и старше умирают от этого недуга, а после 80 лет данный показатель значительно увеличивается. Именно возраст является фактором риска в постинфарктный период для тех, кому больше 75 лет – в первый месяц вероятность летального исхода у данной категории больных выше в четыре раза. По этой причине реабилитация пожилого человека после инфаркта должна быть очень грамотной и проводиться в наилучших условиях.
Особенности инфаркта в пожилом возрасте
Пожилые люди, как правило, страдают серьезными болезнями. Инфаркт не исключение, однако не стоит отчаиваться. Если даже он случился, вполне есть шансы на благополучный исход. Но следует знать, каковы главные особенности протекания заболевания у лиц пожилого возраста:
- наличие стенокардии на протяжении длительного периода;
- риск возникновения инфарктов мелкоочагового характера;
- артериальная гипертензия;
- отсутствие болезненных ощущений;
- скрытый характер патологии, симптоматика, схожая с грудным радикулитом;
- протекание заболевания одновременно с цереброваскулярной недостаточностью;
- риск возникновения кардиогенного шока, который в 90 % случаев заканчивается летальным исходом;
- сахарный диабет;
- рецидивы.
Диагностировать инфаркт на ранней стадии практически невозможно, поэтому врачи рекомендуют каждый год тщательно обследоваться на наличие рисков.
Современная медицина обладает достаточными возможностями скрининга. Следует не пренебрегать ими и своевременно проходить медицинские осмотры.
Процедура ангиографии
В процессе медицинской визуализации доктор наблюдает за состоянием кровеносных сосудов. Во время процедуры в систему кровообращения вводят красящий компонент, который выделяет суженные участки и области закупоривания коронарных артерий во время проведения диагностики рентгеновскими методами. С той же целью применяются компьютерная и магнитно-резонансная томография.
Анализ крови позволяет определить белки сердечной мышцы, принадлежащие типу тропонина I либо Т, спустя 360 минут после инфаркта миокарда. Названное исследование фактически подтверждает уже поставленный диагноз. Однако затягивать с анализами не стоит, так как упущенное время при данном диагнозе будет играть против пациента.
Проведение эхокардиограммы
Этот метод диагностики похож на ЭКГ. Он определяет степень повреждения сердца при инфаркте.
Стресс-тест на беговой дорожке
Во время бега ведется запись ЭКГ пациента.
Важно! Некоторые даже регулярно проводимые кардиологические обследования, например, ангиография, не позволяют стопроцентно выявить риск инфаркта либо проблем с сердцем, в особенности у представительниц женского пола.Симптоматика заболевания у пожилых людей не носит типичный характер. 40 % пациентов не чувствует какой-либо боли. Если же болезненность есть, то она гораздо менее интенсивна, чем у людей молодого возраста. К тому же боль часто локализуется в различных местах (спине, животе, плече).
Бывает, что признаками инфаркта могут стать неврологические симптомы (спутанность сознания), расстройства ЖКТ (отрыжка), неспецифические явления (общая слабость).
Причины заболевания
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород. Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет. Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Задачи реабилитации пожилого после инфаркта
В результате нарушенного кровоснабжения организма образуется некроз тканей — патологическое состояние, называемое инфарктом. Многие часто заблуждаются, думая, что заболевание может поражать только сердце. Ему подвержены и другие ткани и органы.
Однако наиболее распространенным, представляющим опасность для жизни, является именно инфаркт миокарда, то есть поражение мышечных тканей сердца.
Медицинская классификация подразделяет инфаркт миокарда на два типа: мелкоочаговый и крупноочаговый. Первый вид — достаточно легкая форма, тогда как второй характеризуется довольно тяжелым состоянием, при котором трудоспособность может быть полностью утеряна. Во всех случаях необходимо немедленное вмешательство (медикаментозное или хирургическое), лечение в условиях стационара и дальнейшая длительная реабилитация.
Чтобы пожилой пациент выздоровел и вернулся к полноценной жизни, необходим курс восстановления, который играет ключевую роль. В ходе реабилитационных мероприятий меняются режим и рацион питания, а также весь образ жизни пострадавшего от инфаркта. Пожилые пациенты должны исключить вредные привычки и заняться лечебной физкультурой.
Мероприятия в рамках реабилитации значительно продлевают жизнь, а также уменьшают вероятность возникновения новых приступов.
Благодаря восстановительным процедурам есть все шансы избежать инвалидности и расстройств физической и умственной активности.
Задачи реабилитационного периода:
- Нормализация деятельности сердечно-сосудистой системы, налаживание сердечного ритма, контроль артериального давления при помощи препаратов и пересмотра образа жизни.
- Стабилизация биохимического состава крови, в частности, снижение содержания вредного холестерина. Улучшение работоспособности сердечной мышцы при помощи повышения физической выносливости.
- Восстановление дееспособности пациента, которого постепенно подготавливают к соблюдению трудового распорядка, то есть к нагрузкам умственного и физического плана.
- Снятие психологического напряжения, которое приводит к сбоям в работе сердца, путем сглаживания эмоциональных переживаний.
- Тренировка стрессоустойчивости с целью предупреждения возможных рецидивов и сохранения работоспособности всего организма.
После окончания кризиса начинается восстановительный период, во время которого врачи проводят реабилитационные мероприятия, чтобы сохранить пожилому пациенту здоровье и физические способности.
Ангиопластика и стентирование коронарной артерии
К одним из эффективных и распространенных во всем мире методов лечения острого инфаркта миокарда относится коронарная ангиопластика с возможностью установки стента. Преимущество операции – чрезвычайно малая травматичность: для ее проведения достаточно небольшого прокола для введения катетера в периферийный сосуд (обычно транспортным сосудом служит бедренная артерия). Цель высокоточных манипуляций – расширить коронарную артерию в том месте, где произошла ее закупорка.
Катетер под контролем рентген-оборудования проводят по сосудистой системе к месту сужения коронарной артерии. На конце катетера расположен миниатюрный баллончик, находящийся в сжатом состоянии. В сосуды вводится рентгенконтрастное вещество, и врач получает возможность наблюдать за манипуляциями на мониторах в операционной. Кардиохирург устанавливает баллончик в пораженный участок сосуда и надувает его специальным оборудованием, тем самым восстанавливая кровоток.
Для того чтобы стенки артерии снова не сузились, в нее таким же способом вводят цилиндрический стент и закрепляют его. Таким образом, он заменяет собой пораженный участок сосуда.
Сроки реабилитации пожилых после инфаркта
Каждый случай инфаркта в своих проявлениях индивидуален. Но существует несколько общих закономерностей. Официальная классификация подразделяет тяжесть протекания заболевания на 4 степени. Первая степень является достаточно легкой и характеризуется мелкоочаговым поражением без наступления осложнений. Четвертая же, самая тяжелая, опасна крупными участками поражения, аневризмой и другими серьезнейшими последствиями.
Продолжительность периода восстановления напрямую зависит от присвоенной степени тяжести. Например, если некроз после инфаркта занимает небольшую площадь, то больной проходит реабилитацию в течение полугода. Тогда как обширный инфаркт миокарда ведет к осложнениям, которые устраняются только через год, а то и больше. Все последующие этапы реабилитации протекают гораздо медленнее. Тяжелые пациенты значительно позже начинают ходить и заниматься физическими упражнениями.
Рекомендуемые статьи по данной теме:
- Как поддержать сердце в пожилом возрасте
- Какие витамины и минералы необходимы сердцу пожилого человека
- Здоровье в пожилом возрасте: как ухаживать за престарелым родственником
Если говорить о пожилых людях, то в силу возраста и, как следствие, изношенности организма в целом, осложнения после такого удара наступают у них значительно чаще. Именно с этим фактом связано существенное увеличение сроков реабилитации пожилых людей после инфаркта (до двух лет при условии хорошего ухода и четкого соблюдения врачебных рекомендаций).
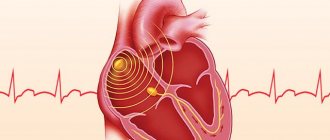
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
- типичные;
- атипичные.
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.
Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Методы реабилитации пожилых людей после инфаркта
Период реабилитации подразделяется на ряд важных этапов, включающих меры, направленные на полное восстановление организма после случившегося инфаркта. К этим мерам относятся: прием лекарственных средств, физические нагрузки, диета, смена образа жизни.
Медикаментозная реабилитация
Первоначальным действием для стабилизации состояния после инфаркта является медицинское вмешательство в виде лекарственных препаратов. Нужно сразу устранить болевой симптом с помощью наркотических анальгетиков. Тромболитики необходимы для растворения тромбов. Дальнейшая терапия в условиях стационара предполагает использование антикоагулянтов прямого и непрямого действия, а также бета-блокаторов, ингибиторов АПФ. Все эти препараты уменьшают нагрузку на сердечную мышцу и препятствуют формированию тромбов.
Рекомендуем
«Как укрепить сердце в пожилом возрасте» Подробнее
После лечения в стационаре прием лекарств назначается в зависимости от тяжести каждого индивидуального случая. Учитывается наличие сопутствующих болезней, причина образования тромба, а также особенности организма пожилого пациента. Поэтому в дальнейший период реабилитации доктор может назначить лекарства, снижающие давление, устраняющие отеки, уменьшающие свертываемость крови и другие.
Особенно важно в первые несколько месяцев после инфаркта регулярно проводить мониторинг состояния пожилого пациента. Это нужно для своевременного назначения лекарств в случае ухудшения.
Физическая реабилитация после инфаркта
Уже в первые дни после перенесенного приступа нужно уделять внимание реабилитации физических способностей человека. Для этого в стационаре назначаются незначительные нагрузки. Пожилые пациенты начинают самостоятельно садиться, переворачиваться на кровати, умываться и чистить зубы. Когда поврежденная ткань немного зарубцуется, больной может выполнять несложные гимнастические упражнения, ходить по палате, а затем по коридорам и лестницам.
В домашних условиях физические нагрузки можно постепенно увеличивать, больше ходить, выполнять комплексы лечебной гимнастики и аэробики. Для начала достаточно 15 минут в день, затем каждую неделю прибавлять к этому времени 5 минут, вплоть до достижения часа. Но виды и количество выполняемых упражнений определяет врач, так как есть риск получить не положительный, а негативный результат.
Рекомендуем
«Комплекс упражнений для пожилых людей: тело и дыхание» Подробнее
Психическая реабилитация
В течение первых недель особенно важно уделять внимание психологическому состоянию пациента, так как он осознает болезнь и ее возможные последствия, ощущает свою беспомощность и очень боится повторного приступа.
В характере больного происходят в это время изменения: он становится излишне раздражительным, а иногда и агрессивным. Данная ситуация требует поддержки психолога, который поможет принять произошедшее и объяснит, что инфаркт не является приговором.
Если пожилой человек имеет положительный настрой, находится в благоприятном расположении духа, то реабилитация пройдет гораздо качественнее и быстрее. Поэтому не бойтесь обращаться к специалистам за помощью.
Диета
Полноценно и сбалансировано питаться после инфаркта нужно для восстановления организма и исключения повторных ударов.
Чтобы сердце испытывало меньшие нагрузки, пожилому пациенту в первые дни после инфаркта миокарда в больнице уменьшают порции. Рацион включает супы, протертую несоленую пищу без добавления специй. Когда же ткани начинают рубцеваться, питание становится более насыщенным, но соленая и жареная пища все еще исключается из рациона.
В дальнейшей реабилитации необходимо правильно питаться постоянно. Привычный рацион должен включать свежие овощи, рыбу и морепродукты, нежирное мясо. Нужно есть небольшими порциями. Кроме того, необходимо исключить вредные продукты, жирные, соленые блюда, а также сладости, соусы и пряности.
Рекомендуем
«Витамины для пожилых людей: список жизненно важных препаратов» Подробнее
Суточная норма выпиваемой жидкости не должна быть более 1–1,5 литров в день. Если пожилой человек имеет избыточный вес, его нужно сбросить. Но не стоит садиться на строгую диету, нужно лишь снизить калорийность употребляемой пищи.
Образ жизни
Вредные привычки губительны для организма. Кроме того, они способны спровоцировать тяжелые заболевания. Людям, перенесшим инфаркт миокарда, необходимо поменять весь образ жизни не только на период реабилитации, но и в последующее время. Они должны полноценно отдыхать, отказаться от сигарет и алкоголя и регулярно заниматься физкультурой.
Аортокоронарное шунтирование
Также очень эффективный метод лечения инфаркта миокарда. Цель данной операции – создать для крови новый путь, в обход пораженного атеросклерозом сосуда. Для этого используется специальный шунт – часть собственного сосуда пациента, взятая из грудной артерии или лучевой артерии руки. Он вшивается в суженную или закупоренную артерию выше и ниже места поражения. Таким образом, нормализуется объем крови, необходимый для работы сердца. Врачам удается за короткий период времени восстановить кровообращение в пораженной области сердечной мышцы.
Операция устраняет саму причину инфаркта и зачастую проводится в плановом режиме, чтобы пациент смог избежать инфарктного состояния. Риск развития инфаркта после операции значительно уменьшается, а пациент восстанавливает трудоспособность с нормальным объемом физических нагрузок.
Аортокоронарное шунтирование – это один из видов открытого вмешательства при работающем сердце. То есть для его проведения необходимо вскрытие грудной клетки. Возможны варианты операции с искусственным кровообращением и без него.
Этапы реабилитации пожилого человека после инфаркта
Непосредственно сам восстановительный период длится примерно один год. Процесс реабилитации пожилого человека после инфаркта подразделяется на несколько этапов, которые проходят в определенных условиях и нуждаются в особых подходах врачей разных специальностей.
- Ранний госпитальный этап протекает в самом начале периода реабилитации. Он продолжается около 10 суток с момента госпитализации пациента в кардиологию и первых терапевтических действий. Бывает, что сроки сдвигаются в сторону увеличения.
- Поздний стационарный этап продолжается до конца первого месяца со времени поступления пострадавшего в больницу. Происходит частичная стабилизация состояния пациента, однако полностью контролировать ситуацию врачи пока не могут. Человек еще находится в опасности, все риски для жизни сохраняются. Цель этого этапа — предотвратить последующий рецидив и осложнения.
- Ранняя послегоспитальная реабилитация продолжается на протяжении первых 2–3 месяцев после стационара. Один раз в несколько недель проводят скрининговые мероприятия. Пожилой пациент должен свыкнуться со своим новым положением и соблюдать все рекомендации врача. Главной задачей этого периода является восстановление функций кардиальных структур.
- Поздняя послегоспитальная реабилитация проходит в период с 3 по 6 месяцы после инфаркта. На этом этапе проводится поддерживающее лечение, купируются остаточные явления, нормализуются функции сердечной мышцы. Пациенту разрешается лечебная физкультура.
- Заключительный этап реабилитации начинается с 6 месяца и продолжается вплоть до 16 месяца с момента инфаркта (в некоторых тяжелых случаях на этот период отводится больше времени). В это время проводится контроль состояния пациента, поддерживающая терапия. Если появляется необходимость, прибегают к повторной госпитализации или меняют схему восстановительных мероприятий.
Согласно статистике, продолжительность реабилитации в среднем составляет 12 месяцев (иногда больше, но меньше бывает очень редко).
За все время реабилитационного периода осуществляется:
- восстановление минимальной сократительной функции миокарда, а также метаболизм в сердечной мышце;
- оказание психологической поддержки пациентам, устранение стресса, адаптация к новой жизни.
Необходимо провести большой комплекс мероприятий. Однако все это невозможно сделать самостоятельно без помощи квалифицированных специалистов.
При отсутствии материальной возможности оплатить пребывание в центре реабилитации, нужно получить подробную консультацию у лечащего врача о действиях в домашних условиях.
Первый этап — раннее восстановление
Согласно общему правилу, данный этап длится 10 суток. Если отмечается позитивная динамика, он может быть сокращен до недели.
Рекомендуем
«Реабилитация пожилых людей: снова почувствовать вкус к жизни» Подробнее
По поводу применения упрощенной схемы лечения решение принимает врач, так как она иногда не нужна. Опытные специалисты считают, что не стоит форсировать ситуацию, потому что признаки улучшения бывают ложными. Эта первичная стадия в свою очередь делится на несколько временных отрезков.
- 1 сутки.
Во время нахождения пожилого человека в палате интенсивной терапии (реанимации), ему назначаются специализированные препараты:
- тромболитики («Аспирин», «Гепарин» и др.) для растворения сгустков крови, угрожающих жизни – тромбы, образующиеся после острого некроза сердца, опасны тем, что способны закрыть аорту либо коронарные артерии, тем самым прекращая кровоток;
- бета-блокаторы, антагонисты кальция, чтобы нормализовать артериальное давление – они назначаются на длительное время;
- при более тяжелых случаях назначается прием антиаритмических препаратов – дозировки этих лекарств должны быть четко выверены из-за опасности осложнений (вплоть до остановки сердца).
В течение первых суток после приступа пожилому пациенту запрещено вставать. Его необходимо регулярно переворачивать с боку на бок или на спину во избежание застоя крови.
Гемодинамика в это время очень слабая, поэтому пролежни могут очень быстро образоваться и привести к инфекционному поражению, некротическим явлениям в мягких тканях, что существенно ухудшает общий прогноз на выздоровление.
Чтобы избежать неспецифического осложнения в виде инсульта, подушку больного необходимо поднимать на 10–15 минут один раз в два-три часа, тем самым обеспечивая нормальный мозговой кровоток.
- 2–3 сутки.
Продолжается динамическое наблюдение. Пожилой человек может сидеть по полчаса 2 раза в день (все будет зависеть от состояния). Есть рекомендовано тоже сидя.
Это отлично тренирует организм, способствует нормализации кровотока и обеспечивает соответствующую гемодинамику.
Начиная со вторых суток, может быть назначена пассивная лечебная гимнастика или упражнения с минимальной активностью (например, движения кистями, ступнями, сгибание конечностей).
Чтобы устранить застойные процессы, привести в норму питание периферических тканей, необходима кинезитерапия. ЛФК проводится в течение 1 часа в день при дозированной нагрузке (один раз по 3–5 минут).
- 4–10 день.
Реабилитация пожилого человека после инфаркта в этот период заключается в небольшой физической активности. Пациенту разрешается подниматься с кровати и ходить на протяжении 10 минут не более 3 раз в день, не допуская перенапряжения.
Важно! Если стало заметно ухудшение самочувствия, надо немедленно вернуться в постель и оповестить лечащего врача об отклонениях. Упражнения ЛФК проводятся по аналогичной схеме. Однако продолжительность занятий не должна превышать 12 минут. Главное внимание уделяется активной зарядке под контролем квалифицированного инструктора.
Главное в реабилитации на ранней стадии — минимум нагрузки и постоянный контроль с использованием инструментальных методов и препаратов.
Но это еще не восстановление. Все перечисленные мероприятия нацелены на то, чтобы не допустить застойных явлений. Если пациент «залежится», находясь в неподвижном состоянии, он рискует умереть от повторного приступа, пневмонии и кардиальной недостаточности.
Второй этап — частичная стабилизация
Начиная с 10 суток, пожилому больному прописывается общий режим в кардиологическом отделении. Однако принципиальная разница в терапии отсутствует. В основе этого этапа лежит лечебная физкультура с минимальной активностью. Главные упражнения — дыхательные. Выполняются легкие движения и ходьба на месте. Можно увеличивать пройденные расстояния до 300 м в день, но не более, из-за высокой степени рисков.
Через 20 метров нужно останавливаться для отдыха. Обязательно следует контролировать частоту сердечных сокращений. Прервать занятия необходимо сразу, если наблюдается учащение ритма сердца или, напротив, удары стали слишком редкими.
Специальные упражнения выполняются в течение 1 часа в день в два подхода. Один — рано утром либо после завтрака, другой — перед ужином. Нельзя проводить занятия на ночь, так как это вредно и может помешать полноценному сну.
Рекомендуем
«Гимнастика для пожилых людей: лучшие упражнения при различных заболеваниях» Подробнее
После данных этапов пожилого человека направляют на дальнейшее восстановление в реабилитационный центр (до 30 дня после инфаркта включительно). Нахождение в этом учреждении бесплатное, поэтому пренебрегать данной возможностью не стоит.
Формируются группы временного посещения или дневной стационар, где пациенты выполняют упражнения на специальных тренажерах. Для реабилитации пожилых людей после инфаркта используется велоэргометрия, небольшие нагрузки на беговых дорожках.
Рекомендовано ходить пешком на свежем воздухе от 20 до 40 минут по 2 раза в день. Если самочувствие больного ухудшается, об этом необходимо сообщать незамедлительно врачу. Еще лучше, если будет разработана индивидуальная схема занятий, что используется многими реабилитационными центрами в крупных городах.
Третий этап — выписка и первое время вне стен больницы
В основе терапии – механические нагрузки. Кроме того, пожилым пациентам положено принимать кардиопротекторы, такие как «Милдронат» и другие препараты этой группы. Также показан прием лекарственных средств для снижения давления и борьбы с аритмией, лекарства с калием и магнием, комплексы витаминов и минералов.
Разрабатывается пищевой рацион с учетом индивидуальных особенностей для поддержки слабого сердца.
Правила, которых необходимо придерживаться в выборе продуктов питания:
- Исключить жирное, копчености, жареное, полуфабрикаты, консервированную продукцию. Позже эта еда разрешается в очень малых количествах.
- Соль допускается в минимальных суточных дозах (в идеале 4–5 грамм, максимум 7). Совсем исключать ее нельзя, так как натриевые соединения способствуют нормальной работе сердечной мышцы. Однако злоупотребление вредно.
- Питье не обильное, до 1,5 л в сутки, так как излишняя жидкость может привести к повышению артериального давления. Но, если пожилой человек не страдает сердечной недостаточностью застойного типа и заболеваниями почек, от этого правила можно немного отступить.
- Питаться дробно небольшими порциями 3 – 6 раз. Из-за перегрузки пищеварительного тракта может рефлекторно ускориться кардиальная активность. Еда должна быть богата витаминами.
Все особенности меню нужно обсудить с диетологом. Если такой возможности нет, то прописывается стандартный лечебный стол № 10, который корректируется с учетом индивидуальных особенностей человека.
На данном этапе проводится постоянный инструментальный мониторинг состояния пожилого пациента.
Четвертый этап — выздоровление
Стадия выздоровления проходит в домашней обстановке. Пожилой человек занимается своими привычными делами с некоторыми ограничениями.
Специально разработанное меню становится постоянным, так как это необходимо для восстановления. Если не придерживаться правильного рациона, вероятность рецидива значительно возрастает.
В процессе реабилитации после инфаркта пожилые люди принимают кардиопротекторы. Если есть соматические заболевания кардиального профиля (например, гипертония), могут быть прописаны ингибиторы АПФ, а также блокаторы кальциевых каналов и другие. В некоторых случаях назначают диуретики.
Раз в 2–3 недели пожилой пациент должен посещать кардиолога, делать ЭКГ, ЭХО. 3–4 раза в сутки измерять давление, пульс и заносить показатели в специальный дневник.
Восстановление психологического состояния
В зависимости от общего эмоционального состояния пожилого человека, перенесшего инфаркт, восстановлением психических и умственных функций занимаются клинические специалисты и психотерапевты.
Пожилые люди, оказавшиеся на грани жизни и смерти, испытывают огромный стресс, в их организме происходит выброс кортизола, адреналина и других гормонов, которые повышают давление и заставляют сердце работать сильнее.
В качестве корректирующих действий на раннем этапе практикуется дружеская разъяснительная беседа в неформальной обстановке.
Интересный факт: еще 100 лет назад специалисты считали, что недопустимо проводить сеансы психотерапии в строгих условиях, так как это ведет к ухудшению результата. Ведь неестественная обстановка не раскрепощает, а угнетает пациента, тогда как задача — вселить пожилому человеку надежду на полноценную жизнь.
Снять незначительную тревожность помогут седативные препараты с растительными составляющими. К ним относятся пустырник, валериана, травяные успокоительные чаи.
Если случаи более сложные, нужна коррекция при помощи транквилизаторов слабого действия. Однако использовать антидепрессанты нужно с осторожностью, так как они могут влиять на работу сердца.
Рекомендуем
«Уход за пожилым родственником: как оформить и правильно организовать» Подробнее
Одной из мер психологического воздействия являются групповые психологические тренинги. Данный метод полезен не только с точки зрения терапии, но и как способ показать массовый характер проблемы. Пожилой человек чувствует, что он не один столкнулся с этой бедой. В роли мотиваторов часто привлекают выздоровевших пациентов.
Для устранения уже сформировавшихся фобий применяется когнитивно-поведенческая терапия (10–12 сеансов). В некоторых случаях используется эриксоновский гипноз, чтобы выработались правильные установки.
В последующем специалисты рекомендуют семейную терапию в привычной домашней атмосфере (конфликты и стрессы исключены).
Довольно перспективный метод — пет-терапия (воздействие через животных). Кошки, собаки, лошади, рыбки и птички способны очень благотворно повлиять на больного.
Терапия должна продолжаться примерно год. Рекомендуется изучить технику релаксации, чтобы уметь справляться со стрессом.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
- ишемические: отказ реперфузии (неудачное чрескожное коронарное вмешательство), постинфарктная стенокардия, повторный инфаркт;
- механические: остановка сердца, кардиогенный шок, разрыв миокарда, нарушение работы проводящей системы сердца (синусного, атриовентрикулярного узлов);
- аритмии: желудочковая, предсердная;
- тромбоз, эмболия: сосудов мозга или периферических артерий;
- воспалительные: перикардит;
- психологические: депрессия.
Ультрафиолетовое облучение крови
Этот метод лечения последствий инфаркта миокарда, используемый в CBCP, также позволяет улучшить качество жизни после данного заболевания. Не требует какого-либо хирургического вмешательства в организм пациента. При этом никакого забора крови не проводится: в сосуд пациента вводится специальная игла, подключенная к УФ-излучателю. Аппарат воздействует на небольшой объем крови излучением малой мощности, что совершенно не ощущается пациентом.
Под воздействием УФ-излучения в крови и плазме происходит фотохимическая реакция, в результате чего улучшается их состав и функциональность. Удается добиться значительного снижения вязкости крови (устранить риск образования тромбов), активизировать обмен веществ, улучшить доставку кислорода в ткани сердца, расширить сосуды.
УФО крови привлекает, прежде всего, восстановительным эффектом. Если вы хотите «омолодить» свое сердце, не прибегая к операциям, этот метод открывает перед вами широкие возможности.
Оказание первой помощи
Для больного проявление данных симптомов может показаться крайне непереносимым периодом, именно тогда нужно сделать все, чтобы предотвратить стрессовое состояние близкого человека. Можно дать больному таблетку успокоительного средства и в срочном порядке вызвать скорую.
Важно! В первые полчаса заметных симптомов решается дальнейшая судьба больного, из этого следует, что оказание квалифицированной медицинской помощи нельзя откладывать ни на минуту.После своевременной госпитализации следует строго придерживаться прописанного врачом режима.