Инфаркт миокарда — крайне опасное состояние, часто приводящее к серьезным осложнениям и смерти больного. Риску его развития особенно подвержены пожилые люди. Вероятность успешного исхода напрямую зависит от скорости оказания медицинской помощи. Больные с инфарктом миокарда нуждаются в круглосуточном уходе в острый период и длительной реабилитации после выписки из стационара. Желательно, чтобы все это время пациент находился под наблюдением специалиста с медицинским образованием. Родственникам больного приходится совмещать заботу о нем с работой, семейными делами, личными потребностями. Из-за этого качество ухода падает, а риски осложнений возрастают. Помощь профессиональных сиделок в стационаре или реабилитационном центре позволяет решить эту проблему. Правильный уход после инфаркта ускоряет возвращение пациента к нормальной жизни.
Цели и задачи реабилитации
Зарубцевавшаяся ткань имеет ограниченную функциональность, что приводит к недостаточности кровообращения. Главная цель восстановления после инфаркта миокарда – адаптация организма к новым условиям. Задачи программы:
- восстановление работы сердечно-сосудистой системы;
- психологическая подготовка пациента, включающая настрой на продолжительную реабилитацию с соблюдением всех рекомендаций врача;
- профилактика возможных осложнений – миокардита, нарушения ритма, аневризмы;
- общее укрепление, подготовка организма больного к нагрузкам, восстановление физических показателей;
- возвращение к работе и полноценной жизни.
Особенности реабилитации
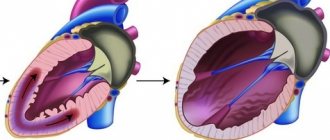
Острейший период обычно длится до шести часов с момента приступа, острый – до семи дней. Рубцевание занимает 28 суток. Реабилитация после инфаркта проходит в несколько этапов, требует отказа от вредных привычек и пересмотра больным всех основных аспектов жизнедеятельности:
- режима жизни;
- физической активности;
- рациона питания.
Большое значение имеет психологический настрой. Продолжительность реабилитации на стационарном и амбулаторном этапах зависит от состояния больного. Завершающий этап не имеет срока – он длится всю жизнь.
Методы восстановления
Основные средства реабилитации после инфаркта миокарда:
- медикаментозное лечение нарушений кровообращения;
- ЛФК и физиотерапия;
- психологическая поддержка и обучение в школе здоровья для больных ИБС;
- санаторно-курортное лечение.
Врач разрабатывает программу восстановления после инфаркта миокарда индивидуально с учетом состояния пациента:
- обширности поражения (может быть диагностирован мелкоочаговый или трансмуральный инфаркт);
- локализации ишемического некроза (поражаются верхушка, перегородка, стенка);
- наличия сопутствующих заболеваний.
Определение клинической группы
Выделяют три клинических группы больных:
- 1 (легкая) – организм нормально реагирует на нагрузки, симптомы сердечной недостаточности отсутствуют, проводимость и ритм сохранены;
- 2 (средней тяжести) – на фоне артериальной гипертензии требуется медикаментозная терапия, диагностируются нарушение проводимости, сердечная недостаточность 2 степени, постоянная форма мерцательной аритмии;
- 3 (тяжелая) – в полости сердца присутствует тромб, желудочковые нарушения ритма выявляются в покое и при нагрузках, у пациента диагностируются острая аневризма и сердечная недостаточность 3-4 степени.
Физическая реабилитация
Восстановление невозможно без постепенного и планомерного расширения физической активности. Затягивание постельного режима увеличивает риск развития застойной пневмонии, тромбоэмболических осложнений. Отсутствие физической активности приводит к нарушению работы ЖКТ, ослаблению мышц. Это увеличивает продолжительность реабилитации, негативно сказывается на качестве жизни.
С учетом типа ответа выбирается программа ЛФК. Степень интенсивности нагрузок определяется индивидуально. Они увеличиваются постепенно с постоянным контролем всех показателей.
Психологическая реабилитация
Инфаркт – заболевание, требующее немедленной госпитализации. Необходимость длительного лечения, страх смерти, ограничение активности приводят к серьезным нарушениям психологического состояния человека. Этим объясняется важность проведения психологической и психотерапевтической работы с пациентом.
Помимо помощи профессионалов, требуется и поддержка со стороны близких. Это позволяет избежать невроза и депрессий, негативно отражающихся на здоровье и адаптивных возможностях.
Больные нередко перестают правильно оценивать свои возможности. Наблюдаются две крайности: они боятся любых физических нагрузок или превышают пределы допустимого. Здесь также приходится работать с психологом.
Медикаментозная терапия
Медикаментозная терапия в период реабилитации необходима для:
- контроля АД;
- предупреждения стенокардии, аритмии;
- нормализации липидного обмена и свертываемости крови;
- лечения хронической сердечной недостаточности.
Основные группы препаратов:
- антиаритмические – используются для предотвращения нарушений ритмичности, частоты, последовательности сердечных сокращений;
- антиагреганты – применяются для предупреждения тромбоза, снижения риска развития инсультов и инфарктов;
- бета-адреноблокаторы – снижают потребность миокарда в кислороде;
- гипотензивные – они необходимы для нормализации АД при гипертонии;
- нитропрепараты – эффективны при стенокардии;
- статины – препятствуют образованию атеросклеротических бляшек, служат профилактикой атеросклероза.
Лекарственную терапию назначает врач-кардиолог. Он контролирует состояние пациента, при необходимости корректирует программу лечения.
Профилактика
Реабилитация после инфаркта будет неполной, если больной не исключит факторы риска. Образ жизни придется изменить. Необходимо:
- отказаться от курения – никотин негативно влияет на внутреннюю оболочку сосудов (эндотелий), повышает уровень холестерина (липопротеидов низкой плотности), вызывает спазм сосудов, увеличивает АД;
- минимизировать употребление алкоголя (не более 30 г для мужчин, 20 г – для женщин) или полностью отказаться от него – алкоголь повышает АД, вызывает аритмию, тахикардию, оказывает токсическое действие, может спровоцировать инфаркт и летальный исход;
- отказаться от вредных продуктов, контролировать вес (индекс массы тела должен находиться в пределах 25-27 кг/м).
При составлении рациона необходимо снизить долю животных жиров – они содержат холестерин. Исключаются копчености, консервы, соленья. Продукты готовятся на пару, тушатся, запекаются. Обжаривание исключается. В основе меню после инфаркта:
- морская рыба;
- нежирные сорта мяса;
- фрукты и овощи;
- орехи;
- цельнозерновые крупы;
- хлеб из муки грубого помола;
- кисломолочные продукты;
- фасоль, чечевица;
- оливковое масло.
Кто находится в группе риска?
Инфаркт миокарда развивается у людей с ишемической болезнью сердца, которая чаще всего поражает лиц пожилого возраста, особенно мужчин. Сужение или закупорка коронарных артерий приводит к нарушению кровообращения и некрозу участков миокарда.
Вероятность инфаркта выше у пациентов:
- с наследственной предрасположенностью;
- сахарным диабетом;
- лишним весом;
- артериальной гипертензией;
- ревмокардитом;
- вредными привычками (включая пассивное курение);
- атеросклерозом;
- воспалительными заболеваниями кишечника;
- подверженных частым и длительным стрессам.
Особенно велика вероятность рецидива у людей, уже перенесших инфаркт миокарда. Желательно, чтобы за пациентом с ИБС, входящим в группу риска, присматривала опытная сиделка, например, в пансионате для престарелых с медицинским уходом. Она сможет вовремя распознать признаки инфаркта миокарда, правильно оказать доврачебную помощь и организовать уход после приступа.
Этапы и сроки реабилитации больных инфарктом миокарда
В кардиологической практике выделяют три этапа:
- стационарный – до трех дней больной находится в отделении интенсивной терапии и реанимации, около двух недель он проводит в кардиологическом отделении;
- стационарно-амбулаторный – его длительность зависит от тяжести состояния (обычно – 28 дней);
- отдаленный (поддерживающий, амбулаторный) – перенесшие инфаркт люди находятся на диспансерном учете у кардиолога.
Стационарное лечение
Этап стационарного лечения начинается с момента поступления больного. Оно подразумевает нахождение под постоянным наблюдением вначале в отделении интенсивной терапии, затем – в кардиологическом отделении. В этот период проводится интенсивное лечение. В первый день физические упражнения противопоказаны. Со второго начинают восстанавливаться первичные физические навыки с помощью ЛФК (под наблюдением инструктора по лечебной гимнастике).
Первые 2-4 дня упражнения выполняются в положении лежа. Больной может:
- сгибать/разгибать пальцы рук и ног (до восьми раз);
- не отрывая стоп от постели, сгибать ноги в коленях и разгибать их (до шести раз);
- опускать согнутые в коленях ноги влево и вправо (до шести раз);
- выполнять другие несложные упражнения, рекомендованные инструктором.
Пациент должен обязательно отдыхать перед началом следующего упражнения – требуется от 10 до 30 секунд.
После перевода в кардиологическое отделение двигательная активность расширяется. С 4 по 12 дни начинается второй этап ЛФК. Больной выполняет комплекс в стационаре, сидя в постели. Рекомендуется делать:
- не резкие повороты головы влево и вправо (до 10 раз);
- подъем рук вперед и вверх, с возвращением затем в исходное положение (до пяти раз);
- движение стоп вперед/назад без отрыва от пола (до 15 раз);
- другие несложные движения, входящие в комплекс ЛФК.
В домашних условиях больной тоже выполняет комплекс упражнений с дозированным и планомерным повышением нагрузки. Удобно использовать специальные мобильные приложения.
Одновременно с физическим лечением оказывается психологическая поддержка. Больной узнает о своем заболевании, правильном образе жизни при произошедших в организме изменениях.
Стационарно-амбулаторное восстановление
К стационарно-амбулаторному этапу пациент готов после выписки из стационара. К этому времени:
- его состояние становится стабильным;
- двигательная активность расширяется (пациент может проходить до 500 м шагом).
Восстановление после болезни возможно в специализированном санатории или в центре кардиореабилитации. На санаторно-курортное лечение пациент направляется врачом и врачебно-консультативной комиссией на основании заключения из стационара. Там он проходит:
- обучение в школе здоровья – проводятся индивидуальные и групповые занятия;
- психотерапию;
- медикаментозную терапию – назначаются специальные медикаменты, метаболические средства, витаминно-минеральные комплексы;
- физиопроцедуры (электрофорез, ванны, ТЭС) – курс включает 10-15 процедур.
Важный этап восстановления пациента – физическая реабилитация после инфаркта миокарда. Показаны массаж, ЛФК по более интенсивной программе, занятия на специальных тренажерах, дозированная ходьба. Для выбора упражнений на первом этапе пациент проходит тест:
- назначается нагрузка – ходьба на протяжении шести минут, велотренажер, беговая дорожка (ходьба);
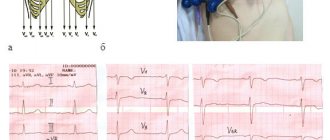
- отслеживается реакция организма на нее – степень усталости пациента, наличие одышки, показатели артериального давления и пульса, ЭКГ.
В соответствии с полученными результатами врач определяет тип ответа:
- физиологический – умеренная усталость, АД в пределах нормы с учетом нагрузки;
- промежуточный – одышка незначительная, усталость проходит в течение пяти минут, умеренные изменения на ЭКГ, нарушение показателей АД и пульса с восстановлением в течение 10 минут;
- патологический – выраженные одышка, усталость, боль за грудиной, изменения на ЭКГ, продолжительное увеличение лимита по АД/пульсу.
Самостоятельное восстановление
Отдаленный (поддерживающий) этап начинается с момента полной стабилизации состояния пациента. Рекомендации врача по способу жизни, качеству питания, физической активности должны соблюдаться неукоснительно. В течение первого года пациент посещает кардиолога каждые три месяца и проходит контроль коагулограммы, липидограммы. В дальнейшем частота визитов и сдачи анализов – раз в полгода. Ежедневно должно измеряться артериальное давление.
Цены на кардиореабилитацию
| Наименование услуги | Длительность 1 процедуры в минутах | Кратность процедур за курс |
| Прием врача-терапевта первичный | 60 | 1 |
| Прием врача по лечебной физкультуре + индивидуальное занятие лечебной физкультурой | 60 | 1 |
| Прием врача-физиотерапевта + комплекс физиотерапевтических процедур | 60 | 1 |
| Прием (тестирование, консультация) медицинского психолога первичный | 60 | 1 |
| Короткий прием врача-невролога | 15 | 1 |
| Исследование функции внешнего дыхания (спирометрия) с физической нагрузкой | 30 | 1 |
| Электрокардиография с физической нагрузкой | 30 | 1 |
| Диагностика вариабельности сердечного ритма | 30 | 1 |
| Индивидуальное занятие лечебной физкультурой | 45 | 4 |
| Индивидуальная тренировка на велоэргометре | 30 | 5 |
| Комплекс физиотерапевтических процедур (магнитотерапия/ультрафонофорез/лазеротерапия/электротерапия), до 2 процедур за 1 прием | 20 | 4 |
| Стоимость программы 40 200 рублей | ||
Жизнь после инфаркта
Смертность от инфаркта миокарда удалось снизить благодаря:
- повышению информированности населения;
- новым методам диагностики;
- доступности высокотехнологичной медицинской помощи;
- улучшению амбулаторно-профилактических мероприятий.
При правильном восстановлении после инфаркта миокарда качество жизни удается улучшить, больные могут дожить до глубокой старости. Необходимые меры:
- соблюдение назначенной врачом медикаментозной схемы лечения;
- дозированная физическая активность;
- контроль веса;
- правильное питание;
- положительный психологический настрой.
Качество реабилитации после инфаркта в домашних условиях зависит от пациента и его родных. Нельзя нарушать рекомендаций, поскольку это может спровоцировать повторный инфаркт с возможным летальным исходом.
Почему важен психологический аспект
Открытая операция на сердце — огромный стрессовый фактор, который еще долго накладывает отпечаток на повседневную жизнь. Перед коронарным шунтированием человек испытывает огромный страх смерти, после операции — промежуточное состояние между эйфорией и депрессией. Пациенту тяжело адаптироваться к изменениям, которые происходят в его теле.
В итоге могут возникнуть осложнения:
- стойкие невротические расстройства;
- снижение трудоспособности;
- низкая мотивация к любой деятельности;
- снижение качества жизни.
Все это происходит несмотря на явные улучшения в физическом состоянии человека. Поэтому крайне важно уделять особое внимание психоэмоциональному состоянию пациента. В мед работают опытные психологи, которые помогут адаптироваться к произошедшим изменениям.