АРИТМИИ: диагностика и лечение
Аритмия (нарушение ритма сердца) — одна из самых распространенных патологий (15—25%) в практике кардиолога. Аритмия угрожает не только здоровью, но, в некоторых случаях, и жизни пациента. Известно, что 10% больных, выживших после острого инфаркта миокарда (ИМ), умирают в течение года. Основными факторами высокого риска внезапной смерти после ИМ являются желудочковые аритмии и сердечная недостаточность (СН).
Аритмии сердца — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты и регулярности ритма сердца.
Очень важно для врача установить основную причину заболевания, вызвавшую аритмию. Иногда это связано с определенными затруднениями, так как причины развития аритмии могут быть разными: экстракардиальными, кардиальными и идиопатическими (первичная электрическая болезнь сердца).
К экстракардиальным факторам развития аритмии относятся функциональные и органические поражения ЦНС, дисфункция вегетативной нервной системы, эндокринные заболевания, электролитный дисбаланс, механическая и электрическая травма, гипо- и гипертермия, чрезмерная физическая нагрузка, интоксикация алкоголем, никотином, кофе, лекарственными средствами. Особенно это касается симпатомиметиков, сердечных гликозидов, диуретиков, многих психотропных и иных средств, в том числе и антиаритмических.
Кардиальные факторы — это прежде всего ишемическая болезнь сердца, пороки сердца, сердечная недостаточность, артериальная гипертония, воспалительные и невоспалительные поражения миокарда, диагностические манипуляции и операции на сердце и коронарных сосудах.
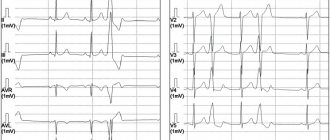
Сегодня существует Европейский стандарт для диагностики и лечения аритмий. При подозрении на аритмию врач должен установить факт нарушений ритма, определить характер аритмии, ее причину, функциональный или патологический характер и решить вопрос о применении антиаритмической терапии. Для этих целей используются физикальные исследования, ЭКГ, суточный ЭКГ-мониторинг (по Холтеру), пищеводная электрокардиография.
Для уточнения диагноза служат:
- длительная регистрация отведений II, aVF, удвоенный вольтаж ЭКГ и повышение скорости бумажной ленты до 50 мм/с c целью идентификации зубцов Р;
- дополнительные ЭКГ-отведения, регистрация ЭКГ во время массажа каротидного синуса в течение 5 с, болюсные пробы с медикаментами и пробы с физической нагрузкой.
Согласно клинической классификации, аритмии разделяют по функциональному принципу: нарушения функции автоматизма, возбудимости, проводимости и комбинированные аритмии. Нарушения функции автоматизма — это синусовые тахикардия, брадикардия, аритмия и миграция источника ритма; нарушения функции возбудимости — экстрасистолия, пароксизмальная и непароксизмальная тахикардия, трепетание и мерцание (фибрилляция) предсердий и желудочков. К нарушениям проводимости относят блокады: синоаурикулярные, предсердные, атриовентрикулярные, внутрижелудочковые; асистолию желудочков. И наиболее сложные — комбинированные аритмии: синдром слабости синусового узла, ускользающие сокращения и ритмы, атриовентрикулярная диссоциация, синдром преждевременного возбуждения желудочков и парасистолия.
Все тахиаритмии разделяются на два типа.
- Тахикардия с узким комплексом QRS (антеградное проведение через AV-узел); наиболее часто — это суправентрикулярная пароксизмальная тахикардия. Купируют ее осторожно, внутривенно вводят верапамил, пропранолол или дигоксин.
- Тахикардия с широким комплексом QRS (антеградное проведение через дополнительный путь) часто сочетается с фибрилляцией предсердий и очень высокой (>250 ударов/мин) частотой сокращений желудочков. При нестабильных гемодинамических показателях показана немедленная кардиоверсия; медикаментозное лечение проводят лидокаином или прокаинамидом внутривенно.
Аритмии с узким комплексом QRS
- Предсердная экстрасистолия — измененный зубец при нормальной ширине QRS. При симптоматическом характере назначают β-блокаторы или препараты группы IA.
- Синусовая тахикардия — ЧСС 100–160 при нормальном зубце Р. Прежде всего устраняют причины аритмии, если аритмия симптоматическая — β-блокаторы.
- Пароксизмальная суправентрикулярная тахикардия — при ЧСС 140–250 зубец Р заострен или инвертирован в отведениях II, III, aVF. Назначают аденозин, верапамил, β-блокатор, препарат группы IA, электроимпульсную терапию (150 Дж). Пароксизмальная предсердная тахикардия с блокадой — при ЧСС 130–250 прямой заостренный Р 2:1, 3:1, 4:1 блок. Если имело место введение дигитоксина, следует прервать его, скорригировать К+; дифенин 250 мг в/в в течение 5 мин.
- Трепетание предсердий — ЧСС 250–350, волны трепетания в виде «зуба пилы», 2:1, 4:1 блокада Т. С целью снижения частоты желудочковых сокращений вводят дигоксин, β-блокаторы или верапамил.
- Фибрилляция предсердий — ЧСС>350, Р неразличим, промежутки QRS нерегулярные. Для восстановления синусового ритма (после длительной антикоагуляции) с прокаинамидом или хинидином может потребоваться ЭИТ (трепетание: 50 Дж; фибрилляция: 100—200 Дж).
- Многофокусная предсердная тахикардия — при ЧСС 100–220 — более чем три дифференцированные формы зубца Р с различными интервалами Р-Р. Если имеет место патология легких, требуется лечение основного заболевания, верапамил назначается для снижения частоты желудочковых сокращений.
Аритмии с широким комплексом QRS
- Желудочковые экстрасистолы — с полными компенсаторными паузами между нормальными комплексами. Применение некоторых средств, как при желудочковой тахикардии.
- Желудочковая тахикардия — умеренно выраженная нерегулярность при ЧСС 100–250. В случае нестабильной гемодинамики показана кардиоверсия (100 Дж) или введение в/в прокаинамида, лидокаина, бретилиума. Для длительной профилактики целесообразно назначение лекарственных средств групп IA, IB, 1C, III.
- Желудочковая тахикардия типа «пируэт» — синусоидальные осцилляции высотой в QRS. Показано введение лидокаина, при отсутствии ишемической болезни сердца в анамнезе — изопротеренола, бретилиума, магния. Хинидин и все препараты, удлиняющие интервал QT, противопоказаны.
- Фибрилляция желудочков — на ЭКГ неустойчивая электрическая активность. Нужна немедленная дефибрилляция (200—400 Дж).
- Суправентрикулярные тахикардии с аберрантной вентрикулярной проводимостью — широкий комплекс QRS с типичным для суправентрикулярного ритма зубцом Р.
Лечение назначается как при соответствующем суправентрикулярном ритме, если же частота желудочковых сокращений превышает 200 — как при синдроме WPW.
Атриовентрикулярная блокада
I степень. Удлиненный постоянный интервал PR (0,20 с) лечения не требует и может рассматриваться как вариант нормы или быть вызван ваготонией, часто возникающей после применения дигиталиса.
II степень. Мобитц I (Венкебах). На ЭКГ регистрируется узкий комплекс QRS с прогрессирующим увеличением интервала PR до выпадения комплекса QRS, после чего последовательность повторяется. Наблюдается при интоксикации дигиталисом, ваготонии, нижнем инфаркте миокарда. Обычно лечения не требует; при симптоматическом характере аритмии вводят в вену атропин 0,6 мг (введение повторяют три-четыре раза). В некоторых ситуациях используется временный водитель ритма.
Мобитц II. Интервал PR фиксирован, комплексы периодически выпадают в соотношении 2:1, 3:1 или 4:1, комплекс QRS широкий. Обычно встречается при поражении проводящей системы или инфаркте миокарда. Такой ритм опасен для жизни, часто приводит к полной AV-блокаде. Для устранения патологии назначают водитель ритма.
III степень (полная AV-блокада). Предсердия и желудочки сокращаются независимо друг от друга. Наблюдается при поражении проводящей системы сердца, инфаркте миокарда, интоксикации дигиталисом. Если отсутствует преходящее сочетание полной AV-блокады с бессимптомной врожденной блокадой сердца или с нижним инфарктом миокарда, показан постоянный водитель ритма.
Синдром предвозбуждения (WPW)
Проведение импульса осуществляется через дополнительный путь между предсердиями и желудочками. Для ЭКГ характерны короткий интервал PR и слившиеся, направленные вверх комплексы QRS (волна «дельта»).
На этапе лечения важно подобрать наиболее эффективный с точки зрения соответствия спектра воздействия и характера аритмии и в то же время максимально безопасный препарат. Рассмотрим некоторые из этих лекарственных средств, наиболее часто используемых практикующим врачом.
Все современные антиаритмические средства делятся на три группы.
Группа 1. Препараты, уменьшающие поступление ионов натрия в клетки сердечной мышцы.
Эти вещества — мембраностабилизаторы — блокируют натриевые каналы и препятствуют распространению патологических импульсов. Однако следует помнить, что увеличение дозы препарата часто провоцирует аритмию, подавляя проведение импульса в нормальных тканях, особенно при тахикардии, гиперкалиемии и ацидозе.
Группа 1 А с умеренным замедлением проведения.
- Хинидина сульфат — ударная доза (УД) — 500-1000 мг в/в, поддерживающая доза (ПД) — внутрь 200-400 мг через 6 ч; побочные эффекты (ПЭ) — артериальная гипотензия, шум в ушах, диарея, удлинение QT, анемия, тромбоцитопения.
- Хинидина глюконат — УД-500 — 1000 мг в/в, ПД — внутрь 324-628 мг через 8 ч, ПЭ — то же.
- Прокаинамид — 500-1000 мг в/в, в /в: 2-5 мг/мин внутрь 500-1000 мг через 4 ч; ПЭ — тошнота, волчаночно-подобный синдром, агранулоцитоз, удлинение QT.
- Прокаинамид длительного действия — ПД — внутрь 500- 1250 мг через 6 ч, ПЭ — AV-блокада, депрессия миокарда, удлинение QT.
- Дизопирамид — ПД — внутрь 100-300 мг через 6-8 ч, ПЭ — антихолинергические эффекты.
Группа 1 В с минимальным замедлением проведения.
- Лидокаин — УД-1 мг/кг болюс в/в, затем по 0,5 мг/кг болюс через 8—10 мин до общей дозы 3 мг/к; ПД — 1–4 мг/мин; ПЭ — спутанность сознания, приступы, угнетение дыхания.
- Токаинид — внутрь 400-600 мг через 8 ч; ПЭ — тошнота, тремор, волчаночно-подобная реакция, спутанность сознания.
- Мексилетин — внутрь 100–300 мг через 6—8 ч; ПЭ — мышечный тремор, тошнота, нарушенная походка.
Группа 1 C с выраженным замедлением проведения.
- Флекаинид — внутрь 50—200 мг через 12 ч; ПЭ — тошнота, усиление желудочковой аритмии, удлинение интервалов PR и QRS.
- Пропафенон — внутрь 150—300 мг через 8 ч.
Группа 2. β-адреноблокаторы.
В результате устранения избыточного влияния катехоламинов на сердце эти препараты понижают возбудимость, частоту сердечных сокращений, нормализуют ритм. К этому классу относятся метопролол, надолол, пиндолол, тразикор, корданум. Типичным представителем β-адреноблокаторов является пропранолол.
Пропранолол — УД — 0,5-1 мг/мин в/в до 0,15-0,2 мг/кг; ПД — внутрь 10—200 мг через 6 ч; ПЭ — брадикардия, AV-блокада, ЗСН, бронхоспазм.
Группа 3. Препараты, блокирующие калиевые каналы и удлиняющие потенциал действия.
- Амиодарон — УД — внутрь: 800—1400 мг ежедневно в течение одной-двух недель; ПД — внутрь 200—600 мг ежедневно, через каждые четыре-пять дней приема препарата следует делать перерыв один-два дня; ПЭ — нарушения функции щитовидной железы, легочный фиброз, гепатит, отложение липофусцина в роговице, голубоватая кожа, удлинение QT.
- Бретилиум — УД–5—10 мг/кг в/в; ПД — 0,5—2,0 мг/мин в/в; ПЭ — тошнота, артериальная гипертензия, ортостатическая гипотензия.
- Соталол — внутрь 80—160 мг через 12 ч; ПЭ — утомляемость, брадикардия, усиление желудочковой аритмии.
Группа 4. Лекарственные средства, блокирующие медленные кальциевые каналы.
Замедляют проведение электрических импульсов, препятствуя транспорту ионов кальция внутрь клетки. Самые выраженные антиаритмические свойства у двух представителей этого класса — у верапамила и дилтиазема.
Верапамил — УД – 2,5—10 мг в/в; ПД — внутрь 80—120 мг три-четыре раза в день; ПЭ — AV-блокада, артериальная гипотензия, ЗСН, запоры.
При аритмиях применяются и препараты других классов: препараты калия, дигоксин, аденозин.
Дигоксин — УД — внутрь в/в 0,75-1,5 мг в течение 24 ч; ПД — внутрь, в/в 0,125-0,25 мг ежедневно; ПЭ — тошнота, AV-блокада, суправентрикулярная и желудочковая аритмия.
Аденозин — в/в 6 мг болюс, если нет эффекта, 12 мг; ПЭ — преходящая артериальная гипотензия или асистолия предсердий.
Следует помнить, что все без исключения антиаритмические препараты могут оказывать токсическое воздействие. Это в большей степени относится к препаратам группы 1 А, которые вызывают удлинение интервала QT в сочетании с двунаправленной веретенообразной желудочковой тахикардией (типа «пируэт»), трепетанием/мерцанием желудочков, желудочковой тахикардией. В этом случае необходима отмена препарата, если приведенный к ЧСС интервал QT удлинен более чем на 25% (QT нужно разделить на квадратный корень из величины интервала RR).
Итак, при назначении антиаритмических лекарственных средств обязательно наблюдение за уровнем препаратов и интервалами ЭКГ (особенно QRS и QT). Если у пациента в анамнезе печеночная или почечная недостаточность, дозы должны быть снижены. Нельзя назначать антиаритмические средства больным после перенесенного острого инфаркта миокарда с бессимптомными желудочковыми аритмиями, так как это повышает риск смертельного исхода заболевания.
Л. Н. Романова, кандидат медицинских наук, доцент НГМА им. С. М. Кирова, Нижний Новгород
Особенности блокады сердца
Блокада связана с замедлением или прекращением прохождения электрических импульсов по структурам сердечной мышцы. Первопричиной может быть любое поражение миокарда, врожденный порок сердца, атеросклероз, передозировка некоторых лекарств, нарушение функций щитовидной железы, климакс и т. д. Блокада бывает следующих видов:
- в зависимости от течения – транзиторная (преходящая) или интермиттирующая (возникающая и исчезающая многократно на протяжении регистрации ЭКГ), прогрессирующая или постоянная;
- в зависимости от локализации – синоаурикулярная, внутрипредсердная, межпредсердная, предсердно-желудочковая, внутрижелудочковая (блокады ножек пучка Гиса, нарушение проводимости в миокарде).
К симптомам блокады сердца, лечение которых зачастую является необходимым, относят периодическое пропадание пульса, обморочные состояния, судороги.