К вопросу ЭКГ-диагностики инфаркта миокарда правого желудочка
В статье обращается внимание на важность диагностики инфаркта миокарда правого желудочка. ЭКГ-диагностика инфаркта миокарда правого желудочка осуществляется при снятии так называемых дополнительных правых грудных отведений V3R-V6R, при этом обнаруживают патологический Q, подъем сегмента ST, отрицательный Т. Мотивацией к снятию дополнительных правых грудных отведений являются как особенности клинической картины заболевания, так и, главным образом, наличие ЭКГ-признаков нижнедиафрагмального или заднебазального инфаркта миокарда.
To question about ECG diagnosis of myocardial infarction of right ventricle.
The article pay attention to the importance of diagnostics of myocardial infarction of the right ventricle. ECG diagnosis of myocardial infarction of the right ventricle is carried out when removing the so-called additional right precordial leads V3R-V6R, in this case show pathological Q, rise segment ST, negative T. The motivation for the withdrawal of additional right precordial leads are both features of clinical disease and, mainly, the presence of ECG-signs inferior phrenic or posterobasal myocardial infarction.
Распознавание инфаркта миокарда правого желудочка в широкой практике носит казуистический характер. В то же время его частота составляет около 3%. Большое количество больных имеет одновременно инфаркт миокарда левого и правого желудочков, при этом особенно часто инфаркт миокарда правого желудочка встречается у больных с поражением нижней стенки левого желудочка (до 30% больных). У 13% больных имеется сочетание инфаркта миокарда правого желудочка и передней стенки левого желудочка. На аутопсии сочетанное поражение обоих желудочков выявляется у 14-84% умерших (Н.А. Мазур, 2009). К сожалению (в плане диагностики), у больных инфарктом миокарда правого желудочка не имеется четких специфических отличий в клинических проявлениях заболевания. Н.А. Мазур (2009) отмечает, что у некоторых больных наблюдается быстрое развитие правожелудочковой недостаточности без застоя крови в малом круге кровообращения. В то же время А.В. Шпектор и Е.Ю. Васильева (2008) обращают внимание на то, что в острой стадии инфаркта правого желудочка правожелудочковая недостаточность проявляется обычно не застоем крови по большому кругу кровообращения, который развивается позже по мере накопления жидкости, а гипотонией. Это связано с тем, что особенностью механики работы правого желудочка является ее высокая зависимость от преднагрузки. И поэтому, если у больного с признаками инфаркта миокарда правого желудочка снижено АД, ему необходима массивная инфузионная терапия. При этом вазопрессоры опасны, т.к., повышая системное давление, они повышают давление и в сосудах малого круга кровообращения, что резко увеличивает нагрузку на пораженный правый желудочек. Объем же необходимой инфузии при гипотонии, связанной с инфарктом миокарда правого желудочка, нередко достигает нескольких литров. Это достаточно безопасно, если имеется изолированное поражение правого желудочка, т.к. при здоровом левом желудочке отек легких не развивается. Однако если имеется сочетанное поражение обоих желудочков, то инфузию необходимо проводить под контролем заклинивающего давления в легочной артерии, чтобы избежать перегрузки малого круга кровообращения. В связи с повышенной чувствительностью правого желудочка к преднагрузке еще одной особенностью лечения инфаркта миокарда правого желудочка является крайняя осторожность в использовании нитратов и диуретиков (т.к. они уменьшают преднагрузку). Необходима осторожность и в применении морфина у таких больных, т.к. морфин обладает умеренным вазодилатирующим действием.
Нужно ли использовать тромболитики при инфаркте миокарда правого желудочка? Специальных исследований по этому вопросу не проводилось, но имеется согласие экспертов о целесообразности их применения, особенно в случае гипотонии; больным инфарктом миокарда правого желудочка также показано проведение ангиопластики. Следует отметить, что возникновение фибрилляции предсердий у больных инфарктом миокарда правого желудочка приводит к быстрому ухудшению состояния, в таких случаях необходима срочная электрическая кардиоверсия.
Как же диагностируют инфаркт миокарда правого желудочка в обычной клинической практике с помощью ЭКГ?
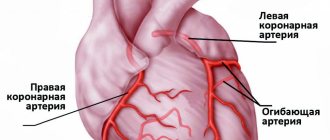
Известно, что правая коронарная артерия является общим источником кровоснабжения как задних отделов левого желудочка, так и правого желудочка. Поэтому до 1/3 задних инфарктов миокарда левого желудочка сочетается с инфарктом миокарда правого желудочка. При крайне правом типе коронарного кровообращения ветви правой коронарной артерии могут распространяться и на боковую стенку левого желудочка, и на верхушку. А.В. Шпектор и Е.Ю. Васильева (2009) отмечают, что у 75% больных инфарктом миокарда выявлены множественные поражения коронарных артерий, что нередко приводит к развитию коллатерального кровообращения. В этой стадии распространенность инфаркта миокарда может не соответствовать классической анатомии коронарного русла. Так, если у больного был субтотальный стеноз передней межжелудочковой артерии и кровоснабжение ее зоны обеспечивалось во многом за счет коллатералей из правой коронарной артерии, то тромбирование правой коронарной артерии может приводить к развитию огромного циркулярного инфаркта миокарда.
Диагностируется инфаркт миокарда правого желудочка на ЭКГ с помощью дополнительных отведений ЭКГ — так называемых правых грудных отведений: V3R-V4R-V5R-V6R. Эти отведения необходимо снимать во всех случаях заднедиафрагмальных и заднебазальных инфарктов миокарда, а также когда локализация инфаркта миокарда по стандартным отведениям ЭКГ неясна (Candell — Riera J. et al., 1981; Wenger N. et al., 1981; Goldberger A., 1984; Wagner G., 1994; Шевченко Н.М., 1994; Дощицин В.Л., 1999; Мазур Н.А., 2009). Регистрация V3R-V6R или хотя бы V4R в первые часы заболевания имеет очень большое значение для распознавания инфаркта миокарда правого желудочка (Н.А. Мазур, 2009).
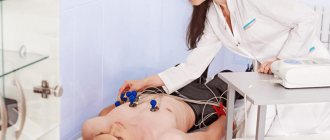
Для того чтобы снять дополнительные правые грудные отведения, активный электрод накладывают на правую половину грудной клетки «зеркально», симметрично по отношению к традиционным грудным отведениям (рис. 1). При этом электроды V1-2 оставляют без изменения, а электроды V3-6, перенесенные на правую половину грудной клетки, формируют правые грудные отведения.
Рисунок 1. Дополнительные правые грудные отведения
а — схема наложения дополнительных правых грудных отведений
б — наложение грудных электродов на пациентке
в — ЭКГ, снятая с левыми грудными и дополнительными правыми грудными отведениями у практически здорового человека
При инфаркте миокарда правого желудочка в правых грудных отведениях обнаруживаются следующие изменения:
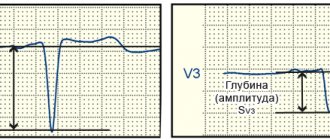
1) высокоспецифично наличие подъема сегмента ST на 0,5-1 мм в этих отведениях (однако подъем сегмента ST у половины больных сохраняется не более 10 часов от начала заболевания);
2) патологический зубец Q; комплекс QRS при этом имеет форму QR или QS (В.Л. Дощицин, 1999). Н.А. Мазур (2009) отмечает, что патологический Q в правых грудных отведениях имеет низкую специфичность;
3) отрицательный зубец T;
4) в случае некроза боковой и передней стенок правого желудочка эти же изменения регистрируются при наложении электродов V3R-V4R-V5R-V6R на два ребра выше (Люсов В.А. и др., 2008).
Кроме того, высокую предсказательную точность (около 80%) имеет депрессия сегмента ST в отведениях V2 и aVF; часто возникают блокада правой ножки пучка Гиса и атриовентрикулярная блокада.
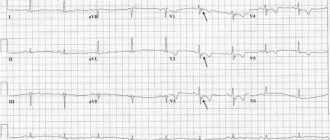
Мы наблюдали больного Ш., 70 лет, в 11-й городской больнице г. Казани с обширным циркулярным инфарктом миокарда, когда на ЭКГ в течение первых суток госпитализации сначала был обнаружен подъем сегмента ST на 3 мм в V1-V4 отведениях, депрессия сегмента ST в I, aVL, далее развилась полная блокада правой ножки пучка Гиса, а затем произошел подъем сегмента ST в III и aVF. ЭКГ-признаки нижнего инфаркта миокарда (подъем сегмента ST в III и aVF) побудили нас к снятию правых грудных отведений ЭКГ. При снятии правых грудных отведений были обнаружены патологический Q, подъем сегмента ST и отрицательный Т в V3R-V6R, что указывает на развитие инфаркта миокарда также и правого желудочка.
Приводим ЭКГ больного Ш., 70 лет (рис. 2).
Рисунок 2. ЭКГ больного Ш., 70 лет.
Обширный циркулярный инфаркт миокарда с зубцом Q: инфаркт миокарда с зубцом Q переднеперегородочной области левого желудочка с распространением на верхушку и боковую стенку левого желудочка, инфаркт миокарда с зубцом Q нижней стенки левого желудочка и правого желудочка; полная блокада правой ножки пучка Гиса
При последующем проведении селективной коронарной ангиографии (в МКДЦ) был обнаружен правовенечный тип коронарного кровообращения. Детали ангиографического исследования таковы: левая коронарная артерия — ствол без особенностей, ПМЖВ — окклюзия в среднем сегменте, дистальный отдел ПМЖВ не контрастируется, субокклюзия 1ДВ в проксимальном отделе, ОВ — стеноз высоко отходящей 1ВТК в проксимальном отделе до 50%, стеноз ЗВТК в среднем отделе до 75%. Правая коронарная артерия — стеноз в среднем сегменте до 50%, стеноз устья ПЖА до 90%, ЗБВ — стенозы в среднем отделе до 90% и 80%. ЗМЖВ — окклюзия в проксимальном отделе, дистальные отделы контрастируются по внутрисистемным анастомозам.
Итак, настоящим сообщением мы хотим привлечь внимание к вопросу ЭКГ-диагностики инфаркта миокарда правого желудочка. В обычной клинической практике при ЭКГ-признаках инфаркта миокарда задней локализации надо обязательно снимать ЭКГ в дополнительных правых грудных отведениях V3R-V6R, что позволяет диагностировать инфаркт миокарда правого желудочка при обнаружении в этих отведениях патологического зубца Q, подъема сегмента ST и отрицательного зубца Т. Диагностирование инфаркта миокарда правого желудочка вносит существенную коррекцию в тактику ведения больного инфарктом миокарда.
В.Н. Ослопов, О.В. Богоявленская, Ю.В. Ослопова, М.А. Макаров, Р.Т. Хабибуллина, М.Г. Трегубова
Казанский государственный медицинский университет
Городская клиническая больница № 11 УЗ г. Казани
Богоявленская Ольга Владимировна — кандидат медицинских наук, доцент кафедры пропедевтики внутренних болезней
Литература:
1. Мазур Н.А. Практическая кардиология. — М.: Медпрактика-М, 2009. — 616 с.
2. Шпектор А.В., Васильева Е.Ю. Кардиология: клинические лекции. — М.: АСТ: Астрель, 2008. — 765 с.
3. Candell-Riera J., Figueras J., Valie V. et al. Right ventricular infarction. Relationships between ST segment elevation in V4R and hemodynamic, scintigraphic and echocardiographic findings in patients with acute inferior myocardial infarction. — Am. Heart J., 1981. — V. 101. — P. 281.
4. Wenger N.K., Mock M.B., Ringqvist I. Ambulatory electrocardiographic reсording. — Chicago: Year Book Med. Publ., 1981. — 456 p.
5. Goldberger A.L. Myocardial infarction. Electrocardiographic differential diagnosis: 3-rd ed. — St. Louis: Mosby, 1984. — 336 p.
6. Wagner G.S. Marriot’s practical electrocardiography. 9-th ed. — Baltimore: Williams & Wilkins, 1994. — 434 p.
7. Шевченко Н.М. Основы клинической электрокардиографии. Квалификационные тесты по интерпретации ЭКГ. — М.: Оверлей, 1994. — 156 с.
8. Дощицин В.Л. Клиническая электрокардиография. — М.: Медицинское информационное агентство, 1999. — 373 с.
9. Люсов В.А., Волков Н.А., Гордеев И.Г. Инфаркт миокарда. В кн.: Руководство по кардиологии: Учебное пособие в 3 т. / под ред. Г.И. Сторожакова, А.А. Горбаченкова. — М.: ГЭОТАР-Медиа, 2008. — Т. 1 — С. 514-515.
Журнал «Медицина неотложных состояний» 1(20) 2009
Изолированный инфаркт миокарда правого желудочка (ИМПЖ) встречается исключительно редко, однако в группе больных с острым задним инфарктом сопутствующее поражение правого желудочка выявляется по данным ЭКГ с частотой 30–50 % [1, 2]. Сочетание заднего инфаркта с ИМПЖ чаще наблюдается у лиц пожилого возраста и связано с увеличением внутрибольничной летальности и количества осложнений. Приблизительно у 5 % больных с инфарктом правого желудочка развивается кардиогенный шок с высоким риском летального исхода [3]. Ведение больных с гемодинамически значимым ИМПЖ отличается от принятого при изолированном поражении левого желудочка и включает ограничение применения вазодилататоров и диуретиков, нагрузку объемом, инотропную поддержку, контроль ритма и частоты сердечных сокращений [4]. Для выбора оптимальной тактики ведения больного чрезвычайно важно раннее распознавание ИМПЖ.
В этом сообщении представлено клиническое наблюдение гемодинамически значимого инфаркта правого желудочка у больного с острым задним инфарктом миокарда. В данном случае своевременное выявление ИМПЖ существенно повлияло на лечебную тактику и внесло определенный вклад в благоприятный исход заболевания.
Больной Г., 66 лет, доставлен в клинику в порядке неотложной помощи 17 июля 2005 г. в 12:10, через 2 часа после появления интенсивной пекущей боли за грудиной. Боль такого характера появилась впервые, без видимой причины, сопровождалась общей слабостью и не уменьшилась после приема 2 таблеток нитроглицерина, что заставило больного обратиться за медицинской помощью. В анамнезе — повышение АД до 160/100 мм рт.ст. в течение 3 лет, стаж курения более 20 лет.
На ЭКГ, зарегистрированной бригадой скорой помощи через 50 минут от начала болевого синдрома (рис. 1), видны признаки острого заднедиафрагмального инфаркта миокарда, субэндокардиальной ишемии верхушечно-боковых отделов левого желудочка; замещающий ритм атриовентрикулярного (АВ) соединения с ЧСС 46/мин, полная блокада правой ножки пучка Гиса (ПНПГ).
На догоспитальном этапе были введены нитроглицерин, но-шпа, анальгетики (анальгин, омнопон), дексаметазон и мезатон, после чего больной доставлен в ОРИТ ГКБ № 8 г. Харькова с диагнозом: ИБС, острый инфаркт миокарда задней стенки левого желудочка. Кардиосклероз. ГБ III ст.
При поступлении в ОРИТ состояние больного тяжелое. Отмечались заторможенность, акроцианоз, похолодание конечностей. Над легкими везикулярное дыхание, единичные сухие хрипы. Частота дыхания 16/мин. Тоны сердца глухие, АД 80/60 мм рт.ст., выраженная брадикардия (ЧСС 42/мин). Печень не увеличена. Периферических отеков нет. По лабораторным данным — лейкоцитоз 11,7 х 109/л, анэозинофилия, гипергликемия (глюкоза крови 9,0 ммоль/л), небольшое повышение уровня креатинина (166 мкмоль/л).
С целью стабилизации гемодинамики внутривенно введен атропин 1 мг, затем преднизолон 60 мг, начата инфузия дофамина и ингаляция увлажненного кислорода. Назначен аспирин в дозе 325 мг, эноксапарин 80 мг подкожно 2 раза в сутки. В 12:20, через 2 часа 20 минут от момента появления ангинозной боли, проведен тромболизис стрептокиназой — 1,5 млн ЕД в виде внутривенной инфузии на протяжении 50 минут.
В результате проводимой терапии удалось полностью купировать болевой синдром. Динамика ЭКГ подтверждала эффективность проведенного тромболизиса.
На ЭКГ, снятой в 15:35, видно значительное уменьшение смещения сегмента ST во всех отведениях, начало формирования отрицательного Т в отведениях III и aVF. Патологических зубцов Q нет. Сохраняется брадикардия, замещающий ритм АВ-соединения с ЧСС 42/мин, полная блокада ПНПГ. В отведениях II, III и V6 определяются отдельные зубцы Р, не связанные с комплексами QRS, частота синусовых импульсов составляет 40/мин (рис. 2).
Однако, несмотря на наличие признаков реперфузии, продолжающуюся инфузию дофамина и повторное введение атропина, общее состояние больного оставалось тяжелым, сохранялась клиника кардиогенного шока (артериальная гипотензия с уровнем АД 70–90/40–60 мм рт.ст., признаки периферической гипоперфузии, анурия). На основании клинических данных заподозрен гемодинамически значимый инфаркт миокарда правого желудочка. Для проверки этого предположения зарегистрирована ЭКГ с дополнительными правыми грудными отведениями.
На ЭКГ, снятой в 16:00, сохраняется ритм АВ-соединения с ЧСС 43/мин. Исчезновение блокады ПНПГ меняет графику реполяризации в отведении V1, где исходная косонисходящая депрессия сегмента ST сменяется его значительной элевацией. Регистрация дополнительных отведений с правой стороны грудной клетки выявляет патологическую форму желудочкового комплекса в виде QS с V3R до V6R и значительную, до 3 мм, элевацию сегмента ST во всех правых грудных отведениях (рис. 3).Выявление ИМПЖ потребовало изменения тактики ведения больного: 1) предпринята нагрузка объемом под контролем показателей гемодинамики (АД, центрального венозного давления) в виде внутривенного введения 1100 мл жидкости — 900 мл физиологического раствора хлорида натрия и 200 мл реополиглюкина); 2) параллельно с введением жидкости продолжена инфузия дофамина; 3) начата электрокардиостимуляция (ЭКС) с целью устранения патологической брадикардии. В результате через 2 часа АД повысилось до 100/60 мм рт.ст., к утру — до 130/80 мм рт.ст.
На ЭКГ 18.07.2005 в 09:00 — ритм ЭКС, асинхронная стимуляция желудочков с частотой 60/мин. Отсутствие признаков электрической активности предсердий. Элевация ST в нижних и правых грудных отведениях (рис. 4).
В связи с увеличением собственной ЧСС больного до 50–60/мин и стабилизацией гемодинамики электрическая стимуляция сердца прекращена.
На протяжении последующих 3–4 дней тяжесть состояния больного была обусловлена острой почечной недостаточностью (ОПН), осложнившей течение заболевания. Больной жаловался на тошноту, общую слабость. В объективном статусе: небольшой общий цианоз, сухость кожных покровов, расширение яремных вен. Функция внешнего дыхания компенсирована, без признаков легочного застоя. Повышение АД до 160–170/80 мм рт.ст., ЧСС 60–80/мин, увеличение центрального венозного давления до 240–270 мм вод.ст. Печень увеличена — нижний край на 4 см ниже реберной дуги, болезненна при пальпации. Периферических отеков не было. Олигоанурия (с 18.07 по 21.07 объем выделенной за сутки мочи составлял соответственно 0–250–300–1000 мл).
В этот период по лабораторным данным наблюдалась гиперазотемия (уровень креатинина плазмы с 19.07 до 22.07 повысился от 475 до 896 мкмоль/л), повышение уровня печеночных ферментов (на 19.07 АлАТ — 2,64 ммоль/ч·л, АсАТ — 2,01 ммоль/ч·л, без снижения к 22.07); лейкоцитоз 16,0 х 109/л, анэозинофилия, нейтрофилез со сдвигом формулы влево 19.07, с положительной динамикой к 22.07 по количеству лейкоцитов и формуле, но с повышенной СОЭ. В клиническом анализе мочи: удельный вес 1010, протеинурия 0,6 г/л, лейкоциты — густо, эритроциты — на все поле зрения. Больной осмотрен урологом: выявлена аденома простаты, не требующая катетеризации мочевого пузыря. Рентгенография органов грудной клетки 20.07: эмфизема легких, диффузный пневмосклероз. Гипертрофия левого желудочка. Значительное расширение аорты с атеросклерозом и выраженным кальцинозом стенок.
Терапия была дополнена внутривенным болюсным, а затем капельным введением фуросемида до 160 мг/сутки на фоне инфузии раствора дофамина в диуретических дозах. Проводилась дезинтоксикационная терапия (реосорбилакт, раствор глюкозы с инсулином, содовые клизмы).
На ЭКГ, зарегистрированных в этот период, обращала на себя внимание необычная форма и продолжительность зубцов Р, однако низкий вольтаж предсердных зубцов при стандартной записи ЭКГ затруднял анализ их конфигурации.
ЭКГ 20.07.05 снята с дополнительным усилением (1 mV = 2 см): синусовый ритм с ЧСС 60/мин, АВ-блокада 1-й степени. Признаки инфаркта предсердий в виде элевации сегмента PQ, особенно отчетливой в отведениях II, III и aVF (рис. 5).
Следующий этап течения заболевания (с 22.07 по 26.07.2005) связан с разрешением ОПН. В эти дни на фоне полиурии (2500–3000 мл мочи за сутки) отмечалось снижение ЦВД до нормального и пониженного уровня (50–100 мм вод.ст.) с развитием тахикардии до 100–120/мин, сохранялась умеренная артериальная гипертензия. Наблюдалась положительная динамика лабораторных показателей, а именно снижение азотемии (25.07.2005 — креатинин 412 мкмоль/л, мочевина 24,4 ммоль/л), нормализация печеночных ферментов, уменьшение протеинурии и числа элементов мочевого осадка.
На ЭКГ, зарегистрированной 25.07.05 перед переводом больного из ОРИТ: синусовый ритм с ЧСС 86/мин, продолжительность интервала РQ = 0,20 с. Подострая стадия Q-позитивного заднедиафрагмального ИМ. Полная блокада ПНПГ.
Инфаркт правого желудочка и предсердия верифицирован эхокардиографией 04.08.2005: обнаружена значительная дилатация правого предсердия — 5,2 см, зоны гипо- и акинезии свободной стенки правого желудочка с тенденцией к увеличению его полости, гипокинезия базальных заднесептальных сегментов левого желудочка при нормальных размерах левых камер сердца (левое предсердие — 3,4 см, конечно-диастолический размер левого желудочка — 4,6 см, конечно-систолический размер левого желудочка — 3,4 см, толщина миокарда задней стенки и межжелудочковой перегородки — 1 см) и относительно сохранной систолической функции левого желудочка (фракция выброса — 51 %).
В инфарктном отделении больной получал бета-адреноблокаторы, статины, антитромбоцитарные препараты. Жалоб не было, состояние расценивалось как удовлетворительное, расширение двигательного режима переносил хорошо.
При плановом снятии ЭКГ 05.08.2005 зарегистрирована неправильная форма трепетания предсердий с меняющейся степенью АВ-блокады 2 : 1–4 : 1. Полная блокада ПНПГ. Подострая стадия обширного заднедиафрагмального инфаркта миокарда с вовлечением правого желудочка (рис. 6).
На 19-й день болезни, 05.08.2005, больной в удовлетворительном состоянии переведен в реабилитационное отделение.
В заключение хотелось бы отметить некоторые особенности представленного случая. Во-первых, у больного острый задний инфаркт миокарда сопровождался ИМПЖ, дисфункцией синусового узла, инфарктом предсердия и атриовентрикулярной блокадой. Этот комплекс нарушений характерен для проксимальной окклюзии доминантной правой коронарной артерии и связан с высоким риском развития кардиогенного шока и летального исхода. Своевременное распознавание инфаркта правого желудочка и коррекция проводимой терапии позволили больному пережить критический период кардиогенного шока, а отдаленный прогноз таких пациентов такой же относительно благоприятный, как при заднем инфаркте без вовлечения правого желудочка [5]. Это связано с тем, что острое ишемическое повреждение правого желудочка в действительности не всегда завершается некрозом и его функция со временем обычно полностью восстанавливается [6, 7].
Другая особенность пациента состояла в развитии острой почечной недостаточности, тяжесть которой не соответствовала продолжительности артериальной гипотензии. Можно предположить, что повреждение почек в период кардиогенного шока усугубилось сопутствующим атеросклеротическим поражением почечных артерий (с учетом пожилого возраста больного, признаков атеросклероза аорты и коронарного атеротромбоза, недавнего возникновения артериальной гипертензии и отсутствия данных о заболеваниях почек в анамнезе).