Инфаркт легкого – что это
Согласно статистике, инфаркт легкого составляет примерно 10-25% от всех случаев тромбоэмболии легочной артерии (ТЭЛА). Довольно часто диагноз не устанавливается при жизни пациента. Летальный исход от заболевания регистрируется по разным источникам у 5-30% больных. Риск смерти от легочной эмболии повышается, если отсутствует грамотное лечение, имеются сопутствующие фоновые патологии.
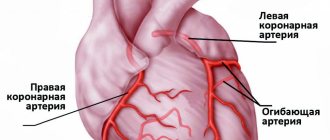
Следует отметить, инфаркт правого легкого встречается в два раза чаще, чем левого. Нижние доли органа поражаются в четыре раза чаще верхних.
Инфаркт легкого – классификация заболевания
В зависимости от того, насколько сильно закрыт просвет легочной артерии тромбоэмболом, выделяют следующие виды инфаркта легкого:
- Субмассивная тромбоэмболия (диагностируется закупорка на уровне сегментарных и долевых ветвей).
- Массивная тромбоэмболия (тромб перекрывает основной ствол либо главные ветви легочной артерии).
- Тромбоэмболия мелких легочных артерий.
Также инфаркт легкого может быть:
- первичным (неизвестно, откуда оторвался тромбоэмбол) и вторичным (помимо легочной эмболии, у больного имеется тромбофлебит вен);
- обширным (большая площадь поражения) и ограниченным (перекрыты только субсегментарные ветви легочной артерии);
- осложненным (сепсисом, кровохарканьем, эмпиемой плевры, абсцедированием) и неосложненным.
Геморрагический инфаркт легкого
Тромбоэмболия легочных артерий нередко приводит к ишемизации легочной паренхимы. В результате поврежденная ткань легкого переполняется кровью, которая поступает из зон с нормальной васкуляризацией. Развивается геморрагический инфаркт легкого.
На участке воспаления создаются оптимальные условия для развития инфекции, что провоцирует возникновение симптомов инфаркт-пневмонии. Если ветвь легочной артерии перекрывается инфицированным тромбом, отмечается деструкция паренхимы, формируется абсцесс легкого.
1.Общие сведения
Согласно существующим в современной медицине определениям, инфаркт представляет собой быстрый одномоментный очаговый некроз (гибель, отмирание) большого числа паренхиматозных, т.е. основных, функционально специализированных клеток какой-либо ткани или органа. Причиной выступает ишемия, – патологическое состояние кислородного и трофического голодания вследствие дефицита кровоснабжения. За пределами медицины наиболее известным примером такого сценария служит инфаркт миокарда, тогда как в клинической практике встречаются также инфаркты селезенки, мозга (инсульт), почек и других органов.
В силу особенностей анатомического строения и васкуляции (кровоснабжения) органов дыхательной системы человека, инфаркт легкого в большинстве случаев развивается с правой стороны и в нижних долях.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Причины развития инфаркта легкого
Чаще всего инфаркт легкого развивается у лиц, которые страдают от заболеваний сердечно-сосудистой системы:
- митрального стеноза;
- мерцательной аритмии;
- ишемической болезни сердца;
- инфаркта миокарда;
- инфекционного эндокардита;
- кардиомиопатии;
- васкулита;
- сердечной недостаточности;
- максомы предсердия и др.
При этом тромбы формируются в ушке правого предсердия и заносятся с током крови в артерии малого круга.
Также причинами инфаркта легкого могут стать:
- тромбофлебит глубоких тазовых вен;
- тромбоз вен ног.
При этих двух заболеваниях опасными являются флотирующие тромбы, которые закреплены в дистальном отделе венозного сосуда.
К прочим причинам легочной эмболии относятся:
- перелом трубчатых костей, из-за которого больной вынужден долгое время соблюдать постельный режим;
- кесарево сечение, естественные роды;
- обширные торакальные, абдоминальные и гинекологические операции;
- геморроидэктомии.
Риск возникновения инфаркта легкого высок у лиц старше 60 лет, а также при:
- рецидивирующих венозных тромбозах;
- наследственной отягощенности по ТЭЛА;
- приеме гормональных контрацептивов;
- наличии опухоли поджелудочной железы;
- ожирении;
- легочной гипертензии.
Опасными фоновыми патологиями считаются:
- ДВС-синдром;
- серповидно-клеточная анемия;
- полицитемия;
- гепарининдуцированная тромбоцитопения.
Осложнения тромбоэмболии легочной артерии
Большинство людей с ТЭЛА успешно лечатся и не имеют серьёзных осложнений. Однако тяжёлые осложнения возможны, в том числе:
- Коллапс — из-за воздействия сгустка крови на сердце и кровообращение. Это может вызвать остановку сердца, и может оказаться фатальным. ТЭЛА может вызвать перенапряжение сердца. Это может привести к состоянию, называемому сердечной недостаточностью, когда сердце качает меньше, чем обычно.
- Рецидив ТЭЛА. Сгустки крови могут снова возникнуть позже (так называемая рецидивирующая ТЭЛА). Предотвратить это помогает лечение антикоагулянтами.
- Кровотечение. Осложнения в связи с лечением. Лечение антикоагулянтами может иметь побочные эффекты. Главный из них — кровотечение в различных локализциях, например, из язвы желудка. Примерно у 3 из 100 пациентов будет значительное кровотечение из-за лечения ТЭЛА антикоагулянтами. Обычно этот тип кровотечения лечится успешно. Всё же почти всегда безопаснее принимать антикоагулянты, чтобы предотвратить повторную ТЭЛА, которая может быть ещё более тяжёлой.
- Хроническая лёгочная гипертензия. Если повторяются небольшие ТЭЛА, они могут способствовать развитию состояния, при котором в кровеносных сосудах легких имеется повышенное давление (легочная гипертензия).
Признаки инфаркта легкого
Первые симптомы инфаркта легкого проявляются через два-три дня после закупорки тромбом ветви легочной артерии. Больной ощущает внезапную боль в груди, которая усиливается при кашле, глубоком дыхании, во время наклонов туловища. Дискомфорт в области грудной клетки объясняется реактивным плевритом на некротизированном участке легкого.
При реакции диафрагмальной плевры возможен «острый живот». У 30% больных наблюдается кровохарканье либо появляются «ржавые» прожилки в мокроте. У 2-5% открывается легочное кровотечение.
Также инфаркт легкого может проявляться:
- повышением температуры тела до 38-39°C;
- сильной одышкой;
- аритмией;
- цианозом и бледностью кожных покровов;
- артериальной гипотонией;
- икотой;
- рвотой, тошнотой.
У половины больных развивается геморрагический или серозный плеврит. Изредка возникают церебральные расстройства. Их симптомы:
- желтуха;
- обмороки;
- кома.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу
. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика инфаркта легкого
Диагностикой легочной эмболии занимаются пульмонологи и кардиологи. В ходе физикального исследования выявляются:
- мелкие хрипы;
- ослабление дыхания;
- шум трения плевры;
- систолический шум;
- укорочение перкуторного звука;
- ритм галопа;
- расщепление и акцент второго тона на аорте.
Во время ощупывания живота врач отмечает увеличение и болезненность печени.
Биохимия крови, общий анализ крови и анализ газового состава крови при инфаркте легкого показывают:
- умеренный лейкоцитоз;
- артериальную гипоксемию;
- общий билирубин при нормальных значениях трансаминаз;
- повышенную активность лактатдегидрогеназы.
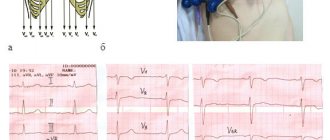
Инфаркт легкого на ЭКГ проявляется признаками перегрузки правых сердечных отделов, неполной блокадой правой ножки пучка Гиса. ЭхоКГ-маркеры легочной эмболии могут включать:
- гипокинезию и расширение правого желудочка;
- повышение давления в артерии легкого;
- обнаружение тромба в правых отделах сердца.
На УЗДГ вен нижних конечностей при инфаркте легкого диагностируется тромбоз глубоких вен. На рентгене легких в боковой и прямой проекциях просматриваются:
- деформация и расширение корня легкого;
- зона снижения прозрачности, имеющая вид клина;
- выпот в плевральной полости.
Ангиопульмонография при легочной эмболии выявляет сужение просвета легочной артерии из-за внутриартериальных дефектов наполнения. Для подтверждения наличия участков снижения перфузии легких применяется сцинтиграфия.
Инфаркт легкого нужно дифференцировать с:
- ателектазом;
- крупозной пневмонией;
- спонтанным пневмотораксом;
- перикардитом;
- инфарктом миокарда;
- переломом ребер;
- миокардитом.
4.Лечение
Первая помощь при подозрении на инфаркт легкого заключается в купировании интенсивного болевого синдрома и немедленной госпитализации больного. Далее по показаниям (и при отсутствии противопоказаний) используют антикоагулянты, антиагреганты, тромболитики, гормональные вазопрессоры, поддерживающую оксигенотерапию; при обоснованном или подтвержденном подозрении на постинфарктную инфекцию применяют антибиотики широкого спектра действия в эффективных дозах. В отдельных тяжелых случаях методом выбора, не имеющим разумной жизнесохраняющей альтернативы, становится торакально-хирургическое вмешательство.
Следует подчеркнуть, что при инфаркте легкого критически важное значение имеет фактор времени. Прогноз благоприятный при своевременном обращении за помощью и применении адекватного протокола ее оказания, когда удается быстро и точно диагностировать причину и предотвратить вероятные осложнения.
Как лечить инфаркт легкого
Лечение инфаркта легкого у детей и взрослых предусматривает использование:
- ненаркотических либо наркотических анальгетиков для купирования болевого синдрома;
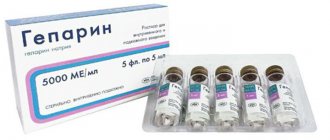
- прямых (Фракипарин, Гепарин) и непрямых коагулянтов для профилактики дальнейшего тромбообразования (коагулянты противопоказаны при кровотечениях, язвенной болезни двенадцатиперстной кишки/желудка, геморрагическом диатезе, злокачественных опухолях);
- фибринолитической терапии Урокиназой, Стрептокиназой или тканевым активатором плазминогена для растворения имеющихся тромбов.
Если инфаркт легкого осложнен артериальной гипертензией, внутривенно вводятся вазопрессоры («Допамин», «Норадреналин»), «Реополиглюкин». При первых симптомах инфаркт-пневмонии назначаются антибиотики. Также пациенты с легочной эмболией нуждаются в ингаляциях кислородом через специальный назальный катетер.
Если консервативное лечение не обеспечивает улучшения самочувствия, проводится тромбоэмболэктомия из легочной артерии – кава-фильтр устанавливают в систему нижней полой вены.
Профилактика инфаркта легкого
Профилактика инфаркта легкого проводится с учетом причин, спровоцировавших развитие болезни. Чтобы избежать легочной эмболии, кардиологии и пульмонологи рекомендуют:
- своевременно лечить тромбофлебиты;
- носить компрессионный трикотаж при патологиях вен нижних конечностей;
- ежедневно делать лечебную гимнастику;
- соблюдать сроки использования внутривенных катетеров при проведении инфузионной терапии;
- следовать рекомендациям врача после пройденного хирургического лечения.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Каковы перспективы тромбоэмболии легочной артерии?
Это зависит от типа ТЭЛА и от наличия сопутствующих заболеваний.
Если лечение ТЭЛА лечится правильно и своевременно, прогноз будет хорошим, и большинство пациентов может полностью выздороветь.
Прогноз хуже, если существует серьезное заболевание, которое способствовало возникновению эмболии — например, запущенный рак. Массивная ТЭЛА труднее поддается лечению и опасна для жизни. ТЭЛА является серьезным заболеванием и может иметь высокий риск смерти, но он значительно снижается при раннем лечении.
Наиболее опасное время для осложнений или смерти — первые несколько часов после эмболии. Кроме того, существует высокий риск возникновения новой тромбоэмболии лёгочной артерии в течение шести недель после первой. Поэтому лечение необходимо начинать немедленно и продолжать не менее шести месяцев.