Общие сведения
Отек мозга является одним из проявлений различных критических состояний и достаточно часто встречается в клинической практике при различного рода заболеваниях и развитии патологий. Различают отек головного, спинного и костного мозга.
Отек головного мозга
Отек головного мозга представляет собой увеличение его объема, обусловленное процессом накопления жидкости в межклеточном пространстве (интерстиции) и сопровождающееся увеличением объема мозговой ткани. В то время как увеличение объема мозга за счет интрацеллюлярной жидкости определяется термином «набухание» головного мозга. Однако, эти процессы (отек/набухание) могут развиваться одновременно и переходить взаимно друг в друга, поэтому оба эти понятия допустимо определять как отек мозга. Код отека головного мозга по МКБ-10: G93.6
Отечный синдром развивается как неспецифическая реакция организма на воздействие множества патогенных факторов. Возможна при целом ряде заболеваний/патологических состояний, протекающих с поражением нервной системы — черепно-мозговая травма, острое нарушение мозгового кровообращения, инфекционные заболевания, гипоксии, интоксикации, опухоли головного мозга (перифокальный отек), острые соматические заболевания, сопровождающиеся нарушением водно-солевого баланса/гемодинамики, при эндокринных нарушениях, болезнях крови, после оперативных вмешательств, воздействии ионизирующего излучения и др. Отек мозга часто является одним из проявлений критических состояний и непосредственной причиной смерти пациента.
Как правило отек головного мозга на ранней стадии (при своевременной медицинской коррекции) процесс обратимый, в то время как при неадекватном/поздно начатом лечении патологические процессы нарастают и часто заканчивается перерождением нервных клеток мозга с нарушением их функции и в целом, функциональной несостоятельностью мозговых структур.
Вследствие накопления в интерстиции мозга жидкости происходит увеличение объема мозга в условиях ограниченного внутричерепного пространства с развитием масс-эффекта (патологическое воздействие увеличивающейся тканью на соседние структуры, вызывая компрессию, деформацию, смещение, ателектаз), что в в первую очередь проявляется развитием внутричерепной гипертензии (ВЧД) с подрессированным нарастанием ишемии мозга, а в тяжелых случаях — со смещением мозговых структур и ущемлением в наметах мозжечка стволовых отделов, сопровождающиеся расстройством функции жизненно важных центров.
Отек спинного мозга
Наиболее часто отек спинного мозга позвоночника развивается при травматических повреждениях позвоночника. Патологические нарушения формируются как в результате травматического повреждения, так и сдавления структур спинного мозга вследствие его отека-набухания, что сопровождается ишемией вещества мозга, воспалительными изменениями и высоким риском развития необратимых нарушений функции/структуры спинного мозга. Сдавление спинного мозга вызывает образование первичных/вторичных очагов размягчения в спинном мозге и сопровождается неврологической симптоматикой. Клинические проявления определяются уровнем локализации отека, его выраженностью и длительностью. При выраженных отеках проявляется синдромом частичного/полного нарушения проводимости спинного мозга.
Отек костного мозга (трабекулярный отек костного мозга)
Выделяют субхондральные и трабекулярные отеки костного мозга. Трабекулярный отек — что это такое? Губчатое вещество (син. трабекулярная ткань) кости состоит из рыхлых перегородок/пластинок, промежутки между которыми заполнены костным мозгом, обеспечивающего кроветворение в организме человека и формирование иммунных цепочек. Отек губчатой ткани проявляется скоплением экссудата (интерстициальной жидкости) в трабекулярных пластинах. При этом, уровень жидкости увеличивается с 10 до 20% и более. В большинстве случаев диагноз ставится с запозданием, поскольку специфические симптомы отсутствуют и заболевание выявляется лишь на МРТ.
По литературным данным отек костного мозга встречается чаще у пациентов среднего возраста и при этом поражаются преимущественно крупные суставы, мыщелки большеберцовой/бедренной кости. Наиболее часто встречается (трабеккулярный отек латерального мышелка бедренной кости, отек костного мозга тазобедренных суставов, отек костного мозга в диафизе лучевой кости, отек мышелка бедренной кости и др.). Значительно реже встречается отек костного мозга позвоночника.
Причины отека костного мозга чрезвычайно разнообразны (ушибы/переломы кости, дефицит витамина D, ревматоидный артрит, остеоартроз, добро/злокачественные опухоли, остеомиелит, спондилит, деформирующий артроз, эндокринные патологии, сопровождающиеся нарушением клеточного метаболизма, эпилептический статус, острые нейроинфекции и др.). Механизмы развития отека костного мозга слабо изучены. Предполагается, что его развитию способствуют микрососудистая травма, аномальные механические нагрузки на кости/суставы, метаболические расстройства, венозная обструкция. В силу небольшого объема статьи буде рассматриваться лишь отек головного мозга.
Последствия отека головного мозга
Как одно из критических состояний, отек мозга очень часто заканчивается гибелью больного. Возникновение отека знаменует либо декомпенсированные изменения в организме общего характера, либо практически несовместимые с жизнью повреждения мозговой ткани. Все это делает отек мозга крайне непредсказуемой патологией, которая может не среагировать улучшением на проводимое лечение. Среди всех возможных исходов отека головного мозга можно выделить всего три.
Прогрессирование отека с трансформацией в набухание мозга и летальный исход
Подобный сценарий, к сожалению, встречается в половине случаев отека мозга любого происхождения. Опасность ситуации в том, что при прогрессировании отечности происходит критическое накопление жидкости в мозговых тканях. Это вызывает их выраженное набухание и увеличение в объемах. Пока в полости черепа будет пространство для заполнения отечными клетками, состояние больных остается относительно стабильным. Но как только свободное пространство будет заполнено, наступает сдавление мозга. По мере прогрессирования отека происходит перемещение плотных структур мозга в более мягкие, что называют дислокацией. Типичный её вариант – это вклинивание миндалин мозжечка в ствол мозга, что заканчивается остановкой дыхания и сердцебиения.
Полная ликвидация отека без последствий для головного мозга
Такой вариант развития событий очень редок и возможен только при возникновении отека мозга у молодых соматически здоровых людей на фоне интоксикации алкоголем или другими токсическими для мозга соединениями. Если такие пациенты вовремя будут доставлены в специализированные токсикологические или общереанимационные отделения, а доза токсинов окажется совместимой с жизнью, то отек мозга будет купирован и не оставит никаких патологических симптомов.
Ликвидация отека головного мозга с инвалидизацией больного
Второй по частоте исход данного заболевания. Возможен у больных с менингитами, менингоэнцефалитами средней степени тяжести, а также при черепно-мозговых травмах в виде небольших, вовремя диагностированных и прооперированных внутричерепных гематом. Иногда неврологический дефицит настолько минимальный, что не вызывает никаких визуальных проявлений.
Патогенез
В основе развития отека первоначально лежат микроциркуляторные нарушения. Практически сразу после нейронального повреждения вне зависимости от его причины (кровоизлияние, травмы, ишемия, опухоль, воспаление) развивается цитотоксический перифокальный отек головного мозга, а позже на его фоне развивается дисфункция эпителия капилляров с накоплением в интерстициальном пространстве жидкости. В развитии эндотелиальной дисфункции выделяют несколько стадий, которые сопровождаются вначале функциональной (ионный отек), далее анатомической (вазогенный отек/геморрагическое преобразование) недостаточностью, а также недостаточностью гематоэнцефалического барьера.
В основе развития цитотоксического отека — накопление внутри клеток осмотически активных веществ (ионы калия/натри/хлора и молекулы глютамата), что по градиенту осмолярности способствуют перемещению жидкости из интерстиция во внутриклеточное пространство. То есть, в эту фазу отек мозга формируется за счет транс-эпителиального перетока натрия из сосудистого русла, вместе с которым перемещаются ионы хлора (для сохранения электронейтральности) и вода (для сохранения осмонейтральности). На этой стадии присутствует лишь функциональное нарушение проницаемости анатомически неповрежденного гематоэнцефалического барьера. При этом, на этом фоне формируются условия, которые способствующие развитию следующих стадий отека мозга (в частности падение концентрации интерстициального натрия). Стадия цитотоксического отека не приводит к увеличению объема мозговой ткани и внутричерепной гипертензии.
Для развивающегося вазогенного отека характерны уже более выраженные нарушения гомеостаза интерстициального пространства, что приводит к нарушению функции/жизнедеятельности нейронов. В результате повышения проницаемости ГЭБ в межклеточном пространстве происходит накопление воды, что провоцирует развитие гипоксии и вызывает сбой в работе клеточных ионных насосов головного мозга, приводящий уже к пассивному прониканию ионов натрия в клетку, а за ними и воды (процесс набухания клетки).
Накопление в ограниченном пространстве жидкости согласно формуле Монро-Келли, приводит к повышению внутричерепного давления, а в поврежденной глии (вследствие отека) нарушаются процессы обмена/захвата медиаторных аминокислот. При развитии тяжелой внутричерепной гипертензии приводит смещение церебральных структур увеличенного объема мозга с вклинением миндалин мозжечка/стволовых отделов в большое затылочное отверстие. А дальнейшее сдавление сосудов еще более усугубляет микроциркуляторные нарушения/ишемию клеток мозга. Нарушений функции сердечно-сосудистого/дыхательного/терморегуляторного центров, находящихся в стволе мозга, является частой причиной летальных исходов.
Эндотелиальная дисфункция по мере прогрессирования сопровождается выраженным некрозом эпителиоцитов и резким увеличением размеров межклеточного пространства, что способствует прохождения клеток крови и приводит к геморрагическому пропитыванию мозговой ткани, что вызывает тяжелейшее нарушение гомеостаза интерстиция, не совместимому с функционированием нейронов и развитие геморрагического некроза, что ассоциируется с тяжелым исходом отека мозга. На рисунке выше представлен патогенез отека головного мозга.
Вопросы-ответы
Из-за чего происходит отек легких?
Факторов, которые способствуют развитию этой патологии, десятки. Они связаны с другими заболеваниями разных систем организма. Клинические рекомендации при отеке легких во многом обуславливаются ситуацией.
Может ли отек легких привести к смерти?
Да, риск летального исхода в случае такой патологии очень высок, а для молниеносной формы он является единственным возможным исходом событий. Это крайне опасное состояние, требующее немедленной профессиональной помощи.
Как лечить отек легких?
Это делают исключительно в медицинских учреждениях, чаще всего в реанимации. Все, что нужно знать про симптомы и лечение отека легких у взрослых либо детей, знают только врачи – патологию невозможно устранить без специальных знаний и навыков.
В чем особенности отека легких у детей?
В отличие от взрослых, у детей эта патология возникает намного реже по причине других болезней. Обычно в основе лежит аллергия или контакт с токсинами. Либо же причиной могут стать врожденные аномалии разных систем организма.
Классификация
В связи со спецификой развития отека головного мозга выделяют 4 типа:
- Цитотоксический ОГМ — развивается вследствие ишемии, гипоксии, экзо/эндогенном токсическом воздействии на мозговые клетки, вызывающих изменения проницаемости (осморегуляции) клеточных мембран и дисфункцию глиальных клеток (нарушения клеточного метаболизма). Цитотоксический отек обратим на протяжении 6-8 часов за счет реактивации ионного насоса, что достигается восстановлением церебрального кровотока.
- Вазогенный ОГМ — в его основе увеличение проницаемости гематоэнцефалического барьера. Возникает перифокально в зоне ишемии, абсцесса, опухоли, черепно-мозговой травмы, оперативного вмешательства. Основную роль играет переход жидкости из сосудов в белое мозговое вещество. В связи с повышением проницаемости капилляров жидкость частично переходит из сосудов в интерстициальное пространство), вызывая увеличение его объема.
- Осмотический ОГМ — развивается при повышении осмолярности тканей мозга без нарушения работы гематоэнцефалического барьера. Возникает при метаболических энцефалопатиях, гиперволемии, утоплении, неадекватном гемодиализе полидипсии.
- Интерстициальный ОГМ — является результатом быстрого повышения вентрикулярного давления.
- Формируется при пропотеванием стенки церебральных желудочков жидкой части ликвора в перивентрикулярной зоне.
По степени компенсации выделяют:
- Компенсированный ОГМ (характеризуется отсутствием дислокационного синдрома).
- Субкомпенсированный ОГМ (характерно наличие дислокационного синдрома при отсутствии витальных поражений структур головного мозга).
- Декомпенсированный ОГМ (наличие дислокационного синдрома и нарушений витальных функций).
Ниже в таблице приведена обобщённая классификация ОГМ и характеристика его форм.
Причины боли в голове и отечности лица
Основная причина отечности – нарушение оттока жидкости из межклеточного пространства, замедление кровообращения. В легкой степени отеки вызывают дискомфорт и головные боли, а в течение дня постепенно уменьшаются. При тяжелых стадиях контуры лица деформируются. Мягкие ткани приобретают плотную консистенцию, глазные щели сужаются, что приводит к резкому ухудшению самочувствия. Определить причину отеков позволят лабораторные тесты и различные методы диагностики – до постановки точного диагноза лечение неэффективно.
Физиологические причины
Отек лица может появляться и при отсутствии различных хронических заболеваний внутренних органов. Нарушение режима дня, неправильное питание и другие факторы вызывают ухудшение оттока жидкости от мягких тканей. Есть несколько причин, которые могут спровоцировать острые головные боли и отечность, особенно в первой половине дня:
- нарушение режима сна, работа в ночное время суток, недосып;
- соблюдение жестких диет;
- использование неподходящей косметики для кожи лица;
- неправильное питание, употребление блюд с большим количеством соли и специй;
- сон на большой и высокой подушке – это вызывает нарушение кровообращения в области шеи.
Если нормализовать сон и принципы питания, отеки со временем проходят. Однако, склонность к их появлению остается, поэтому важно соблюдать режим дня. Также врачи рекомендуют пить много жидкости в течение дня, а перед сном употреблять только легкую пищу с небольшим количеством соли и специй. Это поможет поддерживать водный баланс и ускорит кровоток. Если отеки появились, полезно сделать массаж лица и нанести охлаждающий компресс.
Болезни эндокринной системы
Гипотиреоз – это заболевание щитовидной железы, при котором в крови регистрируется сниженное количество йодсодержащих гормонов. К ним относятся тироксин и трийодтиронин. Эти вещества необходимы для правильного течения обмена веществ, усвоения и переработки жиров, поддержания стабильного уровня холестерина, работы репродуктивной системы. При гипотиреозе происходит нарушение этих функций. Различают несколько разновидностей гипотиреоза. Для эффективного лечения важно определить его точную причину. Она может быть связана как с недостаточностью щитовидной железы, так и с нарушением работы гипофиза и гипоталамуса – органов, которые контролируют ее. Кроме того, гипотиреоз может развиваться при недостаточном поступлении йода в организм с пищей – это характерно для регионов, где он практически отсутствует в грунте и питьевой воде. Для этого заболевания характерны следующие симптомы:
- нарушение работы пищеварительного тракта, повышение аппетита или его отсутствие, быстрый набор веса;
- хроническая усталость и сонливость в течение дня, ухудшение памяти и концентрации внимания;
- боль и ломота в суставах, ухудшение качества кожи, волос и ногтей;
- отечность лица, рук и ног, особенно в первой половине дня.
Отеки при гипотиреозе могут быть незначительными, но в запущенных случаях лицо значительно деформируется. Мягкие ткани приобретают тестообразную консистенцию, при надавливании на них остаются следы. Этот симптом, как и остальные, проходит при нормализации гормонального обмена и восполнения концентрации йодсодержащих гормонов.
Аллергия
Аллергия представляет собой повышенную чувствительность иммунной системы на определенные раздражители. Они не представляют опасности для организма, но распознаются как чужеродные, поэтому запускают иммунный ответ. Эти соединения могут поступать в организм с воздухом или продуктами питания, а также через кожу. Аллергия часто бывает вызвана пыльцой растений, шерстью животных, некоторыми продуктами, средствами бытовой химии и косметикой, а также любыми другими веществами окружающей среды.Типичное проявление аллергической реакции – отечность слизистых оболочек и подкожных тканей, головные боли, кожная сыпь. Различают несколько основных проявлений аллергии, которые могут проявляться самостоятельно либо сочетаться между собой:
- крапивница – мелкая сыпь на коже и отечность, чаще возникает в ответ при контакте раздражителя с кожей;
- контактный дерматит – в области лица часто представляет собой аллергию на косметические средства, после нанесения которых появляется сыпь и отечность;
- атопический дерматит – детская форма аллергической реакции, которая проявляется отеками, зудом и болезненностью, появлением сыпи и мелких пузырьков;
- бронхиальная астма – хроническое заболевание, которое может обостряться при частом вдыхании загрязненного воздуха, а также при попадании аллергенов (пыли, пыльцы, частичек шерсти) в дыхательные пути.
Наибольшую опасность представляет отек Квинке. Он развивается молниеносно, контуры лица меняют форму всего за нескольких минут. Этот симптом может развиваться самостоятельно либо представлять собой одну из стадий анафилактического шока. Кроме мягких подкожных тканей, отекает слизистая оболочка гортани, в результате чего происходит нарушение дыхательной функции. В этом состоянии человеку необходима срочная медицинская помощь, поскольку отек опасен полным перекрытием дыхательных путей. Основа лечения – антигистаминные препараты, которые уменьшают чувствительность к аллергену и снимают проявления аллергической реакции.
Заболевания почек
Появление отеков – один из характерных признаков болезней почек, в том числе они могут появляться и в области лица. Они мягкие, подвижные, при надавливании на них следы не остаются. Кожа в области отеков не становится синюшной – она остается бледной, а также может приобретать желтоватый оттенок. Их появление связано с нарушением фильтрации крови и увеличением проницаемости капилляров, в результате чего в крови уменьшается количество белка. Различают несколько заболеваний почек, которые могут становиться причиной отеков в области лица и головной боли:
- гломерулонефрит – воспалительное заболевание, при котором чередуются периоды обострения и ремиссии, на начальных этапах поддается лечению;
- амилоидоз почек – хроническое обменное нарушение, при котором в моче определяется повышенная концентрация белка;
- нефропатии – невоспалительные заболевания, которые могут быть связаны с длительными приемом лекарственных препаратов, острых инфекционных процессов, лучевой или химиотерапии;
- хроническая почечная недостаточность – ухудшение работы почек, которое развивается медленно в течение нескольких лет и более;
- поражение почек при различных системных заболеваниях, в том числе при сахарном диабете, системной красной волчанке и другие.
На начальных стадиях болезней почек утренние отеки под глазами могут быть единственным симптомом. Они проходят в течение дня либо под холодными компрессами, поэтому не вызывают беспокойства. Однако, затем развиваются и другие симптомы нефрита, нефропатии либо почечной недостаточности: боль в пояснице, болезненность при мочеиспускании, появление примесей крови в моче. Отеки становятся крупными и подвижными, меняют расположение при переворачивании на другой бок. Они могут локализоваться на конечностях, по ходу вен, а также на брюшной стенке. Они проходят после комплексного лечения и поддержки функции почек.
Болезни сердца и сосудов
Сердечные отеки часто отличаются от почечных по внешнему виду и консистенции. Они чаще появляются на нижних конечностях, но у некоторых пациентов возникают и в области лица. Они более плотные, холодные, кожа в месте их появления часто приобретает синюшный оттенок. Этот симптом характерен для кардиомиопатий, склеротических изменений, врожденных и приобретенных пороков сердца, аритмий, хронической гипертонии, амилоидоза и других нарушений работы сердца. Также важно обратить внимание на дополнительные симптомы:
- головные боли и головокружение, слабость в течение дня;
- повышение либо снижение артериального давления;
- боли за грудиной;
- неравномерный пульс, в том числе пропуски ударов сердца, его учащение или замедление.
Сердечные отеки медленно рассасываются. Чтоб избавиться от них, проводится комплексное лечение основного заболевания и поддерживающая терапия для сердца. При отсутствии медицинской помощи отечность будет увеличиваться. Скопление жидкости и ухудшение ее выведения увеличивают нагрузку на миокард, что опасно обострением заболеваний. В качестве поддерживающей терапии назначаются диуретики (мочегонные препараты), которые стимулируют удаление избыточной жидкости из организма естественным способом.
Интоксикация
В организм человека ежедневно попадают токсины. Они находятся в большом количестве в загрязненном воздухе крупных мегаполисов и на промышленных предприятиях, а также в питьевой воде и продуктах. Их присутствие пагубно влияет на состояние лимфатической системы, поэтому выведение избыточной жидкости затрудняется. Это приводит к появлению отеков под глазами в утреннее время и хронической головной боли. В некоторых случаях, отравление вызывает быструю отечность тканей в области лица. Это может быть связано с рядом нарушений:
- укусы ядовитых насекомых – причина острой боли, выраженного отека, головной боли, резкого ухудшения самочувствия и повышения температуры тела;
- употребление алкогольных напитков – этанол является токсином, который затрудняет выведение жидкости, а также может влиять на состояние сосудов, внутренних органов и головного мозга;
- курение – еще одна причина интоксикации;
- употребление ядовитых веществ либо попадание их в организм через кожу или дыхательные пути – некоторые из них оказывают нефротоксическое действие и пагубно влияют на работу почек (уксус в большой концентрации).
Алкоголизм – это хроническое заболевание, для которого характерны отеки в области лица. Они могут иметь нейтральный, багровый либо желтый оттенок, усиливаются утром либо после употребления алкоголя. Головные боли вызваны токсическим воздействием продуктов метаболизма этилового спирта на нервную систему и головной мозг.
Причины
Причины отека головного мозга достаточны многочисленны, в соответствии с чем выделяют церебральные и внецеребральные причины ОГМ.
Церебральные причины отека мозга:
- Травмы головного мозга (субдуральная гематома, ушиб головного мозга, перелом основания черепа, диффузное аксональное повреждение, внутримозговая гематома), оперативные вмешательства на головном мозге.
- Первичные опухоли головного мозга (глиома, медуллобластома, астроцитома, гемангиобластома и др.) или метастатическое поражение мозговой ткани, способствующие смещению мозговых структур/нарушающие процесс оттока цереброспинальной жидкости.
- Нарушения мозгового кровообращения — на фоне артериальной гипертензии (при инсульте ишемического/геморрагического генеза) или системного атеросклероза.
- Нейроинфекции (энцефалит, бактериальный менингит), гнойные процессы головного мозга (например, субдуральная эмпиема).
Внецеребральные причины:
- Инфекционные заболевания (грипп, скарлатина, корь, скарлатина, токсоплазмоз, паротит и др.).
- Отравление лекарствами (хинином, антидепрессантами, нейролептиками, антигистаминными средствами и др.) или различными нейротоксическими ядами (цианидами, фенолами, бензином и др.).
- Радиационное облучение.
- Развитие аллергической реакции (анафилактический шок, отек Квинке).
- Энцефалопатии вследствие печеночной/почечной недостаточности, сахарного диабета, отравления алкоголем.
- Резкий набор высоты без требующейся акклиматизации (горный отек).
У новорожденных детей отек мозга может быть обусловлен внутричерепной родовой травмой, тяжелым токсикозом беременной, затяжными родами, обвитием пуповиной.
Отёк головного мозга у новорожденных
Взаимоотношения тканей мозга с полостью черепа у новорожденных построены совсем иначе, чем у взрослых. Это связано с особенностями развивающегося организма и возрастными изменениями нервной системы. У новорожденных отек мозга характеризуется молниеносным течением в связи с несовершенством регуляции сосудистого тонуса, ликвородинамики и поддержания внутричерепного давления на стабильном уровне. Единственное, что спасает новорожденного – это особенности соединений костей черепа, которые представлены либо мягкими хрящевыми перемычками, либо находятся на расстоянии друг от друга (большой и малый роднички). Если бы не эта анатомическая особенность, любой крик ребенка мог бы закончиться развитием сдавления мозга и его отека.
Причины возникновения
У новорожденных причинами отека головного мозга могут стать:
- Внутриутробная гипоксия любого происхождения;
- Тяжелые роды и родовая травма;
- Врожденные пороки развития нервной системы;
- Внутриутробные инфекции;
- Менингит и менингоэнцефалит в результате инфицирования в родах или после них;
- Врожденные опухоли и абсцессы головного мозга.
Симптомы отека головного мозга у новорожденных
Заподозрить отек мозга у новорожденного можно на основании таких проявлений:
- Беспокойство и сильный крик;
- Заторможенность и сонливость;
- Отказ от груди;
- Напряжение или набухание большого родничка в спокойном состоянии ребенка;
- Рвота;
- Судорожные припадки.
Характерно очень быстрое нарастание симптомов и прогрессивное ухудшение общего состояния ребенка. Во многих случаях отеки мозга у новорожденных не подлежат обратному развитию и заканчиваются летальным исходом.
Наличие у новорожденного факторов риска по развитию отека мозга являются поводом для диспансерного наблюдения у узких специалистов. Такой ребенок обязательно должен осматриваться детским неврологом для исключения любых признаков внутричерепной патологии. Мамы должны быть очень внимательны на протяжении месяца после родов и реагировать на любые изменения в поведении ребенка!
Симптомы
Симптомы отека головного мозга у взрослых чрезвычайно вариабельны и обусловлены дисфункцией различных структур головного мозга, расстройством метаболических процессов/микроциркуляции и развивающимся увеличением объема ткани мозга, особенно сопровождаемое смещением/вклинением тех или иных мозговых структур, нарушением ликвородинамики/кровотока в сосудах мозга. Также существенную роль играет локализация отека в областях мозга, что определяет его влияние на конкретные структуры головного мозга и формирует кроме общемозговых симптомов очаговую неврологическую симптоматику в зависимости от пострадавших структур мозга. Клинические симптомы отека мозга существенно варьируют в зависимости от стадии его развития, в соответствии с которыми выделяют нижеперечисленные.
Общемозговой синдром
Клинические признаки на этой стадии обусловлены повышением ВЧД (внутричерепного давления), а их проявления/выраженность определяются скоростью его нарастания.
При медленном повышении ВЧД появляется преимущественно утренняя распирающая головная боль, на высоте которой может возникать рвота, чаще без предшествующей тошноты. Интенсивность боли после рвоты, как правило, снижается. Возможны преходящие головокружения. Частым признаком являются застойные диски зрительных нервов/появление преходящих эпизодов нарушения зрения. Помечаются изменения со стороны сердечно-сосудистой системы: брадикардия, повышение систолического АД, урежение дыхания (так называемая «триада Кушинга)». Характерны медленно нарастающие изменения со стороны психики по типу растормаживания: раздражительность, беспокойство, капризность. Объективными симптомами внутричерепной гипертензии при медленном нарастании ВЧД являются полнокровие вен/отек диска зрительного нерва, рентгенологически — истончение костей свода черепа, остеопороз турецкого седла.
При быстром увеличении ВЧД появляется сильная боль пароксизмального/приступообразного характера, часто распирающие боли, сопровождаемые рвотой, которая облегчения не приносит с последующим развитием комы. Появляются брадикардия, глазодвигательные расстройства, повышаются сухожильные рефлексы, развиваются менингеальные симптомы, замедление моторных реакций. На фоне прогрессирования ВЧД отмечаются торможения со стороны психики, что проявляется снижением памяти, выраженной сонливостью, неконтактностью пациента, замедлением речи/мышления.
Синдром рострокаудального диффузного нарастания неврологической симптоматики
Клинические признаки отека мозга на этой стадии определяются постепенным вовлечением тех или иных структур головного мозга в патологический процесс. Как правило, вначале в патологический процесс вовлекаются корковые, позже подкорковые и в конечном итоге — структуры ствола мозга. Для отека полушарий головного мозга характерным является нарушение сознания и появление клонических судорог генерализованного типа.
Распространение процесса на подкорковые/глубинные структуры головного мозга протекает с психомоторным возбуждением, развитием хватательных/защитных рефлексов, гиперкинезами, нарастанием эпилептических пароксизмов.
При переходе патологического процесса на гипоталамическую область/верхние отделы ствола мозга степень нарушения сознания резко нарастает, манифестируя комой/сопором с начальными проявлениями нарушения дыхания и функции сердечно-сосудистой системы. Формируется поза децеребрационной ригидности (установка конечностей в разгибательном положении). Судороги носят стволовой характер (опистотонус/горметония), отмечается мидриаз (расширение зрачков) с вялой реакцией на свет.
Отек покрышки моста головного мозга вызывает специфическое нарушения дыхания в виде периодического дыхания, максимальный двусторонний миоз (сужение зрачков), стволовой парез взора и приводит к исчезновению окуловестибулярного/окулоцефалического рефлексов. При переходе отека на продолговатый мозг (нижний отдел ствола) нарастают нарушения жизненно важных функций, что проявляется замедлением пульса/снижением АД и дыханием. При неврологическом обследовании — арефлексия глубоких рефлексов, диффузная мышечная гипотония, отсутствие реакции зрачков на свет, неподвижность глазных яблок.
Фаза дислокации структур головного мозга
В его основе лежит процесс дислокации и височно-теменное/затылочное вклинение мозговых структур, что проявляется характерной очаговой симптоматикой, основными из которых являются стволовые симптомы (брадикардия, децеребрационная ригидность, дисфагия и др.) с поражением глазодвигательных нервов (мидриаз, птоз, расходящиеся косоглазие). Часто появляется внезапная рвота, ригидность мышц затылка, судороги мышц разгибателей, отсутствие реакции зрачков на свет, снижение температуры тела, урежение сердечного ритма и развитие жизнеугрожающих состояний — резкое падение АД, угнетение сознания (кома), нарушения (остановка) дыхания.
Особая опасность смещений/вклинений супратенториальных структур определяется высоким риском развития сосудистых нарушений, окклюзии путей ликворооттока, что резко усиливает первичные патологические процессы, которые превращаются из нарушений потенциально обратимых в необратимые.
Отек мозга
Что такое Отек мозга —
Отек мозга – это состояние мозга, которое возникает под влиянием некоторых инфекций или чрезмерных нагрузок, развивается стремительно, такими же быстрыми темпами и исчезает, если принять адекватные меры.
Обычно для устранения отека мозга нужно как можно быстрее удалить лишнюю жидкость или наложить лёд. Также отек мозга – это состояние, которое в некоторых случаях вызвано инфекционными болезнями или травмой, тогда лечение затягивается. Также отек головного мозга известен как «церебральная эдема», еще одно название – «повышенное внутричерепное давление».
При развитии данного состояния внутри черепа поднимается давление, что приводит к нарушениям мозгового кровообращения. Если такой процесс длится определенный промежуток времени, начинают отмирать клетки мозга. Последствия могут быть самыми печальными.
Что провоцирует / Причины Отека мозга:
Среди наиболее типичных причин отека головного мозга выделяют:
- инфекционные болезни
- черепно-мозговую травму
- опухоль мозга
- заболевание, которое приводит к нарушению деятельности мозга
- кровоизлияние внутри черепной коробки
Если произошла черепно-мозговая травма, случается механическое повреждение мозга. В части случаев в мозг попадают обломки раскрошившейся или разломавшейся кости. Тогда формируется отек мозга, начинаются препятствия для нормального оттока из мозговых тканей жидкости.
Когда может случиться такая ситуация?
- производственная травма
- автомобильная авария
- сильный удар головой
- травма при занятии экстремальными видами спорта
- падение с высоты
- нападение с нанесением тяжких телесных повреждений и т.д.
Сосуды закупориваются тромбами, случается нарушение мозгового кровообращения, называемое ишемическим инсультом. В результате этого формируется отек мозга у детей или взрослых. Результатом инсульта становится нехватка кислорода в клетках мозга, что приводит к их голоданию и, как следствие, отмиранию.
Наиболее часто вызывают отек мозга такие инфекционные болезни :
В оболочке головного мозга начинается воспаление под воздействием вируса или некоторых медпрепаратов.
В головном мозге начинается воспаление, вызванное вирусной природой. Вирусы, вызывающие энцефалит у человека, переносятся в основном насекомыми.
Это инфекционная болезнь, которая вызвана простейшим организмом – токсоплазмой.
- Субдуральная эмпиема
Это инфекция мозга с гнойным осложнением.
В части случаев отек вызван опухолью в мозгу. Клетки растут довольно быстро, начинают давить на нормальные клетки мозга. У новорожденных детей отек мозга диагностируется вследствие травмы, полученной в процессе рождения. Также в части случаев рассматриваемый диагноз спровоцирован болезнями матери, которые она перенесла в период беременности.
Так называемый горный отек головного мозга бывает у альпинистов, когда они поднимаются в горы выше 1,5 км. Причиной в данных случаях является резкий перепад высот, который ненормально переносится человеческим организмом, вызывая различные нарушения.
Редко, но все же причиной отека мозга может стать алкоголизм. Человек обретает зависимость, называемую абстинентным синдромом. Резко повышается проницаемость сосудов, нарушается электролитический баланс в организме. Поражается сердечный и дыхательный центр. Это может привести к летальному исходу, такие случаи бывали в клинической практике в нашей стране и за границей.
Патогенез (что происходит?) во время Отека мозга:
На сегодняшний день исследователи четко выделили основные механизмы нарушения функций головного мозга при его отеке. Моз становится больше по объему, но внутричерепное пространство увеличиваться не может, что вызывает масс-эффект. Возникает вторичное повреждение — сдавление головного мозга. Соответственно, фиксируют повышение внутричерепного давления, снижение церебрального перфузионного давления, нарушается кровообращение в мозге. Это значит, что возникла ишемия головного мозга. Метаболизм его ткани переключается на анаэробный тип.
В патогенезе рассматриваемой болезни играют роль такие факторы :
- сосудистый
- циркуляторный
- тканевой
Сосудистый фактор означает нарушение проницаемости сосудов, что становится причиной проникновения компонентов плазмы крови и белка в ткани мозга. Как следствие, происходит повышение осмолярности межклеточной жидкости, повреждаются клеточные мембраны.
Циркуляторный фактор исследователи делят на 2 звена. Повышение артериального давления и расширение артерий головного мозга становятся причиной значительного увеличения давления в его капиллярах. Происходит фильтрация воды из них в межклеточное пространство, в результате повреждаются ткани. Второе звено – повреждение тканевых элементов, есть склонность накопления воды из-за недостаточности кровоснабжения головного мозга.
Концепция патогенеза отека головного мозга была представлена в виде модели прогрессирования согласно фундаментальной концепции Монро–Келли, которая гласит, что между компонентами ригидной черепной коробки (кровь, мозг, спинномозговая жидкость) есть связь. То есть, если один из компонентов увеличивается, то другие уменьшаются в такой же пропорции, это позволяет организму поддерживать нормальное давление внутри черепной коробки.
У взрослого мужчины или женщины давление внутри черепа в положении лежа колеблется от 3 до 15 мм рт.ст. Оно может достигать 50–60 мм рт.ст. если есть такие факторы:
- чихание
- кашель
- резкий подъем внутрибрюшного давления
Такие колебания длятся недолго, потому не вызывают нарушений в ЦНС человека.
Внутричерепное давление – это понимают равномерно распределенное давление в полости черепа. У взрослого мозг и ткани, его окружающие, имеют определенный постоянный объем, который ограничен ригидными костями черепа. Содержимое полости черепа условно делят на 3 части:
- паренхима мозга ,
- ликвор,
- внутрисосудистый объем артериальной и венозной крови
Из 100% интракраниального объема 80–85% составляет вещество мозга. Ликвор занимает 5–15%, а на кровь приходится 3–6%.
Степени внутричерепной гипертензии:
- I – давление внутри черепа повышено от 15 до 20 мм рт.ст.;
- II – 20-40 мм рт.ст.;
- III – от 40 мм рт.ст.
На каждом этапе прогрессирования внутричерепной гипертензии имеется соответствующий механизм системы церебральной защиты. Комплекс механизмов компенсации определяется способностью адаптироваться к увеличению объема краниоспинальной системы.
Отек мозга у взрослых и детей делят по патогенетическому механизму на такие виды :
- цитотоксический
- вазогенный
- интерстициальный
- осмотический
Самый частый – вазогенный вид. который появляется при нарушении функции гематоэнцефалического барьера. В патогенезе лидирует выход плазмы во внеклеточное пространство, увеличение в объеме белого вещества головного мозга. Когда человек получил черепно-мозговую травму, отек может сформироваться за 24 часа. Он развивается вокруг абсцессов, опухолей, зон хирургического вмешательства, зон воспаления, ишемических участков. Данный отек перифокальный. Он может привести к компрессии мозга.
Цитотоксический вид становится результатом гипоксии. ишемии и интоксикации. Он происходит внутри клеток вследствие нарушений метаболизма астроглии. Фиксируют расстройство осморегуляции мембран мозговых клеток, которое зависит от натрий-калиевого насоса. Отек в основном наблюдается в сером веществе головного мозга. Он может стать следствием токсико-гипоксической энцефалопатии, вирусных инфекций, отравления угарным газом, ишемического инсульта, отравления организма продуктами распада гемоглобина или цианидом.
Осмотический вид становится результатом гиперосмолярности мозговой ткани, когда не нарушается функциональность гемато-энцефалического барьера. Это случается при:
- утоплении в пресной воде,
- метаболических энцефалопатиях,
- неправильном гемодиализе,
- полидипсии ,
- гиперволемии.
Интерстициальный ОГМ становится следствием пропитывания воды через стенки боковых желудочков в ткани мозга, развивается вокруг них.
Факторы развития отека головного мозга. выделенные в 1979 году W.F. Ganong и командой:
- повышение фильтрационного давления
- положительный водный баланс
- повышение проницаемости капилляров
- снижение градиента осмотического давления между кровью и межклеточной средой
- нарушение нервной и гуморальной регуляции водно-электролитного обмена
- нарушение оттока лимфы
В патогенезе ОГМ важно является повреждение эндотелия сосудов. В эндотелии высокий уровень обмена веществ, он играет важную роль в системе процессов гомеостаза. Отек головного мозга по распространенности подразделяют на локальный или генерализированный. При локальном процессы происходят на небольшой площади мозга, а при генерализированной форме могут быть охвачены даже 2 полушария полностью.
Паталогоанатомическая картина отека мозга
Препараты головного мозга при ОГМ имеют характерные паталогоанатамические изменения. Макроскопически наблюдаются такие изменения: влажность мозга, помутнение поверхности полушарий, нечеткость границ между серым и белым веществом на разрезе.
При выраженном отеке увеличивается объем мозга, что приводит к смещению его участков под серповидный отросток твердой мозговой оболочки, намет мозжечка или в большое затылочное отверстие; появляются странгуляционные вдавления в соответствующих зонах. Наблюдается дряблость ткани мозга, на срезе она слишком влажная, фиксируют отечность мягкой мозговой оболочки и местное полнокровие. С поверхности мозговой оболочки стекает жидкость прозрачного оттенка. При набухании повышается плотность вещества мозга, оно суховатое.
Симптомы Отека мозга:
Среди типичных симптомов выделяют сильные головные боли. Человек может принимать обезболивающие препараты, которые приносят кратковременный эффект, а потом боль начинается снова. Это плохой сигнал, на который следует обратить внимание, особенно если раньше такого не было, или вы недавно получили травму головы. Среди типичных симптомов отека мозга выделяют тошноту и/или рвоту, а также головокружение.
Зрение человека обычно нарушается, как и ориентация в пространстве. Вы можете заметить, что человек начинает неровно ходить, не может уверенно повернуться вокруг своей оси – выглядит как будто «потерянным в пространстве». Дыхание становится неравномерным. В одну минуту человек может делать более глубокие вдохи, а в другую дыхание становится еле слышным, поверхностным. Промежуток между вдыханиями постоянно меняется.
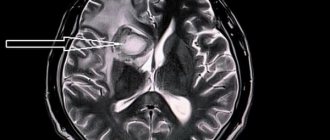
Типичным симптомом отека мозга у детей и взрослых является затруднённая речь, впадение в ступор. Если не знать о других симптомах, это проявление может выглядеть как психическое нарушение. Также для отека мозга характерны потеря сознания, недлительные судороги и забывчивость. Если вы заметили у себя или у кого-либо два и больше из выше перечисленных и описанных симптомов, это повод безотлагательно обратиться к медикам. Отек диагностируют при помощи МРТ и КТ, подробнее о диагностике будет написано ниже. Причину болезни можно узнать, проведя лабораторный анализ крови.
Отек головного мозга: последствия
Среди типичных последствий выделяют такие:
- рассеянность
- нарушения сна
- частые головные боли
- расстройство физической активности
- сбой коммуникативных способностей
- депрессивное состояние
Исход и течение болезни зависят от того, какие меры были предприняты и насколько вовремя. Отек мозга – опасное состояние, которое может вызвать сбой работы центров, отвечающих за динамику крови, дыхательные процессы, деятельность сердца и пр. Слабое поступление кислорода в мозг приводит к поражению его клеток. Если ткани мозга отмерли, то любая терапия не поможет их восстановиться. Вследствие повышения ВЧД у человека парализуется организм, что приводит к инвалидности.
Увеличение вклинений впоследствии отека может привести к впадению в кому и полной остановке дыхания. Если поражены важные мозговые центры, результатом является смерть пациента. При небольшом отеке мозга симптомы могут уйти сами, или же болезнь можно вылечить довольно быстро.
Диагностика Отека мозга:
От проявленной симптоматики и предварительного диагноза зависит выбор диагностических методов. Зачастую используют:
- Неврологическое обследование
- Обследование шейно-головного отдела
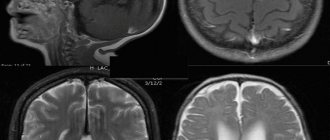
- МРТ головного мозга
- КТ головного мозга
- Анализ крови (выяснение причин отечного состояния)
Лечение Отека мозга:
Горный и небольшой отек может пройти сам за 2-4 дня. В других случаях требуется квалифицированная медицинская помощь. Чтобы снабдить мозг кислородом понадобится медикаментозное и хирургическое вмешательство.
Современные терапевтические методы при отеке мозга:
- Вливание внутривенных медикаментов
- Оксигенотерапия
- Прием специальных лекарств
- Снижение температуры тела (сегодня метод теряет свою актуальность)
- Вентрикулостомия – дренаж церебростпиральной жидкости желудочков мозга при помощи катетера – помогает снизать ВЧД
Операция нужна с целью:
- удалить причину отека (устранить новообразование, восстановить поврежденный сосуд и т.д.)
- извлечь фрагмент кости черепной коробки, что уменьшает давление внутри черепа
Профилактика Отека мозга:
Нужно соблюдать правила безопасности в повседневной жизни:
- в автомобиле каждый должен пристегиваться ремнями безопасности
- при езде на велосипеде, скейте, роликах нужно надевать шлем
- при выполнении строительных работ, при которых есть риск травмы головы, нужно надевать шлем и соблюдать специальные меры безопасности
- избавиться от вредных привычек
- контролировать и нормализироваться артериальное давление
- при подъеме в горы отводить нужно время акклиматизации к высоте
К каким докторам следует обращаться если у Вас Отек мозга:
Анализы и диагностика
Отек мозга относится к ургентным состояниям, требующим срочной медицинской помощи в стационарных условиях (отделения интенсивной терапии/реанимации), поэтому первичная диагностика ОГМ должна быть максимально быстрой и проводиться на фоне лечения. Первичным ориентиром при диагностике ОГМ является клиническая симптоматика, однако, необходимо не забывать, что она на этом этапе может быть минимально выраженной. При подозрении на ОГМ проводится неврологическое/офтальмологическое обследование, во время которых оценке болевые, вербально-акустические, поведенческие реакции, глазные/зрачковые рефлексы, состояние диска зрительного нерва, показатели внутриглазного давления. Обязателен клинический/биохимический анализ крови, люмбальная пункция.
Основными методами инструментальной диагностики являются компьютерная томография ядерно-резонансная томография, которые позволяют визуализировать локализацию/распространенность области гипергидратации и выявить признаки компрессионного синдрома. По показаниям может проводиться УЗИ черепа в разных проекциях, эхоэнцефалография/электроэнцефалография, нейроофтальмоскопия, церебральная ангиография.
Дифференциальная диагностика проводится с тромбоэмболией мозговых сосудов, метаболическими расстройствами, эпилептическим статусом.
Диагностика
Если симптомы отека легких не выражены, параллельно с неотложной помощью требуются дополнительные исследования:
- биохимический скрининг. Это исследование показателей крови;
- изучение газов крови;
- ЭКГ, УЗИ сердца;
- рентгенография области грудной клетки;
- катетеризация легочной артерии.
Во многих случаях диагностика отека легких возможна сразу же – только по тем признакам, которые проявляются у больного визуально и без дополнительного обследования.
Диета
Питание в первые 1-3 дня при ОГМ осуществляют парентеральным путем, для чего вводятся белковые гидролизаты, растворы глюкозы, аминокислоты, плазма, альбумин, комплекс витаминов, специальные питательные смеси. Срок начала энтеральной нутритивной поддержки через зонд определяется в зависимости от состояния пациента, однако для восстановления моторики ЖКТ она должна начинаться по возможности как можно раньше. Для этого используют специальные быстроусвояемые высококалорийные питательные смеси, обогащенные витаминами/микроэлементами, набором заменимых/незаменимых аминокислот в оптимальных дозировках (Нутризон Энергия, Нутризон, Берламин, Нутризон Протеин и др.). Рекомендуется использовать высококонцентрированные смеси, чтобы объем вводимой жидкости сократить, но при этом, обеспечить организм необходимым количеством калорий. Питание через рот пациент может начинать после регресса мозговых расстройств.
Причины отека легких
Смесь отечной жидкости (транссудата) и жидкостной субстанции, которая «выстилает» альвеолы легких изнутри (ее называют «легочный сурфактант»), попадает в просвет альвеол, где соединяется с воздухом. Это приводит к образованию пены, которая создает препятствие для поступления кислорода. Нехватка кислорода провоцирует развитие одышки, из-за которой снижается давление внутри грудной клетки и увеличивается приток крови к правым отделам сердца.
Отек легких вызывает инфильтрацию альвеол и проявляется симптомами, которые свидетельствуют о кислородном голодании, опасном для тканей. Пациент нуждается в неотложной помощи в связи с высоким риском летального исхода из-за удушья.
Профилактика
Какой-либо специфической профилактики отека головного мозга нет, поскольку он развивается вторично. Среди общих рекомендаций можно привести лишь необходимость соблюдать некоторые правила:
- Минимизируйте риски травматизации головы: используйте защитные приспособления при передвижениях (защитный шлем при езде на роликах/велосипеде/коньках, лыжах; ремни безопасности при езде в автомобиле, не прыгайте головой в водоем и др.).
- Своевременно лечите инфекционные/соматические заболевания.
- Контролируйте артериальное давление.
- Ведите здоровый образ жизни.
- При подъеме на высоту (в горы) не забывайте о необходимости акклиматизации к высоте.
Профилактика инсультов
Наследственная предрасположенность к инсульту, наличие кардиологических заболеваний, патологии сосудов и состава крови, возраст старше 40 лет, ожирения и сахарного диабета требуют проведения ряда профилактических мероприятий:
- Поддержание нормальных показателей артериального давления, прием гипотензивных препаратов по назначению врача, контроль АД.
- Поддержание уровня нормальной физической активности, занятия физкультурой, пешие прогулки по 30-40 минут в день (например, прогулки с собакой).
- Проведение профилактических обследований, включающих стандартный набор лабораторных показателей. При профилактическом осмотре дополнительно требуются следующие анализы: генодиагностика синдрома ЦАДАСИЛ (CADASIL) методом ПЦР, плазменные факторы системы свертывания крови, антитела к протромбину классов IgG и IgM, чтобы определить риск тромбоза, определение полиморфизмов, ассоциированных с риском артериальной гипертензии, сахарного диабета, нарушениям липидного обмена, чтобы выявить предрасположенность к заболеваниям, повышающим риск инсульта, фактор Виллебранда (гликопротеин, обеспечивающий образование тромбов), предлагаются комплексные лабораторные исследования доклинической диагностики сердечно-сосудистых заболеваний («ЭЛИ-АНКОР-Тест-12», «Кардиориск»).
- Избегание хронических и острых стрессов, соблюдение психогигиены.
- Нормализация веса (ИМТ <25 кг/м2).
- Здоровое питание (например, средиземноморская диета, ограничение соли до 5 5 г/сутки).
- Отказ от курения и приема психоактивных веществ.
- Лечение заболеваний, являющихся фактором риска инсульта [8, 11].
Последствия и осложнения
Последствия отека головного мозга даже в случаях его быстрого купирования могут проявляться отдаленными последствиями (рассеянность, нарушения сна/двигательной активности, коммуникативных способностей, депрессия). В тяжелых случаях последствия отека мозга могут развиваться в виде:
- децеребрального синдрома (характеризуется стойкой разгибательной ригидностью мышц, косоглазием, грубым умственным дефектом);
- декортикационного синдрома (характеризуется нарушением/исчезновением речевых, двигательных и психических навыков;
- постгипоксической энцефалопатии (характеризуется нарушением функции коры с развитием церебрального интелектуально- мнестического дефекта).
Наиболее тяжелое осложнение — смерть от отека головного мозга.
Последствия инсульта
Выделяют транзиторную ишемическую атаку (менее суток), малый инсульт (от 1 суток до 3 недель) и инсульт со стойкими остаточными явлениями. Последствия инсульта выражаются преимущественно в двигательных и чувствительных нарушениях, формировании мышечных контрактур (выраженное постоянное ограничение движений в суставах), нарушениях речи и глотания. Также могут оставаться общие симптомы, включающие помрачение сознания, нарушения мышления, воли, эмоциональной регуляции. Могут развиться осложнения: от эпилепсии до пролежней, энцефалопатии и тревожно-депрессивного синдрома [1, 3].
Прогноз
Прогноз при ОГМ может существенно варьировать в зависимости от его этиологии, выраженности, локализации, уровня внутричерепной гипертензии, наличия дислокации мозга. Отек мозга в начальной стадии представляет обратимый процесс, по мере его нарастания развиваются гибель нейронов/деструкции миелиновых волокон, приводящие к необратимым изменениям структур головного мозга.
Однако даже у выживших пациентов после перенесенного отека головного мозга в подавляющем большинстве случаев присутствуют остаточные явления, которые могут существенно варьировать от малозаметных проявлений в виде повышенного внутричерепного давления, частой головной боли, забывчивости, раздражительности, рассеянности, депрессии, нарушений сна, эмоциональных расстройств, замедления интеллектуальных процессов) до выраженных расстройств двигательных/когнитивных функций, психической сферы, приводящих к инвалидизации пациента.
Особенно часто развиваются тяжелые осложнения при инсульте и коме. Соответственно, прогноз при отеке мозга после инсульта, как и прогноз при коме неутешительный, в лучшем случае с инвалидизацией на фоне нарушения координации/двигательных расстройств и нарушений со стороны психики, в худшем — наступает смерть пациента. Показатели летальности при отеке ГМ в зависимости от этиологии и тяжести варьируют в пределах 35-70%.
Отек мозга при алкоголизме: методы лечения и профилактики
Оглавление: [скрыть ]
Алкоголизм – это заболевание, приводящее к очень неприятным последствиям. Но серьезность их не каждому известна.
Злоупотребление спиртными напитками вызывает множество патологий в организме.
Среди них – отек головного мозга. Это заболевание сопровождается скоплением большого количества жидкости во всех тканях и клетках мозга.
Причины возникновения отека мозга
Любая болезнь появляется по какой-то причине. Это относится и к головному мозгу. Симптомы возникновения и развития отечности головного мозга появляются по следующим причинам:
- Травма черепа в виде перелома его основания. Это может случиться при авариях с ушибами головы, при падениях, ударах. Отек появляется в результате ранений мозга осколками кости.
- Кровоизлияние в мозг.
- Некоторые инфекционные заболевания.
- Энцефалит и вирусные инфекции с воспалительными процессами.
- Гнойные образования внутри оболочки мозга.
- Заболевания, блокирующие поступление к клеткам мозга кислорода.
- Резкие перепады высот.
- Злоупотребление алкоголем.
Опухоль головного мозга необходимо лечить незамедлительно после его возникновения. Малейший симптом является поводом для обращения к врачу. Упущенное время может грозить смертью. Лучшим способом профилактики заболевания является полный отказ от употребления спиртных напитков.
Признаки опухоли головного мозга
Отечность головного мозга наступает внезапно. Ее признаки:
- Боли в голове.
- Боли в шейном отделе, онемение кожи.
- Рвота.
- Частая тошнота.
- Нарушения дыхания.
- Головокружение.
- Нарушение функций зрения.
- Потеря памяти (частичная или полная).
- Нарушение равновесия, походки (атаксия).
- Судороги, иногда сильные.
- Затруднения речи.
- Потеря сознания.
- Снижение сознания – ступор.
- Внутричерепное давление повышено.
- Частичный паралич тела.
- Некоторые изменения глазного дна.
- Расширение зрачков.
- Замедленный пульс.
- Сонливость.
Эти симптомы у каждого человека проявляются по-разному. Зависит это от стадии заболевания и от особенностей организма. Диагностика заболевания головного мозга проводится путем электроэнцефалографии, эхоэнцефалографии, пневмоэнцефалографии и другими методами.
Лечение отека мозга
Вылечить отек мозга в условиях домашней обстановки невозможно. При появлении признаков этого заболевания необходимо обратиться к врачу. Только квалифицированный специалист может поставить точный диагноз и назначить лечение. Промедление часто приводит к летальному исходу.
В лучшем случае человек навсегда остается инвалидом. Средства современной медицины способны излечить отек головного мозга полностью и сравнительно быстро. Для лечения патологии головного мозга при алкоголизме используются различные комбинации хирургических методов и медикаментозных средств:
- Оксигенотерапия является очень эффективной процедурой. Через ингалятор, а также с помощью других приспособлений человек дышит кислородом. Этот способ обогащает кровь кислородом, и в таком обогащенном виде она попадает в сосуды головного мозга.
- Вливание препаратов внутривенно способствует поддержанию в норме давления и в целом кровотока, помогает организму в борьбе с инфекциями.
- Вентрикулостомия – операция, в ходе которой из головного мозга, из его желудочков отсасывается цереброспинальная жидкость. В результате снижается внутричерепное давление, процесс набухания мозга прекращается.
- Гипотермия – это процесс искусственного снижения температуры тела. Процедура относительно новая, широкого распространения пока не имеет. Она значительно уменьшает размеры опухоли головного мозга.
- Для снятия отека врач может назначить лекарственные препараты. Ими могут быть таблетки и инъекции. Но пользу они принесут только после излечения от алкоголизма, так как пьянство и лечение этого заболевания несовместимы.
- Барбитураты помогают уменьшить отечность и снизить судороги.
- Препараты из группы кортикостероидов способствуют восстановлению кровотока в зоне отека.
Для лечения используется множество других препаратов. В крайнем случае применяется хирургическое вмешательство, в результате которого можно:
- восстановить поврежденные болезнью кровеносные сосуды;
- удалить новообразования;
- удалить некоторые фрагменты черепной кости для снижения внутричерепного давления.
Обычно отечность головного мозга очень быстро развивается, но довольно быстро проходит при своевременном оказании медицинской помощи. За ней нужно обращаться сразу же после того, как замечены симптомы заболевания. Эта болезнь может наступить в результате травм головы, инфекционных заболеваний и других причин.
Отек может осложняться обломками кости, попавшими в мозг. Такое происходит в результате ДТП, сильных ушибов головы, падений с высоты. Отек может быть вызван энцефалитом после укусов некоторых насекомых вроде клещей, менингитом. Новорожденные могут получить его в результате родовой травмы. У альпинистов он может наступить в результате перепада высот. Частой причиной отека является прием больших доз алкоголя. Последствия отека могут быть самые разные:
- Нарушение сна.
- Боли в голове.
- Рассеянность.
- Состояние депрессии.
- Нарушение физической активности.
- Нарушение (полное или частичное) коммуникативных способностей.
При алкоголизме, спровоцировавшем отек мозга, нарушается дыхание, сердечная деятельность, поражаются клетки головного мозга. Отмершие клетки не восстанавливаются. В конечном итоге это может вызвать паралич и инвалидность, а также остановку дыхания, смерть.
Отек, возникший после легкого сотрясения мозга, может не нуждаться в лечении. Но в других случаях квалифицированную помощь нужно оказывать незамедлительно. Из медикаментозных средств могут быть назначены для дегидратации фуросемид. панангин, калия хлорид и аспаркам. Помогает глицерол, маннитол, дексаметазон. Использование различных средств врач назначает в зависимости от индивидуальных особенностей больного, от его состояния. Никаких универсальных рецептов лечения опухоли головного мозга не существует.
Чтобы поддержать необходимый водно-электролитный баланс, назначается изотонический раствор натрия хлорида или гипертонический раствор глюкозы совместно с калия хлоридом.
Болезнь мозга, причиной которой является алкогольная зависимость, обычно проявляется в следующих формах:
- Алкогольный психоз.
- Алкогольная энцефалопатия и слабоумие.
- Судорожные припадки.
- Пароксизмальные расстройства.
- Когнитивные дисфункции.
Профилактика заболевания
Предотвратить такое опасное заболевание можно, если соблюдать простейшие правила безопасности:
- Нужно контролировать артериальное давление и стараться поддерживать его в пределах нормы.
- Лучше отказаться от всех вредных привычек, особенно от употребления алкоголя.
- По возможности пользоваться защитными средствами, предохраняющими голову от травм.
Список источников
- Павленко, А.Ю. Отек мозга: концептуальные подходы к диагностике и лечению / А.Ю. Павленко // Медицина неотложных состояний. — 2007. — № 2 (9). — С. 11-15.
- Принципы и методы диагностики и интенсивной терапии отека и набухания головного мозга: метод. рекомендации / В.И. Черний [и др.]. — Донецк, 2003. — 49 с.
- Слынько Е.И. Травматические повреждения позвоночника и спинного мозга / Е.И. Слынько, А.Н. Хонда. — К.: ПП Гамма-Принт, 2010. — 288 с.
- Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Отек-набухание головного мозга: тактика ведения больных // Инфекционные болезни: новости, мнения, обучение. 2018. – Т. 7. – № 1. – С. 124-13.
- Задворнов А.А., Голомидов А.В., Григорьев Е.В. Клиническая патофизиология отека головного мозга. Ч. 2 // Вестник анестезиологии и реаниматологии. – 2021. – Т. 14. – № 4. – С. 52- 60.
Лечение головных болей и отечности лица
Тактика лечения будет зависеть от точного диагноза. Она будет включать препараты для устранения основной причины нарушений, а также для симптоматического устранения отечности. Врач назначит схему лекарственных средств, которая может включать следующие этапы:
- при болезнях сердечно-сосудистой системы – сердечные гликозиды, препараты для сужения сосудов, адреноблокаторы и антикоагулянты;
- почек и выделительной системы – антибиотики по необходимости, поддерживающие средства;
- при аллергиях – антигистаминные препараты и гормональные противовоспалительные;
- гипотиреозе – препараты йода, а также левотироксин;
- интоксикации – может понадобиться промывание желудка, инфузионная терапия.
Для выведения избыточной жидкости назначаются мочегонные средства. Их применяют при заболеваниях сердечно-сосудистой системы, при замедлении лимфооттока. Однако, такие меры временные, поэтому важно подобрать эффективную схему терапии, которая избавит от основной причины появления отеков.
При каких болезнях есть риск отека
Патология свидетельствует об осложнении основного заболевания, увеличивает его продолжительность и ухудшает прогнозы лечения. К самым опасным с точки зрения отека легких относятся:
- Болезни сердца. Дыхательная недостаточность часто возникает на фоне патологий сердца и сосудов. Кардиогенный отек легких — опасное для жизни осложнение — развивается при инфаркте миокарда, аневризме, эндокардите и миокардите, тяжелом течении гипертонической болезни, патологических состояниях, вызванных врожденными или приобретенными пороками сердца.
- Пульмонологические заболевания. В группе риска — пациенты с травмами и тяжелыми болезнями респираторного тракта. Респираторный отек развивается на фоне обострения хронического бронхита и бронхиальной астмы, туберкулеза, крупозной пневмонии. Риск повышают опухолевые поражения легочной ткани, плеврит, травмы грудной клетки, которые сопровождаются пневмотораксом. Если человек длительное время подключен к аппарату искусственного дыхания и получает смесь с высокой концентрацией кислорода, это также приводит к дисбалансу давления в легочных капиллярах и выходу экссудата.
- Инфекционные заболевания. При тяжелом течении или неадекватном лечении коклюша, скарлатины, гриппа, дифтерии и других инфекционных заболеваний развивается отек, а вслед за ним — острая легочная недостаточность. У маленьких детей такой клинический синдром может вызвать острый ларингит, разрастание аденоидов.
- Патологии внутриутробного развития и тяжелых родах. Тяжелое течение беременности, недоношенность, кислородная гипоксия, бронхолегочная дисплазия плода — эти факторы повышают риск развития легочной недостаточности у новорожденных. У беременных женщин легочная недостаточность может развиться на фоне эклампсии. Такое же явление возникает при синдроме гиперстимуляции яичников на фоне стимуляции овуляции гормональными препаратами.
- Попадание в дыхательные пути инородных тел. Механическая асфиксия — одна из возможных причин острой дыхательной недостаточности. Патология возникает при попадании в дыхательные пути посторонних предметов, после утопления или попытки повешения, закупорки респираторного тракта рвотными массами.
- Болезни мочевыделительной системы и ЖКТ. Нефрогенным отеком легких могут осложняться острые воспалительные заболевания, которые сопровождаются дисфункцией почек и развитием тяжелой почечной недостаточности. В гастроэнтерологии с дыхательной недостаточностью приходится бороться пациентам с циррозом печени, тяжелым течением панкреатита, кишечной непроходимостью.
- Неврологические заболевания. Черепно-мозговые травмы, менингит, энцефалит, новообразования, кровоизлияния в мозг, осложнения после хирургических операций на головном мозге — все это приводит к неврогенному отеку легких.
- Аллергии, травмы, отравления. Острая дыхательная недостаточность может быть вызвана попаданием в организм различных отравляющих веществ. С отеком легких сталкиваются пациенты с алкогольной и наркотической интоксикацией, отравлением лекарственными препаратами, солями тяжелых металлов, токсичными газами. Легочную недостаточность диагностируют при заражении крови, ожогах с большой областью поражения, острых аллергических реакциях.
Прогнозы и профилактика
Отек легких – смертельно опасное состояние; летальность при таком клиническом синдроме составляет до 50%. У пациентов с анафилактическим шоком чаще всего развивается молниеносный или острый отек легких, что более чем в 90% приводит к гибели человека.
Последствия острой легочной недостаточности не менее серьезны, чем само заболевание. У многих пациентов, которые перенесли отек легких, наблюдаются ишемические поражения внутренних органов, появление участков пневмосклероза, застойное воспаление легких. Это сказывается на работе дыхательной системы, в органах которой происходят необратимые изменения. Патология проявляется одышкой, болью в груди, кашлем. Пневмосклероз и другие последствия отека легких требуют продолжительного лечения, могут приводить к инвалидности и сокращают продолжительность жизни пациента.
Вероятность благоприятного прогноза и исхода заболевания при отеке легких увеличивается, если диагноз был поставлен своевременно, и врачи приступили к купированию приступа на начальной стадии.