Такое поражение артерий, как облитерирующий атеросклероз, представляет собой необратимое разрастание бляшек из низкоплотных липопротеинов под внутренней оболочкой артерий.
Термин «облитерация» означает постепенное полное перекрытие просвета сосуда с развитием ишемии органов и тканей, куда прекращает поступать кровь. Он отображает наиболее тяжелый вариант течения атеросклеротического процесса с поражением артерий крупного и среднего калибра. К подобным сосудам относятся: аорта, артерии почек, брюшной полости, верхних и нижних конечностей.
В медицинской практике диагноз более распространен к применению описания нарушения кровообращения в ногах, хотя возможно развитие атеросклероза в облитерирующей форме в руках, в почечных и мезентериальных артериях.
Что говорит МКБ?
В Международной классификации болезней (МКБ-10) отсутствует характерное название болезни. Она учитывается в классе «Болезней сердца и сосудов», в подклассе «Болезни артерий», в группе «Атеросклероз» с кодом I70.
Для атеросклероза сосудов конечностей установлен общий код I70.2. По отдельным кодам учитываются поражения почечной, брыжеечной и других периферических артерий.
Наиболее ярко и часто проявляется облитерирующий атеросклероз артерий ног. Рассмотрим причины его развития, возможные подходы в диагностике и лечении.
Здоровый образ жизни, правильное питание и диеты
Соблюдение диеты является основополагающим принципом в профилактике и лечении опасной сосудистой патологии.
Главный принцип рационального питания заключается в том, чтобы свести к минимуму поступление холестерина и животных жиров вместе с пищей.
При наличии облитерирующего атеросклероза или при высоком риске его развития категорически запрещается употреблять:
- жирное мясо;
- копчености;
- колбасы;
- консервы;
- субпродукт;
- молочные продукты высокой жирности;
- блюда фаст-фуда;
- сдобную выпечку и сладости;
- маргарин;
- сливочное масло;
- заводские соусы.
Совет! К разрешенным продуктам относят диетическое мясо (кролик, телятина, курица), морскую рыбу, крупы, овощные супы, овощи и фрукты, несдобное печенье, нежирные молочные продукты, орехи и яйца (2-3 в неделю).
Почему развивается эта форма атеросклероза?
В причинах развития облитерирующего атеросклероза ног можно выделить факторы общего характера, ускоряющие атеросклеротический процесс, негативно влияющие на уровень холестерина в крови, и типичные условия для поражения именно сосудов нижних конечностей.
Общие факторы:
- возрастные особенности — установлено, что у людей старше 40 лет значительно снижается иммунитет из-за прекращения деятельности вилочковой железы, это дает возможность инфекционным агентам беспрепятственно разрушать артериальную стенку, помощь холестерина в «латании дыр» становится чрезмерной и вызывает отложения в виде бляшек;
- наибольшие изменения у мужчин связаны с защитой женского организма половыми гормонами, перестройкой во время беременностей;
- никотиновая интоксикация у курильщиков способствует спастическим сокращениям сосудистого русла, нарушает регуляцию тонусом со стороны нервной системы;
- стрессы, неуправляемые ситуации, напряженные условия работы, нервные срывы приводят к усилению роли спазма артерий;
- нерациональное питание вызывает избыток поступления жиров и легких углеводов, которые не перерабатываются в энергию, а откладываются в виде лишнего веса или повышают уровень холестериновых производных в крови, из которых строятся бляшки;
- пассивный малоподвижный образ жизни;
- наличие сопутствующих заболеваний (гипертония, сахарный диабет);
- наследственная предрасположенность.
К локальным факторам, способствующим поражению сосудов ног, относятся:
- частые переохлаждения, отморожения ног;
- ношение тесной обуви, затрудняющей кровоснабжение;
- перенесенные травмы (ушибы, переломы).
Причины возникновения
Главной причиной заболевания атеросклерозом является курение. Никотин, содержащийся в табаке, заставляет артерии спазмироваться, тем самым мешая крови двигаться по сосудам и увеличивая риск появления в них тромбов.
Дополнительные факторы, провоцирующие атеросклероз артерий нижних конечностей и приводящие к более раннему возникновению и тяжелому течению болезни:
- повышенный уровень холестерина при частом употреблении в пищу продуктов богатых животными жирами;
- повышенное артериальное давление;
- лишний вес;
- наследственная предрасположенность;
- сахарный диабет;
- отсутствие достаточной физической нагрузки;
- частые стрессы.
Фактором риска также может стать обморожение или длительное охлаждение ног, перенесенные в молодом возрасте отморожения.
Механизм поражения артерий
Все перечисленные причины нарушают метаболизм жира, а именно накапливают низкоплотные липопротеины и триглицериды. Эти вещества в норме являются переносчиками молекул, но при заболевании изменяются, связываясь с антителами, становятся накопителями ненужных запасов в клетках.
Процесс усиливается при сахарном диабете, гипертонии, сниженной функции щитовидной железы, подагре, в период климакса, под влиянием стрессовых ситуаций.
Другая сторона — нарушенная утилизация липопротеидов печенью. Это зависит от потери чувствительности клеток гепатоцитов к изменившимся комплексам. Нервные окончания (рецепторы) не распознают их, поэтому не принимают на переработку.
Наследственность объясняется мутацией генов, управляющих именно жировым обменом холестериновых соединений.
Как «выглядят» больные артерии ног изнутри?
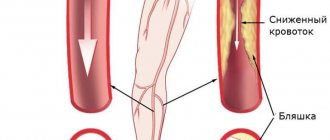
Бляшки образуются чаще в местах наибольшего давления кровотока, в области разветвлений сосудов. Изнутри стенка артерии имеет желтоватый цвет, плотная, эластичность потеряна, возможна деформация, отложение солей кальция.
Бедренные и подколенные артерии имеют пять типов поражения по локализации и протяженности:
- тип 1 — ограниченные участки сужения (окклюзии) по отдельным сегментам;
- тип 2 — распространенные изменения всей поверхности только наружного бедренного сосуда;
- тип 3 — распространенные окклюзии наружной бедренной и подколенной артерий, но сохранение проходимости в месте развилки подколенной ветки;
- тип 4 — облитерация поверхностной бедренной и подколенной артерий в сочетании с уровнем развилки подколенной ветки, но при сохраненной проходимости глубокой бедренной артерии;
- тип 5 — наиболее тяжелое поражение, поскольку наблюдается сужение на уровне поверхностной, глубоких бедренных и подколенной артерий.
В сочетанном поражении артериальных сосудов голени с подколенными различают 3 типа:
- тип 1 — при полной облитерации подколенного сегмента и начальных отделов берцовых артерий сохранена проходимость в средней и нижней части голени;
- тип 2 — сужение на уровне одной или двух артерий голени, но имеется кровоток в нижней части подколенной и берцовых артериях;
- тип 3 — проходимость сохранена только на уровне мелких ветвей на голенях и стопах.
Прогрессирующий атеросклероз вызывает изъязвление бляшки с распадом тканей. Оторвавшиеся массы мигрируют в более отдаленные участки ног, вызывают тромбоз, нарушают кровообращение.
Другой исход — образование аневризматического мешка, истончение стенки и внутреннее кровотечение из поврежденного сосуда.
Облитерирующий атеросклероз
Облитерирующий атеросклероз
| Облитерирующий атеросклероз – окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование. |
- Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно—стенотическое поражение чаще затрагивает крупные сосуды (аорту, брахиоцефальный ствол, общей сонной, подвздошные артерии) или артерии среднего калибра (устья позвоночных подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторы, предрасполагающие к возникновению облитерирующего атеросклероза:
- курение,
- употребление алкоголя,
- повышенный уровень холестерина крови,
- наследственная предрасположенность,
- недостаточная физическая активность,
- нервные перегрузки, климакс.
Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма.
Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Возникновение бляшек на стенках внутренних сонных артерий чревато грозными последствиями. Бляшки являются местами формирования тромбов. Это ведет к полной закупорке просвета артерий. Возникает так называемый ишемический инсульт. Кроме того, может развиться тромбоэмболия. Это состояние возникает когда от атеросклеротической бляшки отрывается маленький тромб, который закупоривает артерии головного мозга. При возникновении закупорки артерий маленького калибра развивается транзиторная ишемическая атака.
Классификация облитерирующего атеросклероза
В течении облитерирующего атеросклероза нижних конечностей, выделяют
4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно—стенотического процесса различают:
- облитерирующий атеросклероз аорто-подвздошного сегмента,
- бедренно-подколенного сегмента,
- подколенно-берцового сегмента,
- многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно—стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно—стенотического поражения подколенно—берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение. Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза.
При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
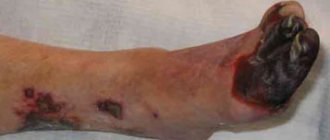
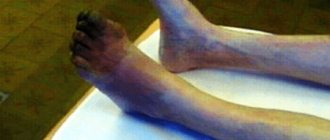
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности.
Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза.
Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика облитерирующего атеросклероза
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит:
- консультация сосудистого хирурга,
- определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно—плечевого индекса,
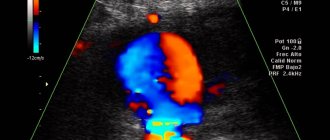
- УЗДГ (дуплексное сканирование) периферических артерий,
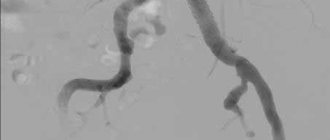
- периферическая аорто-артериография,
- МСКТ—ангиография и МР—ангиография
Лечение облитерирующего атеросклероза
- медикаментозное
- физиотерапевтическое
- санаторное
- ангиохирургическое лечение
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения, предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви.
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, реомакродекса, пентоксифиллина), антитромботическими препаратами (аспирин), спазмолитиками (папаверин, ксантинола никотинат, но-шпа), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады.
При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Физиотерапевтическое лечение:
- гипербарическая оксигенация,
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия)
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации),
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия.
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств.
К методам реваскуляризации нижних конечностей следует отнести
- дилатация/стентирование пораженных артерий,
- эндартерэктомия,
- тромбоэмболэктомия,
- шунтирующие операции (аорто—бедренное, аорто—подвздошно—бедренное, подвздошно—бедренное, бедренно—бедренное, подмышечно—бедренное, подключично—бедренное, бедренно—берцовое, бедренно—подколенное, подколенно—стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др.
При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
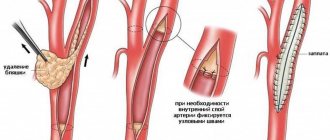
Наименее инвазивным методом хирургического лечения заболевания периферических артерий является методика ангиопластики и стентирования. Она применяется, если были повреждены крупные артерии. Ангиопластика предусматривает введение в артериальный просвет гибкого катетера через бедренную вену. После этого вводят проводник, доставляющий к месту, где сосуд сужен, специальный баллон. Путем раздувания баллона восстанавливается нормальный просвет сосуда.
В более серьезных случаях проводят шунтирование артерий. Для этого создается дополнительный сосуд. По нему проходит кровоток, обходя пораженный участок артерии. Для шунта применяют как искусственные протезы, так и вены пациента.
Метод эндартерэктомии предполагает удаление атеросклеротической бляшки хирургическим путем. Для этого необходимо вскрыть артерию. Однако важно учесть, что такая процедура может нарушить общий кровоток по артерии. Следовательно, целесообразность использования эндартерэктомии определяется с учетом локализации поражения и степени нарушения тока крови в определенной артерии.
Абсолютными показаниями к хирургическому лечению являются:
1. Хроническая критическая ишемия конечности с проходимыми артериями голени.
2. Аневризма с угрозой разрыва.
3. Гемодинамически значимый (> 60%) стеноз внутренней сонной артерии или изъязвленная бляшка при наличии симптомов ишемии головного мозга.
4. Эмболия, тромбоз или травма сосудов с декомпенсацией кровообращения в конечности.
Другие показания к операции, такие, как перемежающаяся хромота, соответствующая IIб стадии, резко снижающая качество жизни и не корригируемая другими методами лечения, асимптомные стенозы сонных артерий более 60%, аневризмы брюшной аорты малых размеров и др., считаются относительными и определяются общим состоянием пациента и возможностями лечебного учреждения.
Противопоказания к оперативному лечению:
- влажная гангрена с септическим состоянием,
- наличие тяжелых нарушений функции жизненно важных органов, делающих невозможным хирургическое вмешательство (инфаркт миокарда, нарушение мозгового кровообращения, сердечная недостаточность, низкий резерв коронарного кровообращения, дыхательная, почечная, печеночная недостаточность)
Эндартерэктомия, как правило, выполняется больным с сегментарными окклюзиями артерий, не превышающими в длину 7–9 см. Открытая эндартерэктомия производится в пределах артериотомической раны и заключается в удалении измененной интимы вместе с бляшками и пристеночными тромбами.
Эндартерэктомия может выполняться полузакрытым способом: облитерирующие массы отслаивают и удаляют при помощи длинных сосудистых колец или других приспособлений. При значительном распространении окклюзионного процесса и выраженном кальцинозе эндартерэктомия малоэффективна. В этих случаях показано шунтирование пораженного сегмента, смысл которого заключается в восстановлении кровотока в обход пораженного участка. Протезирование выполняется у пациентов, которым требуется резекция измененной сосудистой стенки.
При окклюзионных поражениях ветвей дуги аорты наиболее часто производятся открытая эндартерэктомия из общей и внутренней сонных артерий или из устья позвоночной артерии.
Каротидная эндартерэктомия – операция выбора при атеросклеротическом поражении сонных артерий – стала эталоном превентивной хирургии.
Хирургическая операция заключается в удалении атеросклеротической бляшки. Операция производится под наркозом. Ее суть состоит в рассечении тканей над сонной артерией, выделении сосуда, рассечении стенки сонной артерии, и вылущивания бляшки. После этого сосуд зашивают.
Эта операция является более травматичной, как правило, более длительной, проводится под наркозом и несет большее количество осложнений. Швы снимаются на 7 сутки, пациенты выписываются при нормальном течении послеоперационного периода на 9-10 сутки. По современным международным требованиямих уровень осложнений в клинике, где производятся такие операции на сонных артериях, должен быть не выше 5%.Это значит, что у 5 пациентов из 100 возникают различные осложнения. Операция противопоказана при наличии серьезных соматических заболеваний (сахарного диабета с высокими цифрами сахаров, артериальной гипертонии и др.)
Возможные послеоперационные осложнения каротидной эндартерэктомии
Как и при любой другой хирургической операции после каротидной эндартерэктомии возможны осложнения. самое серьезное из них — это инсульт. Риск развития его составляет 1 – 3 %. Кроме инсульта, встречается такое осложнение, как повторная закупорка сонной артерии, именуемая рестеноз. Оно чаще всего встречается у тех больных, которые не отказались от курения. Риск развития рестеноза составляет 2-3%. Другим осложнением считается повреждение нервов, что приводит к расстройству голоса (охриплость), затруднению глотания, онемению в области лица или языка. Обычно эти осложнения не требуют специального лечения и разрешаются самостоятельно через месяц.
При окклюзии подключичной артерии, приводящей к развитию синдрома подключичного обкрадывания, операцией выбора является сонно—подключичное шунтирование, либо резекция подключичной артерии с имплантацией в общую сонную.
При распространенном поражении магистральных артерий дуги аорты (брахиоцефального ствола, общих сонных) производят их резекцию с протезированием или шунтирующие операции.
При заболеваниях висцеральных ветвей аорты и почечных артерий также наиболее часто выполняется открытая эндартерэктомия, при распространенном поражении производятся операции шунтирования (протезирования).
В лечении окклюзионных поражений брюшной аорты и артерий нижних конечностей наиболее популярны операции аорто—бедренного (подвздошно—бедренного) шунтирования и бедренно—подколенного (бедренно—тибиального) шунтирования. В аорто-бедренной позиции наибольшее распространение получили синтетические протезы из фторлон-лавсана, дакрона и политетрафторэтилена (ПТФЭ), пятилетняя проходимость которых составляет 85–90%.
| Эндопротезирование при аневризме периферической артерии – метод малоинвазивного рентгенохирургического лечения локального асимметричного выбухания артериальной стенки путем установки внутрисосудистого эндопротеза. Аневризмы периферических артерий являются следствием воспалительных, атеросклеротических, травматических изменений стенок артерий. Эндопротез устанавливается в просвет периферической артерии рентгеноэндоваскулярным методом с помощью специального доставляющего катетера. После имплантации эндопротеза аневризматически измененная стенка оказывается изолированной от кровотока, не подвергается давлению, что исключает разрыв аневризмы. |
В наши дни реконструктивная хирургия брюшной аорты, каротидных артерий, артерий нижних конечностей при атеросклерозе считается одним из наиболее разработанных разделов ангиохирургии. Несмотря на это, результаты операций еще далеки от совершенства. Частота ранних послеоперационных тромбозов трансплантатов или реконструированных артерий может составлять 4–13%, поздних реокклюзий – 8,5–30% для аорто—подвздошного и 22–60% для бедренно—подколенного сегментов. У 10% пациентов попытки реконструктивных операций заканчиваются ампутацией конечностей в раннем послеоперационном периоде.
Во всем мире последнее десятилетие стало временем стремительного развития рентгенэндоваскулярной хирургии – одной из наиболее приоритетных областей. Эндоваскулярная техника возникла как выгодная альтернатива открытому хирургическому вмешательству.
Внутрисосудистые (эндоваскулярные) стенты представляют собой внутрипросветные удерживающие устройства, имеющие вид тонкой сетки из металлических нитей, достаточно прочных для того, чтобы выдержать противодействие артериальной стенки и сохранить хорошую проходимость реканализованного участка.
Предоперационная подготовка и послеоперационное ведение пациентов обычно проводится по следующей схеме.
За сутки до стентирования назначается тиклид в дозе 500 мг/сут. Во время вмешательства вводятся реолитики и антикоагулянты, проводится симптоматическая терапия (спазмолитики, атропин); после вмешательства больные получают препараты низкомолекулярного гепарина (фраксипарин 0,3–0,6 2 раза в день в течение 3 суток), продолжается симптоматическая терапия в течение 3–5 дней. Больные выписываются на 3–7 сутки после операции. Дезагреганты (тиклид или плавикс, у части больных – аспирин) пациенты принимают не менее 1 мес. после вмешательства.
По показаниям (при подозрении на тромбоз или рестеноз в зоне стентирования или при обнаружении поражений артерий, ранее неоперированных) выполняется КТА и/или контрольная ангиография.
При обнаружении указанных изменений с успехом могут применяться многократные повторные эндоваскулярные вмешательства, тем самым можно существенно оттянуть сроки, когда пациенту с прогрессирующим окклюзирующим поражением потребуется традиционное хирургическое вмешательство, или вовсе избежать его.
Круг заболеваний, которые подлежат минимальноинвазивному лечению в первую очередь:
l Поражения изолированного характера (сегментарные стенозы, короткие окклюзии;
l Поражения, труднодоступные для открытых хирургических вмешательств (почечные артерии, ветви дуги аорты, висцеральные артерии);
l Рестенозы после традиционных операций, стенозы сосудистых анастомозов;
l Тяжелые сопутствующие заболевания, увеличивающие риск традиционных операций.
Противопоказанием к стентированию считают осложненные (эмболоопасные) атеросклеротические бляшки, а также сочетание стенотического поражения сонных артерий с перегибами, извитостью и петлеобразованием, сопровождающимся значительным удлинением артерии и требующим традиционного реконструктивного хирургического вмешательства.
Стентирование артерий вертебро—базиллярного бассейна хорошо зарекомендовало себя в хирургической практике и уже является методом выбора. Баллонная ангиопластика и стентирование показаны при стенозах и окклюзиях проксимальной части подключичной артерии, сопровождающихся значительной компрометацией вертебро-базиллярного кровотока вплоть до развития синдрома обкрадывания, поражении брахиоцефального ствола.
Стентирование артерий нижних конечностей показано у пациентов начиная со II стадии ишемии по классификации Fontaine-Покровского. Идеальным для стентирования типом поражения является короткий концентрический стеноз или изолированная окклюзия протяженностью менее 5 см для подвздошных и менее 10 см – для поверхностной бедренной артерии. Наиболее часто выполняется стентирование подвздошных, поверхностной бедренной, подколенной артерии.
В позднем послеоперационном периоде в связи с прогрессированием атеросклеротических изменений в проксимальном или дистальном сосудистом русле возможно повторное стентирование. Стентирование может применяться при стенозах анастомозов после ранее выполненных шунтирующих операций. Стентирование почечных артерий является наиболее выгодным местом
Подготовка к операции стентирования сонной артерии
Обычно подготовка к каротидному стентированию заключается приеме аспирина за неделю до операции. Это необходимо для снижения свертываемости крови.
Подходите ли Вы для каротидного стентирования?
В настоящее время операция каротидного стентирования показана пациентам, имеющим высокий риск осложнений при эндартерэктомии. Показаниями к каротидному стентированию служат значительное сужение (60%) просвета сонных артерий, симптомы микроинсульта и инсульта. Если у Вас нет никаких симптомов, показаниями к стентированию служит значительное сужение (80%) просвета сонных артерий и высокий риск осложнений эндартерэктомии. Кроме того, каротидное стентирование показано пациентам, ранее перенесшим эндартерэктомию, при рецидиве сужения просвета артерий.
Каротидное стентирование не рекомендуется при:
- Наличие нарушенного ритма сердца
- Аллергия на препараты, использующиеся во время процедуры
- Мозговые кровоизлияния в течение предыдущих 2 месяцев
- Полная закупорка сонной артерии
Факторы риска возникновения осложнений каротидного стентирования
- Высокое кровяное давление
- Аллергия на
Клинические проявления, классификация болезни
Симптомы облитерирующего атеросклероза зависят от степени сужения сосудов, тяжести течения заболевания. В соответствии с этими признаками выделяют клинические стадии.
Начальная (бессимптомная) — по названию ясно, что никаких жалоб пациент не предъявляет, считает себя здоровым человеком, но в анализе крови обнаруживается повышение уровня липидов.
Стадия первичных признаков. Беспокоят такие симптомы:
- онемение (пациенты говорят «как будто отсидел ногу»);
- постоянная зябкость стоп;
- редко – мышечные судороги;
- невыраженные боли в ногах.
Стадия клинических проявлений. Жалобы:
- сильная боль в ногах, усиливающаяся при ходьбе и вызывающая прихрамывание;
- кожа на стопах и голенях бледная, холодная;
- возможно появление язвочек или незаживающих ранок на пальцах ног.
В отличие от эндартериита (тромбангиита) нет такой выраженной премежающейся хромоты, боли постоянные.
Стадия трофических нарушений. Проявляния:
- сильные боли;
- атрофия мышц голени и бедра;
- трофические язвы на стопах;
- начало гангрены.
Симметричность поражения более типична для атеросклероза
Чего следует ожидать после выполнения ангиопластики и стентирования?
После операции проводится госпитализация минимум на сутки. В это время специалисты будут следить за состоянием вашего здоровья, и особенно за артериальным давлением и частотой сердечных сокращений. Очень важно не двигать конечностью, в которой был сделан прокол, так как это может спровоцировать кровотечение. Обычно осложнения не наблюдаются, но в крайних случаях пациент сталкивается со следующими симптомами:
- Побледнение конечности.
- Острый болевой синдром.
- Гематома и отечность в области прокола.
- Кровотечение.
- Онемение и замерзание конечности.
При возникновении осложнений нужно сразу же сообщить об этом медицинскому персоналу.
В реабилитационный период желательно пить больше воды для очистки организма. Полностью запрещены аэробные и анаэробные нагрузки. Можно выполнять только лечебную физкультуру и узкий спектр упражнений, назначенных врачом. Дополнительно ведется прием препаратов, разжижающих кровь (это нужно для исключения образования тромбов). Желательно во время восстановления регулярно сдавать общий анализ крови и коагулограмму, чтобы избежать тяжелых осложнений.
Диагностика
Диагностика разных стадий болезни обычно не вызывает трудностей у врача. Холодная потная стопа, снижение пульсации на тыльной артерии, атрофия мышц и трофические изменения не вызывают сомнений.
В поликлинике проблемами атеросклеротического поражения сосудов ног занимаются терапевты вместе с хирургами. Для консультации возможно направление в центр или отделение сосудистой хирургии.
Кроме анализов крови на холестерин и липопротеины, а также уровень глюкозы, врачу необходимо оценить степень проходимости артерий.
Для этого применяют:
- ангиографию с введением контрастного вещества в бедренную артерию — методика проводится в стационарных условиях;
- УЗИ сосудов, допплерографию в поликлинике.
Дифференцировать диагноз необходимо с облитерирующим эндартериитом, болезнью Рейно, Монкеберга, невритом седалищного нерва.
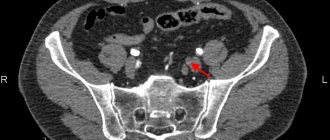
На снимке а) рентгенограмма показывает разветвления артерий ниже колена на правой ноге, цветная допплерография b), сделанная спереди и сзади, подтверждает непроходимость сосудов с уровня середины голени на левой ноге (S)
Для болезни Рейно более характерны приступообразный характер, поражение кистей рук. Склероз Монкеберга — редкое генетическое заболевание, при котором быстро развивается кальциноз не только периферических, но и коронарных артерий.
При неврите седалищного нерва болевые ощущения носят стреляющий характер, иррадиируют по наружной поверхности бедра через голень в большой палец стопы. Обнаруживают положительные симптомы натяжения (Лассега), патологические коленные рефлексы, усиление болей при движении позвоночника, наклонах вперед, пальпации в точках выхода нерва. Не имеется нарушений пульсации на артериях стопы.
Почему нам доверяют и выбирают клинику ЦЭЛТ?
- Наша клиника — это экспертный уровень сердечно-сосудистой хирургии на уровне лучших кардиологических клиник Европы и мира. Кардиология и сердечно-сосудистая хирургия — одни из ключевых направлений ЦЭЛТ.
- У нас в наличии практически все стенты имеющиеся на данный момент на рынке в России.
- Высококвалифицированные врачи — опыт проведения эндоваскулярных операций различной степени тяжести — более 20 лет.
- Наши специалисты впервые в России имплантировали стент — в 1993 году и в течении долгого времени были евангелистами эндоваскулярной хирургии в нашей стране, последовательно доказывая кардиологическому сообществу преимущества стентирования перед аортокоронарным шунтированием (АКШ) при широком спектре показаний. Сейчас это общепризнанный факт. Большинство сердечно-сосудистых операция в России, как и во всем мире, выполняется с помощью эндоваскулярных методик.
- Многие наши пациенты выбирают ЦЭЛТ для проведения операций ангиопластики и стентирования в качестве альтернативы лечения в Германии, Израиле или США не только из-за стоимости, которая ниже в несколько раз, но и из-за более высокого качества. В это сложно поверить, но это так!
- Мы проводим операции даже тем пациентам, которым в силу тяжести состояния было отказано в проведении аортокоронарного шунтирования.
Лечение
Лечение облитерирующего атеросклероза проводится с учетом стадии нарушения кровообращения. В обязательном порядке потребуются меры по изменению образа жизни, характера питания.
- От пациента требуется категорический отказ от курения.
- В питании придется ввести низкохолестериновую диету с ограничением употребления жирных блюд, мяса, легких углеводов.
- Необходимо соблюдать гигиенический уход за стопами (мыть ноги дважды в день, протирать дезинфицирующим раствором, чаще менять носки).
- Следует носить удобную свободную обувь, для утепления пользоваться шерстяными носками, избегать переохлаждения. Опасными могут быть даже мелкие травмы (порезы, мозоли, растирания).
Подробнее о принципах питания можно прочитать в этой статье.
Потребность в согревании не каприз, а реальная необходимость больного
Лекарственные препараты относятся к консервативным способам терапии, назначаются только врачом. Они должны:
- вызывать расширение артериальных сосудов;
- способствовать развитию коллатерального (вспомогательного) кровообращения;
- предотвращать дальнейшее развитие атеросклероза;
- улучшать микроциркуляцию на уровне тканей.
Профилактика
Потерянное здоровье при атеросклерозе является итогом вашего отношения к себе на авось, поэтому, уже имея такую болезнь, необходимо хотя бы теперь быть к себе более внимательным и обязательно проводить профилактику. При ОАСНК необходимо выбирать просторную удобную обувь для исключения мозолей, ушибов, избегать любых травм ног, при сидении не закидывать ноги друг на друга, т.к. при этом пережимаются сосуды и нарушается кровоснабжение в больной ноге. Необходимо ежедневно совершать пешие прогулки, для ног это очень полезно. Сюда же входит правильное питание с исключением животных жиров, соли, копченостей, жареного, красного мяса, жирного молока, сливок.
Необходима нормализация веса, контроль АД — цифры не должны превышать 140/85. Снижение липидов в крови предохранит вас от инфаркта миокарда, исключение гиподинамии из своего режима дня и введение умеренных физических нагрузок также будет нелишним. Отказ от курения обязателен (одно лишь это снижает уровень смертности с 54% до 18%). От алкоголя лучше отказаться в любых дозах.
Необходимо своевременно лечить любые хронические заболевания, контролировать уровень сахара в крови, избегать стрессов, регулярно посещать врача для осмотров, систематически проводить курсы консервативного лечения. Прогноз определяется наличием в соседстве других форм атеросклероза: церебрального, коронарного — которые, конечно, здоровья не прибавляют.
Когда оправдано применение консервативных методов
Сосудистые хирурги предупреждают об опасности затягивания консервативных методов при наличии выраженной облитерации сосудов и угрозе трофических изменений и гангрены.
Допускается курс лекарственной терапии при:
- стадии хронической артериальной недостаточности;
- сопутствии тяжелых заболеваний (ишемия миокарда, мозга, сахарный диабет, хронические болезни почек, легких);
- многоуровневом поражении сосудов с окклюзией главных и конечных артерий.
Как предотвратить развитие гангрены?
Облитерирующий атеросклероз является одной из наиболее частых причин развития гангрены и ампутации нижних конечностей. Тяжелых осложнений можно избежать путем строгого следования рекомендациям по профилактике облитерирующего атеросклероза.
Дополнительно следует обратить внимание на:
- Обувь. Правильно подобранная обувь препятствует травматизации и натиранию ступней;
- Температуру за окном. Переохлаждения и обморожения – главные враги нижних конечностей;
- Объем потребляемого сахара. “Сладкая” кровь провоцирует разрушение тканей и замедляет заживление ран;
- Раны, трещины и прочие повреждения кожи. Своевременное лечение ранок и ожогов – залог здоровой кожи;
- Физическую активность. Умеренные нагрузки улучшают кровоснабжение тканей, однако чрезмерная активность может перетрудить ноги и ухудшить состояние.
Лекарственные средства и их действие
Для снятия болевого синдрома применяются:
- обезболивающие препараты;
- новокаиновые блокады (внутриартериальные, паравертебральные на уровне 2–3 поясничных позвонков).
Снимается спазм сосудов с помощью Но-шпы, Галидора, Никотиновой кислоты, Гексония.
Для профилактики тромбообразования применяют Трентал, Пентоксифилин, Агапурин, группу аспирина.
В стационарных условиях Трентал вводят внутривенно капельно, затем назначают таблетки в поддерживающей дозировке
Назначаются антикоагулянты непрямого действия (снижение свертываемости крови).
Стимулировать метаболизм в тканях можно витаминами, Солкосерилом, Пармидином, Продектином.
Используется антиоксидантное воздействие витаминов А, С, Е, Пробуктола.
Для восстановления защитных сил применяются препараты иммуномодулирующего действия, ультрафиолетовое облучение крови, гемосорбция.
Учитывая аутоиммунный компонент в патологии, назначаются десенсибилизирующие препараты (Пипольфен, Димедрол, Лоратадин).
Если на фоне диеты продолжает держаться высокий уровень липидов в крови, назначаются препараты для устранения излишков холестерина.
Так выглядит удаленные тромб вместе с холестериновыми бляшками при операции атерэктомии
Хирургические методы лечения
Если успеха от консервативной терапии достичь не удалось, уровень холестерина в крови превышает 7,5 ммоль/л, то ангиохирурги предлагают в плановом порядке:
- выполнение операции по шунтированию (создание обходного пути для кровотока);
- пластику сосудов с удалением и заменой на отрезок собственной вены или аллопласт;
- установку стента в артерию.
Эти методики помогают восстановить кровообращение в пораженной конечности.
При тяжелой степени изменений, некрозе тканей, гангрене пальцев необходима экстренная операция ампутации конечности. Уровень ампутации определяется по картине сохранившихся сосудов на ангиограмме.
Тяжелые последствия заболевания требуют ответственного отношения пациентов к своему здоровью. Любые болевые симптомы в ногах должны быть проконсультированы со специалистом. Нельзя откладывать лечение.
Как выполняется стентирование в ЦЭЛТ?
- Безболезненно
Стентирование проводится без наркоза, т. к. внутри сосудов нет нервных окончаний. - Безопасно
При стентировании мы используем радиальный доступ — введение катетера через лучевую артерию на запястье. Такой доступ позволяет избежать серьезной кровопотери и намного комфортнее для пациента, чем доступ через бедренную артерию. Пациент может вставать практически сразу после исследования, постельный режим не требуется. - Эффективно
При сужении или закупорке сосуда мы проводим балонную ангиопластику и стентирование артерий. В пораженный сосуд вводится специальный баллон, которым расширяют место сужения, а следом за ним имплантируется стент.