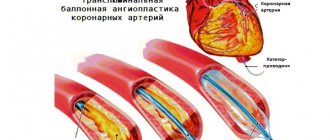
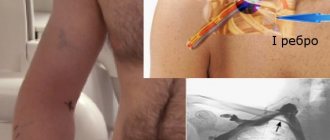
Стентирование нижних конечностей — метод лечения основанный на укреплении сосудистой стенки специальной металлической конструкцией — стентом. Критическая ишемия и гангрена нижних конечностей долгое время лечились только с помощью открытой операции шунтирования. При всех положительных качествах шунтирование имеет один недостаток — это большая открытая операция с разрезами для доступа к сосудам. Это создаёт риски осложнений, связанных с большими вмешательствами у больных с гангреной. Эндоваскулярные методы позволили проводить эффективное лечение критической ишемии у больных с сопутствующими поражениями коронарных, почечных и сонных артерий головного мозга.
Развитие медицинских технологий позволило минимизировать операционную травму с помощью эндоваскулярных вмешательств через прокол кожи и без разрезов. Основными эндоваскулярными операциями являются ангиопластика нижних конечностей и установка стентов в сосуд. Смысл ангиопластики сосудов заключается в раздувании суженного или закупоренного сегмента с помощью специального баллона, проводимого по тонкому проводнику. После ангиопластики в просвет восстановленного сосуда для поддержания стенки может устанавливаться специальная металлическая сетка — стент. Исторически для разрушения бляшки в сосудах использовалась лазерная ангиопластика, однако она уступила место новым, совершенным эндоваскулярным инструментам.
Что такое ангиопластика
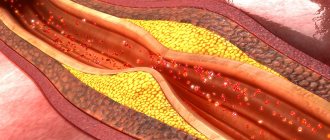
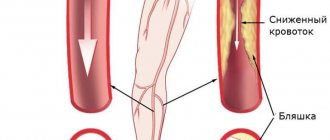
При атеросклерозе на стенках артерий нижних конечностей формируются плотные бляшки из холестерина. Они перекрывают и сужают просвет, нарушают кровоснабжение ног, приводят к осложнениям: кислородное голодание тканей, головного мозга, сердечной мышцы, некроз, трофические язвы.
Основные признаки заболевания на 3−4-й стадиях («критическая ишемия»):
- ноющая или острая боль в ноге при ходьбе и физических нагрузках;
- онемение, покалывание в икрах;
- бледность кожных покровов;
- уменьшение жирового слоя, атрофия мышечных волокон;
- обильное выпадение волос;
- изменение формы ногтей, ороговение на пятках, пальцах;
- появление незаживающих язв.
Хирургическая ангиопластика – малоинвазивная операция, с помощью которой восстанавливается просвет поврежденного сосуда. Метод относится к эндоваскулярным, не требует длительной госпитализации больного в стационаре. Кардиохирургами разработано несколько способов для нормализации кровотока без болезненных разрезов.
Городская больница сообщает!
Облитерирующий атеросклероз, причины
Облитерирующий атеросклероз — возникновение в толще стенок артерий холестериновых бляшек, ведущее к сужению и закупорке (облитерации) артерии и нарушению кровоснабжения органа или ткани, который питает изменённая артерия.
Атеросклеротические бляшки могут возникать в любых артериях человеческого организма, в том числе они обнаруживаются и в артериях нижних конечностей. Это ведет к возникновению заболевания — облитерирующего атеросклероза нижних конечностей.
Возникновение атеросклеротических бляшек происходит вследствие многих причин. Важна роль в этом процессе обменных нарушений, в частности нарушений жирового обмена в организме. Играет роль и генетическая предрасположенность к этому заболеванию, а также такие важные факторы, как курение, сахарный диабет, неправильное питание, малоподвижный образ жизни ожирение, высокий уровень холестерина в крови, артериальная гипертензия. Среди пациентов с облитерирующим атеросклерозом нижних конечностей значительно преобладают мужчины.
По данным Министерства здравоохранения РФ хроническими облитерирующими заболеваниями нижних конечностей страдает 5-15% населения.
Основной возраст пациентов с облитерирующим атеросклерозом нижних конечностей составляет 60-69 лет у мужчин, 70-79 лет у женщин, однако атеросклероз в последнее время стремительно “молодеет”.
Симптомы облитерирующего атеросклероза артерий нижних конечностей
Наиболее частым симптомом атеросклеротического поражения артерий нижних конечностей является перемежающаяся хромота. Пациенты отмечают боли, судороги, онемение, возникающие при ходьбе и проходящие в покое, в мышцах бедра, ягодичной области (высокая перемежающаяся хромота), голени (низкая перемежающаяся хромота). Это является признаком того, что в покое мышцы нижней конечности кровоснабжаются достаточно, а при физической нагрузке суженная артерия не может доставить достаточно крови, возникает кислородное голодание.
При дальнейшем сужении артерии, вплоть до полной ее закупорки (окклюзии), боли начинают появляться и при меньшей нагрузке (чёткий критерий – пройденное расстояние, после которого появляется боль), затем продолжают беспокоить и в полном покое. Облегчению боли в таком случае способствует более низкое положение ноги. Боли в покое свидетельствуют о полной закупорке артерии, кровоснабжение в этом случае осуществляется за счет коллатералей – мелких артерий, идущих параллельно в обход закупоренной (окклюзированной) артерии.
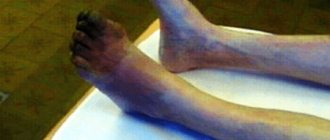
При дальнейшем усугублении состояния на коже начинают появляться незаживающие язвы, они постепенно увеличиваются и углубляются вплоть до полного отмирания – гангрены. Гангрена обычно начинается с пальцев стопы, при отсутствии адекватного лечения высота распространение гангрены определяется уровнем и степенью изменения артерий.
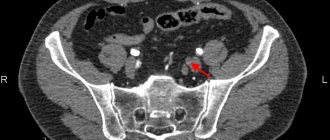
Один из наиболее простых и объективных исследований степени поражения артерий – УЗИ-дуплексное сканирование артерий. С помощью УЗИ датчика можно увидеть как суженные участки, так и степень их сужения. Когда вследствие ухудшения состояния пациента становится понятно, что без операции уже не обойтись, выполняется ангиография – рентгеновское исследование сосудов через прокол, при помощи катетера и контрастного вещества.
Лечение облитерирующего атеросклероза нижних конечностей
Тактика лечения каждого пациента разрабатывается индивидуально и зависит от уровня, протяженности и степени поражения артерий, наличия сопутствующих заболеваний. Однако есть общие закономерности, соответствующие тяжести симптоматики:
При перемежающейся хромоте предполагается наличие суженного участка артерии. При этом в большинстве ситуаций эффективно эндоваскулярное лечение: дилятация либо стентирование суженного артериального сосуда.
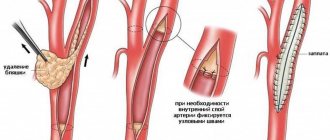
При болях в покое предполагается наличие полностью закупоренного участка артерии с кровоснабжением ноги через коллатерали. В этом случае эндоваскулярное лечение применяется при возможности провести через закупоренный участок катетер – что чаще удается только при небольших по протяженности закупорках (окклюзиях). При длинных окклюзиях более применимы хирургические методы лечения: открытое удаление атеросклеротических бляшек (эндартерэктомия), либо замена пораженного участка веной или тканевым протезом (шунтирование). При множественных поражениях часто применяются сочетанные операции – шунтирование окклюзированного участка артерии и дилятация (или стентирование) суженного.
Наличие язв или гангрены – признак протяженных артериальных окклюзий, многоуровневых поражений артерий со слабым коллатеральным кровотоком. Хирургические лечебные возможности в этом случае уменьшаются. Эндоваскулярное лечение может применяться в сочетании с открытыми хирургическими операциями. При невозможности выполнить артериальную реконструкцию, либо при её неэффективности, выполняется ампутация пораженной конечности.
Важно! Чем меньше атеросклеротическое поражение артерии, тем проще, успешнее и дешевле лечение. Поэтому наиболее благоприятная для лечения стадия облитерирующего атеросклероза нижних конечностей – стадия перемежающейся хромоты.
При возникновении описанных симптомов необходима срочная консультация сосудистого или эндоваскулярного хирурга. Откладывая начало лечения «до лучших времен» Вы способствуете прогрессированию заболевания и увеличению вероятности ампутации в недалеком будущем.
Эндоваскулярное лечение облитерирующего атеросклероза артерий нижних конечностей
В рентгеноперационной в условиях полной стерильности эндоваскулярный хирург выполняет прокол бедренной, либо другой артерии, проводит в артерию катетер. Катетер подводят к пораженному артериальному участку, выполняют контрастное исследование – ангиографию, которая позволяет уточнить протяженность и степень сужения (окклюзии). Через пораженный участок проводят проводник – металлическую струну с мягким кончиком. По проводнику в пораженный участок устанавливают баллон-катетер – катетер с пластиковым баллоном, раздуваемым под большим давлением до строго определенного диаметра. Затем производят раздувание баллона (дилятацию) в месте сужения. При этом атеросклеротические бляшки вдавливаются в стенку артерии и равномерно разглаживаются, просвет сосуда увеличивается. Выполняется контрольная ангиография. Если восстановление проходимости артерии удовлетворительное, процедуру завершают. Если сохраняется суженный либо закрытый участок (эластическое сужение, сдавление извне, перегиб), в место поражения устанавливается стент – сетчатая металлическая конструкция, расширяемая баллоном и армирующая просвет артерии изнутри, не давая ей спадаться. После восстановления проходимости артерии эндоваскулярные инструменты из артерии удаляют, место прокола прижимают рукой на 5-10 минут (до остановки кровотечения из места прокола), затем накладывается давящая повязка и назначается постельный режим до следующего утра. На несколько дней могут быть назначены антикоагулянты (гепарин, фраксипарин, клексан), после чего пациент продолжает принимать положенный при данном заболевании к длительному приёму дезагрегант (тромбо-АСС, аспирин-кардио, кардиомагнил, карди-АСК).
Результаты
Сразу после восстановления проходимости артерии повышается объёмная скорость кровотока в артериях конечности, восстанавливается пульс на нижележащих артериальных сегментах. Если конечность долгое время находилась в условиях недостаточного кровоснабжения, восстановление кровотока может привести к так называемому синдрому гиперперфузии / реперфузии. Непривычно большой кровоток вызывает покраснение конечности, отек, иногда боли. Такое состояние проходит через несколько дней, после того, как конечность «привыкнет» к новым условиям кровоснабжения.
Побочные эффекты, осложнения, рецидивы
При наличии артериальных поражений обеих нижних конечностей восстановление кровотока в одной из них может приводить к обеднению кровотока в другой. В результате после операции может появиться перемежающаяся хромота на конечности, ранее считавшейся здоровой (что является проявлением наличия в ней ранее не диагностированного облитерирующего атеросклероза). Поэтому важно исходно обследовать обе конечности, даже при наличии болезненных симптомов только с одной стороны.
Наиболее частое осложнение при эндоваскулярных вмешательствах – гематома места пункции. Это осложнение не требует дополнительной госпитализации, в подавляющем большинстве случаев лечится консервативно.
Осложнения в месте артериального поражения (тромбоз артерии, частичный либо полный разрыв артерии) относительно редки, их частота зависит от опыта хирурга, качества оборудования, инструментов и выраженности поражения артерии. Например, наличие кальциноза (давно существующие артериальные бляшки накапливают кальций) повышает вероятность разрыва стенки артерии при ее дилятации. В большинстве случаях такие осложнения можно устранить эндоваскулярно, при необходимости – с помощью открытой операции.
Повторное возникновение либо усиление симптомов артериальной недостаточности может быть вызвано повторным сужением дилятированного артериального сегмента либо разрастанием интимы (внутренней оболочки артерии) в месте стента. В этом случае проводится повторные эндоваскулярные вмешательства, при их неэффективности – хирургическое лечение. Однако наиболее часто повторное сужение артерий нижних конечностей связано с прогрессированием атеросклероза.
Продолжение роста атеросклеротических бляшек может создать необходимость в повторных эндоваскулярных или хирургических вмешательствах. Поэтому пациентам с облитерирующим атеросклерозом особенно важно проводить коррекцию факторов риска прогрессирования атеросклероза: стремиться к нормализации артериального давления и уровня холестерина крови, бросить курить, соблюдать определенную диету, изменить режим двигательной активности – то есть полностью, порой радикально поменять образ жизни. Всё это необходимо для того, чтобы стабилизировать, затормозить дальнейшее развитие атеросклероза. Только в этом случае результаты любого лечения артериальной недостаточности нижних конечностей будут долговременными.
Клинические случаи
Клинический случай № 1
Пациент с жалобами на перемежающуюся хромоту, боли в обеих ногах возникали при дистанции ходьбы 50м.
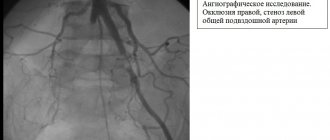
На ангиограмме – выраженные стенозы общих подвздошных артерий с обеих сторон (рис.1).
В участки стенозов под местной анастезией через лучевой доступ (прокол на предплечье) установлены баллонорасширяемые стенты (рис. 2 и 3).
рис. 1 рис. 2 рис. 3
Стенозы полностью устранены (рис.4).
Боли в ногах при минимальных нагрузках пациента больше не беспокоят.
Дистанция безболевой ходьбы значительно увеличилась.
рис. 4
Клинический случай № 2
Пациентка с сахарным диабетом, обратилась с жалобами на незаживающую трофическую язву на стопе, в ложе удалённого 3 пальца (палец удалён по месту жительства по поводу его гангрены), начинающуюся гангрену пальцев 1,2 пальцев правой стопы.
На ангиограмме – окклюзия одной из берцовых артерий на уровне правого голеностопного сустава, субокклюзии её же в нижней трети голени, кровоснабжение стопы осуществляется за счёт единственной артерии (рис.5).
рис. 5 (до вмешательства) рис. 6 рис. 7
рис. 8 рис. 9
Проведена балонная ангиопластика артерий на голени и стопе (рис.6,7,8,9).
Магистральное кровоснабжение стопы полностью восстановлено (рис.10 – ангиограмма правой стопы и нижней трети голени). Созданы хорошие условия для заживления пальцев и трофической язвы. См. фото стопы до, через месяц, через 3 месяца после ангиопластики (исходно длительно незаживающее ложе после удаления гангренозно изменённого пальца быстро зажило после ангиопластики; начинающуюся гангрену 1 и 2 пальцев удалось остановить – пальцы полностью зажили).
рис. 10
Фото стопы до ангиопластики Фото стопы через 1 месяц после ангиопластики
Фото стопы через 3 месяца после ангиопластики
Клинический случай № 3
Пациент, поступил с критической ишемией единственной левой нижней конечностивследствие острого тромбоза магистральных артерий конечности (непрекращающиесяболи в ноге в покое, нога ниже паховой складки холодная, мраморной окраски). В 2010г. он уже поступал с аналогичным состоянием правой нижней конечности, когда, несмотря на полный объём проведённого лечения, включая выполненную вызванным из республиканской больницы сосудистым хирургом тромбэктомию (удаление тромбов), в конечном итоге стала развиваться гангрена конечности, и её пришлось ампутировать.
В настоящей ситуации клинически тромбоз артерий конечности случился 2 недели назад, однако пациент обратился лишь спустя 2 недели в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – тромботическая окклюзия артерий конечности ниже уровня паховой складки (рис. — верхний ряд). Пациенту проведён селективный тромболизис (введение препарата, растворяющего тромбы) через катетер, введённый под местнойанестезией через лучевой доступ (прокол на запястье) и низведённый в левую нижнюю конечность до уровня тромбоза. Тромболитический препарат вводился в течение 1суток. Несмотря на 2хнедельный срок тромбоза, тромбы удалось полностью растворить, магистральное кровоснабжение конечности было полностью восстановлено (рис. — нижний ряд). Жалобы у пациента полностью прошли.Таким образом, удалось спасти конечность от ампутации, пациент был выписан в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №4
Похожий пример. Пациентка, поступила с критической ишемией левой нижней конечности вследствие тромбоза магистральных артерий конечности (непрекращающиеся боли в ноге в покое, нога ниже паховой складки холодная, мраморной окраски).
Клинически тромбоз артерий конечности также случился 2 недели назад, однако пациентка обратилась лишь спустя 2 недели в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – окклюзия артерий конечности ниже уровня коленного сустава (рис. — верхний ряд). Пациенту в течении 1 суток проводился селективный тромболизис (введение препарата, растворяющего тромбы) через катетер, введённый под местнойанестезией через доступ на запястье и низведённый в левую нижнюю конечность до уровня тромбоза. Данный метод лечения позволил полностью растворить тромбы, несмотря на 2хнедельный срок тромбоза, магистральное кровоснабжение конечности было полностью восстановлено (рис. — нижний ряд). В результате у пациентки жалобы прошли полностью. Таким образом, удалось спасти конечность от ампутации, пациентка была выписана в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №5
Пациентка, поступила с критической ишемией правой нижней конечности вследствие тромбоза магистральных артерий конечности (непрекращающиесяболи в ноге в покое, нога ниже паховой складки холодная, мраморной окраски).
В настоящей ситуации клинически тромбоз артерий конечности случился 3дня назад, однако пациентка обратилась лишь спустя 3 дня в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – короткая окклюзия бедренной артерии выше уровня коленного сустава, окклюзия всех артерий конечности ниже уровня коленного сустава (рис. — верхний ряд фото). Пациентке проведён селективный тромболизис через катетер, введённый под местной анестезией через лучевой доступ и низведённый в правую нижнюю конечность до уровня тромбоза. Тромболитический препарат вводился в течение 1 суток. Несмотря на 3хдневный срок тромбоза, тромбы удалось растворить, магистральное кровоснабжение конечности было восстановлено, за исключением локального участка ниже колена (рис. –второй ряд фото). Была выполнена баллонная ангиопластика данного участка, после чего магистральное кровоснабжение конечности было восстановлено полностью(рис. – третий ряд фото).Жалобы у пациентки полностью прошли. Таким образом, удалось спасти конечность от ампутации, пациентка была выписана в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №6
Пациент с жалобами на перемежающуюся хромоту,боли при ходьбе преимущественно в мышцах правой ноги ниже колена при дистанции ходьбы 100м. На ангиограмме – короткая окклюзия правой бедренной артерии на уровне выше коленного сустава. Поведена баллонная ангиопластика участка окклюзии с хорошим ангиографическим и клиническим результатом.Дистанция безболевой ходьбы значительно увеличилась.Фото ниже: ход оперативного вмешательства (до ангиопластики – момент раздутия баллона – результат баллонной ангиопластики).
Клинический случай №7
Пациент с жалобами на перемежающуюся хромоту,боли при ходьбе преимущественно в мышцах правой ноги ниже колена, прогрессирующее снижение дистанции безболевойходьбы. В прошлом пациенту проводилась операция бедренно-подколенного шунтирования собственной веной. На ангиограмме – критический стеноз шунта на уровне выше коленного сустава.Проведена баллонная ангиопластика участка критического стеноза с хорошим ангиографическим и клиническим результатом.Дистанция безболевой ходьбы значительно увеличилась.Фото ниже: ход оперативного вмешательства (до ангиопластики – момент раздутия баллона – результат баллонной ангиопластики). Ангиопластика в данной ситуации продлила жизнь венозного шунта, позволила избежать повторной открытой сосудистой операции.
Клинический случай №8
Пациент с жалобами на болипокоя в мышцах правой ноги ниже колена. На ангиограмме – хроническая окклюзия (закупорка) подколенной артерии.Проведена реканализация и баллонная ангиопластика участка окклюзии. Однако результат ангиопластики расценен как недостаточный и вмешательство былодополнено стентированием с хорошим ангиографическим и клиническим результатом. Боли покоя прошли.Также после вмешательства не было и перемежающейся хромоты.Фото ниже: ход оперативного вмешательства (первый ряд фото – участок окклюзии до и после ангиопластики, на сгибательной пробе видно отсутствие компрессии стента при сгибании в коленном суставе; следующие фото –кровоток ниже коленного сустава до и после вмешательства).
Эндоваскулярное лечение облитерирующего атеросклероза. Выводы
Неуклонное прогрессирование технологий изготовления эндоваскулярных инструментов, появление новых устройств, совершенствование техники катетеризации и появление новых методик лечения за последние годы привели к значительному расширению показаний к эндоваскулярным реконструктивным операциям на артериях нижних конечностей, позволили улучшить результаты лечения и снизить количество осложнений и рецидивов.
Опыт, накопленный специалистами, позволяет рекомендовать эндоваскулярные методики лечения облитерирующего атеросклероза всем, перед кем стоит проблема выбора метода лечения этого заболевания.
Вопросы, связанные с проведением ангиографических и рентгенэндоваскулярных вмешательств в ООО «Медсервис», вы можете задать:
Тел.
Эл. почта
Иванов Андрей Геннадьевич (заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей категории по специальности “рентгенэндоваскулярная диагностика и лечение”)
Показания к проведению ангиопластики
Атеросклероз нижних конечностей часто развивается в пожилом возрасте на фоне сахарного диабета, ожирения, курения или неправильного питания. На 3-й и 4-й стадия нередко развиваются диабетическая стопа и сухая гангрена из-за сниженного кровотока. Ситуация требует срочной помощи, хирургического вмешательства или даже ампутации.
Основные показания к эндоваскулярной операции:
- сужение сосудистого русла (стеноз);
- сильные отеки;
- анемическое состояние;
- атеросклеротическое поражение подвздошной артерии;
- судороги в ногах;
- трофические язвы.
Показание к установке стента – сужение просвета на 75%, высокий риск ампутации стопы при гангрене. После проведения в 95% случаях ускоряется заживление трофических язв, нормализуется кровоснабжение мышц, исчезают боли напряжения.
Возможные осложнения
Осложнения после баллонной ангиопластики сосудов нижних конечностей обычно развиваются в ходе проведения вмешательства и должны немедленно устраняться. Способы для устранения этих осложнений имеются в арсенале сосудистых хирургов. Чаще всего наблюдаются следующие осложнения:
- Кровотечение из места доступа (гематома или псевдоаневризма) — чаще всего бывает при нарушении пациентом постельного режима. Иногда требует открытого доступа для устранения источника кровотечения.
- Инфекция места пункции — очень редкое осложнение. Она может развиваться при тяжёлых гнойно-деструктивных процессах на нижней конечности. Лечить необходимо антибиотиками. При необходимости проводить вскрытие гнойного очага.
- Повреждение почек контрастом — редкое осложнение от контрастного вещества.
- Диссекция (расслоение) артерии — иногда наблюдается при сложных поражениях и попытках субинтимального прохождения. Чаще всего удаётся устранить с помощью установки стента.
- Закупорка артериального русла кусочками бляшки — может определяться при контрольной ангиографии.
- Перелом стента в местах его изгиба — позднее осложнение, связанное с механической нагрузкой на металл.
- Повторное сужение в месте установки стента (рестеноз) — процесс зарастания просвета стентированного сегмента.
- Разрыв артерии — осложнение, развивающееся из-за избыточного раздувания баллона в резко кальцинированном сосуде. Выявляется в ходе контрольной ангиографии. Часто удаётся стабилизировать ситуацию длительной экспозицией баллона, может потребоваться установка стент-графта или открытая операция.
- Спазм артерий — реакция на раздувание сосуда баллонном. Встречается в 10% процедур. Для устранения спазма могут вводиться лекарственные препараты (папаверин, нитроглицерин).
Частота всех осложнений составляет не более 5% от всех проведённых процедур и они обычно своевременно устраняются в ходе вмешательства.
Методика проведения операции
Официальное название способа – чрезкожная транслюминальная балонная ангиопластика, или стентирование. При операции в пораженный атеросклерозом сосуд через тонкий катетер вводится специальное приспособление с миниатюрным баллоном. Под давлением в него поступает воздух, стент расширяется, увеличивая просвет.
После раздувания баллона хирург осторожно убирает катетер, оставляя стент надежно зафиксированным в артерии. При процедуре не удаляются атеросклеротические бляшки в сосудах, но снижается риск новых отложений на прооперированных участках. Увеличиваются скорость и объем кровотока, восстанавливается питание мягких тканей, костей, суставов ног.
Стентирование нижних конечностей проводится малоинвазивным способом: на коже хирург делает проколы не более 1 см в диаметре в области паха. Катетер с легкостью проходит по подвздошной артерии через бедро к голени. Одновременно с помощью диагностического оборудования проводится контроль состояния пациента, местоположения стента.
Операция проводится под местной анестезией, что важно для людей старшего возраста. Пациент не испытывает боли или неприятных ощущений, быстро восстанавливается после окончания стентирования.
Основные виды ангиопластики
В зависимости от симптомов и степени поражения крупных артерий подбирается эффективный и безопасный для человека метод операции:
- Транслюминальная ангиопластика – используется специальный баллон, который раздувается, предотвращает стеноз. Он сжимает бляшки на стенках, но после удаления остается риск рецидива.
- Стентирование – металлическая конструкция в виде пружины создает прочный каркас, не дает артерии уменьшиться в диаметре. После извлечения баллона стент остается зафиксированным и блокирует скопление атеросклеротических бляшек. Форма и размер приспособления подбираются индивидуально.
- Лазерная ангиопластика – новейший способ, при котором в сосуд вводится нить из кварца. Лучи лазера воздействуют на нее через кожу и повышают температуру, расплавляя отложения холестерина.
При атеросклерозе нижних конечностей наиболее эффективно стентирование. При физических нагрузках приспособление поддерживает сосуды изнутри, контролирует растяжение, артериальное давление, убирает отеки на лодыжках и судороги в ногах.
Разновидности ангиопластического стентирования нижних конечностей:
- Реконструкция артерии при полной закупорке атеросклеротическими бляшками, установка искусственного сосуда. Он запускает поток крови в обход пораженного участка.
- Операция по укреплению растянутой стенки артерии. Стент формирует сетку, которая возвращает упругость и эластичность, предотвращает стеноз, спазмы, тромбоз.
- Стандартная ангиопластика подвздошной артерии с помощью баллона.
- Введение одновременно со стентом лекарственных препаратов для лечения атеросклероза, воспаления, системной волчанки.
При выборе метода учитывается возраст пациента, наличие противопоказаний, общее состояние здоровья.
Причина болезни
Причина заболевания — образование на внутренней стенке артерий атеросклеротических бляшек и постепенное наслаивание на них солей, холестерина, фибрина и мелких тромбов. Это приводит сначала к сужению сосудистого просвета, а затем к полной закупорке артерии. К развитию болезни могут привести:
- курение;
- погрешности в питании;
- увлечение алкоголем;
- избыточный вес, ожирение;
- некоторые эндокринные нарушения — сахарный диабет, гипотиреоз;
- наследственная предрасположенность к гиперлипидемии (повышенному содержанию липопротеидов низкой плотности);
- гипертоническая болезнь;
- постоянный стресс и психоэмоциональные перегрузки;
- средний и пожилой возраст;
- недостаточная физическая активность.
Облитерирующий атеросклероз — тяжелая патология, которую необходимо лечить, т.к она способна значительно снизить качество жизни. Чаще от нее страдают мужчины, однако, своевременное обращение к врачу и правильный диагноз, помогут сохранить здоровье и избежать тяжелых последствий болезни, таких как ампутация или летальный исход.
Основные преимущества и недостатки стентирования
Хирургическое вмешательство имеет множество показаний и рекомендовано пациентам с аллергией на наркоз.
В отличие от стандартной операции преимуществами закрытой процедуры являются:
- средняя продолжительность – от 40 минут до 3 часов;
- быстрое восстановление кровотока в первые минуты после установки конструкции;
- предотвращение тромбоза, инфаркта миокарда, инсульта головного мозга или легкого;
- исключена кровопотеря, отсутствуют надрезы, шрамы, рубцы;
- короткий период реабилитации (через 4 дня больной отправляется на домашнее лечение);
- послеоперационные осложнения развиваются только в 4−7% случаев;
- возможность лечения пациентов до 75 лет с минимальным риском.
Стентирование – щадящий метод, который позволяет избежать операции под общим наркозом, ампутации и дистального протезирования при диабетической стопе.
Среди противопоказаний к ангиопластике:
- острая легочная недостаточность;
- эндокардит;
- обострение хронических заболеваний суставов;
- печеночная недостаточность;
- нарушение гемокоагуляции;
- гипертонический криз;
- тяжелые инфекции мочеполовых путей, органов дыхания.
Процедура не рекомендуется при непереносимости компонентов контрастного вещества, которое вводится для контроля за движением катетера. Во время установки стента применяется компьютерная томография, поэтому операцию не проводят при беременности на любом сроке.
Стоимость услуг хирурга
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Краткая консультация ведущего хирурга/травматолога/ортопеда | 4 641 руб. |
| Краткая консультация хирурга/травматолога/ортопеда | 3 248 руб. |
| Первичная консультация ведущего хирурга/травматолога/ортопеда | 9 566 руб. |
| Первичный прием хирурга/травматолога/ортопеда | 6 696 руб. |
| Повторная консультация ведущего хирурга/травматолога/ортопеда | 8 131 руб. |
| Повторный прием хирурга/травматолога/ортопеда | 5 691 руб. |
| Расширенная консультация ведущего хирурга/травматолога/ортопеда | 17 224 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital. Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Быстрое заживление и короткий период реабилитации
Высочайший уровень квалификации персонала
100% стерильность
Современное медицинское оборудование и передовые методики диагностики и лечения
Запись на прием С радостью ответим на любые вопросы Координатор Оксана
Подготовка к операции
Перед проведением стентирования нижних конечностей врачу необходимо правильно подготовить пациента.
Предварительно назначаются следующие диагностические процедуры:
- определение свертываемости крови с помощью коагулограммы;
- клинический анализ крови;
- рентгеновское сканирование сосудов ног с введением контрастного препарата;
- электрокардиограмма;
- УЗИ сосудов, печени;
- дуплексное сканирование ультразвуком для оценки состояния артерий.
При хронических заболеваниях рекомендуется дополнительно посетить лечащего врача, скорректировать дозу ежедневных препаратов. При склонности к аллергии анестезиолог может назначить тест-пробу на контраст.
Как проводится операция
Пациентов редко госпитализируют предварительно: диагностику можно проходить амбулаторно. Перед процедурой вводят местную анестезию, больной располагается на операционном столе, переодевается в одноразовый халат. Одновременно настраивают рентгеновское оборудование.
Контрастное вещество вводят внутривенно, подают небольшими дозами во время операции. Надрез скальпелем делают на внутренней стороне бедра или в паху, чтобы обеспечить доступ к подвздошной вене. Катетер минимального диаметра с металлическим стентом медленно проводят по сосуду к закупоренному участку.
При операции на артериях нижних конечностей часто используют систему коронарного стента от . Конструкция из кобальтового сплава имеет инновационное покрытие зотаролимус RESOLUTE INTEGRITY из биосовместимого полимера.
Его преимущества:
- высокая степень гибкости;
- полимер высвобождается в течение 6 месяцев, защищает сосуд от воспаления, инфицирования;
- плотное прилегание к стенкам;
- безопасность при диабете.
Внутри стента располагается миниатюрный баллон. После установки и раздувания в течение нескольких минут врач контролирует показатели артериального давления, чтобы убедиться в улучшении кровотока.
После удаления катетеров прокол аккуратно зажимают на 15−20 минут, что ускоряет свертываемость крови. Пациента переводят в обычную палату под наблюдение врача.
Несколько слов о стентах
При проведении коронарной ангиопластики используются:
- Простые металлические (без лекарственного покрытия) стенты;
- Стенты, выделяющие лекарственное вещество – это стенты, покрытые специальным полимером на стенке стента, контактирующей с сосудом, и дозировано выделяющим лекарственное вещество, препятствующее развитию рестеноза;
- Биодеградируемые (саморассасывающиеся) стенты – при установке они расширяют просвет артерии, в течение трех месяцев выделяют лекарство, которое препятствует процессу рестеноза. А через два года биодеградируемые стенты рассасываются.
Каждый вид стента подбирается индивидуально, по показаниям, учитывая пожелания пациента и в соответствии со всеми особенностями течения заболевания.
Восстановление после ангиопластики
При отсутствии противопоказаний пациенту рекомендуется вставать на следующий день, выполнять простые упражнения, делать несколько шагов по палате. Ему подбирают сосудоразжижающие и обезболивающие препараты, растворяющие атеросклеротические бляшки в сосудах.
Снизить риск рецидива помогает реабилитация в домашних условиях:
- ежедневное выполнение комплекса лечебной физкультуры;
- методика дозированной ходьбы «терренкур» для тренировки сосудов ног;
- прием препаратов для контроля артериального давления, уровня сахара и холестерина в крови.
Важную роль играет правильное и полноценное питание. На время восстановления рекомендуется полностью отказаться от соленой и жареной пищи, животных жиров. Основу меню должны составлять продукты, обогащенные микроэлементами, калием, магнием, витаминами А и Е для эластичности сосудов.
Результаты после проведения ангиопластики
Восстановление подвздошной артерии без наркоза гарантированно избавляет от судорог ног и болей на 5−10 лет. Проходимость кровеносного сосуда сохраняется на уровне 80−85%, что позволяет вести активный образ жизни, снижает риск опасных осложнений для организма.
Чтобы предотвратить рецидив, нужно ежегодно посещать сосудистого хирурга, предварительно пройдя следующие процедуры:
- ультразвуковое обследование артерий и вен нижних конечностей;
- томография с применением контрастного вещества.
Ангиопластика артерии нижней конечности – единственный способ сохранить кровообращение ступни, предотвратить гангрену, развитие трофических язв. Установка стента щадящим методом в сочетании с диетой и физическими нагрузками дает длительный эффект, возвращает возможность двигаться без боли и ограничений.