Кроме варикозной болезни вен существует еще ряд других заболеваний, которые могут спровоцировать сужение сосудов ног. В результате сосуды могут сузиться до критического момента и перестанут проводить питательные вещества к тканям.
Чтобы восстановить нормальный кровоток хирург-флеболог проводит операцию по шунтированию сосудов. Шунт (часть сосуда) вводится в обход поврежденного участка вены, позволяет нормализовать кровоток в ткани и вернуть им необходимое питание.
Способ введения шунта зависит от области повреждения сосуда. Области повреждения вен:
- Бедренная часть. В области паха делается надрез, край шунта устанавливается в брюшную аорту, вторая часть шунта подходит к здоровому участку вены на бедре.
- Бедро и подколенная часть. В этом случае разрезают участок паховой зоны и задняя сторона колена. Шунт связывает здоровую вену в бедренной части и артерию, проходящую под коленом.
- Бедренно-берцовая область. Здесь используют собственную вену, путём присоединения большой подкожной вены к артериальному кровотоку. Для этого делают небольшой надрез в области паха и голени.
- Метод этажного шунтирования. Если в области поражения все сосуды имеют частичный кровоток. Тогда врач для нормализации тока крови, внедряет шунт в здоровые участки нескольких вен.
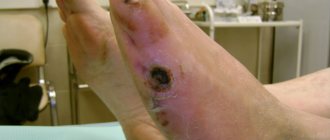
- Область стопы. Проводится для восстановления кровообращения к пальцам ног. В качестве шунта используется часть большой подкожной вены.
Шунты бывают двух видов:
- Биологические (натуральные) шунты. Биологический шунт очень прочный: может сдерживать поток артериальной крови. В медицине введение биологического шунта проводится часто, так как родные ткани организма лучше приживаются. Материал для изготовления шунта берут из подкожных бедренных вен пациента.
- Механические или синтетические шунты. Применяют при обширных поражениях сосудов. Изготавливаются из безопасных полимеров. Используются в шунтировании крупных сосудов.
Общие сведения
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда. Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия. Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Где проводится шунтирование сосудов
Шунтирование сосудов является эффективным способом восстановления кровотока после запущенных форм варикоза. Если у вас уже диагностирована тяжелая форма варикоза или вы хотите пройти диагностику вен, то запишитесь на приём в Флебологический центр Им. Пирогова. Наши врачи помогут вам восстановить кровообращение в венах ног.
Мы находимся по адресу: г. Москва, Гагаринский переулок, д. 37/8 (метро «Смоленская» Арбатско-Покровской линии, метро «Кропоткинская»).
Мы открыты для Вас с понедельника по пятницу с 8:00 до 21:00, в субботу и воскресенье с 9:00 до 18:00. Звоните +7.
Назад к статьям
Классификация
Хирурги используют различные соединения в зависимости от локализации поражённых сосудов и их количества:
- аортокоронарное шунтирование — соединение с аортой;
- маммакоронарное шунтирование — соединение с грудной артерией.
Разница между шунтами заключается в том, что они получают питание из разных сосудов: из внутренней грудной артерии и аорты.
Аортокоронарный шунт
Из руки или ноги выделяют сосуд и соединяют его с аортой. Второй конец вшивается ниже участка суженной венечной артерии. Это позволяет обеспечить питание поражённого участка миокарда напрямую из аорты, что положительно сказывается на метаболических процессах в миокарде и обеспечивает его нормальное функционирование. У пациента улучшается переносимость физических нагрузок, уменьшается выраженность болевого синдрома.
Маммарокоронарный шунт
Маммарокоронарный шунт соединяет маммарные (грудные) артерии и повреждённые атеросклерозом коронарные сосуды сердца. Анатомия расположения сосудов позволяет соединять левую внутреннюю артерию груди с левой венечной, а правую — с правой венечной либо с межжелудочковой артерией.
Бимаммарное шунтирование
Проводится при распространённом поражении венечных сосудов. Оперативное вмешательство рекомендуется при неэффективности ранее проведённого АКШ, при тромбозе вен (невозможности их использования), сужении и закупорке шунта, сужении лучевых артерий. Преимущества данного метода:
- прочность стенки;
- устойчивость к образованию холестериновых бляшек и тромбов;
- широкий просвет грудной артерии.
Миниинвазивное коронарное шунтирование
Доступ к венечным артериям получают путём небольшого разреза в межребёрном промежутке слева от грудины. Грудная клетка при этом не вскрывается. Заживление происходит намного быстрее, а операция считается менее травматичной. Хирургическое вмешательство проводится без подключения к аппарату искусственного кровообращения, на работающем сердце. Миниинвазивная операция проводится при повреждении 1 или 2-х коронарных ветвей на передней стенке левого желудочка. Существенный недостаток данного метода – невозможность обеспечить полноценное восстановление коронарного кровотока.
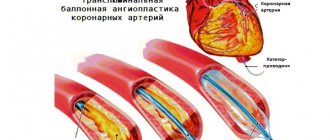
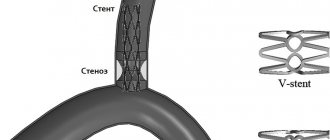
Коронарное стентирование сосудов сердца
Считается щадящей, малоинвазивной, внутрисосудистой операцией на сосудах сердца, которая заключается в расширении суженной артерии путём расправления введённого стента. Стентирование обычно проводится сразу после коронароангиографии, которая позволяет выявить степень поражения венечной артерии и подобрать необходимый по диаметру и длине стент.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
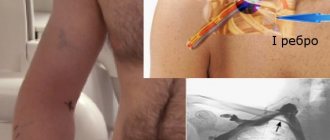
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий — бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра — проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса — коронарный проводник — тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 а
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры — постдилатация (по простому — додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Предоперационная подготовка
Перед операцией необходимо полное обследование всех сосудистых бассейнов. При выявлении язв или эрозий желудка проводится предварительное лечение. Должна быть проведена санация полости рта. Уточнение картины поражения сосудов достигается с помощью компьютерной ангиографии (МСКТ). При выявлении значимых поражений сонных или коронарных артерий решается вопрос о преимущественной реваскуляризации этих бассейнов до операции на аорте. До операции необходимо скорректировать все имеющиеся нарушения белкового и электролитного обмена, увеличить уровень гемоглобина крови. Накануне операции необходимо прочистить кишечник специальным препаратом и клизмами. Ужин накануне операции должен быть очень лёгким. Операционное поле (живот, бёдра) тщательно избавляют от волос. Пациенту вводят седативные препараты для снятия тревоги перед операцией.
Симптомы
После оперативного вмешательства пациенты попадают в отделение реанимации, где проводится катетеризация мочевых путей и искусственная вентиляция лёгких. Стандартно вводятся обезболивающие средства и назначаются антибиотики. Работа сердца оценивается на мониторе в виде электрокардиографии. После стабилизации состояния пациента переводят на самостоятельное питание и дыхание. Объём движений увеличивается постепенно, поэтапно.
В первое время пациентов беспокоят загрудинные боли, что связано со спецификой проводимой операции, т.к. она проводится на открытом доступе. По мере срастания грудины болевой синдром утихает. Также дискомфортные ощущения наблюдаются и в области, где брали вену. Вся симптоматика носит временный характер и постепенно пациент возвращается к привычному образу жизни.
Когда проводится стентирование
Стентирование делают, когда просвет артерий сужен более, чем на половину. Это эффективная операция, которую выполняют даже при наличии сопутствующих хронических заболеваний, инфекционных процессов в организме. Изначально при решении вопроса об оперативном вмешательстве практически всегда стоит вопрос о стентировании. Если его провести нельзя, тогда уже делают шунтирование.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
МРТ сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Ход операции аорто-бедренного шунтирования
В нашей клинике предпочтительный хирургический доступ — забрюшинный разрез по Робу, он имеет значительные преимущества по сравнению с традиционной лапаротомией (доступом через брюшную полость). При доступе по Робу не повреждаются поясничные нервы и не травмируется кишечник. Это позволяет начать питание больных уже на следующий день после операции, а через сутки можно уже подниматься с постели.
После выделения брюшного отдела аорты оценивается степень её повреждения атеросклеротическим процессом. Операция заключается в выделении аорты выше места поражения через разрез на боковой стенке живота и бедренных артерий в верхних отделах бёдер. В свободный от бляшек участок аорты вшивается искусственный сосуд, сделанный из инертного пластического материала, который не вызывает реакции окружающий тканей. Затем ветви этого сосудистого протеза выводятся к бедренным артериям и пришиваются в свободные от поражений участки. Таким образом, обходится закупоренный участок и кровь легко проникает в ноги.
Лечение
Медикаментозная терапия направлена на:
- поддержание нормального уровня кровяного давления и пульса;
- профилактику тромбообразования;
- снижение уровня холестерина, выравнивание липидного спектра;
- улучшение трофики и питания сердечной мышцы.
Лекарства
Основные препараты, назначаемые после стентирования и шунтирования:
- Брилинта;
- Плавикс;
- Бисопролол;
- Лизиноприл;
- ТромбоАСС;
- Аторвастатин;
- Предуктал.
Реабилитация
Период восстановления длительный. Две недели после шунтирования нельзя мыться, поскольку раны обширные, есть риск вторичного инфицирования. Ежедневно – перевязки, обработка антисептиками. Полгода нужно будет носить грудной бандаж, чтобы не разошлись швы на грудине.
Средняя реабилитация – около трех месяцев. За этот период нормализуется кровь и кровоток, заживет грудина. Оценочный тест на возможность полноценной жизни – нагрузочный (например, велоэргометрия).
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
- полный отказ от курения и употребления алкогольсодержащей продукции;
- диетическое питание со сниженным содержанием животных жиров;
- поддержание нормальных цифр кровяного давления;
- постепенное наращивание физических нагрузок;
- ношение специального компрессионного трикотажа (колготы, чулки);
- контроль над частотой сердечных сокращений;
- профилактическая лекарственная терапия;
- ежедневные прогулки на свежем воздухе;
- регулярное наблюдение у лечащего врача.
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Особенности операции в Инновационном сосудистом центре
Хотя аорто-бифеморальное шунтирование является одной из самых распространённых сосудистых операций и выполняется во многих сосудистых отделениях, но в нашей клинике применяются определённые подходы, позволяющие улучшить ближайшие и отдалённые результаты операции, особенно в сложных случаях.
Основной проблемой при выполнении АБШ остаётся травматичность доступа и, связанные с этим ранние послеоперационные проблемы. В нашей клинике для выполнения аортобедренного шунтирования применяется забрюшинный доступ, без вскрытия брюшной полости. Это позволяет проводить операции под перидуральной анестезией без общего наркоза и обеспечивает комфортное течение послеоперационного периода.
Для выполнения повторных операций на аорте при нагноении сосудистых протезов или тромбозе нашими хирургами может применяться доступ к грудному отделу аорты с помощью расширенного левостороннего бокового доступа. Такой подход позволил выполнять операции у больных, которым отказали все другие клиники.
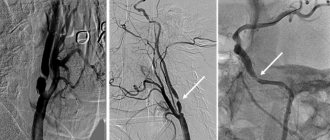
Другой важной особенностью хирургического лечения в нашей клинике является возможность ангиографии во время операции. Мы обязательно проводим контрастное исследование после аорто-бедренного шунтирования для того, чтобы оценить гемодинамическую корректность сосудистой реконструкции и выявить возможные проблемы. Такой подход позволяет увеличить возможность проведения операции и улучшить непосредственные результаты.
Использование интраоперационной ангиографии позволяет оперировать больных с тяжёлым кальцинозом брюшной аорты, не позволяющим применить обычные методы пережатия сосуда. Для контроля над кровотечением мы применяем раздувание специального баллона в аорте, позволяющего перекрыть кровоток на время подшивания сосудистого протеза к аорте. Баллон проводится через доступ на руке. Такая же методика позволяет нам успешно оперировать разрывы аневризмы брюшной аорты.
Результаты операции аорто-бедренного шунтирования в нашей клинике очень хорошие. Успех лечения достигается у 97% больных с поражением аорто-подвздошного сегмента.
Диета после шунтирования
Основным фактором, негативно влияющим на состояние сосудистой стенки и кровоснабжение миокарда, является чрезмерное содержание холестерина в крови. Именно поэтому так важно отказаться от животных жиров и разнообразить рацион продуктами, которые выводят холестерин из организма и препятствуют его отложению на стенках сосудов.
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
Обезболивание при аорто-бедренном шунтировании
В нашей клинике оперативное вмешательство проводится обычно под перидуральной анестезией. В спину устанавливается специальный катетер, по которому поступает анестезирующий препарат. Достигается полноценное обезболивание и расслабление мышц для забрюшинного доступа. С целью седации (успокоения) пациенту вводятся лёгкие седативные препараты. При операциях на грудном отделе аорты используется общий наркоз. Анестезиолог непрерывно мониторирует артериальное давление, насыщенность крови кислородом. Для адекватного введения препаратов пациенту устанавливается подключичный венозный катетер. Мочевой пузырь дренируется катетером для контроля за функцией почек.
Последствия и осложнения
Осложнения могут развиться при наличии у пациента сопутствующей патологии:
- сахарный диабет;
- патология почечной системы;
- заболевания лёгочной системы.
Чаще всего после оперативного вмешательства возникают кровотечения в области анастомозов и регистрируются нарушения ритма. Возможные осложнения:
- острое нарушение кровообращения в головном мозге и миокарде;
- тромбирование венозного русла;
- недостаточность почечной системы;
- местные осложнения в виде инфицирования раны и формирования послеоперационных келоидных рубцов;
- закрытие или сужение шунта.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе — КТ головного мозга.
- заболевания щитовидной железы — ТТГ, Т4, Т3 (максимальная давность — 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет — гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра — мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Прогноз, сколько живут после операции
Если по коронарным артериям полностью восстановлен кровоток после проведённого коронарного шунтирования и пациент принимает всю назначенную терапию, то прогноз считается благоприятным.
Восстановление адекватного кровоснабжения миокарда позволяет избавить пациента от болевого синдрома, связанного с ишемией миокарда, уменьшить число приступов стенокардии, улучшить переносимость физических нагрузок.
Отдалённые результаты хирургического вмешательства:
- восстановление трудоспособности;
- снижение риска развития инфаркта миокарда;
- снижение риска внезапной смерти от острого коронарного синдрома;
- улучшение переносимости физических нагрузок;
- увеличение продолжительности жизни;
- лекарственные препараты принимаются только с профилактической целью.
Сколько живут после операции шунтирование сердца?
В среднем длительность функционирования шунта составляет 10 лет. Для оценки состоятельности шунта проводят коронароангиографию, по результатам которой принимается решение о необходимости повторного хирургического лечение. Полный курс реабилитации после оперативного вмешательства на сердце позволяет максимально увеличить срок службы установленного шунта.
Отзывы пациентов, перенесших шунтирование, в основном положительные. После проведённой операции идёт ремонделирование сердца, в этом период пациенты отмечают ухудшение самочувствия, и им кажется, что операция прошла неудачно. Однако, спустя время, после полной перестройки кровоснабжения миокарда, самочувствие пациентов значительно улучшается, повышается переносимость физических нагрузок, уходят загрудинные боли. В отдалённом периоде отзывы в большинстве своём положительные.
Щадящим вариантом оперативного вмешательства по восстановлению адекватного кровоснабжения миокарда является стентирование сердца. Суть операции заключается во введении в венечный сосуд специального стента, который после раскрытия полностью раскрывает просвет поражённой артерии и восстанавливает кровоток. Реабилитационный период после операции по стентированию гораздо меньше, чем при шунтировании, т.к. вмешательство проводится не на открытом сердце, а стент вводится через пах или через руку.
Противопоказания
Аортокоронарное шунтирование (АКШ) может не проводиться пациентам даже в случае, когда к хирургическому вмешательству имеются показания. Виной тому может стать наличие противопоказаний. Это заболевания и состояния организма, которые делают операцию слишком опасной или безрезультатной.
Основные противопоказания к АКШ на сердце:
- Снижение фракции выброса левого желудочка до 30%
- Застойная сердечная недостаточность
- Нарушение кровотока во всех коронарных артериях
- Тяжелые сопутствующие заболевания
В случае нарушения кровообращения во всех коронарных артериях предпочтение отдают лазерной реваскуляризации миокарда или клеточной терапии.
Показания для хирургического лечения коронарных сосудов
Аортокоронарное шунтирование — формирование обходного кровотока стенозированных сосудов — производится по специфическим показаниям:
- сужение левой коронарной артерии более чем на 50%;
- устойчивость к терапевтическим методам лечения стенокардии;
- нарушение сокращения миокарда;
- обширная зона ишемии;
- атеросклеротическое поражение нескольких сосудов;
- поражение артерий у пациентов с сопутствующей патологией;
- сужение коронарных сосудов более 70%.
Риски применения аппарата ИК
Шунтирование сосудов с открытым доступом и остановкой сердца связано с опасностью развития следующих осложнений:
- возможность кровотечения;
- некроз участка сердечной мышцы;
- неполное заращение грудного разреза;
- почечная недостаточность;
- венозная тромбоэмболия;
- инсульт мозговых артерий;
- амнезия (потеря памяти);
- большие рубцы на грудной клетке;
- выраженный болевой симптом.
После операции, до полного заживления послеоперационной раны, нельзя принимать ванну, пользоваться гелями, тереть в области шва. Не следует принимать горячий душ, пользоваться лосьонами.
Стоимость
С 2021 года аортокоронарное шунтирование входит в систему государственных гарантий, то есть проводится по полису ОМС. Условием является первичное направление от участкового врача. Оперативное вмешательство выполняется во всех государственных медицинских организациях соответствующего уровня. При отсутствии возможности осуществить АКШ на региональном уровне, используют направление в федеральные медицинские центры.
Если аортокоронарное шунтирование сердца пациент хочет провести в какой-то определенной частной клинике или за рубежом, компенсация за лечение ему не полагается. Средняя стоимость операции в Москве составляет 120 000 рублей, Санкт-Петербурге – 85 000 рублей, Казани – 32 500 рублей.
Подчеркнем еще раз, что шунтирование проводится на открытом сердце, что требует специального оборудования, высокой квалификации врача и специализированного стационара.
Шунтирование сердца в клиниках Германии: план обследования
Исследование функционального состояния миокарда состоит из следующих процедур:
- осмотр кардиохирурга (составление тактики лечения, объясняется суть операции);
- электрокардиографическая (ЭКГ) регистрация состояния сердца;
- определение работы сердца в условиях нагрузки (запись ЭКГ после велоэргометрии);
- суточное наблюдение за работой миокарда (холтеровское мониторирование);
- УЗИ сердца;
- доплер-исследование периферических сосудов;
- суточный мониторинг кровяного давления.
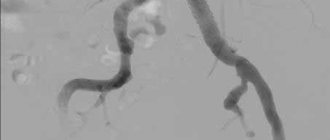
Затем производится коронарография, которая определяет состояние каждого сосуда сердечной мышцы. В клиниках Германии коронарография чаще всего проводится с одновременным шунтированием сосудов. В России эти манипуляции проводят последовательно, что требует повторного хирургического воздействия на организм.
Коронарография осуществляется введением пластиковой трубки с камерой в поврежденный сосуд. На мониторе визуально определяется уровень проходимости коронарной артерии. Процедура может выполняться с одновременными лечебными манипуляциями. Выявление ишемической болезни миокарда является показанием для шунтирования сердца.