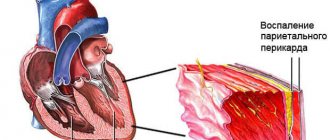
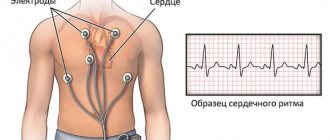
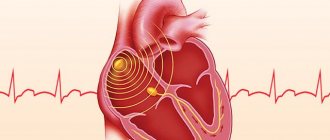
Для того чтобы говорить о том, почему бывает низкий пульс (брадикардия), необходимо немного вспомнить анатомию и электрофизиологию сердца.
В сердце есть два предсердия, два желудочка. Сперва сокращаются предсердия, перегоняя кровь в желудочки сердца, затем сокращаются желудочки, выбрасывая кровь в самый крупный сосуд-аорту и по ней кровь разносится ко всем органам и тканям.
Что заставляет сердце сокращаться?
Как и у любого органа, у сердца есть проводящая система, иными словами, провода, по которым идет «ток» к различным его отделам. «Электрический ток» зарождается самопроизвольно в синусовом узле (маленькая точка в стенке правого предсердия). Этот узел необходим для образования импульса и регулировки частоты сокращений в зависимости от потребностей организма, например, когда мы бежим он ускоряет сердце, а когда спим-замедляет.
От синусового узла импульс сперва идет к предсердиям, вызывая их сокращение. Затем «провода» сливаются в один так называемый «коммутатор» или АВ-узел (он находится в середине сердца между предсердиями и желудочками, в этом узле происходит небольшая задержка проходящего «тока» для полноценного сокращения предсердий), далее импульс проходит к желудочкам. В желудочках «провода» разветвляются и получают название- ножек пучка Гиса (левая и правая; левая в свою очередь делится еще на переднюю ветвь и заднюю ветвь) с их помощью импульс вызывает сокращение желудочков сердца.
Возрастные изменения пульса
Как правило, частота сердечных сокращений с возрастом изменяется всилу дегенеративных нарушений в системе кровообращения. У лиц преклонного возраста пульс становится реже, что свидетельствует о растяжении стенок сосудов и уменьшении их кровенаполнения.
В начале жизни частота сердечных сокращений неустойчива и очень часто неритмична, но к семилетнему возрасту параметры пульса становятся стабильными. Данная особенность связана с функциональным несовершенством нейрогуморальной деятельности миокарда. В эмоциональном и физическом покое у детей 7-12 лет сердечные сокращения не имеют склонности к урежению. Кроме того, в пубертатном периоде частота пульса возрастает. И лишь с 13-14-летнего возраста активируются процессы, которые способствуют замедлению сердечных сокращений.
В детском возрасте частота сокращений сердца чаще, чем у взрослых, что связано с быстрым обменом веществ и высоким тонусом парасимпатической нервной системы. Ускоренный пульс играет главную роль в обеспечении минутного объема крови, что гарантирует необходимый приток крови к тканям и органам.
Почему пульс может снижаться?
К сожалению, вся эта система может ломаться на разных этапах и приводить либо к снижению и/или прекращению поступления «тока» ( блокады) либо к неправильному проведению импульса в различных частях сердца:
- Первая «поломка» может быть на уровне самого синусового узла. Он по различным причинам, органическим или функциональным, теряет возможность выдавать нужное количество импульсов. К примеру, как бы человек не бежал и не поднимался по лестнице, выше ста ударов синусовый узел поднять не может, в результате чего может возникать нарастание одышки или слабость.
- Вторая «поломка» может быть на уровне атриовентрикулярного (АВ) узла. Напомню, он находится между предсердиями и желудочками, через него проходит импульс с предсердия на желудочки; он нужен для того, чтобы создавать небольшую физиологическую паузу для более полноценного сокращения предсердий. На этом уровне могут случаться всевозможные блокады (АВ-блокады). Они бывают разных степеней, 1-й, 2-й или 3-й степени в зависимости от тяжести состояния. Из названия видно что они блокируют импульс на этом этапе, в результате желудочки сердца не могут сократиться, это приводит к паузам, иногда, к значительным (3 и более секунды); для примера, в зависимости от резервов организма и сопутствующей патологии, начиная с 3х секундной задержки в сокращении сердца, человек может начать кратковременно терять сознание, при прогрессировании данных блокад, сознание, иногда, может уже не вернуться. Немного успокоим Вас: природа придумала спасительные «(аварийные) станции» для выработки резервных импульсов, они находятся на всех этапах проводящей системы, но чем «ниже» они расположены, тем меньше «тока» они способны воспроизвести. Так при данной поломке «резервный генератор» находится уже в желудочках и способен выдавать максимум до 40 ударов и меньше, так, что это может позволить «дотянуть» до реанимационной бригады скорой помощи.
- Третья «поломка» может осуществляться ниже атриовентрикулярного (АВ) узла на уровне ножек пучка Гиса (это «провода», которые отходят от атриовентрикулярного узла и возбуждают желудочки), о них, мы более подробно расскажем в другой статье).
К сожалению, эти ножки также могут частично или полностью блокироваться в связи с различными причинами, нарушая тем самым полноценное сокращение желудочков сердца.
Общая характеристика
Артериальный пульс – это ритмичные сокращения артериальной стенки, обусловленные выбросом крови в период сокращения сердечной мышцы. Пульсовые волны формируются в устье аортального клапана в период выброса крови левым желудочком. Ударный объем крови возникает в момент увеличения систолического давления, когда происходит расширение диаметра сосудов, а в период диастолы размеры сосудистых стенок восстанавливаются до изначальных параметров. Следовательно, в период циклических сокращений миокарда происходит ритмическое колебание стенок аорты, что вызывает механическую пульсовую волну, которая распространяется на большие, а затем на более мелкие артерии, достигая капилляров.
Механизм формирования пульсовой волны в сосудах
Чем дальше расположены сосуды и артерии от сердца, тем ниже становится артериальное и пульсовое давление. В капиллярах пульсовые колебания снижаются до нуля, что делает невозможным прощупать пульс на уровне артериол. В сосудах такого диаметра кровь течет плавно и равномерно.
Что вызывает эти «поломки» в проведении импульсов?
- Заболевания, приводящие к перегрузке и гипертрофии желудочков такие как лёгочное сердце, врождённые и/или приобретенные пороки сердца с увеличением нагрузки на правый и/или желудочки, (например, митральный и аортальный стенозы/недостаточность или дефекты перегородок сердца), артериальная гипертензия, инфаркты миокарда различной локализации, кардиомиоптии, миокардиодистрофии и тд.
- Различные врожденные аномалии развития проводящей системы сердца (синдром Бругада)
- Возрастные изменения (кардиосклероз)
- Идиопатический (выступающий как отдельное заболевание, беспричинный) кальциноз или склероз проводящей системы сердца
- Так же сам по себе низкий пульс может быть в норме у тренированных атлетов (он может доходить до 35 ударов в минуту)
- изменения электролитного состава сердца (гиперкалиемия или гиперкальциемии)
- Вне сердечные причины (повышение внутричерепного давления, снижение температуры тела, гипотиреоз тд.)
Как правильно измерять пульс
Волнообразные колебания крови явно ощутимы при касании определенных частей тела. Тех, под кожей которых расположены крупные артериальные сосуды. Для измерения частоты и оценки ритмичности пульса следует прикладывать пальцы: фиксируя их в одной точке достаточно плотно, но без сильного надавливания. Зоны, в которых нужно проверять пульсацию:
- сонная артерия: точка на передней поверхности шеи, справа, под челюстью;
- лучевая артерия: с внутренней стороны запястья левой или правой руки;
- височная артерия: на стороне левого или правого висков;
- плечевая артерия: на внутренней поверхности локтевого сгиба;
- подколенная: в области подколенных сгибов ног;
- бедренная: в месте соединения таза и нижних конечностей.
Точность измерения одинакова у всех способов. Самыми популярными методами остаются фиксации пульса на запястье или шее. Чтобы подсчитать его частоту, важно пользоваться секундомером или электронным таймером. Применяемый интервал времени: 1 минута. Измерять необходимо в состоянии покоя, желательно до приема пищи: например после пробуждения или в период отдыха.
Ритм и силу наполнения ударов без использования специальных приборов оценить невозможно. Но при ручном способе резкие изменения характера пульсации ощутимы. В норме она размеренная, с одинаковыми интервалами, без учащения и замирания. Если толчки крови прощупываются плохо, слишком слабые или неравномерные — это неблагоприятный признак. Следует пройти подробную диагностику.
Методы терапии
Для лечения дефицита пульса при отсутствии осложнений назначается медикаментозная терапия, она подбирается под контролем ЭКГ и артериального давления. Вводят при приступе Кордарон или Новокаинамид внутривенно, потом переходят на таблетки. При постоянной форме мерцательной аритмии может быть рекомендован Пропанорм (Ритмонорм) для приема внутрь.
Если дефицит пульса возник на фоне синусовой или пароксизмальной тахикардии, экстрасистолии, то помогает Верапамил, Конкор, Норваск. При сердечной недостаточности применяют Дигоксин, Строфантин. Их обычно комбинируют с противсвертывающими средствами (Варфарин, Аспирин).
Если препараты не смогли нормализовать ритм, то используют метод электрической кардиоверсии. Он заключается в нанесении электрического разряда импульсного тока на область сердца. Это дает результат в 90% случаев.
Для радикального устранения аритмии проводят прижигание радиоволнами очага, в котором образуются частые импульсы при помощи радиочастотной абляции. Второй способ – это создание полной блокады проведения импульсов, тогда электродом разрушают атриовентрикулярный узел. Тогда полностью прекращается проведение импульсов, а для стимуляции сокращений ставят постоянный электрокардиостимулятор.
Дефицит пульса – это симптом, типичный для неэффективного сокращения сердца, при котором нет достаточного выброса крови. У большинства больных он возникает на фоне мерцательной аритмии, осложняющей течение ишемической болезни сердца. При небольшой разнице между сердечными сокращениями и пульсом симптомов может не быть, а выраженный дефицит пульса приводит к сердечной слабости, ухудшению кровообращения.
Чем опасно состояние
Дефицит пульса приводит к недостаточному поступлению крови в аорту, что сопровождается одышкой, усиливающейся при небольшой физической активности. Пациенты ощущают сердцебиение, боль и перебои ритма сердца, пульсацию сосудов шеи. Возможна потливость, слабость, дрожание конечностей, предобморочное состояние или потеря сознания.
Такие симптомы чаще всего тяжело переносятся при приступах, а при постоянной форме организм со временем приспосабливается, и пациенты перестают ощущать неправильное сердцебиение. Но при этом сердечная мышца слабеет, что приводит к тяжелой сердечной недостаточности с застоем крови во всех органах. Возможна острая форма в виде сердечной астмы и отека легких, а также хроническая с расширением полостей сердца.
Из-за слишком частого, но неэффективного сокращения сердца, отсутствия координации между его отделами внутри полостей образуются тромбы. Они могут перекрывать движение крови, что может стать причиной остановки сердца. Более мелкие сгустки поступают в сосуды мозга и вызывают острое нарушение мозгового кровообращения (инсульт). Низкий объем крови, поступающий в аорту, приводит к падению давления и развитию аритмогенного шока с потерей сознания. Он очень сложно поддается лечению и характеризуется высокой смертностью.
Если дефицит пульса не превышает 10 ударов и возникает периодически, то его появление не нарушает внутрисердечное и системное (общее) кровообращение. Обычно у пациентов отсутствуют жалобы, сохраняется удовлетворительное самочувствие. Иногда возможно появление небольшого головокружения или слабости при интенсивной физической нагрузке. Такой вариант дефицита пульса считается неопасным.
Симптомы
Если пульс значительно снижается, человек переживает:
- слабость организма в целом;
- головную боль различной силы;
- онемение в конечностях и снижение их температуры;
- проблемы со зрением, вниманием, концентрацией.
Ещё раз стоит подчеркнуть, что симптомы не всегда видны сразу, поэтому стоит, особенно в пожилом возрасте, измерять пульс немедленно после пробуждения.
Действия при низком пульсе
Брадикардия может быть опасна, ведь при редких сокращениях миокарда и замедлении циркуляции крови развивается гипоксия. Кислородное голодание крайне негативно воздействует на головной мозг, вызывает потерю сознания. Если человеку своевременно не оказать помощь, возможна остановка дыхания. Именно поэтому важно точно знать, что делать при низком пульсе.
Помощь при снижении пульса зависит от причин, которыми оно вызвано. Если речь не идет о сердечных заболеваниях, можно справиться с проблемой своими силами:
- Принять корвалол;
- Дважды в день пить по 20 капель пустырника;
- Принимать капли Зеленина до полного восстановления пульса (препарат имеет противопоказания: органические повреждения сердца, поджелудочной железы, зрения).
Если же пульс снижается на фоне заболеваний сердца или других патологий, необходимо вызвать «Скорую помощь». До приезда врача человека необходимо уложить так, чтобы ноги находились выше сердца. При болезненности у груди можно дать нитроглицерин – быстродействующий препарат, который дает облегчение всего через 5 минут. При первых приступах брадикардии может помочь экстракт белладонны, однако эффект от него наступает примерно через полчаса.
Способы определения
Исследование артериального пульса проводится на магистральных (сонная) и периферических (лучезапястная) артериях. Основной точкой определения сердечных сокращений является запястье, на котором находится лучевая артерия. Для точного исследования необходимо пальпировать обе руки, поскольку возможны ситуации, когда просвет одного из сосудов может быть сдавлен тромбом. После сравнительного анализа обеих рук выбирается та, на которой лучше пальпируется пульс. Во время исследования пульсовых толчков важно разместить пальцы таким образом, чтобы на артерии находилось одновременно 4 пальца, за исключением большого.
Определение пульсовых колебаний на лучевой артерии
Другие способы определения пульса:
- Область бедра. Исследование пульсовых толчков на бедренной артерии проводят в горизонтальном положении. Для этого необходимо разместить указательный и средний палец в области лобка, там, где расположены паховые складки.
- Шейная область. Исследование сонной артерии проводится при помощи двух-трёх пальцев. Их нужно расположить с левой или с правой стороны шеи, отступив на 2-3 см от нижней челюсти. Пальпацию рекомендовано проводить с внутренней стороны шеи в области щитовидного хряща.
Определение пульса на лучевой артерии может быть затруднительным в случае слабой сердечной деятельности, поэтому измерение сердечных сокращений рекомендовано проводить на магистральной артерии.
Первая помощь при брадикардии
Подбор медикаментов для коррекции патологических перепадов осуществляет лечащий врач с учетом этиологического фактора состояния. При нарушении в соотношении пульса и давления противопоказано принимать средства из группы бета-блокаторов и антагонистов кальция, так как они вызывают резкое снижение АД и угнетение деятельности синусового узла. Препаратами выбора являются средства из класса ингибиторов АПФ, которые отличаются плавным механизмом действия. Однако при резком ухудшении состояния каждый гипертоник должен знать, что делать в домашних условиях для стабилизации показателей.
Во время приступа следует выполнить следующие мероприятия:
- Принять горизонтальное положение на спине, при этом туловище следует немного приподнять.
- Укутать нижние конечности пледом, приложить к стопам грелку или горчичники.
- Выпить лекарство (Лозартан, Лазикс, Амлодипин, Каптопресс).
В случаях если увеличение АД происходит даже при незначительном снижении частоты сердцебиения, но сопровождается резким ухудшением состояния, необходимо вызвать скорую помощь или транспортировать больного в стационар.
Чаще дефицит пульса характерен для кого
Дефицит пульса в подавляющем большинстве случаев связан с сердечными заболеваниями, он характерен для пациентов с диагнозами:
- ишемическая болезнь сердца – инфаркт миокарда, стенокардия;
- кардиосклероз после инфаркта или воспаления сердечной мышцы (миокардита);
- порок сердца;
- обширный миокардит, ревмокардит;
- кардиомиопатия (повреждение миокарда без воспаления из-за обменных нарушений или высокого давления);
- тяжелое течение сердечной недостаточности, гипертонической болезни.
Фибрилляция предсердий может возникать и в виде самостоятельного заболевания, когда не удается установить ее причину. Таким пациентам ставят диагноз идиопатической мерцательной аритмии.
К предрасполагающим факторам относятся:
- повышенная функция щитовидной железы (гипертиреоз, тиреотоксикоз);
- злоупотребление алкоголем, напитками с кофеином;
- передозировка сердечных гликозидов или стимуляторов сердечных сокращений (например, Адреналина, Дофамина);
- частые стрессовые состояния, переутомление, недостаток сна;
- дефицит калия в крови (применение мочегонных, потери с потом, при поносе, рвоте);
- сахарный диабет;
- ожирение;
- курение;
- хронические, длительно протекающие болезни почек, легких.
Что влияет на частоту пульса спящего
Пульс – это один из видов биомаркеров, полагаясь на его показатели, определяют общее состояние человеческого организма. В момент сна толчкообразные колебания в артерии снижаются, функции сердечно-сосудистой системы замедляются, обменные процессы ослабевают. Клеткам требуется меньше кислорода.
Такой процесс регулирует деятельность между органами, одни стимулируются, другие, наоборот, прибывают в полном расслаблении. На частоту и интенсивность пульса влияет:
- гендерная принадлежность;
- возраст;
- физическое состояние.
Чем тренированнее человек, тем сокращение сердечных ритмов ниже. У мужчин разница рассматривается в диапазоне минус 5-10 ударов. У детей по сравнению со старшим поколением пульсация повышается на 25-30 ударов/минуту.
Дефицит пульса наблюдается при каких состояниях, причины его появления
Самые частые причины появления дефицита пульса связаны с выбросом маленького объема крови в аорту, это возможно при таких состояниях:
- мерцание, или фибрилляция предсердий (некоординированные сокращения предсердий с недостаточным заполнением желудочков);
- внеочередное сокращение (экстрасистола), возникающее после обычного, желудочек не успевает получить полный объем крови;
- приступ тахикардии (редкая причина), когда сокращения настолько частые, что при некоторых нет полноценного поступления крови в аорту.
Если заполнение кровью желудочков ниже нормы, но внутреннего давления на клапан аорты достаточно, то выброс происходит, а при совсем маленьком количестве сердце сокращается, но створки полностью закрыты. В первом случае возникает слабая пульсовая волна, она быстро стихает, а во втором вообще нет поступления крови в артериальную сеть.
При мерцательной аритмии с тахисистолией (частыми сокращениями) дефицит пульса присутствует постоянно. У таких пациентов сердце работает в повышенном ритме, быстрее изнашивается, а поступления крови недостаточно для питания внутренних органов, головного мозга и самой сердечной мышцы.
При экстрасистолии и пароксизмальной (приступообразной) тахикардии дефицит пульса обычно возникает периодически, его достаточно редко обнаруживают при обычном осмотре пациента, требуется суточное мониторирование (контроль) двух показателей.