Триглицериды или триацилглицериды (ТГ) – эфирные соединения трехатомного спирта глицерина и жирных кислот. По существу это те самые жиры из пищи, что наполняют организм энергией и включаются в сложный липидный обмен.
Наряду с белками и углеводами ТГ считаются основным нутриентом, но с очень зыбкой гранью нормы. Повышение триглицеридов в крови сигнализирует о развивающихся неполадках, и жировые отложения – самая «невинная» их часть. Хуже, если начинает «шалить» сердце, «забиваются» сосуды. Вот тут уровень триглицеридов в плазме крови надо снижать незамедлительно.
Причины повышенного уровня
Гипертриглицеридемия (ГТГ) – так называется в медицине повышение в крови содержания липидных соединений ТГ. Далеко нет сразу высокий уровень ТИГ говорит об опасной патологии.
Поначалу причинами нарушения нормы выступает один или несколько факторов образа жизни:
- переедание и/или преобладание жирной, жареной пищи, недостаток в рационе грубых волокон;
- алкогольные излишества, курение;
- малоподвижный образ жизни (когда поступление калорий превышает их расход);
- стрессы, психологические перегрузки;
- неконтролируемый или длительный прием кортикостероидов, гормональных контрацептивов первого поколения, бета-блокаторов.
Если говорить о повышенных ТГ и заболеваниями, тут связь вторична. То есть первоначально все же произошел сбой липидного обмена, но определенные заболевания идут «рука об руку» с высоким триглицеридом и холестерином:
- почечные патологии (хроническая недостаточность, нефросиндром, воспалительные процессы);
- ожирение;
- сахарный диабет;
- атеросклероз;
- гипотиреоз;
- пракреатит;
- подагрическая болезнь;
- постоперационное состояние;
- ишемическая болезнь сердца, инсульт, инфаркт;
- периодические повышения артериального давления от 140/90 мм. рт. столба и выше;
- наследственные нарушения жирового обмена.
С группу потенциального риска попадают даже абсолютно здоровые люди старше 50 лет.
В каких случаях высокий уровень триглицеридов опасен для пациента
Липидные «скачки» происходят у здоровых людей часто (праздники, ростбиф или жареная курица на обед, а вечером молочная каша с маслом ы сыром). Если человек достаточно двигается, молод и здоров, организм справляется с липидной нагрузкой.
Но контроль при этом необходим. Его задача – отследить характер «жировой» картины в крови. Отдельно анализа на ТГ нет. Проверка проводится путем липидограммы (липидного спектра биохимического анализа крови), в ходе которой устанавливается содержание в крови сразу нескольких параметров:
- значение общего холестерина;
- параметры триглицеридов;
- плохой холестерин – LDL;
- хороший холестерин – HDL.
Высокий ТГ всегда сопровождается избытком холестерина, а вот насколько далеко зашла проблема, зависит от его типа. Для здоровья представляет опасность гипертриглицеридемия в сочетании с высоким LDL-холестерином. Если же повысился «хороший», то все не так плохо. Хотя подкорректировать привычки и рацион не помешает.
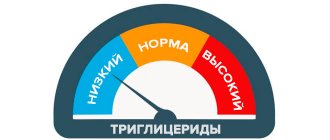
Липидные нормы – какие они:
Что такое триглицериды и какова их биологическая роль
Триглицериды — это тип жира, содержащийся в крови.
Является крупнейшим энергетическим резервом организма, позволяющим обеспечить мобильность и доступность энергии в любое время, особенно в условиях голодания и нехватки продовольствия.
Когда вы превышаете потребление жиров и углеводов, избыток калорий накапливается в виде триглицеридов в жировых клетках организма.
Особенности гипертриглицеридемии у мужчин
У мужчин повышенный уровень триглицеридов быстро вызывает серьезные сбои. И чем старше становится мужчина, тем больше вероятность мрачного развития ситуации.
Дело в том, что повышенные ТГ в плазме сильной половины коррелируют с плохим холестерином, что обуславливает рост сердечно-сосудистых патологий, образования тромбов, холестериновых бляшек со всеми вытекающими рисками.
А причины в большинстве ситуаций кроются в неправильном образе жизни:
- курение, алкогольная зависимость и бытовое пьянство;
- затяжные стрессы;
- избыток мучного и жирного в рационе на фоне недостатка белковой пищи;
- недостаток физической активности;
- прием стероидов и андрогенов для наращивания мышечной массы.
Последняя причина из списка характерна для бодибилдеров, тяжелоатлетов. Как и всякие гормоны, в стероидном обмене задействованы липиды. И чем больше спортсмен употребляет анаболиков, тем опаснее последствия.
Особенности гипертриглицеридемии у женщин
Женщины больше склонны к превышению уровня холестеринов и триглицеридов. Дело в том, что жировая ткань для прекрасной половины выполняет гормональную роль, отвечает за многие женские функции. К тому же триглицериды участвуют в построении эстрогенов. Но даже здесь есть пределы, после которых липиды приносят проблемы.
Патологические причины повышения ТГ у женщин:
- нарушения схем приема оральных противозачаточных средств на эстрогенах;
- гормональные расстройства;
- бесплодие;
- поликистоз яичников;
- пременопауза, менопауза.
Во время беременности у женщин наблюдается физиологическая гипертриглицеридемия. Причем также сильно возрастаети холестериновый уровень. Причины кроются в сложнейшей гормональной перестройке организма беременной.
Среднецепочечные триглицериды[править | править код]
Среднецепочечные триглицериды (Medium Chain Triglycerides или MCT)
— это вид синтетического диетического жира, впервые полученного в фармацевтической промышленности из кокосового масла в 1950-х годах для лечения пациентов, не способных переваривать обычные жиры. До сих пор применяясь в медицинских целях, масло МСТ стало также популярной фитнес-добавкой, рекламируемой как жиросжигатель, ускоритель роста мышц и источник энергии.
Среднецепочечные триглицериды состоят преимущественно из жирных кислот с 8 и 10 атомами углерода (среднецепочечные жирные кислоты, MCFA). Имеются отдельные сообщения о том, что среднецепочечные триглицериды
метаболизируются быстрее, чем длинноцепочечные триглицериды, с незначительным отложением среднецепочечных жирных кислот в тканях или его отсутствием, частично окисляясь независимо от карнитина и оказывая возможно меньшее влияние на функционирование ретикулоэндотелиальной системы.
Клинические эффекты применения физической смеси среднецепочечных и длинноцепочечных триглицеридов не отличаются от жировых эмульсий на основе длинноцепочечных триглицеридов. Отмечено, что при применении высоких доз физической смеси существует опасность развития кетоацидоза и токсического действия на центральную нервную систему, ввиду высокого количества октаеновой (С8) кислоты. Структурированные триглицериды содержат сбалансированное – эквимолярное соотношение среднецепочечных и длинноцепочечных триглицеридов и относительно меньшее количество октаеновой кислоты, поэтому более безопасны чем физической смеси. Физические смеси эмульсий средне- и длинноцепочечных триглицеридов доступны на рынке с 1980-х гг., а структурированные триглицериды – с 1990-х. Физические смеси эмульсий средне- и длинноцепочечных триглицеридов не одобрены FDA, в США не применяются.
Среднецепочечные триглицериды в спортивном питании[править | править код]
Исследования показали, что среднецепочечные триглицериды могут ускорить процесс сжигания калорий, а значит уменьшить жировую массу. Однако при этом половина всех калорий рациона должна поступать от этих триглицеридов, поэтому фактически среднецепочечные триглицериды присутствующие в спортивном питании не оказывают существенного влияния на метаболизм
.[1].
Научный обзор JISSN[править | править код]
На данный момент способность МСТ улучшать спортивные показатели однозначно не подтверждена исследованиями: данные существенно различаются.[2][3][4][5][6] Эксперимент, проведенный в 2001 году, показал: прием МСТ в виде масла (60 г/день) в течение 2-х недель не оказал существенного влияния па спортивные показатели.[7] Кроме того, Гедеке (Goedecke) обнаружил, что МСТ не только не влияют положительно на спортивные результаты, но даже оказывает негативный эффект, в случае с тренированными велосипедистами.[8] Это было подтверждено и в других исследованиях – не улучшая спортивных показателей, МСТ зачастую вызывают желудочные расстройства.[9][10] Однако в эксперименте, проведенном в 2009 году, было отмечено положительное влияние МСТ на индивидуальное восприятие нагрузки (RPE) и вывод солей молочной кислоты.[11] Представляется маловероятным, что среднецепочечные триглицериды способны положительно влиять на спортивные показатели. Тем не менее, желательно проведение дополнительных исследований в этом направлении.
Как контролировать нейтральные жиры
Специфических признаков превышения ТИГ не существует, поэтому основой профилактики выступает регулярное липидное сканирование. Начиная с 20 лет здоровому человеку достаточно одной липидограммы в течение 5 лет.
Вне зависимости от возраста должны насторожить косвенные признаки:
- периодическая тяжесть и тянущие ощущения в правом боку,
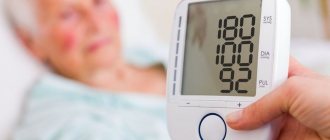
- частые приступы высокого давления;
- одышка, стенокардия, сдавление сердца и сердцебиение;
- заметное увеличение массы тела.
Внеплановые проверки проводятся при наличии обменных нарушений, диабета, сердечно-сосудистых патологий. Тут по рекомендации лечащего врача. При достижении возраста 45 лет для мужчин и 55 для женщин — не реже одного обследования за 1-2 года.
Как подготовиться и сдать анализ на уровень триглицеридов в крови
Анализ сдается в здоровом состоянии. После оперативных вмешательств, острых инфекционных заболеваний или обострения хронических надо отложить обследование на 4-6 недель.
Что учесть:
- биоматериал для исследования – кровь из вены;
- до обследования не есть 12 часов, не пить – 3 часа;
- не курить 30 минут;
- за 24 часа избегать физических и когнитивных нагрузок, стрессовых ситуаций.
Общая интерпретация результатов:
| Результат(ммоль/л) | Оценка уровня | Риски |
| Меньше 1,7 | нормально | незначительный риск развития сердечно-сосудистых заболеваний |
| 1,7-2,4 | пограничное содержание | при отсутствии других факторов — на среднем уровне |
| 2,5 – 5,5 | высокий | С большой долей вероятности в сосудах есть холестириновые бляшки, возможны небольшие/средние тромбы, риски проблем с сердцем или нарушения мозгового кровообращения |
| от 5,6 | очень высокий | Помимо вышеописанных проблем есть риск отрыва тромбов, развития острого панкреатита |
При достижении высокого уровня ТГ в крови требуется коррекция состояния и клиническое наблюдение пациента.
Вельков В.В.
Взаимосвязь между повышенными концентрациями триглицеридов и сердечно-сосудистыми рисками весьма не простая. Причина – сложная система связей сердечно-сосудистых рисков с нарушениями уровней других липидов, в особенности, связанных с холестерином, и с другими патологиями метаболизма. Тем более, что, в некоторых случаях гипертриглигцеридемия (или гиперглициридемия) не оказывает заметного влияния на атеросклеротические заболевания сосудов, а это затрудняет точное определение, являются ли триглицериды действительно фактором их риска. Тем не менее, считается четко установленным: риски нефатальных инфарктов миокарда и риски внезапной смерти от сердечных приступов повышаются с увеличением уровня триглицеридов до 800 мг/дл (9,01 ммоль/л), но резко снижаются при более высоких уровнях триглицеридов.
Связь повышенных триглицеридов с цереброваскулярными заболеваниями менее определенна. В целом, повышенные триглицериды часто (но не всегда) приводят к сердечно-сосудистым заболеваниям и количественный показатель этого риска сильно зависит от типа липопротеинов, в которые они упакованы. С другой стороны – различные причины глицеридемии (генетические или вызванные неправильным образом жизни) приводят к различным профилям соотношения разных липопротеинов, а это, в свою очередь, приводят к различным типам осложнений.
Сочетание 1) высоких уровней триглицеридов, 2) низких уровней Х-ЛПВП и 3) мелких плотных Х-ЛПНП – обычно обозначается как липидная триада, результат которой – диабетическая дислипидемия и атерогенная дислипидемия. Липидная триада, в свою очередь, сильно связана с состояниями инсулинорезистентности, такими, как метаболический синдром, полициститный синдром яичников (polycystic ovary syndrome), и диабет второго типа и, в целом, является важным фактором риска раннего атеросклероза. Согласно сегодняшней практике, принятой в США, повышенные уровни триглицеридов – это:
- маркер атерогенных липопротеинов,
- маркер метаболического синдрома,
а очень высокий уровень триглицеридов (более 1000 мг/дл, 11,2 ммоль/л) – фактор риска панкреатитов.
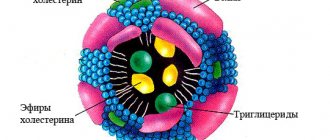
1. Риск, связанный с повышенными триглицеридами, зависит от того, в какие липопротеины они упакованы. В крови триглицериды упакованы в пять типов различных липопротеинов: 1) хиломикроны – содержат 85-90% триглицеридов, 2) липопротеины очень низкой плотности Х-ЛПОНП — 50-60%, 3) липопротеины промежуточной плотности Х-ЛППП — 20-25%; 4) липопротеины низкой плотности Х-ЛПОН ≤10%: 5) липопротеины высокой плотности Х-ЛПВП ≤ 10%. Хиломикроны и Х-ЛПОНП – наиболее богаты триглицеридами. Они синтезируются в эпителии кишечника из жиров, которые мы получаем с пищей. Длинные цепочки жирных кислот превращаются в триглицериды с помощью микросомального белка переносчика (microsomal transfer protein) и затем объединяются: с холестерином (экзогенным, также получаемым с пищей), с белками (аполипопротеином В-48), и фосфолипидами, что, в итоге, и образует хиломикроны. Затем хиломикроны попадают в кровоток, где взаимодействуют с липопротеиновой липазой, которая находится в капиллярных эндотелиальных клетках мышечных и адипозных тканей. Липопротеиновая липаза активирует аполипопротеин Апо C-II – находящийся по поверхности хилимикронов, и расщепляет триглицериды, упакованные в хиломикроны, которые после этого попадают или в мышцы, где утилизирутся на энергетические нужды, или хранятся в адипозных клетках «про запас».
1.1. Исходно «хорошие» хиломикроны могут стать «плохими»: уменьшение размеров приводит к атерогенности. Сами по себе хиломикроны не атерогенны – они слишком большие, чтобы проникнуть в васкулярный эпителий и привести к эндотелиальной дисфункции. Но когда их триглицеридная «начинка» расходуется и уходит или на клеточные нужды и на запас, хиломикроны, а точнее их остатки (remnants – англ.) сильно уменьшаются в размерах и освобождаются от липопротеиновой липазы. Такие, уже маленькие и уже рамнантные хиломикроны почти не содержат триглицеридов – но то, что в них осталось – это и становится атерогенным – холестерин, исходно полученный с пищей (кроме него в рамнантных частицах остаются и В-48 и апо Е). Именно маленький размер рамнантных хиломикронов позволяет им проникать через стенки артерий и/или связываться со специфическими участками на макрофагах и стимулировать их превращение в пенистые клетки. Разумеется, такие атерогенные остатки хиломикронов должны удаляться из кровотока. Аполипопротеин Е (Апо Е), расположенный на поверхности рамнантных частиц, в печени связывается с рецепторами Х-ЛПНП и затем, в печени же, и утилизируется. Но до этого момента она может успеть сделать свое «черное атерогенное дело». Так что сами по себе триглицериды не атерогенны, они делают атерогенными хиломикроны, когда покидают их. Повышенные триглицериды – маркер, но не фактор атерогенеза. Нормальный уровень триглицеридов натощак – меньше или равен 150 мг/дл (1,69 ммоль/л).
1. 2. Х-ЛПОНП: увеличение плотности «превращает» их в «плохой» Х-ЛПНП. Х-ЛПОНП – они меньше хиломикронов по размеру, но выше по плотности. Образуются Х-ЛПОНП не там, где хиломикроны и не так, как они. Образуются Х-ЛПОНП в печени из эндогенных триглицеридов и холестерина, которые там же, в печени и синтезируются, формируются Х-ЛПОНП благодаря микросомальному транспортному белку, Затем Х-ЛПОНП приобретают аполипопротеин Апо В-100. Когда Х-ЛПОНП попадают в кровоток, к их поверхности присоединяются аполипопротеины С и Е, источник этих аполипопротеинов – другие липопротеины, в частности, Х-ЛПНП. Так же как и хиломикроны, Х-ЛПОНП захватываются липопротеиновыми липазами, расположенными на мышечных и адипозных тканях, которые и в этом случае расщепляют их триглицеридную «начинку». После того, как сердцевина Х-ЛПОНП высвобождается от триглицеридов, липопротеиновая липаза становится не нужной и отсоединяется от остатков Х-ЛПОНП, которые продолжают содержать в себе холестерин. Эти рамнантные Х-ЛПОНП называют также — липопротеинами промежуточной плотности ЛППП. В норме они также должны катаболизироваться за счет рецепторов печени, активность которых обеспечивается Апо Е. Но это не всегда происходит в должной мере, в кровотоке за счет печеночной липазы. рамнатные Х-ЛПОНП могут «превратиться» в весьма атерогенные Х-ЛПНП. В общем, именно высвобождение из хиломикронов и Х-ЛПОНП триглицеридов и затем не эффективная утилизация остатков хиломикронов и Х-ЛПОНП и приводит к сердечно-сосудистому риску.
1.3. Уже внешний вид плазмы может говорить о гиперглицеридемии. Действительно, по внешнему виду плазмы или сыворотки можно грубо оценить концентрацию триглицеридов и установить наличие хиломикронов: 1) плазма прозрачная – концентрация триглицеридов, как правило, нормальная; 2) плазма мутная или слегка опалесцирует – концентрация триглицеридов повышена; 3) плазма непрозрачная и напоминает молоко — концентрация триглицеридов превышает 500 мг/дл (5,63 ммоль/л). Чтобы визуально выявить хиломикроны, плазму выдерживают несколько часов при 4°C. Хиломикроны образуют поверхностный сливкообразный слой или пленку. Важное замечание: избыток хиломикронов может обнаруживаться и в плазме здоровых людей, если кровь была взята не натощак (особенно после приема пищи, богатой триглицеридами).
2. Триглицериды и риски сердечно-сосудистых заболеваний. Граница, за которой начинаются повышенные триглицериды — 150–199 мг/дл (1,69 – 2,24 ммоль/л). Пациенты с пограничными значения триглицеридов должны быть проверены на наличие метаболического синдрома, патологию, которую легко проглядеть, но которая может привести к атеросклерозу. Диагноз гиперглицеридемия ставится при концентрациях триглицеридов выше, чем 200 мг/дл (2,25 ммоль/л). Важное замечание — если уровень триглицеридов превышает 400 мг/дл (4,5 ммоль/л) –концентрацию Х-ЛПНП рассчитывать нельзя, ее следует определить впрямую. Высокие триглицериды ≥ 500 мг/дл (≥ 5,63 ммоль/л). В этом случае первая цель терапии — снижение самих триглицеридов, поскольку они уже не только маркер, но и фактор риска. Для пациентов с имеющимся риском атеросклероза, вторая цель терапии в этом случае – понижение уровня Х-ЛПНП. Сверхвысокие триглицериды — выше 1000 мг/дл (11,2 ммоль/л). Это высокий риск панкреатитов. В этих случаях следует понижать концентрацию триглицеридов. Пациенты с уровнем триглицеридов выше 2000 мг/дл (22,4 ммоль/л) нуждаются в неотложной помощи.
3. Гиперглицеридемии: наследственные и не во благо приобретенные. Главный признак, по которому классифицируют гиперглицеридемии — первичные они (генетически врожденные), или вторичные — вызванные неправильным образом жизни и вредной диетой. Первичные – семейные гиперглициредемии – протекают более тяжело, чем приобретенные и нуждаются в медикаментозном лечении, изменением диеты и физическими упражнениями от них не избавиться.
3.1. Семейная гипертриглицеридемия (гиперлипопротеидемия типа IV). Именно она чаще всего встречается в общей практике. Концентрации триглицеридов обычно находятся между 250 и 1000 мг/дл (2,8 – 11,2 ммоль/л), Часто повышен и уровень Х-ЛПОНП. Хиломикронемия может повысить уровень триглицеридов еще больше. Если же при этом повышен и Апо Е – такую патологию можно диагностировать как семейную комбинированную гиперлипидемию. Она обостряется частым употреблением алкоголя и иногда приводит к ранним сердечно-сосудистым заболеваниям. Семейная гипертриглицеридемия обычно сопряжена с инсулинорезистетнтностью.
3.2. Семейная гипертриглицеридемия с хиломикронемией (гипертриглицеридемия V типа). Наблюдается у взрослых и считается редким случаем семейной гипертирглицеридемии. Уровень триглицеридов выше 1000 мг/дл (11,2 ммоль/л) — это высокий риск панкреатитов. Так же, как и при семейной гипертриглицеридемии, такие пациенты имеют повышенный уровень Х-ЛПОНП и заметно повышенный уровень хиломикронов. Эта патология сопряжена с инсулинорезистетнтностью, ожирением и с другими вторичными (не наследственными) причинами гипертриглицеридемии. Такие больные должны снизить свой вес, уменьшить в диете количество жиров и простых углеводов и начать принимать лекарства, если уровень триглицеридов упорно держится выше 1000 мг/дл (11,2 ммоль/л).
3.3. Семейная хиломикронемия (форма гиперлипопротеинемии типа I). Это очень редкая патология. С самого рождения уровни триглицеридов крайне высокие — 1000 — 10 000 мг/дл (11,2 – 112,0 ммоль/л). Причина: из-за генетических дефектов избыточные хиломикроны не утилизируются печенью. Мутации, приводящие к этому, нарушают функцию липопротеиновой липазы или, реже, ее кофактора Апо С-II. Часто у таких пациентов уже в детстве наблюдаются возвратные панкреатиты (recurrent pancreatitis), но ранний атеросклероз обычно не развивается. Таких пациентов должен обследовать специалист по липидному обмену. Крайне высокие концентрации триглицеридов обычно удается понизить строгой диетой, ограничивающей потребление жиров и, в некоторых случаях, потреблением рыбьего жира.
3.4. Семейная гиперлипопротеинемия с фенотипом V. Основное ее проявление – тяжелая гипертриглицеридемия, вызванная повышением хиломикронов и Х-ЛПОНП. Уровень триглицеридов обычно 1000—2000 мг/дл (11,2 – 22,4 ммоль/л), но может меняться в широких пределах под влиянием алкоголя, диеты, приема глюкокортикоидов, эстрогенов, а также при сопутствующих заболеваниях (ожирении, сахарном диабете). В семьях с этим заболеванием риск атеросклероза, как правило, не повышен, хотя уровень общего холестерина может быть увеличен. Профиль липопротеидов у одного и того же больного может меняться под влиянием факторов окружающей среды (например, диеты) и при сопутствующих заболеваниях.
3.5. Семейная недостаточность липопротеиновой липазы (гиперлипопротеинемия типа I). Это редкое заболевание, характеризующееся отсутствием активности липопротеиновой липазы и тяжелой гипертриглицеридемией, в типичных случаях проявляется в детстве. Немногие больные доживают до 50 лет, хотя риск атеросклероза у них и не повышен.
3.6. Семейная смешанная гиперлипопротеинемия. Из-за избыточного накопления аполипопротеина B-100 (гиперапобеталипопротеинемии) у многих больных повышен риск атеросклероза. У 30-35% больных и их родственников с дислипопротеинемией наблюдается гиперхолестеринемия, в других 30-35% случаев наблюдается гипертриглицеридемия. В остальных случаях гиперхолестеринемия сочетается с гипертриглицеридемией. У некоторых больных при нормальном Х-ЛПНП снижен Х-ЛПВП; также могут наблюдаться и мелкие Х-ЛПНП. Самые частые сопутствующие заболевания – эндогенное ожирение, инсулинорезистентность и сахарный диабет.
3.7. Семейная дисбеталипопротеинемия – форма гиперлипопротенемии III типа. Это результат гомозиготной мутации в гене Апо Е (мутация содержится в обоих генах Апо Е, расположенных в обеих гомологичных хромосомах), ослабляющей связывание рамнатных липопротеинов с липопротеиновыми рецепторами, что ухудшают их катаболизм и ведет к избытку не утилизированных хиломикронов и рамнантных Х-ЛПОНП. У таких пациентов часто наблюдаются ранние кардиоваскулярные заболевания. Обычно такая патология слабо выражена, пока к ней не добавляются другие факторы риска: потребление алкоголя, гипертироидизм, ожирение, диабет или почечные заболевания. При этом триглицериды и общий холестерин часто повышаются в той же степени, что и при гиперглицеридемии. Концентрация Х-ЛПВП при этом – типично нормальная. Как же тогда отличить дисбеталипопротеинемию от гиперглицеридемии? Для более точной диагностики семейной дисбеталипопротеинемии необходимо ультрацентрифугирование (что затруднительно в рутинной практике). Соотношение концентраций Х-ЛПОНП и триглицеридов большее, чем 0,3 – четко указывает на обогащеность Х-ЛПОНП и, тем самым, на дисбеталипопротеинемию. Хотя большинство лабораторий для определения Х-ЛПНП используют уравнение Фрейдвальда (Х-ЛПНП = общий холестерин –минус — [триглицериды/5], применять это уравнение для клинической диагностики семейной дисбеталипопротеинемия нельзя. У таких пациентов концентрацию Х-ЛПНП надо определять впрямую. Большинство пациентов, страдающих дисбеталипопротеинемиией, нуждаются в лекарственной терапии.
3.8. Вторичные гиперглицеридемии. К ним приводят неправильная диета и неправильный образ жизни. Основная их причина – «атерогенный» стиль жизни: избыточные калории, избыточное потребление алкоголя, недостаток физической нагрузки. Со временем это приводит к ожирению, инсулинорезистентности, к диабету и к сердечно-сосудистым заболеваниям. Именно такая жизнь – причина массового распространения метаболического синдрома в индустриальных странах. Избыточные калории стимулируют в печени синтез Х-ЛПОНП. Это, в свою очередь, повышает триглицериды и снижает Х-ЛПВП и стимулирует образование весьма атерогенных мелких Х-ЛПНП. Более того, чрезмерное потребление насыщенных жиров и холестерина может уменьшить в печени активность рецепторов Х-ЛПНП, что повысит уровень Х-ЛПНП независимо от изменений концентраций триглицеридов.
Справка Пять факторов метаболического синдрома:
1) высокие триглицериды >150 мг/дл или 1.69 ммоль/л, 2) низкие Х-ЛПВП <50 мг/дл или 1.29 ммоль/л – для женщин; <40 мг/дл или 1.03 ммоль/л для мужчин; 3) высокое давление — от 130/85 мм и выше; 4) высокая глюкоза в крови (от 110 мг/дл или 6.1 ммоль/л и выше); 5) объем талии – более 88 см для женщин и более 102 см для мужчин.
Чтобы поставить диагноз «метаболический синдром» — наличия каких-либо трех факторов достаточно.
Алкоголь и триглицериды Хотя у большинства людей алкоголь повышает уровень липидов – последствия его регулярного потребления могут сильно варьировать. На уровни триглицеридов алкоголь влияет сильнее, чем на уровни Х-ЛПВП и Х-ЛПНП. Алкоголь, как уже говорилось, стимулирует синтез Х-ЛПОНП. Это происходит из-за того, что этанол ингибирует окисление свободных жирных кислот и, тем самым, оставляет больше субстрата, поступающего на образование Х-ЛПОНП. А затем, избыточный Х-ЛПОНП «превращается» в атероенные Х-ЛПНП (см.# 1.2). А если «атерогенная» жизнь приводит к инсулинорезистентности — вероятность триглицеридемии возрастает. Инсулинорезистентность снижает активность липопротеиновой липазы, а это нарушает катаболизм и хиломикронов и Х-ЛПОНП.
Сахарный диабет и триглицериды Преобладающее нарушение обмена липидов при сахарном диабете – гипертриглицеридемия, вызванная повышением уровней Х-ЛПОНП и хиломикронов. Основные причины: 1) дефицит инсулина при инсулинозависимом сахарном диабете: у некоторых больных с инсулинозависимым сахарным диабетом снижается утилизация хиломикронов и Х- ЛПОНП, поскольку инсулин необходим для синтеза липопротеиновой липазы в адипоцитах; 2) у больных с инсулинонезависимым диабетом избыток инсулина стимулирует липогенез и секрецию Х-ЛПОНП из печени, 3) у больных с инсулинозависимым и инсулинонезависимым сахарным диабетом без инсулинорезистентности гипергликемия также усиливает липогенез и секрецию Х-ЛПОНП в печени. При инсулинонезависимом сахарном диабете нередко снижается Х-ЛПВП, отчасти из-за ожирения. В общем, основные нарушения обмена липопротеинов при сахарном диабете таковы: накопление Х-ЛПОНП, мелких Х-ЛПНП, Х-ЛППП и рамнатных хиломикронов, а также неэнзиматическое гликозилирование аполипопротеинов; накопление липопротеина(a). В целом, именно гиперглицеридемия, повышение Х-ЛПОНП, снижение Х-ЛПВП и неэнзиматическое гликозилирование аполипопротеинов (из-за избытка глюкозы в крови) — главные факторы риска атеросклероза при сахарном диабете. Неэнзиматическое глозилирование аполипопротеинов приводит к тому, что липопротеины, связанные с холестерином становятся «модифицированными», что индуцирует воспалительный процесс, ведущий к эндотелиальной дисфункции, которая и является основным фактором атеросклероза. Терапия, направленная на поддержание нормального уровня глюкозы позволяет предупредить или уменьшить риск атеросклероза и снизить тяжесть дислипопротеинемии.
Болезни почек и триглицериды При нефротическом синдроме из-за усиленного синтеза холестерина в печени повышены уровни Х-ЛПНП и Х-ЛПОНП. Уровень Х-ЛПНП обратно пропорционален концентрации альбумина в плазме. Повышение Х-ЛПНП и Х-ЛПОНП сопровождается гипертриглицеридемией (из-за накопления Х-ЛПОНП, Х-ЛППП и остаточных компонентов хиломикронов) и значительным снижением Х-ЛПВП. При болезнях почек также повышается уровень липопротеина(a). Отметим также, что гипотироидизм тоже повышает триглицериды и так же, как и этанол, — непрямым образом, за счет снижения активности рецептора Х-ЛПНП.
4. Разные уровни триглицеридов – разные цели терапии.
4..1. При умеренно повышенных триглицеридах – понижение атерогенных липопротеинов. Согласно практике, принятой в США, при терапии пациентов с гипертриглицеридемиями первой целью должно быть понижение Х-ЛПНП, а второй – всех остальных «атерогенных» холестеринов, т.е., не связанных с ЛПВП. В целом, «не Х-ЛПВП» или «атерогенные» холестерины это: общий холестерин минус Х-ЛПВП. Этот удобный единый показатель свидетельствует об уровне всех атерогенных липопротеинов (Х-ЛПНП, Х-ЛПОНП и рамнатных липопротеинов).
4.2. При высоких триглицеридах — срочное снижение триглицеридов. У пациентов с уровнем триглицеридов от 1000 мг/дл (11,2 ммоль/л) и выше – высокий риск острого панкреатита. Терапия должна быть направлена на снижение уровня триглицеридов, и на изменение стиля жизни: снижение веса, на понижение потребления углеводов и алкоголя. Особенно хорошо уровни триглицеридов откликаются на изменение образа жизни, и лучше у мужчин, чем у женщин. Снижение веса уже на 4-5 кг снижает уровни триглицеридов. Весьма полезно понижение в диете доли углеводов. У тучных пациентов диета, еда, бедная углеводами, понижает триглицериды на 20-28%.
5 . Скрининг триглицеридемии. Согласно практике, принятой в США, проверке на уровни триглицеридов следует подвергать все взрослое население, начиная с 20 лет. При этом должна применяться т.н., «липидная панель», измерение 1)триглицеридов, 2) общего холестерина, концентраций 3) Х-ЛПНП и 4) Х-ЛПВП. Если риск атеросклероза низкий – тесты следует повторять каждые 5 лет. Лиц с множественными факторами риска атеросклероза следует проверять триглицериды следует чаще. Весьма рекомендуется, чтобы в течение 9 — 12 часов перед скринингом пациент не принимал пищи. У лиц с низким риском атеросклероза допускается проведение скрининга не натощак, но если результаты настораживают (Х-ЛПВП < 40 мг/дл или общий холестерин > 200мг /дл) повторные измерения проводят натощак. Пациентов у которых в наличии два и более факторов риска всегда надо проверять натощак. Результаты измерения «липидной панели» могут искажаться: острыми заболеваниями, инфекциями, несчастными случаями (сопряженными с нарушениями цереброваскулярной системы), травмами, хирургическими операциями, беременностью, изменениями диеты, потерей веса.
И в заключение, еще раз подчеркнем, измерять триглицериды необходимо потому, что для этого есть три причины, а именно: повышенные уровни триглицеридов это: 1) маркер атерогенных липопротеинов; 2) маркер метаболического синдрома и, 3) крайне высокие уровни триглицеридов – фактор риска панкреатитов.
Литература: Мари Р, Греннер Д, Мейес П, Родуэлл В. Биохимия человека. В 2-х т. Т.1. Пер.с англ. – М.: Мир, 2004.- 381 с., ил. Лабораторная диагностика. Под ред. В.В. Долгова и О. П. Шевченко. — М.: Издательство «Реафарм,» 2005, 440 с. Dunbar RL, Rader DJ, Demystifying triglycerides: A practical approach for the clinician Cleveland Clinic J Med 2005, 5, N 8, 661-668. Nash DT, Cardiovascular risk beyond LDL-C levels. Other lipids are performers in cholesterol story. Postgrad Med. 2004; 116 (3): 11-15. Ozturk IC , Killeen AA, An Overview of Genetic Factors Influencing Plasma Lipid Levels and Coronary Artery Disease Risk Arch Pathol Lab Med. 1999; 123:1219–1222