Когда нужно сдавать анализ Холестерин-ЛПОНП (в том числе триглицериды)?
- Оценка обмена липидов в организме;
- Высокий показатель общего холестерина в крови (при отсутствии результатов липидограммы);
- Оценка риска развития заболеваний сердца и сосудов, ассоциированных с атеросклерозом, ожирением и/или сахарным диабетом 2-го типа;
- Прием лекарственных препаратов, нарушающих обмен жиров в организме;
- Динамическое наблюдение за пациентами, которые получают гиполипидемическую терапию (препараты, снижающие концентрацию холестерина в крови).
Референсные значения:
Единицы измерения: в ЦЭЛТе -ммоль/л, альтернативные единицы мг/100 мл; мг/дл;
коэффициенты пересчета: мг/дл х 0,0259 = ммоль/л
Референсные значения: 0,26 -1,04 ммоль/л
Причины повышения показателя:
- Обменные заболевания наследственные и приобретенные.
- Нарушения липидного обмена вследствие болезней печени и почек, ожирения, эндокринных нарушений, злоупотребления алкоголем, сахарного диабета.
- Аутоимунные заболевания.
- Третий триместр беременности.
Причины снижения показателя:
- Наследственный сниженный уровень холестерина.
- При серьезных заболеваниях печени.
- Онкология.
- Гипертиреоз.
- Артриты, артрозы.
- Дефицит витаминов В или фолиевой кислоты.
- Ожоги.
- Период острых инфекционных заболеваний.
- ХОБЛ.
Подробное описание исследования
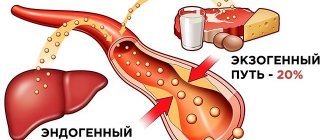
Холестерин (ХС, холестерол) — стероидное органическое соединение, которое содержится в каждой клетке организма человека. Холестерин является структурным компонентом клеточных мембран. Также из него образуются гормоны, желчные кислоты и витамин D. Большинство молекул ХС синтезируется в печени (>50% от общего количества), оставшаяся часть поступает в организм в составе жиров животного происхождения (мясная и молочная продукция).
Холестерин является жирорастворимой молекулой, поэтому не может самостоятельно циркулировать в крови. В связи с этим его транспорт осуществляется в составе оболочки специфических белков — липопротеинов (ЛП, липопротеидов). Это сложные протеины, которые содержат в своем составе липидные соединения, включая ХС. Липопротеины подразделяются на несколько подтипов по плотности:
- ЛПВП — липопротеины высокой плотности;
- ЛПНП — липопротеины низкой плотности;
- ЛПОНП — липопротеины очень низкой плотности;
- ЛППП — липопротеины промежуточной плотности;
- Хиломикроны.
Данное лабораторное исследование оценивает в крови концентрацию холестерина ЛПОНП и триглицеридов (ТГ). ТГ являются резервными жировыми молекулами, которые используются организмом в качестве энергетического запаса при голодании, избыточной физической активности и других ситуациях.
ЛПОНП образуются в клетках печени и являются основными ЛП, которые транспортируют триглицериды в крови, 55% от их общей массы составляют именно ТГ. Уровень холестерина в составе ЛПОНП составляет порядка 7%.
Поступая в кровоток, ЛПОНП постепенно теряют триглицериды в своем составе и последовательно преобразуются в ЛППП и в ЛПНП («плохой холестерин»). Последний является ключевым липопротеином, который транспортирует холестерин в крови.
Концентрацию ЛПОНП и ТГ в крови могут повышать множество факторов. К ним можно отнести: диету с большим количеством жиров, злоупотребление алкоголем, низкую физическую активность, избыточный вес или ожирение, наследственную предрасположенность к высокому уровню холестерина и/или триглицеридов.
Исследование уровней ЛПОНП и триглицеридов позволяет оценить метаболизм липидов (жиров) и холестерина в организме. На основании этих показателей лечащий врач может судить о риске развития различных заболеваний — артериальной гипертонии, инфаркта миокарда, ишемического инсульта, атеросклероза, ожирения, сахарного диабета, — а также подобрать оптимальный план профилактики и лечения данных патологий.
Наилучшим материалом для определения концентрации исследуемых органических соединений является венозная кровь. Для данного лабораторного анализа используется капиллярная кровь (из пальца). Показаниями для такого метода диагностики могут быть:
- Ожоги с большой площадью;
- Мелкие или труднодоступные вены;
- Чрезмерное ожирение;
- Доказанная склонность к тромбообразованию в венозных сосудах;
- Возраст до 7-ми лет.
При отсутствии вышеуказанных состояний настоятельно рекомендуется исследовать показатели ЛПОНП и ТГ в венозной крови.
Значение анализа
ЛПОНП – это достаточно агрессивный вид холестерола. Это значит, что при превышении нормы, он может откладываться на стенках сосудов, образовывая атеросклеротические бляшки. Они, в свою очередь, приводят к различным заболеваниям сосудов, повышают риски инсульта и инфаркта.
Холестерол производится в организме человека в достаточном количестве – это происходит в печени. Дополнительно его можно получить с пищей – его много в мясных продуктах и жирных молочных. Уровень холестерола и липопротеидов всех типов также зависит от наследственной предрасположенности.
В норме ЛПОНП поступает в плазму крови из печени в небольшом количестве. Его должно быть столько, сколько нужно для транспорта триглицеридов (это еще одна функция ЛПОНП). Через 10-12 часов ЛПОНП исчезают или превращаются в другие типы липопротеидов.
Если по каким-то причинам повышается концентрация ЛПОНП, то возрастает риск развития атеросклероза, сахарного диабета, болезней почек.
Читать полностью
Холестерол липопротеидов очень низкой плотности — 400 руб.
Срочный анализ — 800 руб.
Сроки выполнения
Обычный – 1 день.
Срочный – 1,5 — 2 часа.
Взятие крови из вены оплачивается отдельно — 300 руб.
(При единовременном выполнении нескольких анализов, услуга по сбору биоматериала оплачивается однократно)
Показания к исследованию
- В рамках диагностики заболеваний, связанных с нарушением обмена жиров.
- Для оценки рисков и скрининга текущего состояния сердечно-сосудистой системы.
- В рамках профилактических обследований в зрелом возрасте.
Материал для анализа
Сыворотка крови.
Подготовка к исследованию
- Строго после длительного ночного голодания, натощак.
- Важно избегать физических и эмоциональных нагрузок за некоторое время до исследования.
- Категорически исключен прием алкоголя.
Важные замечания
Материал для исследования Капиллярная кровь.
Дети до 7-ми лет: венозная кровь/капиллярная кровь (по особым показаниям). Дети старше 7-ми лет и взрослые: венозная кровь. Взятие капиллярной крови для исследования проводится только детям до 7-ми лет (по особым показаниям)! Согласно ГОСТ Р 53079.4-2008, показания к взятию капиллярной крови возможны: у новорожденных, у пациентов с очень мелкими или труднодоступными венами, при ожогах большой площади, выраженном ожирении пациента.
Общие сведения
Количество ЛПОНП служит показателем уровня вредного холестерола и липидного обмена. Избыточный холестерин откладывается на стенках сосудов. Сначала на них образуется налет, а со временем формируются бляшки. Переизбыток холестерина также может оказывать негативное влияние на транспорт триглицеридов. Результаты тест оцениваются с учетом клинической картины и данных других исследований.
Холестерол относится к веществам, без которых организм не может нормально функционировать. В то же время, его переизбыток опасен для здоровья. Это вещество необходимо для построения мембран клеток, синтеза некоторых гормонов, образования жирных кислот. Недостаток холестерина ведет к нарушению этих процессов. Необходимый для жизнедеятельности организма холестерин вырабатывается печенью. Также это вещество усваивается из продуктов питания. Повышение его уровня наблюдается, если человек постоянно употребляет в пищу слушком много животных жиров, а также при наличии наследственной предрасположенности.
Использованная литература
- Francois, M., Baigent, C., Catapano, A. etal. 2021 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk, 2021. — Vol. 41(1). — P. 111-188.
- Arthur, C., John, E. Physiology Review, 2015.
- Северин, Е.С., Алейникова, Т.Л., Осипов, Е.В. и др. — М.: ООО «Медицинское информационное агентство», 2008. — 364 с.
- Kumar, V., Abbas, A., Fausto, N. et al. Robbins and Cotran Pathologic Basis of Disease, 2014. — 1464 p.
Показания к исследованию
Периодически сдавать липидограмму рекомендуется всем взрослым людям. Это дает возможность своевременно выявить нарушения и принять необходимые меры. Период между исследованиями должен составлять не более 5-ти лет. В ряде случаев проходить обследование рекомендуется чаще. Сдавать анализ крови на ЛПОНП-холестерин рекомендуется ежегодно или несколько раз в год, если пациент входит в группу риска по появлению патологий сосудов и сердца. Риск их развития повышен у курильщиков, пациентов, страдающих повышенным АД, диабетом, увеличивается с возрастом, Измерение показателей может проводиться напрямую или выполняться расчетным методом.
Комплексы с этим исследованием
Липидограмма. Диагностика атеросклероза Анализ патологий липидного обмена и риска заболеваний сердца и сосудов 1 500 ₽ Состав
Фитнес-мониторинг Обследование для выбора физнагрузки и мониторинга состояния организма 6 890 ₽ Состав
Метаболический профиль 6 010 ₽ Состав
В ДРУГИХ КОМПЛЕКСАХ
- Расширенная антивозрастная диагностика в постменопаузе 29 710 ₽
- Расширенная женская антивозрастная диагностика 29 130 ₽
- Расширенная мужская антивозрастная диагностика 34 230 ₽
Гиперлипопротеинемия — симптомы и лечение
Диета
Если у пациента нет симптомов, то лечение начинают со специальной диеты. Коррекция питания позволяет уменьшить уровень холестерина на 5–10 %.
Рекомендовано:
- Меньше есть жиров животного происхождения (до 30 % от суточной калорийности).
- Включить в рацион растительные масла: подсолнечное, оливковое и хлопковое (до 25–30 мг в сутки). Они являются источником полиненасыщенных жирных кислот, которые нормализуют обмен холестерина.
- Есть меньше продуктов, богатых холестерином: печени, почек, мозгов, жирных сортов мяса, желтков яиц, майонеза, жирных соусов.
- Мясо не жарить, а отваривать, но исключить сильно наваристые бульоны.
- Есть не более 40–50 г сахара в день, ограничить потребление конфет, тортов, выпечки, сладких напитков и фруктовых нектаров. Избыток сахара способствует развитию атеросклероза.
- 1–2 раза в неделю пить свежевыжатые соки из яблок, апельсинов и моркови.
- Не увлекаться крепким чаем и кофе, так как они могут повышать артериальное давление, вызывать сердцебиения и бессонницу.
- Есть не более 3–5 г соли в сутки.
- Есть больше овощей, фруктов, круп (особенно геркулеса) и изделий из муки грубого помола.
- Два раза в неделю есть рыбу, готовя её на пару или на гриле.
- Салаты заправлять оливковым маслом, лимонным соком, травами и специями [3].
Важно помнить, что холестерин не только поступает извне, но и образуется в организме. Поэтому полностью отказываться от продуктов, содержащих жиры, не стоит.
Медикаментозное лечение
При сердечно-сосудистых заболеваниях, сахарном диабете, хронической болезни почек и высоком риске по шкале SCORE показан приём препаратов, снижающих холестерин. Однако в ряде случаев пациентам даже с умеренным риском может потребоваться медикаментозная терапия. Она поможет уменьшить вероятность развития атеросклероза.
Для коррекции уровня атерогенных липидов препараты принимают длительно, чаще всего пожизненно. При снижении уровня ЛПНП риск возникновения сердечно-сосудистых заболеваний уменьшается на 30–40 % [9].
Группы препаратов для лечения гиперлипопротеинемии:
- статины;
- фибраты;
- ингибиторы всасывания холестерина в кишечнике;
- секвестранты желчных кислот;
- ингибиторы фермента PCSK9;
- n-3 жирные кислоты [8].
Статины
Статины (Аторвастатин, Розувастатин, Питавастатин) — это наиболее эффективные средства для снижения холестерина. Они блокируют фермент, который участвует в его образовании и тем самым подавляет выработку холестерина в печени. Статины снижают содержание липопротеинов низкой плотности (ЛПНП) и триглицеридов (ТГ).
Статины предотвращают развитие атеросклероза коронарных и церебральных артерий, а при длительном приёме уменьшают размер бляшек в сосудах. Эти препараты необходимы пациентам с гиперлипопротеинемией и атеросклерозом для профилактики инфаркта миокарда и инсульта.
Перед тем, как начать принимать статины, необходимо определить липидный профиль, а также проверить состояние печени по содержанию в крови печёночных ферментов (АСАТ, АЛАТ). Статины применяют в безопасных дозировках до достижения целевых уровней ЛПНП. Дозировка зависит от кардиоваскулярного риска пациента.
Для оценки безопасности и эффективности назначенной дозы через месяц после начала приёма необходимо повторно провести анализы на липидный профиль, АСАТ и АЛАТ. Эффект проявляется в течение первой недели от начала лечения. Через две недели он составляет 90 % от максимального действия. Наибольший эффект достигается к четвёртой неделе и затем остаётся постоянным.
Если целевой уровень ЛПНП достигнут и препарат не влияет отрицательно на печень, то статин в данной дозировке применяют длительно. Липидный профиль, АСАТ и АЛАТ контролируют через каждые 3–6 месяцев. При повышении печёночных ферментов выше трёх норм препарат перестают применять.
Целевые уровни при снижении ЛПНП зависят от кардиоваскулярного риска [7].
| Кардиоваскулярный риск | Снижение ЛПНП |
| Высокий | ≥ 50 % от исходного уровня до 1,4 ммоль/л |
| Умеренный | 2,6 ммоль/л |
| Низкий | 3,0 ммоль/л |
Помимо снижения холестерина, статины положительно влияют на состояние внутренней оболочки артерий, стабилизируют атеросклеротические бляшки и улучшают текучесть крови.
Статины обычно хорошо переносятся, но у некоторых пациентов возникают побочные эффекты, например боль в мышцах. Принимать препараты следует под постоянным контролем врача, вовремя корректировать их дозу или использовать в комбинации с другими лекарствами.
Фибраты
Фибраты (Фенофибрат) стимулируют активность фермента липопротеинлипазы и тем самым ускоряют распад липопротеинов. Они снижают не только холестерин, но и триглицериды (ТГ). Это препараты выбора у больных с сахарным диабетом, у которых чаще всего повышены ТГ.
Ингибиторы всасывания холестерина в кишечнике
Ингибиторы всасывания холестерина (Эзетимиб) используются как терапия второй линии в комбинации со статинами. Их назначают, если не удалось снизить уровень липопротеинов до целевых показателей, а также при невозможности принимать статины [5].
Секвестранты желчных кислот
Секвестранты (Холестирамин, Колестипол)—ионообменные смолы, которые не дают желчным кислотам всасываться в кишечнике. Истощение запасов этих кислот активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
Приём препаратов данной группы часто вызывает побочные эффекты: метеоризм, задержку стула, тошноту, боль или дискомфорт в верхнем отделе живота, что ограничивает их применение.
Моноклональные антитела
Ингибиторы PCSK9 (Алирокумаб, Эволокумаб) — моноклональные антитела, которые связываются с рецепторами ЛПНП в печени и стимулируют распад липопротеинов. Они вводятся подкожно, обычно 1 раз в 2 недели или 1 раз в месяц в зависимости от препарата. Назначаются пациентам с очень высоким риском сердечно-сосудистых заболеваний и при невозможности принимать статины [7].
N-3 жирные кислоты
Для снижения уровня триглицеридов и липопротеинов (особенно ЛПОНП) можно принимать эйкозапентаеновую и докозагексаеновую кислоты. Точную дозировку определяет врач [8].
Гиполипидемическую терапию важно назначать вовремя, чтобы предотвратить развитие атеросклероза и его осложнений.