Причины заболевания
Причиной этого являются клинические проявления: болит в тех местах, которые не имеют никакого отношения к паращитовидным железам.
Паращитовидные железы расположены около щитовидной железы, их обычно бывает четыре. Отвечают они за обмен кальция. Железы вырабатывают паратиреоидный гормон (паратгормон, ПТГ), чья задача поставлять в кровь кальций.
Работу паращитовидных желёз ограничивает витамин Д. С возрастом он усваивается всё хуже, следовательно, и контроль ухудшается. Получив полную свободу действий, паращитовидная железа начинает увеличивать уровень кальция в крови.
Гиперпаратиреоз
Заболевание гиперпаратиреозом — проблема № 3 в эндокринологии, после патологии щитовидной железы и сахарного диабета, основной «виновник» гиперкальциемии, который приводит к поражениям костной, мочевыводящей, сердечно-сосудистой систем, ЖКТ и прочих органов/тканей.В большинстве случаев этот недуг имеет мягкую форму течения с маловыраженными симптомами, поэтому не так просто обнаруживается — необходима тщательная диагностика.
Базовая роль паратгормона, выделяемого паращитовидными железами, выражается в стабилизации постоянного содержания кальция в крови, что претворяется в действительность влиянием паратгормона на костную ткань, кишечник и почки, от работы которых зависит обмен кальция в организме. Известно, что костная ткань — основное депо кальция, в ней содержится 99% этого макроэлемента, а функционал кишечника и почек обеспечивает мощность всасывания и выведения его из организма.
Уровень кальция в крови регулирует продуцирование паратгормона по типу отрицательной связи с участием рецепторов, чувствительных к кальцию, в клетках паращитовидной железы.
Классификация гиперпаратиреоза
Медицина выделила следующие виды гиперпаратиреоза:
- Первичный гиперпаратиреоз возникает на фоне повышенной выработки паратгормона, что обуславливает увеличение размеров паращитовидной железы (в 15-20% случаев) или рост аденомы в ней (в 80-85% случаев). Также он выражается или формированием множественной аденомы (в 4-5% случаев), или образованием карциномы и множественной эндокринной неоплазии (в 1-3% случаев). К этой же форме относят патологию, зависящую в значительно мере от генетической предрасположенности к заболеваниям эндокринной системы. Первичным гиперпаратиреозом в два раза чаще болеют женщины (а в период постменопаузы — в пять раз чаще), чем мужчины, в возрасте от 20 до 70 лет, апогей заболеваемости — 40-60 лет на фоне большого количества недообследованности населения.
- Вторичный гиперпаратиреоз обычно развивается в связи с дефицитом кальция в организме, а также может возникнуть от недостатка витамина D.В итоге паращитовидная железа начинает усиленно вырабатывать паратгормон, стараясь компенсировать их нехватку. Кроме того, к дефициту кальция в организме приводят нарушения в работе ЖКТ, который отвечает за всасываемость кальция и витамина D в кровь.
- Третичный гиперпаратиреоз — отклонение, развивающееся по причине автономного функционирования аденомы паращитовидной железы при продолжительном течении вторичного гиперпаратиреоза.
- Псевдогиперпаратиреоз развивается в результате чрезмерного продуцирования паратгормона эктопическими новообразованиями.
По клиническим проявлениям гиперпаратиреоз делят на две формы:
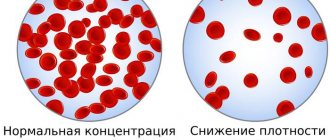
- Мягкую, объединившую немалое количество малосимптомных и асимптомных видов заболевания, отличающихся повышенным уровнем паратгормона и кальция, не имеющую при этом четко выраженной клиники. Только иногда встречаются слабость, утомляемость, ослабление памяти, периодические боли в суставах и костях, снижение плотности костной ткани, что увеличивает риск переломов при минимуме неосторожных действий, хондрокальциноз (изменения в суставах) и прочее.
- Манифестную, подразделяемую на костную, висцеральную с явным поражением почек при первичном гиперпаратиреозе (в 60%) и смешанную (совмещенную с раком щитовидной железы), причем висцеральные разлады встречаются в 65% случаев.
Осложнения гиперпаратиреоза
Угрожающее жизни пациента осложнение гиперпаратиреоза —гиперкальциемический криз, развивающийся при достижении повышенного уровня общего кальция в сыворотке крови>3,6 ммоль/л (>14 мг%) и пониженного содержания фосфора.
Наиболее часто причиной криза служит первичный гиперпаратиреоз, течение которого обусловлено высокой гиперкальциемией. Другой причиной может явиться злокачественная опухоль с секретом ПТГ-связанного протеина и тяжёлая интоксикация витамином D.
В основе криза лежит увеличение секреции ПТГ или ПТГ-связанного протеина, в результате чего резко усиливается разрушение/размягчение костной ткани и выведение из неё кальция, увеличивается обратное поглощения кальция почками и наблюдается быстрое нарастание концентрации кальция в сыворотке крови.
Для гиперкальциемического криза характерны:
- внезапное тяжёлое состояние пациента;
- отсутствие аппетита, отказ от еды, тошнота, непрерывная рвота, разлад дефекации, сильная мышечная слабость, боли в суставах, мышцах, брадикардия;
- повышенное мочеотделение, неутолимая жажда, позднее — уменьшение количества суточной мочи;
- температура тела до 40 градусов;
- резкие спазмы в животе могут привести к разрыву слизистой, прободению язвы;
- симптомы почечной недостаточности вплоть до уремической комы;
- вялость, апатия, сонливость, оцепенение, утрата произвольной деятельности наряду с сохранением рефлексов, потеря памяти, психические нарушения (галлюцинации, бред,судороги);
- сердечная недостаточность, коллапс, отек легких, кома и летальный исход при отсутствии лечения.
Гиперкальциемический криз могут спровоцировать:
- неожиданный аномальный перелом;
- инфекционные заражения;
- отравления;
- беременность;
- диета, перенасыщенная кальцием;
- лечение антацидными и ощелачивающими препаратами.
Прогноз гиперпаратиреоза
Эпилог заболевания обусловлен его причинами и своевременностью предпринятого лечения, естественно, что благоприятным он будет при вовремя проведенной диагностике и терапии. Отсутствие очевидных разрушений костно-мышечной системы предполагает полное восстановление после гиперпаратиреоза.
Радикальная хирургическая терапия в несомненном преимуществе случаев повышает качество жизни пациентов, приводит к регрессу костных и висцеральный разрушений.
Поражение почек делает невозможным стойкую ремиссию без хирургического лечения.
Прогнозировать завершение гиперкальциемическогокриза можно, исходя из неотложных и эффективных мер при его терапии.
Необходимо учитывать, что развитие сильных поражений почек и костной ткани, существенно снижают надежды на полное выздоровление.
Профилактика гиперпаратиреоза
Чтобы не возник гиперпаратиреоз, необходимо периодически исследовать кровь на содержание кальция, паратгормона, особенно при наличии сбоев в работе эндокринной системы, стараться постоянно поддерживать достаточную для организма насыщенность кальцием, витамином D, находясь под наблюдением врача-эндокринолога.
Нервная система
Споры о влиянии избыточного уровня кальция в крови на функцию нервной системы ведутся до сих пор.
С одной стороны, у пациентов с гиперпаратиреозом выявляется и слабость, и перепады настроения, и повышенная утомляемость, которые значительно снижаются после нормализации уровня кальция и паратгормона.
С другой стороны, симптомы слишком неспецифические, чтобы их связывать непосредственно с паратгормоном.
Cами паращитовидные железы увеличиваются в размере, и их часто может заметить врач УЗИ при обследовании щитовидной железы.
Гипопаратиреоз
Симптомы и последствия
Главная клиническая деталь заболевания – пациент страдает судорогами. В его организме усиливается мышечная, нервная возбудимость из-за дефицита паратгормона. На этом фоне наблюдаются мощные мышечные сокращения, при которых пациент ощущает сильные боли. Данный признак именуется в медицине «тетанический».
Перед судорогами у больного могут наблюдаться скованность мышечной ткани, онемение, ощущение «мурашек» в зоне верхней губы, пальцев рук и нижних конечностей, похолодание и покалывание. Затем возникают сами судороги, и, как правило, они имеют симметричный характер, то есть с обеих сторон. Сначала рефлексируют мышцы рук, далее ножные. В редких случаях спазмируют лицевые мышцы внутренних органов и тела.
- Из-за судорог у больного формируются характерные признаки со стороны вовлеченных зон и органов, проявляемых спазмом мышечной ткани:
- Конечностей верхних и нижних – в основном нарушаются функции зон сгибания. Во время спазма руки согнуты в области локтя и запястья, они прижаты к телу.
- Лицевые признаки – сжимается челюсть, уголки рта опущены, брови сдвинуты и веки полуопущены.
- Сердце – резкие боли в области главного органа, ощущение давления.
- Туловище больного – тело обретает выгнутую форму из-за выгибания назад.
- Межреберные мышцы, шея, живот и диафрагма — проблемы с дыханием, спазмы бронхиальной системы, одышка, чувство сдавленности грудной клетки.
- Желудок, кишечник и пищевод – нарушаются глотательные рефлексы, возникает колика кишечная, запоры.
- Мочеполовая система – наблюдается анурия, отсутствует мочеиспускание.
- При легкой форме гипопаратиреоза судороги возникают 1-2 раза в течение недели, сопровождаются болезненными ощущениями. Длительность спазмов – несколько минут.
- Тяжелая форма – мучают больного несколько раз в сутки и могут длиться до нескольких часов. Возникают как спонтанно, так и могут быть вызванными раздражителями с внешней стороны – удар током, стресс, боли, травмы и т. д.
Спазм мышечной структуры нередко сопровождается бледностью кожных покровов, учащенным сердцебиением, резкими скачками давления, расстройствами в ЖКТ – рвота, понос. В тяжелых случаях больной может потерять сознание.
Нарушения в вегетатике – наблюдается:
- чрезмерное потоотделение;
- обмороки;
- головокружение.
Больного сопровождают:
- шумы в ушах, их заложенность, временная потеря слуха;
- нарушение концентрации памяти;
- проблемы со зрением, сумеречное зрение.
Нарушается сердечная деятельность, повышается чувствительность к резким звукам, громким разговорам, музыке. Из вкусовых – человек слишком восприимчив к кислым, сладким и острым блюдам. Сбивается терморегуляция – больному или слишком, жарко или возникает озноб.
Последствия
Если в организме присутствует дефицит кальция на протяжении длительного времени, то возникают проблемы с психикой человека, его памятью. Развивается бессонница, раздражительность, неврозы, эмоциональные срывы, депрессия, тоска, снижаются интеллектуальные способности.
При хроническом течении болезни формируются и трофические патологии:
- сухость и шелушение кожи;
- изменения в пигментации кожного покрова;
- ломкость и деформация ногтевой пластины;
- формирование везикул;
- грибковые заболевания;
- экземы;
- выпадение волос, облысение, ранняя седина.
У детей при гипопаратиреозе неправильно формируются зубы, наблюдается гипоплазия зубной эмали, развитие кариеса и отставание в росте.
Длительное течение заболевания приводит к формированию катаракты, при котором происходит помутнение глазного хрусталика, снижение остроты зрения и развитие слепоты. Латентное (скрытое) течение выявляется спазмами мышечной структуры, частыми вирусными, грибковыми и бактериальными инфекциями, авитаминозом и интоксикациями.
Резкое и мощное снижение уровня кальция в крови приводит к тетании — гипокальциемической коме. Приступы судорог возникают внезапно и самопроизвольно из-за внешних раздражителей – акустических, механических или гипервентиляции дыхательных каналов.
Использованная литература
1. Киселева, Н.Г. Диагностика остеопороза в детском возрасте. // Н.Г. Киселева, Т.Е. Таранушенко, Н.К. Голубенко. – Медицинский совет, 2021. – С.186-193. 2. Лысенко, И.М. Заболевания паращитовидных желез. Гиперпаратиреоз и гипопаратиреоз. – Охрана материнства и детства, 2012. – С. 60-67. 3. Leder, B. Parathyroid hormone and parathyroid hormone-related protein analogs in osteoporosis therapy. Current osteoporosis reports, 2021. – Vol.15(2). – P.110-119. Doi: 10.1007/s11914-017-0353-4. 4. Клинические рекомендации «Первичный гиперпаратиреоз» / утв. Министерством Здравоохранения РФ, 2021. – URL: https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/kr88.pdf.