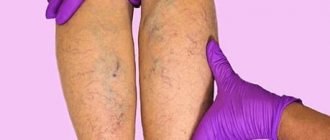
Важность показаний густоты крови при варикозе
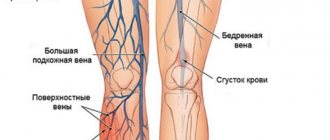
Густая кровь при варикозе достаточно частое явление. Длительное нахождение на ногах, тяжелые физические нагрузки, лишний вес и беременность являются основными причинами развития варикозного расширения вен. Кровяные тельца замедляют свою циркуляцию, для их разжижения и перекачки требуется больше мощности, что негативно влияет на общее состояние сосудов. После постановки точного диагноза врач прописывает определенные препараты, которые будут улучшать микроциркуляцию и нормализуют отток лимфы. Также медикаменты поддерживают нормальный гемостаз в организме больного, уменьшают свертываемость крови и разрушают тромбы.
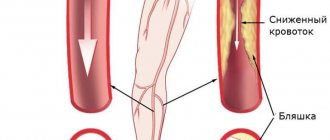
Вязкая густая кровь не может своевременно снабжать все ткани и органы кислородом и другими полезными веществами. Это приводит к онемению нижних конечностей, гипоксии и активному развитию варикозной болезни. Налипание тромбоцитов на стенки вен мешают нормальному кровотоку. Чтобы избежать отрыва тромба и летального исхода в результате тромбоэмболии легочной артерии, необходимо принимать препараты для разжижения кровяных сгустков.
Действие коагулянтов на состояние сосудов при варикозе
Научное название препаратов для разжижения крови – антикоагулянты. Они не избавляют от причины заболевания, но эффективно снимают симптоматику, оказывают укрепляющее действие на стенки сосудов, блокируют прогрессирующее развитие варикоза. Любое лекарственное средство из данной фармакологической группы принимается строго по назначению врача-флеболога после подробной УЗИ-диагностики.
Антикоагулянты показаны при следующих заболеваниях:
- Тромбоз венозных сосудов;
- Тромбоз артерий;
- Легочная эмболия;
- Иные сердечно-сосудистые заболевания, связанные с образование кровяных сгустков.
Активными компонентами кроверазжижающих препаратов могут быть синтетические или полусинтетические вещества на основе природных стимуляторов. Наиболее эффективными являются диосмин, гепарин, троксерутин, рутин, эсцин и гесперидин. Каждый из них стабилизирует состояние сосудов при варикозе, снижает ломкость капилляров и препятствует образованию тромбов.
Противопоказания приема антикоагулянтов и антиагрегантов
Как и любые лекарственные препараты, антикоагулянты имеют ряд противопоказаний, которые необходимо внимательно изучить перед началом приема таблеток.
- Индивидуальная непереносимость основных компонентов лекарственного средства;
- Низкая свертываемость крови;
- Наличие открытых ран или трофических язв;
- Флебит и геморрагический диабет;
- 1 триместр беременности;
- Гемофилия.
Облитерирующие заболевания артерий нижних конечностей
к.м.н Аникин А.И., к.м.н. В.В. Михальский, к.м.н. С.В. Горюнов, к.м.н. А.А. Ульянина. РГМУ
Хроническими облитерирующими заболеваниями артерий нижних конечностей (ХОЗАНК) страдает 2-3 % населения [1]. При этом примерно у половины больных имеются тяжелые степени ишемии. На актуальность проблемы лечения больных с критической ишемией (КИ) нижних конечностей, связанной с тромбоблитерирующими заболеваниями сосудов указывает тот факт, что ежегодно в развитых странах мира по поводу сосудистой патологии выполняется 1.2-22.0 ампутаций на 100 тыс. населения [1,2]. Эту операцию приходится выполнять примерно каждому четвертому пациенту с критической ишемией, причем в 10–40 % случаев, в сроки от 3 до 5 лет после возникновения первых симптомов заболевания…
- нозология
- консервативная терапия
- материалы и методы исследования
- результаты исследования
- клинический пример
- выводы
- литература
Среди нозологических форм ХОЗАНК ведущую роль имеет облитерирующий атеросклероз, на долю которого приходится до 80–90 % случаев. На отдельно взятые облитерирующий тромбангиит, облитерирующий эндартериит, неспецифический аорто-артериит и диабетическую макроангиопатию приходится не более 10–20 % [1,2,3].
Термин «критическая ишемия», впервые введен Jamieson et al. (1982). Его появление обусловлено драматизмом описанных событий и высоким риском потери конечности. Европейский Консенсус по критической ишемии (1992) сформулировал такое определение этому понятию: постоянная боль в покое, требующая обезболивания в течение двух и более недель, с лодыжечным индексом равным или меньшим 50 мм.рт.ст. и/или пальцевым давлением равным или меньшим 30 мм.рт.ст.; или трофическая язва, гангрена пальцев или гангрена стопы с таким же уровнем АД. Дополнительным инструментальным критерием КИ является транскутанное напряжение кислорода на стопе, которое должно составлять менее 30 мм.рт.ст. В отделении гнойной хирургии в основном концентрируются больные с критической ишемией конечностей в стадии гангренозно-некротических изменений.
Основным методом лечения облитерирующих заболеваний артерий, осложненных трофическими нарушениями нижних конечностей, у больных, которым не показаны реконструктивные операции на сосудах является медикаментозное лечение, а в более тяжелых случаях высокая ампутация.
Основными компонентами комплексной консервативнго лечения облитерирующих заболеваний артериальных сосудов являются:
1. Борьба с болью. 2. Коррекция реологических и гемокоагуляционных расстройств: а) умеренная нормоволемическая гемодилюция; б) антиагреганты (аспирин, тиклид, плавикс); в) низкомолекулярные гепарины (фраксипарин, фрагмин, клексан); г) дезагреганты ( пентоксифиллин, сермион и др.). 3. Антибиотикотерапия. Введение антибиотиков показано при любом деструктивном ишемическом процессе, будь то сухая гангрена, некроз или язва, так как при этом практически всегда имеется инфекционный компонент поражения мягких тканей, кровеносной и лимфатической системы конечности. Тем более антибиотики показаны при наличии лимфангоита и лимфаденита, серозного целлюлита, при возникновении других гнойных осложнений. Так же в целях профилактики таких осложнений применение антибиотиков оправдано при операциях по поводу «чистой» ишемии конечности. 4. Простагландины (вазапростан, алпростан). 5. Активаторы метаболизма (актовегин). 6. Местное лечение. 7. Физиотерапевтическое лечение.
Медикаментозное купирование ишемии наиболее эффективно при применении комплексной терапии с использованием гемореологически активных лекарственных средств, воздействующих на различные факторы свертываемости крови, препятствующие адгезии тромбоцитов и лейкоцитов и их повреждающему действию на ткани. Клинические исследования подтвердили в частности эффективность пентоксифиллина [4]. К действию петоксифиллина относят 1) снижение агрегации эритроцитов и тромбоцитов; 2) повышение деформируемости эритроцитов и лейкоцитов; 3) снижение активности лейкоцитов; 4) снижение адгезии клеток крови к эндотелию; 5) ингибирование продукции воспалительных цитокинов и кислородных радикалов; 6) увеличение в плазме уровня ЛПВП; 7) увеличение внутриклеточного цАМФ [5,6] ) Суточная дозировка должна быть 1200 мг, одновременно с внутривенным применением целесообразно назначение таблетированной формы препарата, это позволяет поддерживать концентрацию пентоксифиллина в крови. В последующем после завершения интенсивного этапа прием таблетированных форм препарата продолжается. В последние время стали более доступны синтетический аналог простогландина Е1 (вазапростан), а также антигипоксанты (актовегин 1000-2000 мг/сут) и антиоксиданты (мексидол). Следует отметить, что положительный эффект от консервативной терапии критической ишемии без реваскуляризации конечности носит временный характер.
Материалы и методы исследования.
В отделении гнойной хирургии ГКБ № 15 за 2007 – 2008 гг. комплексная медикаментозная терапия была проведена у 178 больных с критической ишемией.
Из них:
— с хроническими облитерирующими заболеваниями артерий – 87 больных (48,9 %), из них с 3 стадией заболевания (по классификации Фонтейна) – 23 больных (12,9 %), с 4 стадией – 64 (36%). — с нейроишемической формой диабетической стопы – 75 больных (42,1 %). Среди них с язвенными дефектами, классифицируемыми по Вагнеру: W1 – 4 больных (2,2 %), W2 – 15 (8,4 %), W3 – 32 (18 %), W4 – 24 (13,5 %). — c облитерирующим тромбангиитом 3 больных (1,7 %). — с синдромом Рейно – 2 больных (1,1 % ).
У 165 (92,7 %) из 178 больных имелись сопутствующие заболевания, причем у 41 (23 %) постинфарктный кардиосклероз. Контроль за эффективностью лечения осуществляли до и после окончания курса. Критериями оценки эффективности использования фармакопрепаратов в комплексном лечении больных с критической ишемией были динамика клинических показателей (частичное заживление трофических язв, исчезновение или уменьшение болей покоя, уменьшение или полный отказ от анальгетиков, увеличение расстояния безболевой ходьбы), а также изменение базального уровня микрокровотока и динамика изменений при проведении функциональных проб. Всем больным было выполнено транскутанное исследование напряжения кислорода в области стопы и голени (TcPO2) аппаратом ТСМ 400 (RADIOMETR), лазерная допплеровская флоуметрия (ЛДФ) аппаратом BLF-21 (TRANSONIC SYSTEMS).
Результаты исследования и их обсуждение
У 9 пациентов (5,1 %) с 4 ст. ишемии конечности, у 3 больных (1,7 %) с нейроишемической формой диабетической стопы стадией W1, у 5 (2,8 %) с W2 отмечено уменьшение язвенного дефекта. У 9 (5,1 %) переход из стадии W2 в W1, у 21 (11,8 %) из W3 в W2. После окончания курса терапии боль покоя исчезла у 41 больного (23 %) с ХОЗАНК, из них с 4 ст. – у 18 пациентов (10,1 %), с 3 ст. – у 23 (12,9 %). Уменьшение потребности в анальгетиках было выявлено в 103 случаях (57,9 %), 27 больных (15,6 %) полностью отказались от их приема. Болевой синдром прежней интенсивности после курса пентоксифиллина в дозе 1200 мг/сут сохранялся у 48 пациентов (27 %).
Нами было подтверждено положительное влияние комплексной консервативной терапии на тяжесть ишемии проведением транскутанного исследования напряжения кислорода в области стопы и голени (TcPO2) и лазерной допплеровской флоуметрией (ЛДФ) до и после лечения. У 107 пациентов (60,1 %) после купирования ишемии конечности отмечалось повышение базального уровня ТсРО2 на 10,6+1,7 мм.рт.ст., а ортостатической пробы на 13,4+1,2 мм.рт.ст. (р < 0,05).
При благоприятном исходе коррекции ишемии показатели базального уровня ЛДФ повышались на 0,4+0,02 пф.ед., с увеличением прироста перфузии при проведении ортостатической пробы на 0,5+0,13 пф.ед. (р < 0,05). После купирования ишемии конечности нами выполнялись локальные операции на стопе. У 5 (2,8%) больных выполнены ХОГО стопы, у 40 (22,5 %) — выполнены ампутации и экзартикуляции пальцев стопы с резекцией головок плюсневых костей, а также некрэктомия. В результате лечения 9 (5,1%) больным с нейроишемической формой СДС после купирования ишемии конечности и выполненных локальных операций на стопе, были выполнены кожно-пластические операции.
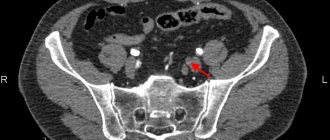
Клинический пример. Больной Т. 73 лет, поступил в экстренном порядке с жалобами на боли в области левой стопы, почернение пальцев левой стопы. Местно: левая стопа на ощупь прохладнее правой, пульсация в бедренном треугольнике слева сохранена, на подколенной артерии и на артериях стопы не определяется. Пальцы левой стопы с переходом на тыльную и подошвенную поверхность черного цвета.
Вид стопы больного Т. с нейроишемической формой СДС, гангреной пальцев левой стопы
Диагноз при поступлении — синдром диабетической стопы: нейроишемическая форма. Гангрена пальцев левой стопы. Сахарный диабет 2 типа инсулиннезависимый средней степени тяжести в стадии компенсации.
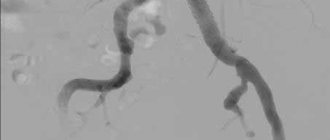
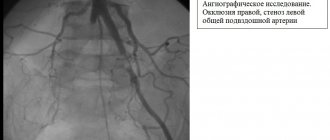
При УЗДГ и ангиографии артерий нижних конечностей выявлена окклюзия берцовых артерий слева, ЛПИ слева 0,32. При УЗДГ пальцевых артерий I пальца левой стопы кровоток не лоцировался. Базальный уровень ТсРО2 на стопе 28 мм.рт.ст. со снижением значений во время проведения ортостатической пробы до 19 мм.рт.ст (рис. 6). При ЛДФ базальный уровень тканевой перфузии на стопе 0,7 пф.ед., при проведении ортостатической пробы отмечался прирост перфузии до 1,8 пф.ед.. Учитывая данные комплексного исследования микроциркуляции и невозможность выполнения реконструктивной операции на артериях нижних конечностей, больному был проведен курс инфузионной сосудистой терапии (вначале пентоксифиллин 600 мг в сутки, затем вазапростан 30 мг/сут. в течение 10 дней). После исследования микрокровотока в динамике, показатели базального уровня ТсРО2 возросли до 37 мм.рт.ст., а ЛДФ до 1,1 пф.ед. Учитывая показатели микрокровотока на стопе, больному решено выполнить трансметатарзальную ампутацию левой стопы с сохранением подошвенного лоскута стопы. После очищения раны больному начато проведение лейкопластырного сведения краев раны. На 14 сутки больной выписан в удовлетворительном состоянии на амбулаторное наблюдение. Через 20 дней после выписки остаточная рана полностью зажила вторичным натяжением. Осмотрен через 10 месяцев после выписки. Рецидивов гангренозно-ишемического процесса в области левой стопы не отмечалось.
Результат лечения через 10 месяцев
Опорная функция стопы сохранена. Больной ходит в ортопедической обуви, обслуживает себя самостоятельно.
Выводы
Таким образом, в результате комплексной консервативной терапии использование в базисной терапии пентоксифиллина и вазапростана оказало положительное влияние на тяжелые расстройства микроциркуляци у 60,1 % пациентов. В свою очередь это позволило выполнить органосохраняющие операции у 45 больных (25,3 %) и кожно-пластические операции на стопе у 9 (5,1 %). Высокая ампутация конечности в общей сложности произведена 16 больным (9 %). Это в свою очередь создает благоприятные условия для выполнения реконструктивных, органосберегающих операций с сохранением опорной функции конечности, позволяет замедлить прогрессирование сосудистых нарушений.
Литература
1. Савельев В.С., Кошкин В.М. Критическая ишемия нижних конечностей //М. Медицина, 1997. – 160 с. 2. Клиническая хирургия (под редакцией В.С. Савельева и А.И. Кириенко) //М. ГЕОТАР. 2008. 3 т. 3. Клиническая ангиология (под редакцией А.В. Покровского) //М. Медицина. 2004. 2 т. 4. Ciufetti G., Santambrogio L., Lombardini R. Pentoxifylline inhibits free radical generation in call ischemia. // 16th World Congress of the International Union of Angiology. Abstract book. – Paris, 1992. – P. 324. 5. Karpov J., Panchenko E., Komarov A. Dusodril V.S. pentoxifyllin in patient with peripheral arterial occlusive disease.//17th World Congress of the International Union of Angiology. Abstract book. – London, 1995. – P. 316-317. 6. Kester R.C. Intravenons pentoxifylline treatment for chronic limb ischemia.// 17th World Congress of the International Union of Angiology. Abstract book. – London, 1995. – P. 316.
dr-anikin.ru
Лекарство для разжижения крови при варикозе
Разжижение крови – одна из важнейших задач при комплексном лечении варикозного расширения вен. При этом на каждой стадии развития заболевания стоит подбирать определенные препараты с большей долей содержания активного вещества. Кровяные сгустки на поврежденных участках вен создают опасную угрозу для нормального питания и функционирования жизненно важных органов. Поэтому лечение варикоза имеет наибольшую эффективность на первых этапах, когда поражение сосудов не приобрело необратимых последствий.
Лекарства для разжижения кровяных сгустков имеют 2 основных направления:
- Антикоагулянты – предотвращают образование фибриновых сгустков, подавляя активность белков.
- Антиагреганты – препараты, которые не позволяют кровеносным тельцам склеиваться друг с другом.
Также в комплекс медикаментозной терапии нужно включить венотоники, чтобы укрепить стенки сосудов, повысить их тонус и нормализовать кровоток в поврежденной вене.
Антикоагулянты
При варикозе вязкость кровяных телец имеет огромное значение. От этого показателя будет зависеть общее течение заболевания и возможные осложнения, связанные с образованием тромбов. После тщательного сбора анамнеза и проведения УЗИ-диагностики врач-флеболог может прописать препараты, препятствующие образованию кровяных сгустков – антикоагулянты. Они бывают двух видов:
- Прямого действия – нейтрализуют факторы риска избыточной свертываемости, способствует разжижению кровяных застоев. Выпускаются в форме инъекций или таблеток (гепарин).
- Непрямого действия – медленно уменьшают факторы свертываемости крови, лекарство имеет дозозависимый эффект, поэтому результаты можно наблюдать после курса приема медикамента. Представители данной группы средств – Аспирин и Варфарин.
Антиагреганты
Лекарственные средства данной группы способны хорошо разжижать венозную жидкость при варикозе, препятствуют «склеиванию» и «прилипанию» эритроцитов, улучшают проходимость сосудов. Для профилактики и лечения симптомов тромбофлебита чаще всего назначают следующие препараты:
- Аспирин – кроверазжижающие таблетки, относящиеся к группе нестероидных противовоспалительных средств. Отпускается без рецепта, доступен в каждой аптеке. Аспирин имеет много противопоказаний, поэтому принимать его нужно малыми дозами под четким контролем лечащего врача;
- Дипиридамол – лекарственное средство, способное разжижать сгустки и тормозить агрегацию тромбоцитов. По фармакологическим свойствам схож с аспирином, но менее опасен по противопоказаниям.
- Варфарин – медикамент для лечения и профилактики тромбозов и варикозного расширения вен с широкой областью применения. Является антагонистом витамина К, т.е. препятствует активному действию данного витамина.
Причины лекарственной мигрени
Лекарственная мигрень возникает при злоупотреблении обезболивающими, объясняет врач-невролог Клиники головной боли и вегетативных расстройств академика Александра Вейна, доцент кафедры нервных болезней МГМУ им. И.М. Сеченова Нина Латышева. Приём анальгетиков чаще двух раз в неделю вызывает привыкание. Сокращается срок действия таблетки. Человек принимает анальгетики чаще, попадает в зависимость.
Симптомы головной боли от обратного эффекта анальгетиков описала группа российских ученых из московского ФГБНУ «Научный центр неврологии» и ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова». Такая боль ежедневная, варьируется по интенсивности. Болевые ощущения усиливаются при физической или эмоциональной нагрузке и прекращении приема препаратов.
Причины мигрени выявить не всегда просто, а порой без полного обследования — невозможно.
Медики из немецкой Университетской больницы Эссена назвали чрезмерное употребление лекарств мировой проблемой: до 4% людей чрезмерно используют анальгетики и другие лекарственные средства для лечения мигрени и 1% жителей Европы, Северной Америки и Азии испытывают медикаментозную головную боль.
В России пациенты также сталкиваются с головной болью из-за лекарств. Немецкие ученые из Университета Бохума, Норвежского университета науки и техники и Российской академии наук обследовали 2725 взрослых в 35 городах и девяти селах России. О головной боли 15 раз в месяц и чаще заявили 213 (10,5%) респондентов, 145 из них (68,1%) злоупотребляли медикаментами.
Ученые Американской академии неврологии выяснили, за какое время происходит привыкание к лекарствам. Самым коротким период оказался для триптанов – 1,7 лет, для спорыньи — 2,7 лет, для анальгетиков — 4,8 лет. У пациентов, которые злоупотребляли спорыньями и анальгетиками, отмечалась ежедневная головная боль типа напряжения (ГБН), пациенты, которые принимали триптаны, описывали мигренеподобную головную боль или увеличение приступов мигрени.
Будьте осторожны к некоторым препаратам происходит привыкание.
Лечение медикаментозной головной боли
Медикаментозная головная боль проходит, если прекратить бесконтрольный прием обезболивающих средств. Ученые Датского центра головной боли исследовали пациентов с головной болью от переизбытка лекарств. Два месяца 216 испытуемых обходились без медикаментов, хотя до этого 8 пациентов злоупотребляли спорыньей, 12 — наркотиками, 43 — триптанами, 62 — болеутоляющими анальгетиками, и 90 — комбинированными анальгетиками. Спустя 60 дней у 144 пациентов (67%) уменьшилась частота головной боли.
Головная боль требует обследования и консультации врача. Грамотная терапия позволит безопасно купировать приступы.
Пройти тест по мигрени
Questionário ID-Migraine™ e o adequado diagnóstico da migrânea