Действие силы тяжести при смене положения тела заставляет систему кровообращения работать иначе. В доли секунды в нижние конечности приливает до 800 мл крови, а венозный возврат к сердцу, сердечный выброс и кровенаполнение сердечных полостей уменьшаются. Если сердечно-сосудистая система функционирует с нарушениями, резкая смена положения тела может вызывать сильное головокружение, резкие скачки артериального давления, обморочные состояния. В таких случаях пациенту может рекомендоваться пройти такое исследование, как ортостатическая проба.
Методика исследования
На грудь и конечности пациента прикрепляют специальные электроды или ответвления, передающие электрические колебания, возникающие на поверхности кожи. Всего используется шесть ответвлений, три из них устанавливают на передней грудной клетке в проекции сердца и три — на конечностях. В отдельных случаях применяют дополнительные ответвления. В электрокардиограф поступает информация с установленных электродов, которые показывают различную амплитуду колебаний.
Данные каждого электрода фиксируют электрокардиограф и выводит на бумажную ленту с миллиметровой отметкой в графическом изображении. Бумажный носитель движется с определенной скоростью. Современные аппараты позволяют выводить полученные данные на монитор и записывать результаты на цифровые носители. В готовой электрокардиограмме
суммируется информация со всех ответвлений-электродов.
Кардиограмма
отражается следующие электрические показатели сердечной мышцы:
- расположение электрической оси нашего сердца;
- ритм сердцебиений;
- физиологические параметры сердца;
- аритмии и другие патологические нарушения сердечного ритма;
- различные изменения, связанные с нарушением электрофизиологических функций сердечных тканей, недостаточная проводимость, замедленный обмен веществ и пр.;
- повреждение миокарда в острой либо хронической форме.
ЭКГ
позволяет осуществить раннюю диагностику атеросклеротического поражения сердечных сосудов до развития инфаркта миокарда, а также других процессов, сопровождающихся изменением коронарных сосудов (васкулиты).
Показания
Исследование проводят в следующих случаях:
- у пациента выявлены отклонения в работе сердца
либо существует высокий риск развития патологий;
- присутствует отдышка;
- постоянные боли в грудине или в области сердца;
- наличие изменений в аритмиях;
- при наличии головокружения, головных болей;
- исследование эффективности установленного кардиологического стимулятора;
- наличие шумов в сердце;
- при хронических заболеваниях сердечно-сосудистой системы, когда у пациента появляются тревожные симптомы;
- при планировании оперативного вмешательства;
- оценка работы сердца
в период беременности;
- прохождение диспансеризации после 45 лет;
- прохождение медкомиссий;
- обморочные состояния, внезапная слабость;
- при различных патологиях эндокринной системы, нервной системы, а также внутренних органов, в случаях высокой вероятности, что сердце затронуто данными процессами;
- при наличии сердечно-сосудистой патологии по линии отца или матери.
ЭКГ
рекомендуют сделать при увеличении холестерина и в других случаях, когда показатели крови отличаются от нормы. Пациентам после 40 лет стоит ежегодно контролировать работу сердца. Пройти исследование можно пожилым людям, беременным и кормящим мамам, а также маленьким пациентам.
Противопоказания
Проведение ЭКГ
может быть затруднительным в следующих случаях:
- у пациента большая масса тела;
- имеются повреждения в области грудины;
- чрезмерный волосяной покров в исследуемой зоне.
Электрокардиограмма
с нагрузкой не проводится при наличии следующих патологических состояний:
- хроническое нарушение сердечной деятельности;
- острое расстройство коронарного кровообращения (ишемия сердца
);
- инфаркт миокарда в период острой стадии;
- вирусные и другие инфекционные заболевания в фазе обострения;
- стойкая артериальная гипертензия с ухудшением состояния;
- повышенный риск расслоения стенок или разрыва аорты.
Наши преимущества
«Московская Глазная Клиника» — современное медицинское учреждение, предоставляющее полный спектр профессиональных услуг в области офтальмологии. Клиника имеет в своем распоряжении лучшие образцы современной аппаратуры ведущих производителей.
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно широкий практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря профессионализму врачей и применению современных технологий МГК гарантирует отличный результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», Вам гарантирована быстрая и точная диагностика и эффективное лечение.
Где выполнить исследование
Если вы заметили, что появились проблемы с сердцем
, необходимо обратиться за помощью к терапевту либо кардиологу. Специалист обязательно выпишет направление на
ЭКГ. В Москве
пройти обследование можно в сети клиник «Доктор рядом». В медицинском центре работают грамотные врачи-диагносты, установлено высокоточное оборудование. исследования проводятся на самом высоком профессиональном уровне. При необходимости делается
ортостатическая проба при ЭКГ.
Для пациентов созданы комфортные условия, на руки выдаются результаты диагностики с
расшифровкой.
Цены
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Стоимость выполнения пробы Норна для определения стабильности слезной пленки в Клинике составляет 500 рублей.
Окончательная стоимость лечения определяется индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Уточнить стоимость той или иной процедуры можно, обратившись по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте, вы также можете ознакомиться с разделом «Цены».
Записаться на прием
Как выполняется исследование
Электрокардиограмма
проводится с использованием стационарного или переносного электрокардиографа. Пациент находится в положении лежа. Для повышения электрической активности кожных покровов область грудины и конечности протираются влажной губкой. Электроды-ответвления устанавливают в области
сердца
, на щиколотках, на запястьях. Затем диагност включает прибор и начинается считывание информации об электрических потенциалах.
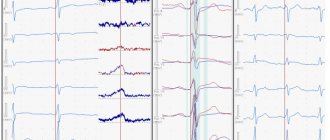
Графики активности сердечной мышцы выводятся на экран в виде графика колебаний и фиксируются на специальной ленте. Стандартная продолжительность записи ЭКГ не превышает 15 минут. Полученные результаты оценивают врачи терапевты, кардиологи, врачи общей практики. Описание (расшифровку) электрокардиограммы выполняют врачи-кардиологи, врачи функциональной диагностики.
Выполнение теста
Человека просят оттянуть пальцем нижнее веко и посмотреть вниз, область лимба на 12 часах орошают каплей 0,2% раствора контрастного вещества (флюоресцеина натрия). Затем пациента просят пройти за щелевую лампу, спокойно моргнуть, и после этого, держать глаза открытыми не моргая. В осветительную систему щелевой лампы вводят кобальтовый фильтр, включают ее и через окуляры сканируют роговую оболочку в горизонтальном направлении. Задача врача — зафиксировать время образования в слезной пленке, окрашенной флюоресцеином, первого разрыва. Как правило, он образуется в нижненаружном квадранте роговицы глаза пациента.
Подготовка к исследованию
Специальной подготовки не требуется. При густом волосяном покрове в зоне груди рекомендуется удалить волосы. Накануне можно придерживаться привычного питьевого и пищевого режима. Для получения достоверных результатов не рекомендуется проходить диагностику сразу после приема пищи, кофе, энергетиков, алкоголя, а также после интенсивных физических нагрузок. На точность ЭКГ
может повлиять время исследования, посторонний электромагнитный фон, расположение электродов-ответвлений, повышенная температура у пациента, стресс и другие факторы.
Результаты исследования
Полученную кардиограмму
передают врачу-кардиологу, функциональной диагностики для
расшифровки
информации. Результаты направляют лечащему врачу, который рекомендует дополнительное исследование или подбирает эффективную тактику лечения.
Нормой принято считать следующие параметры ЭКГ
:
- Частота сердечного ритма (количество сокращений в течение 1 минуты) — 60–80 ударов/мин.
- Тип сердечного ритма (где появляется нервный импульс, вызывающий сокращение сердца
) — синусовый. При нарушениях — ритм может быть желудочковый, предсердный, а также атриовентрикулярный.
- Электрическая ось сердца (направление, характеризующее распространение импульсов) — 30–70 градусов. В период беременности нормой считается ЭОС до 90 градусов.
Вопросы-ответы
Что такое ортостатическая проба при ЭКГ?
В сети клиник «Доктор рядом» используются современные методы диагностики сердечной деятельности. Отличие данного вида кардиографии заключается в том, что во время исследования пациент находится в вертикальном положении. Наклонная проба может быть пассивной или активной. Испытание проводится после обычной кардиограммы
, позволяющей оценить вегетативную реактивность сердечно-сосудистой системы и отследить нарушение ритма и проводимости.
Как проводится медикаментозная проба при ЭКГ?
В сети клиник «Доктор рядом» проводится электрокардиография с использованием фармакологических препаратов. ЭКГ
записывается на фоне введения пациенту медикаментов, непосредственно влияющих на работу сердца и коронарное кровообращение. Метод является модификацией обычной процедуры. В течение этой диагностики контролируют артериальное давление и следят за состоянием пациента. Отслеживают показатели давления до введения лекарства, после введения и после прекращения поступления препарата. Метод записи
электрокардиограммы
классический. Данный метод диагностики используются для выявления ишемической болезни, редких болезней
сердца.
ДЛИТЕЛЬНАЯ ПАССИВНАЯ ОРТОСТАТИЧЕСКАЯ ПРОБА ( ТИЛТ-ТЕСТ) ДЛЯ ОПРЕДЕЛЕНИЯ ПРИЧИНЫ СИНКОПАЛЬНЫХ СОСТОЯНИЙ
Длительная пассивная ортостатическая проба (Tilt-test) выполняется в отделе новых методов диагностики с 1991 года.
Длительная пассивная ортостатическая проба (ДПОП) проводится пациентам, страдающих повторяющимися приступами потери сознания (обмороками). Синкопальные состояния (обмороки) могут быть обусловлены заболеваниями сердечно-сосудистой или нервной системы, но могут наблюдаться и при отсутствии каких-либо патологических проявлений в данных системах. Среди множества типов синкопальных сотояний можно выделить так называемые нейрокардиогенные синкопальные состояния. Этот термин характеризует группу клинических синдромов, проявляющихся приступами потери сознания и связанных с патологическим рефлекторным воздействием вегетативной нервной системы на регуляцию сосудистого тонуса и сердечного ритма. К этой группе относятся и вазовагальные обмороки, которые являются достаточно частым вариантом кратковременной потери сознания и составляют по данным различных авторов и в различных категориях пациентов от 28 до 93% от общего числа синкопальных состояний.
Показаниями для проведения длительной пассивной ортостатической пробы являются:
- уточнение генеза рецидивирующих синкопальных и пресинкопальных приступов неясной причины;
- контроль эффективности терапии или имплантированного искусственного водителя ритма (кардиостимулятора) у пациентов с ранее наблюдавшимися синкопальными состояниями.
Если проведенное в стенах Института Кардиологии обследование, включавшее в себя: клинический осмотр, ЭКГ, эхокардиографию, чреспищеводное и/или внутрисердечное электрофизиологическое исследование (для исключения аритмической природы обмороков), пробу с массажем областей синокаротидных зон (для исключения синдрома каротидного синуса), электроэнцефалографию с провокационными пробами, осмотр невролога, не определило причину синкопальных приступов, больному проводится ДПОП с непрерывным неинвазивным (бескровным) мониторированием показателей кровообращения в обязательном сочетании с электроэнцефалографией (ЭЭГ).
Противопоказаниями для проведения этого исследования служат:
- нестабильная стенокардия;
- недостаточность кровообращения, начиная со II ф.к. по классификации NYHA;
- тяжелая артериальная гипертония;
- состояние после острого нарушения мозгового кровообращения (менее 6 месяцев);
- выраженная дыхательная недостаточность;
- острый тромбофлебит;
- острые инфекционные заболевания;
- эндокринные заболевания;
- психические расстройства;
Проба проводится в утренние часы (с 10 до 12 час), натощак и на фоне отмены всех кардиоактивных и психотропных препаратов, как минимум за 5 периодов их полувыведения.
Пациента заранее знакомят с методикой проведения исследования, чтобы исключить выраженные проявление тревожности, проводят разъясняющее собеседование, по итогам которого больному предлагается ознакомиться и подписать «протокол информированного согласия больного на проведение длительной пассивной ортостатической пробы», разработанный в Отделе Клинической Электрофизиологии НИИ Кардиологии им. А.Л. Мясникова РКНПК и, принятый этическим комитетом Института в 2000 году.
ДПОП проводится на специальном поворотном (ортостатическом) столе, позволяющим осуществлять перевод больного из горизонтального в вертикальное положение и обратно с регулируемым углом наклона. Стол оборудован упором для ног, подножкой для облегчения подъема на стол и ремнями безопасности.
При поведении теста регистрируются следующие биосигналы:
- ЭКГ во II стандартном отведении;
- Тетраполярная грудная реография по Кубичеку и ее первая производная (дифференциальная реограмма), необходимые для документирования изменений МО и кровенаполнения, как показателей «возмущающих» воздействий на систему кровообращения пациента;
- Реовазография левой голени, для объективной оценки тонуса сосудов и депонирования крови в нижних конечностях;
- Сигнал датчика грудного дыхания, для оценки частоты и глубины дыхания с целью учета фактора гипервентиляции в момент развития пресинкопального и синкопального состояния;
- ЭЭГ в четырех биполярных отведениях, позволяет документировать возможные эпилептиформные проявления.
Для оперативного контроля показателей кровообращения при проведении длительной пассивной ортостатической пробы применяется либо компютеризированный реограф-полианализатор РГПА- 6/12 с программным обеспечением «РЕАН-ПОЛИ» отечественного производства («МЕДИКОМ-МТД», г.Таганрог), либо аналогичный комплекс Task Force Monitor, (производства фирмы CNSystem, Австрия).
После наложения необходимых электродов и датчиков пациент укладывается на ортостатический стол и фиксируется ремнями безопасности.
Первоначально, в течение минимум 20 минут, при горизонтальном положении пациента проводятся измерения и регистрация фоновых (исходных) значений показателей системы кровообращения для оперативного контроля. Затем выполняется перевод больного в вертикальное положение (+ 60°) с опорой ног на подставку ортостатического стола. В этом положении пациента непрерывно, в реальном масштабе времени производился контроль основных показателей состояния сердечно-сосудистой системы (Частоты Сердечных Сокращений, Ударного Объема Сердца, Минутного Объема Кровообращения, Общего Периферического Сосудистого Сопротивления, Артериального Давления ) в автоматическом режиме, в течение 40 мин, или до развития синкопального состояния.
Критериями прекращения пробы (переворота в горизонтальное положение) являются:
- развитие синкопального или пресинкопального состояния, причем в этом случае результат пробы считается положительным;
- достижение заданной продолжительности исследования.
Если во время проведенич ДПОП не удается индуцировать синкопальное (пресинкопальное) состояние, результат пробы считается отрицательным.
После перевода больного в горизонтальное положение, в течение 5 – 10 минут продолжается регистрация и контроль гемодинамических показателей вплоть до их полного восстановления.
После окончания ДПОП пациенту выдается заключение и протоколы исследования
ДЛИТЕЛЬНАЯ ПАССИВНАЯ ОРТОСТАТИЧЕСКАЯ ПРОБА ( ТИЛТ-ТЕСТ) С ОЦЕНКОЙ ПЕРЕРАСПРЕДЕЛЕНИЯ ЖИДКОСТИ В РАЗЛИЧНЫХ РЕГИОНАХ ТЕЛА
В отделе новых методов диагностики НИИ кардиологии им.А.Л.Мясникова РКНПК разработан и применяется вариант длительной пассивной ортостатической пробы (ДПОП) для диагностики возможных регионов депонирования крови у больных с синкопальными состояниями. Эта проба выполняется с целью выбора тактики дальнейшего лечения больных с применением лечебного трикотажа. Проба проводится по протоколу, разработанному в Институте кардиологии. Мониторирование перераспределения объемов крови производится с помощью прибора «Анализатор оценки баланса водных секторов организма АВС-01 МЕДАСС» с программным обеспечением АВС-501 для оценки перераспределения венозной крови в ортостатических, фармакологических и др. нагрузочных пробах, разработанного и выпускаемого ЗАО НТЦ «МЕДАСС» (г.Москва). При положительном результате ДПОП ( развитие синкопального или пресинкопального состояния в ходе пробы) определяется регион тела пациента, в котором произошло максимальное депонирование.
Литература. 1. Гехт Б.М., Петренко Б.Е.. Механизмы вазовагальных обмороков у больных с различными характеристиками переходных процессов сердечно-сосудистой системы. Цитолизины. В кн. «Неврология обмороков и гипоксических состояний мозга» (труды 2-го Моск.мед.института). Под ред. Ерохиной Л.Г. – М, -1977г, т.76, вып.6, стр. 47-58. 2. Гуков А.О., Жданов А.М. Синдром каротидного синуса и вазовагальные синкопе. II научно-практическая конференция «Клинические и физиологические аспекты ортостатических расстройств». Москва, 22 марта 2000г, стр. 46 – 62. (www.medass.ru) 3. Ерохина Л.Г. Клиника и лечение синкопальных состояний при некоторых формах церебральной и соматической патологии. Методические рекомендации. М. РГМУ 1993. 4. Певзнер А.В., Кучинская Е.А., Вершута Е.В., Альбицкая К.В., Хеймец Г.И., Трипотень М.И., Моисеева Н.М., Рогоза А.Н., Голицын С.П. Возможности длительной ортостатической и велоэргометрической проб при дифференциальной диагностике синкопальных состояний неясного генеза. Терапевтический архив №11, 2004 , стр 23 -27
5. Рогоза А.Н., Хеймец Г.И., Певзнер А.В., Пантаева Н.М., Пономарев Ю.А., Цегельникова А.Л., Скоморохов А.А., Калиниченко Н.Н., Носкин Л.А., Чащин А.В., Пивоваров В.В. Ключевые факторы неустойчивости системы кровообращения при ортостатических пробах – возможности объективного анализа. II Научно-практическая конференция « Клинические и физиологические аспекты ортостатических расстройств», Москва, 22 марта 2000г, стр.102 – 122. ( www.medass.ru)
6. Рогоза А.Н., Певзнер А.В., Трипотень М.И., Хеймец Г.И., Скоморохов А.А., Вершута Е.В., Кучинская Е.А., Атьков О.Ю. Длительная пассивная ортопроба при нейрокардиогенных синкопе. IV Научно-практическая конференция « Диагностика и лечение нарушений регуляции сердечно-сосудистой системы», Москва, 20 марта 2002г, стр. 262 – 281. ( www.medass.ru).