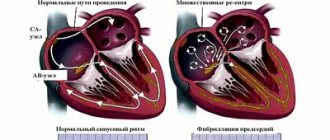
Суть аритмии сходна с фибрилляцией предсердий (ФП), но при трепетании предсердий (ТП) в предсердиях вместо хаотических волн, возникает один или несколько устойчивых путей кругового движения импульса. В результате чего, предсердия сокращаются более координировано, чем при ФП, а потому на ЭКГ регистрируются ритмичные, похожие по форме волны F.
Нужно отметить, что трепетания предсердий (ТП), при определенных обстоятельствах может переходить ФП и наоборот. Порой, отличить их невозможно. В таких случаях правомерно дать заключение: «фибрилляция-трепетание предсердий». Но перед тем как вдаваться в крайности, все же нужно пробовать дифференцировать одну аритмию от другой.
Итак, основными признаками трепетания предсердий являются:
1. Отсутствие зубцов Р.
2. Наличие вместо зубцов Р пилообразной волны F, лучше видна в отведениях V1 и V2.
При этом частота сокращения предсердий составляет от 200 до 400 в мин, то есть расстояние между гребнями (FF) = 150 до 300 мс или говоря практически от 7,5 мм до 15 мм (при скорости движения ленты 50 мм/с).
Все что больше 400 сокращений в минуту — это фибрилляция предсердий, а меньше 200 — суправентрикулярная тахикардия
Есть конечно у ТП и другие особенности несколько различных форм, их мы сейчас и рассмотрим в практической части.
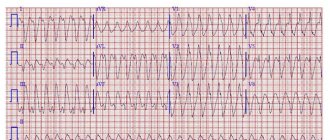
ЭКГ №1
Обратите внимание на отведения V1 и V2, в них вместо изолинии четко визуализируются волны F, похожие на зубья пилы. Они идут ритмично интервал FF = 8,5 маленьким клеточкам, то есть их частота составляет около 350 в мин. Разумеется, что при обычных условиях*, АВ узел не в состоянии провести такую частоту на желудочки, а потому часть волн блокируются. Если на каждые две волны приходится один желудочковый комплекс, такое трепетания называют 2:1, если на три волны — то 3:1 и т.д.
В данном случае на желудочки проводится каждая четвертая волна, то есть речь идет о трепетании 4:1.
Так выглядит типичное трепетание и в таком виде его диагностика не составляет труда. Но когда частота сокращений (АВ проводимость) увеличивается скажем 2:1 могут возникнуть сложности. Посмотрите на ЭКГ №2.
Основные принципы лечения
Современная терапия аритмии основывается на методах восстановления ритма сердца до синусового и профилактики новых приступов пароксизмов с предупреждением тромбообразования. Положения протокола медицинской помощи включает такие позиции:
- антиаритмические препараты применяют как медикаментозную кардиоверсию для нормализации ритма сердца;
- бета-адреноблокаторы назначают для контроля ЧСС и качества сокращения сердечной мышцы (противопоказание – пациенты, которым имплантирован кардиостимулятор);
- антикоагулянты препятствуют образованию тромбов в полости сердца и снижают риск развития инсульта;
- метаболические препараты действуют как стабилизатор и улучшают обменные процессы;
- электрическая кардиоверсия − метод электроимпульсного купирования приступа фибрилляции предсердий. Для этого регистрируют мерцательную аритмию на ЭКГ и под контролем жизненных показателей делают дефибрилляцию. Единственный критерий запрета проведения подобной процедуры − выраженная брадикардия и постоянный вид фибрилляции сроком более двух лет.
ЭКГ №2
Это типичное трепетание 2:1 и 3:1, волны F видны плохо, но если поискать, то их можно заметить (обратите внимание, я отдельно выделил волну F красным цветом. Так импульc проходит по предсердиям, включите воображение и наложите этот отрезок на основную ЭКГ и все станет понятным.
Как видите, частота волн 375 в минуту. Путает некоторая альтерация зубцов R и неритмичность, в таком случае, наверное, не сильно большой ошибкой будет назвать это «фибрилляция-трепетание предсердий». Но, все же, — это трепетание.
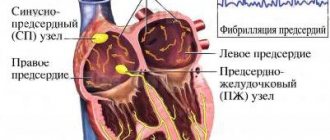
Трепетание предсердий
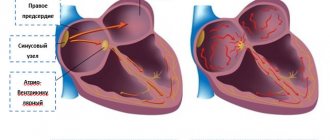
Выделяют типичный (классический) и атипичный варианты трепетания предсердий. При классическом варианте трепетания предсердий циркуляция волны возбуждения происходит в правом предсердии по типичному кругу; при этом развивается частота трепетаний 240-340 в мин. Типичное трепетание предсердий является истмусзависимым, т. е. поддается купированию и восстановлению синусового ритма с помощью криоабляции, радиочастотной абляции, чреспищеводной электрокардиостимуляции в области каво-трикуспидального перешейка (истмуса) как наиболее уязвимого звена петли macro-re-entry.
В зависимости от направленности циркуляции волны возбуждения различают две разновидности классического трепетания предсердий: counterclockwise – волна возбуждения циркулирует вокруг трикуспидального клапана против часовой стрелки (90% случаев) и clockwise — волна возбуждения циркулирует в петле macro-re-entry по часовой стрелке (10% случаев).
Атипичное (истмуснезависимое) трепетание предсердий характеризуется циркуляцией волны возбуждения в левом или правом предсердии, но не по типичному кругу, что сопровождается появлением волн с частотой трепетаний 340–440 в минуту. С учетом места формирования круга macro-re-entry различают правопредсердные (множественноцикловое и верхнепетлевое) и левопредсердные истмуснезависимые трепетания предсердий. Атипичное трепетание предсердий невозможно купировать посредством ЧПЭКС ввиду отсутствия зоны медленного проведения.
С точки зрения клинического течения различают впервые развившееся трепетание предсердий, пароксизмальную, персистирующую и постоянную форму. Пароксизмальная форма длится менее 7 дней и купируется самостоятельно. Персистирующая форма трепетания предсердий имеет продолжительность более 7 дней, при этом самостоятельное восстановление синусового ритма невозможно. О постоянной форме трепетания предсердий говорят в том случае, если медикаментозная или электрическая терапия не принесла желаемого эффекта или не проводилась.
Патогенетическое значение трепетания предсердий определяется ЧСС, от которой зависит выраженность клинической симптоматики. Тахисистолия приводит к диастолической, а затем и систолической сократительной дисфункции миокарда левого желудочка и развитию хронической сердечной недостаточности. При трепетании предсердий имеет место снижение коронарного кровотока, которое может достигать 60%.
ЭКГ №3
А вот тут представлено необычное трепетание, волны F совсем не похожи на привычную пилу, но четко прослеживается их ритмичность, частота FF приблизительно 270 в минуту, что четко указывает на трепетание предсердий (ведь при суправентрикулярной тахикардии частота импульсов редко превышает даже 200 в минуту). Как вы можете видеть, волны F кое-где сливаются с зубцами T (F+T) и R (R+T) деформируя их.
* При наличии дополнительных путей проведения может возникнуть проводимость 1:1, что повлечет за собой высокую частоту сокращений желудочков, которую они не состоянии «выдержать», развивается трепетание или фибрилляция желудочков со всеми вытекающими последствиями.
Теперь выполняем ЗАДАНИЕ. Удачи.
Виды фибрилляции предсердий и пример формулировки диагноза
Клинически мерцательная аритмия проявляется несколькими формами:
- пароксизмальной, когда приступ фибрилляции длится не более 48 часов в случае успешно проведенного лечения (кардиоверсии), либо пароксизм восстанавливается за 7 дней;
- персистирующей − аритмия продолжается более недели, или устранить фибрилляцию удается позднее 48 часов при проведении медикаментозной терапии и электрического воздействия;
- постоянной формой, когда хроническая фибрилляция не устраняется методом кардиоверсии. Медикаментозная помощь в этом случае неэффективна.
Учитывая данные ЧСС и признаки типичной мерцательной аритмии на ЭКГ, определяют три варианта фибрилляции:
- нормосистолическая форма – частота сокращения сердца в пределах 60-100 ударов в минуту;
- тахисистолическая − ЧСС более 90 ударов в минуту;
- брадисистолическая − ЧСС менее 60 ударов в минуту.
Клинический диагноз пациента включает в себя характеристику аритмии и данных ЭКГ, которые расшифровывают: фибрилляция предсердий, персистирующая форма, тахисистолический вариант.
Симптомы
Приступ аритмии проявляется учащенным сердцебиением. Пациент чувствует боль в груди, ощущает, будто сердце работает неправильно, испытывает волнение и даже страх. У него темнеет в глазах, начинает кружиться голова, появляется слабость, развивается одышка.
Иногда появляются более тяжелые клинические проявления – понижение артериального давления, обмороки.
Кроме того, могут обостряться признаки заболеваний, вызывающих аритмию.
В редких случаях трепетание протекает бессимптомно и случайно обнаруживается при проведении обследования в связи с наличием другой проблемы со здоровьем.
Осложнения заболевания
При фибрилляции предсердий верхние отделы сердца не в полной мере наполняются кровью, за счет чего уменьшается выброс и развивается сердечная недостаточность.
Синдром WPW с ранним возбуждением желудочков провоцирует развитие наджелудочковой аритмии, ухудшая течение заболевания и затрудняя диагностику нарушения сердечного ритма.
Помимо снижения кровяного наполнения полостей сердца, хаотичное сокращение предсердий формирует сгустки и тромбы, которые с током крови попадают в мелкие и крупные сосуды головного мозга. Тромбоэмболия опасна полным перекрытием артериолы и развитием ишемии, что требует реанимационных мероприятий и начала лечения в кратчайшие сроки.
ЭКГ 3
Брадисистолическая форма фибрилляции предсердий. Волны f видны не очень четко, но есть. Альтерация при низкой ЧСС так же теряется, но отсутствие Р и неритмичность указывают на фибрилляцию предсердий.
Пожалуй можно отметить, что больше всего сложностей с интерпретацией может возникнуть при брадиформе ФП. В таких случаях приходится «примерять» на ЭКГ другие аритмии, и действовать «от противного» если они не подходят остается ФП.
Часто задаваемые вопросы про трепетание предсердий
Как проявляется трепетание предсердий?
Сначала очень сильно учащается сердцебиение. Возникают дискомфорт в груди, слабость, чувство усталости. Темнеет в глазах. Иногда возникает одышка. Возможен обморок.
В каких случаях возникает сердечная аритмия?
В 60% случаев аритмия сопутствует гипертонии либо ишемической болезни сердца. Но вызывать нарушение могут также несердечные заболевания и состояния, например, гипертиреоз, электролитный дисбаланс, гипоксия, употребление алкоголя или психостимулирующих веществ и лекарств.
Чем опасно трепетание предсердий?
Если не лечить аритмию, она может привести к сердечной недостаточности, ишемическому инсульту и острой дыхательной недостаточности, что чревато смертельным исходом.
Тактика лечения заболевания
- Медикаментозная терапия — назначение специальных препаратов для купирования приступов аритмии и предотвращения их возникновения.
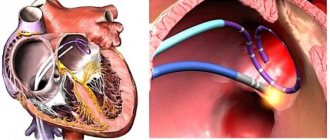
- Радиочастотная аблация — миниинвазивное хирургическое лечение нарушений ритма сердца. Процедуру начинают с построения электрической модели предсердия и определения локализации источников патологического возбуждения. Во время вмешательства через бедренную вену пациента в полость предсердия заводят катетер. Затем выполняют электрическую изоляцию легочных вен при помощи нанесения катетером радиочастотных повреждений. Процедура выполняется под местной анестезией и занимает около двух часов.
Радиочастотная абляция (РЧА)
Когда у человека нарушается пульс и развивается аритмия в результате ряда сердечно-сосудистых заболеваний, ему требуется пройти комплексное обследование. Часто врачи рекомендуют применить метод катетерной абляции, то есть РЧА сердца. Они сделали такой выбор во многом из-за широкого списка преимуществ методики при минимальном количестве недостатков. Потому эта операция на сердце считается одной из лучших.
Она предусматривает нейтрализацию клеток, вызывающих нарушение ритма, электрическим током. Доступ последнего к сердцу обеспечивается за счет катетера. Операция не относится к хирургическим, считается малоинвазивной. Проводится под местным наркозом.
Очаг аритмии разрушают при помощи высокочастотного (или радиочастотного) тока 400-500 кГц.
Причины
Непосредственной причиной данной формы аритмии является нарушение проведения по предсердию электрических импульсов. Предсердия часто сокращаются, из-за чего до желудочков доходят не все импульсы. В 30% случаев это наблюдается при поражении коронарных артерий сердца (ишемической болезни), еще в 30% – при гипертонической болезни. Редкими сердечными факторами являются врожденный и ревматический пороки сердца, кардиомиопатия, пролапс митрального клапана, перикардит, острый инфаркт миокарда.
В остальных случаях у лиц с аритмией нет сердечных заболеваний. Другие возможные причины и факторы риска:
- гипертиреоз;
- хронические болезни легких, например, обструктивная болезнь или легочная эмфизема;
- опухоль надпочечников;
- пониженное содержание кислорода в организме;
- ожирение;
- злоупотребление алкоголем;
- дисбаланс электролитов, в том числе на фоне заболеваний пищеварительного тракта, недостаточного питания, обезвоживания организма, передозировки диуретическими средствами;
- лечение гликозидами наперстянки;
- употребление психостимулирующих веществ, включая наркотики и некоторые лекарственные средства;
- хирургические вмешательства.
Проводимые исследования
Для диагностики трепетания предсердий применяют следующие методы:
- ЭКГ — позволяет зафиксировать вид нарушений ритма
- Суточное (холтеровское) мониторирование ЭКГ позволяет оценить частоту пульса в разное время суток, в т.ч. во время сна, зафиксировать пароксизмы, если они есть
- ЭхоКГ — ультразвук сердца — позволяет оценить размеры камер сердца, сократимость миокарда, состояние клапанов сердца (они также влияют на аритмию)
- Анализы крови позволяют выявить недостаток электролитов (калия), нарушение функции щитовидной железы (повышение уровня ее гормонов), признаки острого ревматизма или миокардита
- Иногда возникает необходимость в проведении электрофизиологического исследования (ЭФИ) сердца
в начало страницы
История развития представлений о трепетании предсердий
В 1918
г.
T. Lewis
высказал предположение о фокусной теории ТП, что предполагало формирования высокочастотного электрически активного фокуса в области предсердий.
Однако уже в 1925
г. Этот автор меняет свои представления и высказывается в пользу внутрипредсердного ре-ентри как субстрата ТП.
Теоретическая концепция ТП в последующие годы претерпела изменения от первоначальной фокусной теории к теории повторного входа электрического возбуждения:
— 1947
г. —
A. Rosenblueth
и
Garcia-Ramos
в хирургическом эксперименте случайно расширили выполняемый разрез между нижней и верхней полыми венами в область свободной стенки ПП. Результатом явилась манифестация ТП, картирование цикла которого выявило циркуляцию волны ре-ентри по периметру выполняемого разреза.
— 1949
г. —
D. Scherf
разработал фокусную теорию ТП.
— 1954
г. —
E. Kimura
также выдвинул фокусную теорию.
— 1986
г. —
L. Frame
постулировал ре-ентри как инициирующий механизм ТП.
L. Frame
выполнил так называемый Y-shaped (Y-образный разрез), представленный на рисунке 5, и впервые верифицировал топографическую разнесенность предсердного разреза от области циркуляции волны ре-ентри, лежащего в основе ТП.
— 1982-1984
гг. —
M. Allessie
на основании использования ацетилхолиновой модели высказывается в пользу механизма ре-ентри, лежащего в основе ТП.
— 1981-1988
гг. —
P. Boyden
создает модель трикуспидальной регургитации и модель клипирования легочной артерии. Свидетельствует за природу ре-ентри ТП.
— 1986
г. —
A.Waldo
на основании стерильной перикардической модели верифицирует ре-ентри как ведущий механизм ТП.
— 1991
г. —
J. Cox
, используя модель митральной регургитации, высказывается за теорию повторного входа, лежащую в основе ТП.
Эволюция клинических представлений о природе ТП аналогична:
— 1951
г. —
M. Prinzmetal
на основании использования фотографической техники высказался в пользу фокусной природы ТП.
— 1971
г. —
H.Wellens
, используя метод эпикардиального картирования, подтверждает положение о фокусной природе ТП.
— 1986-1990
гг. —
F.Cosio
и
B.Olshansky
верифицируют ре-ентри как основу ТП.
Таким образом, путь от фокусной теории к представлениям о ре-ентри длинною в 90 лет состоялся.
Кардиальная ресинхронизирующая терапия
Биполярный ЭКС в лечении сердечной недостаточности
Смотреть
показания, применение в клинической практике