Как устроено сердце
Чтобы описание мерцательной аритмии было максимально понятным, стоит разобраться как устроено и работает наше сердце.
Сердце — это полый мышечный орган, состоящий из четырех камер: двух предсердий и двух желудочков. Принцип работы, наверняка, известен каждому: подобно насосу оно перегоняет кровь по организму, насыщая органы кислородом.
За биение сердца отвечает синусовый узел — электрическая система, расположенная в стенке предсердия. Она генерирует импульс, который равномерно распределяется по площади сердца, вызывая ритмичное сокращение и расслабление — пульс.
Что такое мерцательная аритмия
Мерцательная аритмия — нарушение работы сердца, при котором электрический импульс распределяется по нему неравномерно. Из-за этого сердечные камеры работают несогласованно: в предсердии вместо сокращений возникают подергивания или «мерцания», желудочки также сокращаются в неправильном ритме.
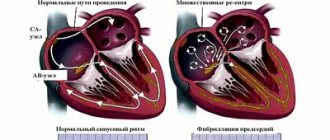
На рисунке слева — нормальный ритм сердца, синусовый. Электрический сигнал образуется в синусовом узле и распространяется по проводящей системе сердца равномерно. Справа показано, как электрические импульсы образуются в разных местах хаотично и вызывают фибрилляцию предсердий.
Существует 3 формы мерцательной аритмии:
Пароксизмальная или приступообразная — проявляется короткими приступами, которые самостоятельно проходят в течение нескольких минут или часов. У кого-то за всю жизнь может быть всего один приступ, у других — повторяются несколько раз в сутки. В этом случае нужно обратиться к врачу, чтобы исключить патологию и другие формы болезни.
Персистирующая или временно устойчивая — приступы могут длиться несколько суток, недель или месяцев. Характеризуются невозможностью восстановить сердечный ритм без медикаментозного лечения и терапии.
Хроническая или перманентная — возникает, как правило, при длительной фибрилляции предсердий. В этом случае сердечный ритм не восстанавливается с помощью лечения, но научиться поддерживать нормальное самочувствие организма — посильная и важная задача.
Если приступ длится дольше 48 часов, в верхних отделах сердца начинает застаиваться кровь: образуются сгустки и повышается риск осложнений — тромбообразования и, впоследствии, инсульта. Поэтому обращение за кардиологической помощью при любом проявлении аритмии — жизненно важная необходимость.
Как снять приступ самому?
При появлении признаков резкого ухудшения состояния важно действовать быстро. Алгоритм при оказании первой помощи следующий:
- Незамедлительно вызвать бригаду экстренной медицинской помощи.
- Исключить любую физическую активность. Занять лежачее положение.
- Постараться успокоиться. При приступе мерцательной аритмии нельзя нервничать, думать о плохих последствиях. Важно постараться нормализовать дыхательный процесс — дышать необходимо ровно, вдох – носом, выход – ртом.
- Обеспечить приток свежего воздуха (открыть окно). Требуется снять всю неудобную одежду — верхнюю одежду, тугую футболку или свитер, шарф. Необходимо, чтобы шею ничего не сдавливало, для этого следует расстегнуть ворот рубахи. С пояса снять все ремни и расстегнуть верхнюю пуговицу на брюках, джинсах, юбке и т.п.
- Протереть лицо влажным прохладным полотенцем. Это поможет человеку успокоиться и привести в нормальное состояние работу потовых желез.
- Выпить стакан прохладной воды. Нередко причиной мерцательной аритмии становится обезвоживание организма. Поступление жидкости обеспечить нормализацию сердечного ритма.
- Купировать приступ поможет прием седативных средств (настой пустырника или валерианы, Корвалол).
Важно! Если методы неотложной помощи не приносят облегчения, то необходимо дождаться приезда скорой помощь. До приезда специалистов больному не рекомендовано оставаться в одиночестве, важно, чтобы рядом с ним находился близкий человек.
Причины и симптомы
Чаще всего нарушение сердечного ритма диагностируется у пациентов с такими факторами риска как:
- ишемическая болезнь сердца — инфаркт миокарда, гипертония, стенокардия;
- врожденная патология, травм, операция на сердце;
- сахарный диабет, нарушение работы щитовидной железы, ожирение;
- пожилой возраст — старше 65 лет.
К провокаторам проблем с сердцем, вне зависимости от возраста, также относятся: курение, прием наркотиков и некоторых лекарственных препаратов, частое употребление алкоголя и напитков с кофеином — кофе, крепкий чай, энергетики.
Самочувствие при мерцательной аритмии во многом зависит от частоты сокращений сердца в минуту:
- пульс превышает 90 ударов — проявляется тревожность, повышенная потливость, тремор конечностей;
- пульс реже 60 ударов — мозгу не хватает кислорода, поэтому возникают предобморочные состояния и обмороки, замутненность сознания, повышенная утомляемость.
- пульс в норме — нарушения могут проходит бессимптомно, выявляются случайно или на плановом осмотре. Опасность кроется в отсутствии предупреждающих факторов — человек не может контролировать последствия, например тромбообразование или инсульт, потому что не знает о болезни.
К общим признакам заболевания относят головокружение, одышку, боль в области грудной клетки или лопаток, ощущение биения сердца. Но нельзя сказать, что эти симптомы сигнализируют только об аритмии или заболеваниях сердца. Чтобы поставить точный диагноз, нужна диагностика.
Приступ аритмии: когда сердце просит о помощи
Сердце человека – уникальный орган, который сам создает импульсы, способствующие его биению. При отсутствии проблем с миокардом эти толчки не ощущаются. Если человек их слышит, значит, работа сердца нарушена. Такое состояние сердечной мышцы называют аритмией.
Виды и симптомы патологии
Аритмия – это патологический процесс, по причине которого наблюдаются сбои частоты, ритма, сокращения сердца. У человека с нормальной работоспособностью синусового узла скорость толчков колеблется в пределах 60-90 ударов/минуту. При приступе аритмии их число может уменьшаться либо увеличиваться, в зависимости от видапатологии.
Аритмия возникает при наличии предрасполагающих факторов:
- нейроциркуляторная дистония – психическое расстройство, характеризующееся спонтанным возникновением панических атак;
- заболевания щитовидки (тиреотоксикоз, гипертиреоз и прочие);
- кардиомиопатия, миокардит;
- ишемическая болезнь сердца;
- перенесенный инфаркт;
- гипертония (повышенное давление);
- пороки сердца;
- беременность.
В медицине встречается больше 10 видов аритмий. Они разнятся происхождением, симптомами, течением болезни.
8
Круглосуточно без выходных
Брадикардия синусовая
Приступ аритмии, при котором частота пульса ниже 55 ударов за минуту, называется брадикардией. Ее можно распознать по таким симптомам:
- скачки артериального давления;
- резкая слабость;
- головокружение;
- ощущение дискомфорта в области сердца.
Брадикардия может возникнуть даже у людей, занимающихся спортом, когда они отдыхают или спят. Обычно патологию сопровождает низкое давление, пониженная функция щитовидки.
Тахикардия пароксизмальная
Состояние, при котором частота сердечных сокращений доходит до 240 ударов в минуту, называют тахикардией. Существуют 2 её формы: патологическая (при имеющихся болезнях сердца) и физиологическая.
Она опасна, так как понижает уровень наполнения кровью желудочков, что негативно влияет на общее состояние внутренних органов.
Распознать её можно по признакам:
- учащенное сердцебиение;
- помутнение или потемнение в глазах;
- боль в грудной клетке;
- головокружение, обморок;
- обильное потоотделение.
Синусовая аритмия
При такой аритмии частота сердечных сокращений снижается на вдохе и возрастает на выдохе. Подобное состояние часто возникает у ребят подросткового возраста и беременных женщин. Приступ аритмии этого типа не несет негативного воздействия на состояние человека и не требует лечения.
Мерцательная аритмия
Патология сердечного ритма обуславливается неполным сокращением предсердий, а желудочки, наоборот, часто сокращаются, достигая 240 ударов/минуту, при опасных состояниях частота сердцебиения доходит до 600 ударов. Длительный (более 2 суток) приступ мерцательной аритмии провоцирует образование тромбов, ишемический инсульт, летальный исход. Существует 2 ее вида: хроническая форма (длится больше недели) и переходящая (проявляется рецидивами).
Мерцательная аритмия сопровождается такими симптомами:
- дрожь в груди;
- слабый пульс в сравнении с частотой сердечных импульсов;
- тревога, страх;
- нехватка воздуха;
- головокружения, порой потеря сознания.
Этим видом аритмии страдают мужчины значительно чаще, чем представительницы женского пола.
Экстрасистолия
Заболевание сердца считается самой распространённой формой среди аритмий. Выражается оно несвоевременными сокращениями предсердий.
Среди жалоб пациентов отмечались нижеперечисленные признаки:
- сильные удары сердца либо ощущения его остановки;
- недостаток кислорода;
- излишняя потливость;
- страх умереть;
- бледность кожных покровов.
Помощью при приступе аритмии служат лекарственные препараты.
Отмечается, что экстрасистолия больше связана с вегетативными либо психоэмоциональными расстройствами.
8
Круглосуточно без выходных
Трепетание желудочков или предсердий, сердечные блокады являются самыми страшными типами аритмии. Признаками патологий служат:
- потеря сознания (обморок);
- хриплое, сбивчивое дыхание;
- отсутствие пульсации;
- остановка работы сердца;
- признаки клинической смерти.
В этом случае необходимо попытаться купировать приступ аритмии самостоятельно, прибегнув к мероприятиям неотложной помощи, иначе больной может не дождаться приезда кардиобригады.
Причины возникновения
Причины приступов аритмии кроются в проводящей системе сердечной мышцы. Если в ней произошел сбой, у человека возникает один из видов патологии. Непосредственными провокаторами приступов аритмии являются болезни самого сердца (ИБС, инфаркт, пороки, дистрофия сердца, легочное сердце, патологии проводящей системы). Однако существуют иные причины, к которым относят:
- болезни почек, желудка;
- опухоли;
- гормональный дисбаланс;
- стрессовые ситуации, психологические нарушения;
- заболевания центральной и вегетативной нервной системы;
- травмы головы, нарушения в снабжении головного мозга кровью;
- непереносимость лекарственных препаратов или их передозировка;
- нарушения водно-солевого обмена;
- изменение уровня кислорода и углекислого газа в крови;
- атеросклероз (сужение, закупорка сосудов);
- наркоз сердечных тканей;
- удар электрического тока;
- операции на сердце.
Исходя из всего перечисленного видно, что причин для развития аритмии огромное множество.
Диагностика аритмии
На приеме у кардиолога следует рассказать все имеющиеся признаки заболевания. Клиническая картина поможет врачу установить ориентировочный диагноз. Однако пациенту необходимо будет пройти дополнительное обследования для установления точной причины нарушений.
Одним из первых методов диагностирования является выслушивание звуков сердца (аускультация), а также электрокардиография. В некоторых случаях проводят холтеровский мониторинг. Для этого применяют специальный прибор, который не снимают на протяжении суток. Целью этого вида диагностики является контроль над частотой сокращений сердца в течение 24 часов. При помощи его фиксируются любые отклонения в сердечном ритме.
Если все же отклонения не регистрируются, вызывают приступ аритмии искусственно.
- Электрофизиологический метод исследования. Для этого катетер помещают в вену, которая ведет к сердцу, и проводят электростимуляцию сердечной мышцы. Метод точно позволяет определить факт наличия и стадию аритмии.
- Стимулирование через пищевод.
- Тилт-тест.
Лечение на разных стадиях
Если приступ аритмии случился впервые, нужно вызвать скорую и провести меры по оказанию первой помощи. Следует поэтапно выполнять инструкцию по экстренной реанимации:
- уложить в кровать либо усадить больного в кресло;
- успокоить и открыть окно, чтобы заходил свежий воздух;
- при тяжелом состоянии необходимо спровоцировать рвотный рефлекс;
- выполнить дыхательное упражнение, при котором, закрыв глаза и глубоко вдохнув, задержать выдох на пару секунд;
- дать больному успокоительные препараты (Корвалол, Валокордин, настойку пустырника).
Как снять приступ аритмии при помощи медпрепаратов, знают квалифицированные специалисты. В медицинской практике для купирования приступов используют лекарства:
- блокаторы каналов натрия (Хинидин, Новокаиномид, Пропафенон, Лидокаин);
- бета-адреноблокаторы (Эгилок, Бисопролол, Атенолол, Метопролол);
- блокаторы калиевых каналов (Амидарон, Сотогексал, Кордарон, Нимотол);
- кальциевых каналов блокаторы (Амлодипин, Дилтеазем, Нимотол, Верапамил).
Также применяют сердечные гликозиды, препараты магния и калия (Аспаркам, Панангин).
При отсутствии эффекта от медикаментозного лечения, ухудшении состояния пациента и серьезных болезнях сердца, проводят хирургическое вмешательство.
Прогноз
При аритмии, не несущей опасности для жизни человека, можно не беспокоиться о лечении. Однако нормальной жизнью можно жить и при серьезных формах аритмии.
Прогноз по заболеванию в основном зависит от самого пациента. Для нормализации состояния нужно выполнять простые правила:
- неуклонно соблюдать все рекомендации лечащего врача;
- рассказывать доктору о побочных эффектах от назначенных препаратов, не заменять их самостоятельно и сообщать об ухудшении состояния;
- контролировать анализ крови.
Профилактика
Для профилактики приступов аритмии, что делать больному расскажут доктора:
- своевременно лечить имеющиеся заболевания любой из систем организма, в том числе инфекционные болезни;
- придерживаться правильного питания (исключить жирное, жаренное, сладкое или хотя бы свести их употребление к минимуму);
- заниматься несложными физическими упражнениями (делать утром зарядку, прогуливаться по парку или другим местам с низким уровнем загазованности воздуха);
- следить за режимом дня (здоровый сон не менее 8 часов, дневной сон 20-60 минут);
- избавиться от пагубных привычек (алкоголь, курение, наркотики, употребление энергетиков и большого количества кофе);
- держать вес в норме;
- контролировать уровень сахара в крови при диабете и давление при гипертонической болезни;
- переживать больше положительных эмоций, избегать стрессовых ситуаций.
Приступ аритмии сердца – непростое состояние. Однако оно поддается лечению. Главное – не пренебрегать своевременной диагностикой и обращаться к врачу при любых нарушениях. Проходя ежегодный осмотр, можно свести вероятность развития тяжелых патологий к минимуму и существенно улучшить качество жизни. Посещение врача сегодня – залог крепкого здоровья и долголетия в будущем.
8
Круглосуточно без выходных
Способы диагностики
Для определения мерцательной аритмии проводят комплексное обследование сердца и связанных с ним органов, а также анализируют физическое состояние пациента.
Обследование включает в себя:
- электро- и эхокардиографию,
- суточный или многодневный мониторинг ЭКГ,
- УЗИ щитовидной железы и анализ на гормоны,
- клинический и биохимический анализ крови,
- определение уровня калия и магния,
- липидный профиль,
- тестирование физической нагрузкой.
Комплексную диагностику удобно проходить в специализированном кардиоцентре: можно не тратить силы, время и дополнительные суммы на посещение врачей в разных клиниках вашего города. Итогом диагностики должен стать подробный план дальнейшего лечения.
Готовые рецепты
Семена укропа помогают от симптомов мерцательной аритмии. Для этого нужно залить семена кипятком и дать им постоять 30 минут. Потребуется кипяток – 1 стакан, семена – треть стакана. Полученный готовый отвар можно пить три раза в день 1/3 стакана. Рекомендуют делать это перед приёмом пищи.
В качестве лекарства используется любисток, его корни. Нужно их измельчить, помыть, и настаивать в литре тёплой воды около 12 часов. Принимать настойку можно в течение дня.
Ещё один рецепт включает в себя мяту, зверобой и розмарин, а также корни валерианы. В этот сбор нужно влить кипяток, а потом протомить над водяным паром около получаса. Доводить до вскипания отвар нельзя. Полученную настойку нужно процедить и дать остыть. Она принимается до четырёх раз в день (1/3 стакана).
Можно взять плоды шиповника – 20 гр, плоды боярышника – 20 гр. К ним добавить 3 ложки пустырника. Всё вместе заливается кипящей водой и настаивается 12 часов в тёмном месте. Отвар принимается по 100 мл утром и вечером.
Хорошее средство получается, если взять тысячелистник, корни валерианы, хмель (шишки), мелиссу. Травы берутся по две части, а мелиссы нужно три части. Тщательно перемешать сбор. Затем 1 столовую ложку трав нужно заливать кипящей водой (стакан), настаивать около 40 минут. Пить до 5 раз за день.
Ещё один сбор состоит из мяты и календулы. Нужно взять 50гр смеси и залить кипятком (0,5л). Дать остыть, процедить, добавить пару ложек мёда. Выпивать нужно до 4 стаканов в день.
Способы лечения
Существует две тактики лечения: контроль за ритмом или частотой сокращений сердца. Как лечить аритмию и что принимать кардиолог определяет индивидуально, в зависимости от случая.
Контроль за ритмом сокращений — восстановление синусового, то есть нормального, сердечного ритма. Достигается приемом антиаритмических препаратов или электрическим воздействием на сердце — кардиоверсией. Антиаритмические лекарства положительно влияют на электрическую проводимость сердца, чем снижают вероятность повторных сбоев.
Также могут назначить абляцию — воздействие радиочастотными импульсами на аритмичную область сердца.
Лечение абляцией может быть успешно в 70% случаев и более: зависит от выраженности и характера поражения, длительности аритмии, размеров полостей сердца. Риски, связанные с процедурой, встречаются редко.
Контроль за частотой сокращений желудочков помогает исключить учащенное сердцебиение и риск сердечной недостаточности. Этот способ применяется в случаях, когда не удалось восстановить нормальный сердечный ритм, или у пациента не проявляются симптомы.
Частотный контроль производят несколькими способами:
- сокращают распространение электрического импульса от предсердий к желудочкам с помощью лекарств,
- проводят абляцию для устранения задержки распространения импульса,
- устанавливают кардиостимулятор для имитации электрического импульса.
Общие правила оказания первой помощи
Правила оказания первой помощи для лечения пароксизма мерцательной аритмии проводится по-разному в зависимости от нескольких характеристик приступа:
- уровень артериального давления;
- одышка в покое;
- длительность приступа;
- частота сердечных сокращений;
- первичный или повторный пароксизм.
В зависимости от этого врачи «Скорой помощи» либо пытаются восстановить синусовый ритм, либо урежают частоту сердечных сокращений, одновременно проводя профилактику образования тромбов. Для этого используются медикаменты, при необходимости и наличии условий — электроимпульсная терапия.
Что можно и чего нельзя делать в домашних условиях при приступе
При развитии приступа неритмичного сердцебиения необходимо сразу вызывать «Скорую помощь».
До прибытия бригады медиков в домашних условиях можно:
- придать пациенту полусидячее положение;
- расстегнуть тесную одежду;
- обеспечить доступ свежего воздуха в помещение;
- предложить больному дышать животом, обтереть его лицо платком, смоченным в холодной воде;
- дать 20 – 30 капель корвалола в половине стакана воды;
- подготовиться к прибытию бригады: организовать ее встречу, приготовить медицинские документы, предыдущие ЭКГ, подумать о транспортировке больного до машины Скорой помощи (такая необходимость может возникнуть, а в обязанности персонала «Скорой» переноска больного не входит);
- успокоить больного, сказать ему о вызове врачей.
При фиксировании приступа МА до прибытия неотложки нельзя:
- давать больному лекарства до прибытия Скорой, в том числе нитроглицерин;
- проводить массаж глазных яблок или области сонных артерий;
- тратить время на измерение артериального давления, не подготовившись к прибытию медперсонала;
- собирать вещи для госпитализации (на это будет время, пока врач осматривает пациента, проводит купирование приступа и т. д., госпитализация требуется не всегда);
- беспокоиться и паниковать.
Как самостоятельно купировать приступ МА (таблетка в кармане)
Некоторые пациенты, у которых диагноз «пароксизмальная фибрилляция предсердий» установлен уже давно, а приступы случаются реже одного раза в месяц, могут научиться самостоятельно купировать такие пароксизмы. Такая тактика называется «таблетка в кармане».
Ее используют у сохранных интеллектуально пациентов, которые могут адекватно оценить свое состояние. Стратегия «таблетка в кармане» не должна использоваться, если очередной приступ аритмии вызвал какие-то новые симптомы:
- боль в груди;
- головокружение;
- слабость в конечностях;
- асимметрия лица и так далее.
В подобных случаях самостоятельно купировать пароксизм не следует, так как эти симптомы могут быть признаком развития инфаркта или инсульта.
Если же пароксизм фибрилляции протекает как обычно, пациент может принять препарат пропанорм в дозировке 450 – 600 мг.
Больной должен заранее проконсультироваться у своего кардиолога, в каких случаях и в какой дозе принимать это лекарство. Лучше, если первый прием пропанорма будет проведен в стационаре, под контролем медицинских работников.
Способы контроля в повседневной жизни
Нарушение сердечного ритма — не приговор. Активная и гармоничная жизнь возможна как в период лечения, так и после него. Достаточно научится жить по новым правилам, которые олицетворяют собой здоровый образ жизни:
- соблюдать сбалансированную диету — не увлекаться жирной, жареной и слишком соленой пищей;
- свести вредные привычки к минимуму — сократить потребление алкоголя и перестать курить;
- заниматься физическими нагрузками — регулярно ходить пешком или добавить час кардиотренировок в день;
- поддерживать в норме вес и артериальное давление;
- следить за уровнем сахара в крови.
В центре сердечной медицины «Черная речка» мы не только лечим аритмию и другие болезни сердца, но и помогаем адаптироваться к жизни после них: обучаем здоровому образу жизни и делаем его привычкой.