- Симптомы ФП
- Патогенез и общая клиническая картина
- Причины ФП и факторы риска
- Методы диагностики
- Стратегии лечения ФП
- Применение препарата Пропанорм при ФП
Фибрилляция предсердий (ФП) – синоним более применимого в странах СНГ термина «Мерцательная аритмия».
Фибрилляция предсердий является наиболее распространенным нарушением сердечного ритма. ФП не связана с высоким риском внезапной смерти, поэтому ее не относят к фатальным нарушениям ритма, как, например, желудочковые аритмии.
Фибрилляция предсердий
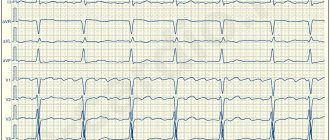
Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Причины развития и факторы риска
Сердечная патология
- ОИМ (нарушение проводимости и возбудимости миокарда).
- Артериальная гипертензия (перегрузка ЛП и ЛЖ).
- Хроническая сердечная недостаточность (нарушение структуры миокарда, сократительной функции и проводимости).
- Кардиосклероз (замещение клеток миокарда соединительной тканью).
- Миокардиты (нарушение структуры при воспалении миокарда).
- Ревматические пороки с поражением клапанов.
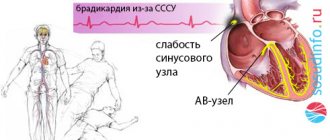
- Дисфункция СУ (синдром тахи-бради).
Внесердечная патология
- Заболевания щитовидной железы с проявлениями тиреотоксикоза.
- Наркотическая или иная интоксикация.
- Передозировка препаратов наперстянки (сердечных гликозидов) при лечении сердечной недостаточности.
- Острая алкогольная интоксикация или хронический алкоголизм.
- Неконтролируемое лечение диуретиками.
- Передозировка симпатомиметиков.
- Гипокалиемия любого происхождения.
- Стресс и психоэмоциональное перенапряжение.
Возрастные органические изменения.
С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Классификация фибрилляции предсердий
По продолжительности клинических проявлений.
Различают следующие формы ФП:
- Пароксизмальная (приступообразная).
Одиночные эпизоды ФП, длящиеся не более 48 часов в случае применения кардиоверсии, либо до 7 суток в случае спонтанного восстановления ритма. - Персистирующая форма.
Эпизоды фибрилляции предсердий, длящиеся более 7 суток без спонтанного восстановления, либо фибрилляция, поддающаяся кардиоверсии (медикаментозной или электрической) через 48 часов и более. - Постоянная форма(хроническая).
Непрерывная ФП, не поддающаяся кардиоверсии, в случае если врачом и пациентом принято решение оставить попытки восстановить синусовый ритм.
По величине ЧСС
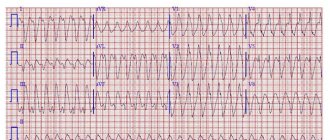
- Тахисистолическая.
Фибрилляция предсердий с частотой желудочковых сокращений более 90–100 уд. в мин. - Нормосистолическая.
AV-узел позволяет желудочкам сокращаться с частотой 60–100 уд/мин. - Брадисистолическая.
ЧСС при этой форме фибрилляции не достигает 60 уд./мин.
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
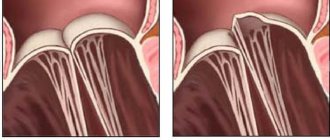
Фибрилляция (мерцание предсердий).
В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
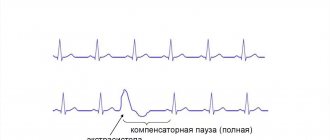
Трепетание предсердий.
В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Осложнения мерцательной аритмии
По последним данным, пациенты с мерцательной аритмией попадают в группу риска не только по развитию тромбоэмболического инсульта, но и инфаркта миокарда. Механизмы поражения таковы: при фибрилляции предсердий невозможно полноценное сокращение предсердий, поэтому кровь в них застаивается и в пристеночном пространстве предсердий образуются тромбы. Если такой тромб с током крови попадает в аорту и в менее крупные артерии, то возникает тромбоэмболия артерии, питающей какой-либо орган: головной мозг, сердце, почки, кишечник, нижние конечности. Прекращение кровоснабжения вызывает инфаркт (некроз) участка этого органа. Инфаркт мозга называется ишемическим инсультом. Наиболее часто встречаются осложнения:
- Тромбоэмболия и инсульт.
Чаще всего мишенью оказывается головной мозг (по прямым каротидным артериям тромб достаточно легко «выстреливает» в этом направлении). По статистике, каждый пятый пациент с инсультом имеет в анамнезе фибрилляцию предсердий. - Хроническая сердечная недостаточность.
Фибрилляция и трепетание предсердий могут вызвать усиление симптомов недостаточности кровообращения, вплоть до приступов сердечной астмы (острой левожелудочковой недостаточности) и отека легких. - Дилатационная кардиомиопатия.
Тахисистолическая форма МА, когда частота сокращений желудочков постоянно превышает 90 ударов, быстро приводит к патологическому расширению всех сердечных полостей. - Кардиогенный шок и остановка сердца
. В редких случаях приступ мерцания или трепетания предсердий с выраженными гемодинамическими нарушениями может привести к аритмогенному шоку – жизнеугрожающему состоянию.
Диета как профилактика аритмии
Пища может приносить не только пользу, но и вред, если в ней содержатся токсичные вещества или избыток определенных элементов. Неправильный рацион питания иногда провоцирует повышение уровня холестерина в крови. При таком нарушении развивается атеросклероз сосудистой системы.
Подобное заболевание становится причиной различных патологических изменений сердца, нарушений его работы, развития аритмии. Профилактика аритмии сердца должна включать употребление натуральной и полезной еды, которая готовится преимущественно на пару или в духовке. Пища не должна быть слишком острой, жирной, горячей и соленой. Также рекомендуется исключить или снизить потребление сладкого, солений, крепкого чая и кофе. Необходимо включить достаточное количество свежей зелени, злаков, фруктов, овощей, молочной продукции невысокой жирности.
Медикаментозная терапия
Выделяют следующие направления лекарственной терапии фибрилляции предсердий: кардиоверсия (восстановление нормального синусового ритма), профилактика повторных пароксизмов (эпизодов) наджелудочковых аритмий, контроль нормальной частоты сокращений желудочков сердца. Также важная цель медикаментозного лечения при МА – предотвращение осложнений – различных тромбоэмболий. Лекарственная терапия ведется по четырем направлениям.
Лечение антиаритмиками.
Применяется, если принято решение о попытке медикаментозной кардиоверсии (восстановления ритма с помощью лекарств). Препараты выбора –
пропафенон, амиодарон.
Пропафенон
– один из наиболее эффективных и безопасных лекарственных препаратов, который используется для лечения наджелудочковых и желудочковых нарушений сердечного ритма. Действие пропафенона начинается через 1 ч после приема внутрь, максимальная концентрация в плазме крови достигается через 2–3 ч и длится 8–12 ч.
Контроль ЧСС.
В случае невозможности восстановить нормальный ритм необходимо привести мерцательную аритмию в нормоформу. Для этой цели применяют бета-адреноблокаторы, антагонисты кальция недигидропиридинового ряда (группы верапамила), сердечные гликозиды и др.
Бета-адреноблокаторы
. Препараты выбора для контроля работы сердца (частоты и силы сокращений) и артериального давления. Группа блокирует бета-адренергические рецепторы в миокарде, вызывая выраженный антиаритмический (урежение ЧСС), а также гипотензивный (снижение АД) эффект. Доказано, что бета-блокаторы статистически увеличивают продолжительность жизни при сердечной недостаточности. Среди противопоказаний к приему – бронхиальная астма (так как блокировка бета 2-рецепторов в бронхах вызывает бронхоспазм).
Антикоагулянтная терапия.
Для снижения риска тромбообразования при персистирующей и хронической формах ФП обязательно назначают препараты, разжижающие кровь. Назначают антикоагулянты прямого (гепарин, фраксипарин, фондапаринукс и пр.) и непрямого (варфарин) действия. Существуют схемы приема непрямых (варфарин) и так называемых новых антикоагулянтов – антагонистов факторов свертывания крови (прадакса, ксарелто). Лечение варфарином сопровождается обязательным контролем показателей свертываемости и, при необходимости, тщательной коррекцией дозировки препарата.
Метаболическая терапия.
К метаболическим препаратам относятся лекарственные средства, улучшающие питание и обменные процессы в сердечной мышце. Эти препараты якобы оказывают кардиопротективное действие, защищая миокард от воздействия ишемии. Метаболическая терапия при МА считается дополнительным и необязательным лечением. По последним данным, эффективность многих препаратов сравнима с плацебо. К таким лекарственным средствам относятся:
- АТФ (аденозинтрифосфат);
- ионы К и Mg;
- кокарбоксилаза;
- рибоксин;
- милдронат;
- предуктал;
- мексикор.
Диагностика и лечение любого вида аритмии требует немалого клинического опыта, а во многих случаях – высокотехнологичного аппаратного оснащения. При фибрилляции и трепетании предсердий главная задача врача – по возможности устранить причину, приведшую к развитию патологии, сохранить функцию сердца и предотвратить осложнения.
К ним относятся:
1. Контроль ритма /контроль частоты пульса
Если же нарушение ритма беспокоит более чем один-два раза в год, необходим постоянный прием антиаритмичеких средств.
Тактика по активному восстановлению и удержанию нормального (синусового) ритма с помощью ААП называется тактикой контроля ритма. Она предпочтительна у тех пациентов с пароксизмальной, перманентной и персистирующей формами заболевания, кто ведет активный образ жизни и не имеет солидной сопутствующей патологии. При достаточно частых, затяжных эпизодах МА постоянная плановая антиаритмическая терапия также обязательна. Нередко учащение пароксизмов – это естественное течение заболевания. Но в ряде случаев эта форма МА обусловлена неправильным лечением, когда пациент принимает лекарства в недостаточной дозе, либо не лечится вовсе. Именно врач –аритмолг призван подобрать ту схему лечения, которая поможет пациенту справиться с болезнью. При ее неуспешности пациенту может быть рекомендована консультация кардиохирурга – аритмолога на предмет хирургического лечения МА.
В случае перехода этой аритмии в постоянную форму, активное восстановление ритма не показано в силу неэффективности. Под воздействием длительно существующей аритмии меняются структура и функция сердца и оно «привыкает» жить с ари его от нее уже невозможно. У таких пациентов применяется тактика контроля пульса, то есть с помощью лекарственных средств достигается частота сердечных сокращений, комфортная для пациента. Но активных попыток восстановления ритма уже не делается.
В качестве антиаритмических средств на сегодняшний день используются:
- бета-блокаторы (метопролол, бисопролол, карведилол)
- пропафенон
- амиодарон
- сотагексал
- аллапинин
- дигоксин
- комбинация лекарственных средств
2.Профилактика осложнений:
профилактика инсульта и тромбоэмболий
При МА нет единого, скоординированного выброса крови сердцем, часть крови застаивается в его камерах и, в виде тромбов, может поступать в сосуды. Чаще всего страдают сосуды головного мозга и развивается инсульт.
С целью его профилактики назначаются препараты, влияющие на свертывание крови -варфарин, ривароксабан, дабигатран, апиксабан, которые надежно (более чем на 90%) защищают от инсульта.
Во время приема этих препаратов пациент должен следить за наличием кровотечений и раз в квартал контролировать общий анализ крови и креатинин. (при приеме ривароксабана, дабигатрана и апиксабана)., либо не реже раза в месяц исследовать МНО (международное нормализованное отношение) при приеме варфарина. Это необходимо для того, чтобы правильно рассчитать дозу препарата и следить за его безопасностью.
Ацетилсалициловая кислота (аспирин, кардиомагнил, тромбоасс) для профилактики тромбоэмболий рутинно не используется, так как степень защиты от венозного тромбоза при ее применении составляет всего 25%.
профилактика развития сердечной недостаточности
Сердечная недостаточность (СН)
– осложнение многих заболеваний сердца, в том числе и МА. Это состояние обусловлено отсутствием полноценной насосной функции сердца, вследствие чего жидкая часть крови застаивается в тканях и органах, что проявляется одышкой и отёками.
С целью профилактики и лечения СН применяются ингибиторы АПФ (эналаприл, лизиноприл, периндоприл и др.), верошпирон(эплеренон), мочегонные (торасемид, фуросемид, гипотиазид).
3.Хирургическое лечение применяется в случае отсутствия эффекта от медикаментозных средств и проводится в специализированных кардиохирургических клиниках.
Виды хирургического лечения МА:
- имплантация электрокардиостимулятора при брадиформе МА
- радиочастотная аблация устьев лёгочных вен и других аритмогенных зон
- при пароксизмальной тахиформе фибрилляции и трепетания предсердий
Хирургия аритмий вообще и МА в частности – это «последний патрон», применяемый при неуспешности медикаментозной терапии.
После хирургического лечения с целью профилактики рецидивов аритмии пациентам назначается плановая антиаритмическая терапия.
Таким образом, лечение мерцательной аритмии – это образ жизни, подразумевающий «работу над собой» пациента. И в этом ему помогает врач-аритмолог.
Пациенту с МА следует беречься простудных заболеваний, вести здоровый образ жизни, избавиться от вредных привычек и избегать факторов, приводящих к ее развитию, а также неукоснительно соблюдать все рекомендации своего лечащего врача. Доктор поможет подобрать индивидуальную схему лечения и порекомендует, что делать при развитии рецидива аритмии, а также своевременно направит к кардиохирургу — аритмологу при наличии показаний.
Важно понимать, что подбор антиаритмической терапии занимает определенное время, требует повторных осмотров врача и ряда исследований в динамике ( общеклинические анализы, исследование уровня гормонов щитовидной железы, УЗИ сердца и холтеровское мониторирование ЭКГ, регистрацию электрокардиограммы) и к этом следует отнестись с пониманием. В ряде случаев требуется замена одного лекарственного препарата на другой.
Жизнь с мерцательной аритмией – процесс непростой и очень важно, чтобы пациент чувствовал поддержку и помощь доктора. Мы рады помочь Вам в этом и готовы предложить программы диспансерного наблюдения кардиолога, аритмолога и кардиохирурга в нашей клинике.
Симптомы ФП
В зависимости от формы аритмии (постоянная или приступообразная) и восприимчивости больного клиническая картина ФП варьирует от отсутствия симптомов до наличия признаков сердечной недостаточности. Больные могут жаловаться на:
- перебои в работе сердца;
- «клокотания» и/или боль в груди;
- резкое увеличение ЧСС;
- потемнение в глазах;
- общую слабость, головокружение (на фоне гипотензии);
- предобморочные состояния или обмороки;
- ощущение нехватки воздуха, одышку и чувство страха.
Фибрилляция предсердий и трепетание предсердий может сопровождаться учащенным мочеиспусканием, вызванным повышенной выработкой натрийуретического пептида. Приступы, длящиеся несколько часов или суток и не проходящие самостоятельно, требуют медицинского вмешательства.
Причины ФП и факторы риска
Заболевания различного генеза
Наиболее часто ФП возникает у пациентов с заболеваниями сердечно-сосудистой системы – артериальной гипертензией, ИБС, хронической сердечной недостаточностью, пороками сердца – врожденными и приобретенными, воспалительными процессами (перикардит, миокардит), опухоли сердца. Среди острых и хронических заболеваний, не связанных с патологией сердца, но влияющих на возникновение фибрилляции предсердий, выделяют нарушения функций щитовидной железы, сахарный диабет, хроническую обструктивную болезнь легких, синдром сонного апноэ, болезни почек и др.
Возрастные изменения
Фибрилляцию предсердий называют «аритмией дедушек», так как заболеваемость этой аритмией резко увеличивается с возрастом. Развитию данного нарушения сердечного ритма могут способствовать электрические и структурные изменения предсердий,. Однако специалисты отмечают, что мерцательная аритмия может возникнуть у молодых людей, не имеющих патологии сердца: до 45 % случаев пароксизмальной и до 25 % случаев персистирующей фибрилляции.
Другие факторы риска
Фибрилляция предсердий может развиваться на фоне употребления алкоголя, после удара электрического тока и операций на открытом сердце. Пароксизмы могут спровоцировать такие факторы, как физическая нагрузка, стрессовые состояния, жаркая погода, обильное питье. В редких случаях имеется наследственная предрасположенность возникновения ФП.
Почему нужно контролировать образ жизни?
Потому что он отражается на размере левого предсердия. Чем выраженнее ожирение, тем размер левого предсердия выше. Если у человека есть лишний вес, давление в сердце увеличивается, увеличивается объем циркулирующей крови, растягивается левое предсердие. Чем больше левое предсердие от нормы (400 мм), тем выше риск развития фибрилляции предсердий.
Ситуации
При нормальном размере левого предсердия эффективность радиочастотной абляции может достигать 70%. Чем больше размер левого предсердия, тем эффективность РЧА ниже.
● Если пациент проходит радиочастотную абляцию, важно помнить: чем больше отклонений от нормы в работе предсердия, тем выше риск рецедива мерцательной аритмии. ● Когда у человека сбивается сердечный ритм, во время проведения УЗИ обращают внимание на размер левого предсердия: если оно незначительно расширено, имеет смысл попытаться восстановить этот ритм с помощью медикаментозных методов или электроимпульсной терапии. Но если левое предсердие значительно расширено, особого толка восстанавливать ритм нет — рано или поздно он опять сорвется.
Что делать?
● Контролировать вес. ● Отказаться от алкоголя — алкоголь увеличивает риск кровотечения и утяжеляет течение аритмии либо увеличивает частоту срывов этой аритмии. ● Отказаться от курения. ● Отказаться от приема БАДов — большинство из них может усилить действие антикоагулянтов. ● Увеличить физические нагрузки. ● Контролировать состояние щитовидной железы у эндокринолога.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).
| Источник | Высокий риск | Средний риск | Низкий риск |
| Atrial Fibrillation Investigators (1) ** | Возраст 65 лет и старше Гипертензия в анамнезе ИБС Диабет | Возраст моложе 65 лет Отсутствие признаков высокого риска | |
| American College of Chest Physicians (2) | Возраст старше 75 лет Гипертензия в анамнезе Дисфункция ЛЖ *** Более 1 фактора среднего риска | Возраст 65 — 75 лет Диабет ИБС Тиреотоксикоз | Возраст моложе 65 лет Отсутствие факторов риска |
| Stroke Prevention in Atrial Fibrillation (3) | Женщины старше 75 лет Систолическое АД более 160 мм рт. ст. Дисфункция ЛЖ ** | Гипертензия в анамнезе Отсутствие признаков высокого риска | Отсутствие признаков высокого риска Отсутствие гипертензии в анамнезе |
Получение обязательных данных
Изучение истории болезни и жалоб пациента. Необходимо выяснить конкретные симптомы, которыми проявляется фибрилляция предсердий, определить ее клиническую форму, дату появления первых признаков, частоту и продолжительность пароксизмов, определить предрасполагающие факторы и провоцирующие заболевания, эффективность проводимого лечения.
Проведение ЭКГ, ЭхоКГ. Эти обследования позволяют определить вид нарушений сердечного ритма, оценить размеры камер сердца и состояние клапанов, изменение сократимости миокарда.
Исследование крови. Для определения функции щитовидной железы (Т3, Т4) и гипофиза (ТТГ), выявления недостатка электролитов (калия) и признаков острого ревматизма или миокардита.
Получение дополнительных данных
Холтеровское мониторирование ЭКГ. Круглосуточная регистрация ЭКГ позволяет проконтролировать и оценить ЧСС в разное время суток (включая период сна) при обычном режиме дня пациента, зафиксировать приступы ФП.
Запись пароксизмов ФП онлайн. Данная разновидность холтеровского мониторирования позволяет фиксировать сигналы электрокардиограммы, передаваемые по телефону, непосредственно в момент приступа.
Велоэргометрия, тредмил-тест и другие нагрузочные пробы. Эти методы применяются в случае, когда не установлен адекватный контроль ЧЖС (при хронической ФП), для провокации аритмии, вызываемой физической нагрузкой, а также для исключения ишемии сердца перед лечением антиаритмиками 1C-класса.
Чреспищеводная эхокардиография. Данное исследование помогает выявить наличие тромба в левом предсердии до проведения кардиоверсии.
Электрофизиологическое исследование. ЭФИ проводится для объяснения механизма тахикардии, выявления и хирургического лечения предрасполагающей аритмии (радиочастотная абляция).
Диагностика аритмий
Диагностические методики: общие (сбор анамнеза, осмотр) и специфические (неинвазивные и инвазивные) методики. Неинвазивные методы исследования включают в себя:
- ЭКГ;
- эргометрию (тесты с физической нагрузкой);
- поверхностное ЭКГ-картирование;
- эхокардиографию;
- магнитно-резонансную томографию.
Инвазивная диагностика представляет собой электрофизиологическое исследование, при котором в полость сердца вводят специальные датчики, которые фиксируют частоту и регулярность сокращений разных отделов миокарда.
Стратегии лечения ФП
Для лечения больных с фибрилляцией предсердий используются две принципиальные стратегии:
- rhythm control – восстановление синусового ритма (медикаментозная или электрическая кардиоверсия с последующей профилактикой рецидива;
- rate control – контроль ЧЖС, сочетаемый с антикоагулянтной или антиагрегантной терапией (если ФП сохраняется).
Стратегия лечения конкретного пациента выбирается в зависимости от многих факторов, и, прежде всего, это форма заболевания – пароксизмальная или персистирующая фибрилляция предсердий. Так, в первом случае приступ необходимо купировать (особенно это касается самого первого проявления ФП). При персистирующей форме мерцательной аритмии назначается постоянный прием лекарственных препаратов, направленный на контроль ЧСС и профилактику инсульта.
Согласно результатам последних исследований, применение пропафенона обеспечивает высокую эффективность восстановления и удержания синусового ритма. Следуя рекомендациям ВНОК по диагностике и лечению фибрилляции, данный препарат относят к первому ряду лекарственных средств, применяемых при персистирующей форме ФП для фармакологической кардиоверсии (класс I, уровень доказательности А).
Диагностика
Диагностировать мерцательную аритмию возможно уже при физикальном осмотре. На патологию указывают упорядоченный пульс, неритмичность сердечных тонов, существенное колебание их громкости. Обнаружив данные отклонения, врач направляет пациента на инструментальные исследования. В кардиологическом центре ФНКЦ ФМБА диагностику проводят с помощью:
- снятие ЭКГ во время приступа аритмии;
- суточного ХМ-ЭКГ с зафиксированной аритмией (ЭКГ по методу Холтера);
- данных электрофизиологического исследования сердца;
- МРТ или МСКТ сердца.
Применение препарата Пропанорм при ФП
Купирование пароксизмов
Стратегия, называемая «таблеткой в кармане», основана на приеме нагрузочной дозы Пропанорма, позволяющей восстановить сердечный ритм как при лечении в стационаре, так и амбулаторно. Согласно данным многих плацебо-контролируемых исследований, эффективность однократного приема per os 450-600 мг пропафенона составляет от 56 до 83 % (Boriari G, Biffi M, Capucci A, et al., 1997). По данным всероссийского исследования «ПРОМЕТЕЙ», в котором приняли участие 764 пациента с рецидивирующей формой фибрилляции предсердий, эффективность нагрузочной дозы препарата составила 80,2 %.
Профилактика пароксизмов
Стратегия основана на ежедневном приеме препарата для предотвращения пароксизмов. Многоцентровое, открытое, рандомизированное, проспективное сравнительное исследование «Простор» дало следующие предварительные результаты.
- Пропанорм® не приводит к ухудшению показателей гемодинамики у пациентов с артериальной гипертензией, ишемической болезнью сердца и хронической сердечной недостаточностью с сохраненной систолической функцией. Применение препарата при фибрилляции предсердий в целях профилактики способствует снижению числа госпитализаций, связанных с декомпенсацией кровообращения, на 72,9 %.
- Антиаритмическая эффективность Пропанорма через 12 месяцев с начала приема практически равна показателям при применении Кордарона – 54,2 % и 52,9 % соответственно.
- При отсутствии постинфарктной кардиопатии (фракция выброса менее 40 %) Пропанорм® может применяться как антиаритмический препарат, в т. ч. в сочетании с бета-адреноблокаторами, если это необходимо.
- Пропанорм® обладает лучшим профилем безопасности, по сравнению с Кордароном.
Для удержания синусового ритма у пациентов с диагнозом «рецидивирующая фибрилляция предсердий» рекомендуемая суточная доза для постоянного приема Пропанорма составляет 450 мг (3 раза в сутки) или 600 мг (2 раза в сутки). При частых возникновениях пароксизмов возможно увеличение дозы до 900 мг (3 раза в сутки).
Лечение фибрилляции и трепетания предсердий
Каковы рекомендации по проведению антитромботической терапии? Как выбрать препарат для профилактической антиаритмической терапии?
Фибрилляция предсердий (ФП) — одна из наиболее часто встречаемых в клинической практике тахиаритмий, ее распространенность в общей популяции колеблется от 0,3 до 0,4% [1]. Выявляемость ФП увеличивается с возрастом. Так, среди людей до 60 лет она составляет приблизительно 1% случаев, а в возрастной группе старше 80 лет — более 6%. Около 50% пациентов с фибрилляцией предсердий в США — лица старше 70 лет, и более 30% госпитализированных в связи с нарушениями ритма сердца составляют больные с этой аритмией [2]. Трепетание предсердий (ТП) — существенно менее распространенная аритмия по сравнению с ФП. В большинстве стран ФП и ТП рассматриваются как разные нарушения ритма и не объединяются общим термином «мерцательная аритмия». На наш взгляд, подобный подход по многим причинам следует признать правильным.
Профилактика тромбоэмболических осложнений и рецидивов фибрилляции и трепетания предсердий
Фибрилляция и трепетание предсердий ухудшают гемодинамику, утяжеляют течение основного заболевания и приводят к увеличению смертности в 1,5-2 раза у больных с органическим поражением сердца. Неклапанная (неревматическая) ФП увеличивает риск ишемического инсульта в 2-7 раз по сравнению с контрольной группой (больные без ФП), а ревматический митральный порок и хроническая ФП — в 15-17 раз [3]. Частота ишемического инсульта при неревматической фибрилляции предсердий в среднем составляет около 5% случаев в год и увеличивается с возрастом. Церебральные эмболии рецидивируют у 30-70% больных. Риск повторного инсульта наиболее высок в течение первого года. Низкий риск инсульта у больных с идиопатической ФП моложе 60 лет (1% в год), несколько выше (2% в год) — в возрасте 60-70 лет. В этой связи у большинства больных с частыми и/или длительными пароксизмами фибрилляции предсердий, а также с ее постоянной формой должна проводиться профилактика тромбоэмболических осложнений. Метаанализ всех исследований по первичной и вторичной профилактике инсультов показал, что риск развития последних непрямые антикоагулянты уменьшают на 47-79% (в среднем на 61%), а аспирин — немногим более чем на 20%. При этом необходимо отметить, что при применении аспирина возможно статистически значимое снижение частоты случаев ишемического инсульта и других системных эмболий только при довольно высокой дозе препарата (325 мг/сут) [4]. В то же время в Copenhagen AFASAK Study [5] количество тромбоэмболических осложнений в группах больных, получавших аспирин 75 мг/сут и плацебо, существенно не отличалось.
В связи с этим больным с ФП, относящимся к группе высокого риска по тромбоэмболическим осложнениям: сердечная недостаточность, ФВ 35% и менее, артериальная гипертензия, ишемический инсульт или транзиторная ишемическая атака в анамнезе и др., — должны назначаться непрямые антикоагулянты (поддержание Международного нормализованного отношения — МНО — в среднем на уровне 2,0-3,0). Больным с неклапанной (неревматической) фибрилляцией предсердий, не относящимся к группе высокого риска, целесообразен постоянный прием аспирина (325 мг/сут). Существует мнение, что больным моложе 60 лет с идиопатической ФП, у которых риск тромбоэмболических осложнений очень низкий (практически такой же, как у людей без нарушений ритма), профилактическую терапию можно не проводить. Проведение антитромботической терапии у больных с ТП, очевидно, должно основываться на учете тех же факторов риска, что и при ФП, так как есть данные, что риск тромбоэмболических осложнений при ТП выше, чем при синусовом ритме, но несколько ниже, чем при ФП [6].
Международные эксперты предлагают следующие конкретные рекомендации по антитромботической терапии различных групп больных с фибрилляцией предсердий в зависимости от уровня риска тромбоэмболических осложнений [7]:
- возраст менее 60 лет (нет заболеваний сердца — lone AF) — аспирин 325 мг/сут или отсутствие лечения;
- возраст менее 60 лет (есть заболевание сердца, но нет таких факторов риска, как застойная сердечная недостаточность, ФВ 35% и менее, артериальная гипертензия) — аспирин 325 мг/сут;
- возраст 60 лет и более (сахарный диабет или ИБС) — пероральные антикоагулянты (МНО 2,0-3,0);
- возраст 75 лет и более (особенно женщины) — пероральные антикоагулянты (МНО до 2,0);
- сердечная недостаточность — пероральные антикоагулянты (МНО 2,0-3,0);
- ФВ ЛЖ 35% или менее — пероральные антикоагулянты (МНО 2,0-3,0);
- тиреотоксиоз — пероральные антикоагулянты (МНО 2,0-3,0);
- артериальная гипертензия — пероральные антикоагулянты (МНО 2,0-3,0);
- ревматические пороки сердца (митральный стеноз) — пероральные антикоагулянты (МНО 2,5-3,5 или более);
- искусственные клапаны сердца — пероральные антикоагулянты (МНО 2,5-3,5 или более);
- тромбоэмболия в анамнезе — пероральные антикоагулянты (МНО 2,5-3,5 или более);
- наличие тромба в предсердии, по данным ТПЭхоКГ, — пероральные антикоагулянты (МНО 2,5-3,5 или более).
Международное нормализованное отношение должно контролироваться непрямыми антикоагулянтами в начале терапии не реже чем раз в неделю, а в последующем — ежемесячно.
В большинстве случаев больным с рецидивирующей пароксизмальной и персистирующей фибрилляцией предсердий при отсутствии клинических симптомов аритмии или незначительной их выраженности нет необходимости назначать антиаритмические препараты. У таких пациентов проводится профилактика тромбоэмболических осложнений (аспирин или непрямые антикоагулянты) и контроль ЧСС. Если выражены клинические симптомы, требуется противорецидивная и купирующая терапия, сочетающаяся с контролем ЧСС и антитромботическим лечением.
При частых приступах фибрилляции и трепетания предсердий эффективность антиаритмиков или их комбинаций оценивают по клинике, при редких приступах с этой целью проводят ЧПЭС или ВЭМ после 3-5-дневного приема препарата, а при применении амиодарона — после насыщения им. Для предупреждения рецидивов ФП/ТП у больных без органического поражения сердца используются антиаритмические препараты 1А, 1С и 3-го классов. Больным с бессимптомной дисфункцией ЛЖ или симптоматической сердечной недостаточностью, а также, вероятно, со значительной гипертрофией миокарда терапия антиаритмиками 1-го класса противопоказана в связи с риском ухудшения прогноза жизни.
Для профилактики пароксизмов фибрилляции и трепетания предсердий используются следующие антиаритмики: хинидин (кинилентин, хинидин дурулес и др.) — 750-1500 мг/сут; дизопирамид — 400-800 мг/сут; пропафенон — 450-900 мг/сут; аллапинин — 75-150 мг/сут; этацизин — 150-200 мг/сут; флекаинид — 200-300 мг/сут; амиодарон (поддерживающая доза) — 100-400 мг/сут; соталол — 160-320 мг/сут; дофетилид — 500-1000 мкг/сут. Верапамил, дилтиазем и сердечные гликозиды не должны применяться для противорецидивной терапии ФП и ТП у больных с синдромом Вольфа-Паркинсона-Уайта (ВПУ), так как эти препараты уменьшают рефрактерность дополнительного пути предсердно-желудочкового проведения и могут вызвать утяжеление течения аритмии.
У больных с синдромом слабости синусового узла и пароксизмами фибрилляции и трепетания предсердий (синдром брадикардии-тахикардии) имеются расширенные показания для имплантации электрокардиостимулятора (ЭКС). Постоянная электрокардиостимуляция показана таким пациентам как для лечения симптоматической брадиаритмии, так и для безопасного проведения профилактической и/или купирующей антиаритмической терапии. Для предупреждения и купирования приступов ФП И ТП у больных без ЭКС можно использовать антиаритмики 1А класса, обладающие холинолитическим действием (дизопирамид, новокаинамид, хинидин). При гипертрофической кардиомиопатии для профилактики пароксизмов тахиаритмии назначается амиодарон, а для урежения частоты желудочковых сокращений — бета-адреноблокаторы или антагонисты кальция (верапамил, дилтиазем).
Как правило, лечение антиаритмиками требует наблюдения за шириной комплекса QRS (особенно когда используются антиаритмические средства 1С класса) и продолжительностью интервала QT (при терапии антиаритмиками 1А и 3-го классов). Ширина комплекса QRS не должна увеличиваться более чем на 150% от исходного уровня, а корригированный интервал QT не должен превышать 500 мс. Наибольшим эффектом при профилактике аритмии обладает амиодарон [14, 15, 16, 17]. Метаанализ опубликованных результатов плацебо-контролируемых исследований, в которых приняли участие 1465 больных, показал, что применение малых поддерживающих доз амиодарона (менее 400 мг/сут) не вызывает увеличения поражения легких и печени по сравнению с группой плацебо [8]. Отдельные клинические исследования продемонстрировали более высокую профилактическую эффективность препаратов 1С класса (пропафенона, флекаинида) по сравнению с антиаритмиками 1А класса (хинидином, дизопирамидом). По нашим данным, эффективность пропафенона составляет 65%, этацизина — 61% [9, 10].
Выбор препарата для профилактической антиаритмической терапии пароксизмальной и персистирующей фибрилляции и трепетания предсердий
Можно согласиться с мнением, выраженным в международных рекомендациях по ведению больных с фибрилляцией предсердий [7], согласно которому противорецидивную терапию у больных без патологии сердца или с его минимальными структурными изменениями следует начинать с антиаритмиков 1С класса (пропафенона, флекаинида). Добавим к ним отечественные препараты этого же класса (аллапинин и этацизин), а также соталол; они достаточно эффективны и лишены выраженных экстракардиальных побочных действий. Если перечисленные антиаритмики не предотвращают рецидивов ФП/ТП или их использование сопровождается побочными эффектами, нужно переходить к назначению амиодарона и дофетилида. Затем при необходимости применяются препараты 1А класса (дизопирамид, хинидин) или нефармакологические методы лечения. Вероятно, у больных с так называемой «адренергической» ФП можно ожидать большего эффекта от терапии амиодароном или соталолом, а при «вагусной» ФП целесообразно начинать лечение с дизопирамида.
Ишемическая болезнь сердца, особенно при наличии постинфарктного кардиосклероза, и сердечная недостаточность увеличивают риск проявления аритмогенных свойств антиаритмических препаратов. Поэтому лечение фибрилляции и трепетания предсердий у больных с застойной сердечной недостаточностью, как правило, ограничивается использованием амиодарона и дофетилида. Если высокая эффективность и безопасность амиодарона при сердечной недостаточности и ИБС (включая ИМ) доказана достаточно давно, то аналогичные результаты в отношении дофетилида были получены в рамках недавних плацебо-контролируемых исследований DIAMOND CHF и DIAMOND MI [11].
Для пациентов с ишемической болезнью сердца рекомендуемая последовательность назначения антиаритмиков следующая: соталол; амиодарон, дофетилид; дизопирамид, новокаинамид, хинидин.
Артериальная гипертензия, приводящая к гипертрофии миокарда левого желудочка, увеличивает риск развития полиморфной желудочковой тахикардии «torsades de pointes». В связи с этим для предупреждения рецидивов ФП/ТП у больных с повышенным артериальным давлением отдается предпочтение антиаритмическим препаратам, существенно не влияющим на продолжительность реполяризации и интервала QT (1С класс), а также амиодарону, хотя и удлиняющему его, но крайне редко вызывающему желудочковую тахикардию. Таким образом, алгоритм фармакотерапии данного нарушения ритма при артериальной гипертензии представляется следующим: гипертрофия миокарда ЛЖ 1,4 см и более — использовать только амиодарон; гипертрофии миокарда ЛЖ нет или она менее 1,4 см — начинать лечение с пропафенона, флекаинида (иметь в виду возможность применения отечественных антиаритмиков 1С класса аллапинина и этацизина), а при их неэффективности использовать амиодарон, дофетилид, соталол. На следующем этапе лечения (неэффективность или появление побочных действий у вышеперечисленных препаратов) назначаются дизопирамид, новокаинамид, хинидин [7].
Вполне возможно, что при появлении новых результатов контролируемых исследований по эффективности и безопасности антиаритмических препаратов у больных с различными заболеваниями сердечно-сосудистой системы в вышеизложенные рекомендации по профилактике рецидивов пароксизмальной и персистирующей ФП будут внесены изменения, так как в настоящее время соответствующей информации явно недостаточно.
При отсутствии эффекта от монотерапии используют сочетания антиаритмических препаратов, начиная с половинных доз. Дополнением, а в ряде случаев и альтернативой профилактической терапии, как уже было сказано выше, может быть назначение лекарств, ухудшающих АВ проведение и урежающих частоту сокращений желудочков во время пароксизма ФП/ТП. Применение препаратов, ухудшающих проведение в АВ соединении, обоснованно и при отсутствии эффекта от профилактической антиаритмической терапии. При их использовании надо добиваться, чтобы ЧСС в покое составляла от 60 до 80 в минуту, а при умеренной физической нагрузке — не более 100-110 в минуту. Сердечные гликозиды малоэффективны для контроля ЧСС у больных, ведущих активный образ жизни, так как в подобных случаях первичным механизмом урежения частоты желудочковых сокращений является увеличение парасимпатического тонуса. Поэтому очевидно, что сердечные гликозиды могут быть выбраны только в двух клинических ситуациях: если больной страдает сердечной недостаточностью или имеет низкую физическую активность. Во всех остальных случаях надо отдавать предпочтение антагонистам кальция (верапамилу, дилтиазему) или бета-адреноблокаторам. При затянувшихся приступах фибрилляции или трепетания предсердий, так же как и при их постоянной форме, для урежения ЧСС можно использовать комбинации вышеперечисленных препаратов.
Купирование пароксизмов фибрилляции и трепетания предсердий
Первоочередной задачей при приступе тахисистолической формы ФП/ТП является урежение ЧСС, а затем, если пароксизм самостоятельно не прекратится, его купирование. Контроль за частотой сокращения желудочков (урежение до 70-90 в минуту) осуществляется внутривенным введением или пероральным приемом верапамила, дилтиазема, бета-адреноблокаторов, в/в введением сердечных гликозидов (предпочтение отдается дигоксину), амиодарона. У больных со сниженной сократительной функцией ЛЖ (застойная сердечная недостаточность или ФВ менее 40%) урежение ЧСС проводят только сердечными гликозидами или амиодароном. Перед купированием тахисистолических форм фибрилляции и трепетания предсердий (особенно трепетания предсердий) антиаритмиками 1А класса (дизопирамидом, новокаинамидом, хинидином) обязательна блокада проведения в АВ узле, так как упомянутые выше антиаритмические препараты обладают антихолинергическим действием (наиболее выраженным у дизопирамида) и могут существенно увеличить частоту сокращения желудочков.
Учитывая риск тромбоэмболии при затянувшемся пароксизме ФП, вопрос о его купировании должен быть решен в течение 48 часов, так как, если продолжительность приступа ФП превышает двое суток, необходимо назначение непрямых антикоагулянтов (поддержание МНО на уровне 2,0-3,0) в течение 3-4 недель до и после электрической или медикаментозной кардиоверсии. В настоящее время наиболее широко применяются непрямые антикоагулянты, являющиеся производными кумарина: варфарин и синкумар. Если продолжительность ФП неизвестна, использование непрямых антикоагулянтов до и после кардиоверсии также необходимо. Подобная профилактика тромбоэмболических осложнений должна проводиться и при трепетании предсердий.
Для фармакологической кардиоверсии используют следующие антиаритмики:
- амиодарон 5-7 мг/кг — в/в инфузия за 30-60 мин (15 мг/мин);
- ибутилид 1 мг — в/в введение за 10 мин (при необходимости повторное введение 1 мг);
- новокаинамид 1-1,5 г (до 15-17 мг/кг) — в/в инфузия со скоростью 30-50 мг/мин;
- пропафенон 1,5-2 мг/кг — в/в введение за 10-20 мин;
- флекаинид 1,5-3 мг/кг — в/в введение за 10-20 мин.
В международных рекомендациях по кардиопульмональной реанимации и неотложной кардиологической помощи [12] и рекомендациях АСС/АНА/ЕSС по лечению больных с фибрилляцией предсердий [7] отмечено, что купирование пароксизма у больных с сердечной недостаточностью или ФВ менее 40% целесообразно проводить в основном амиодароном. Применение других антиаритмиков должно быть ограничено из-за довольно высокого риска развития аритмогенных эффектов и отрицательного влияния этих препаратов на гемодинамику.
Применение верапамила и сердечных гликозидов противопоказано больным с ФП/ТП и синдромом Вольфа-Паркинсона-Уайта. При наличии последнего ФП/ТП купируют препаратами, ухудшающими проведение по пучку Кента: амиодароном, новокаинамидом, пропафеноном, флекаинидом и др.
Возможно пероральное купирование фибрилляции и трепетания предсердий хинидином, новокаинамидом, пропафеноном, флекаинидом, дофетилидом и др.
Трепетание предсердий (тип 1) может быть купировано или переведено в ФП частой транспищеводной или эндокардиальной ЭКС предсердий. Назначается стимуляция продолжительностью 10-30 сек с частотой импульсов, превышающей на 15-20% частоту предсердных сокращений, т. е. 300-350 (400) импульсов в одну минуту.
Когда ФП/ТП сопровождается тяжелой сердечной недостаточностью (сердечная астма, отек легких), гипотензией (систолическое давление менее 90 мм рт. ст.), нарастанием болевого синдрома и/или усугублением ишемии миокарда, показано немедленное проведение электроимпульсной терапии (ЭИТ).
При фибрилляции предсердий ЭИТ начинают с разряда мощностью 200 Дж, для бифазного тока энергия первого разряда меньше. Если он оказывается неэффективным, последовательно наносят разряды более высокой мощности (300-360 Дж). Трепетание предсердий часто купируется разрядом низкой энергии (50-100 Дж).
Электроимпульсная терапия также может быть выбрана для планового восстановления синусового ритма у больных с затянувшимися пароксизмами ФП/ТП. Медикаментозная кардиоверсия рекомендуется, если ЭИТ невозможна, нежелательна или с ее помощью не удалось восстановить синусовый ритм. При приступе ФП/ТП, продолжающемся более 48 ч, непрямые антикоагулянты перед кардиоверсией можно длительно не применять, если с помощью транспищеводной ЭхоКГ (ТПЭхоКГ) исключено наличие тромбов в предсердиях (в 95% случаев они локализуются в ушке левого предсердия). Это так называемая ранняя кардиоверсия: в/в введение гепарина (увеличение АЧТВ в 1,5-2 раза по сравнению с контрольным значением) или непродолжительный прием непрямого антикоагулянта (доведение МНО до 2,0-3,0) перед кардиоверсией и четырехнедельный прием непрямых антикоагулянтов после восстановления синусового ритма. По предварительным данным АСUТЕ multicentre study [13], частота тромбоэмболических осложнений существенно меньше при использовании ТПЭхоКГ и коротких курсов профилактической терапии гепарином или варфарином (при отсутствии тромба) или более длительном назначении непрямого антикоагулянта (при повторном обнаружении тромба после трехнедельного лечения варфарином) до ЭИТ, чем при традиционной терапии, проводимой «вслепую» непрямыми антикоагулянтами в течение 3-4 недель до и после электрической кардиоверсии, и составляет соответственно 1,2% и 2,9%. У больных, которые не получают антикоагулянты до кардиоверсии, тромбоэмболические осложнения развиваются в 1-6% случаев.
При тяжелых пароксизмах ФП и ТП, рефрактерных к медикаментозному лечению, применяют нефармакологические методы лечения: деструкцию АВ соединения с имплантацией электрокардиостимулятора, «модификацию» АВ соединения, имплантацию предсердного дефибриллятора или специальных электрокардиостимуляторов, радиочастотную катетерную деструкцию пути циркуляции импульса в правом предсердии при ТП и источников эктопической импульсации у больных с очаговой фибрилляцией предсердий, операции «коридор» и «лабиринт».
Литература
1. Kastor J. A. Arrhithmias. Philadelphia: W. B. Saunders company 1994. P.25-124. 2. Bialy D., Lehmann M. N., Schumacher D. N. et al. Hospitalization for arrhithmias in the United States: importance of atrial fibrillation (abstr) // J. Am. Coll. Cardiol. 1992; 19: 41A. 3. Wolf P. A., Dawber T. R., Thomas H. E., Kannel W. B. Epidemiologic assessment of chronic atrial fibrillation and risk of stroke: the Framingham study// Neurology. 1978; 28: 973-77. 4. The Stroke Prevention in Atrial Fibrillation Study Group Investigators. Stroke prevention in atrial fibrillation study: final results//Circulation. 1991; 84: 527-539. 5. Petersen P., Boysen G., Godtfredsen J. et al. Placebo-controlled, randomised trial of warfarin and aspirin for prevention of thromboembolic complications in chronic atrial fibrillation. The Copenhagen AFASAK study // Lancet. 1989; 1: 175-179. 6. Biblo L. A., Ynan Z., Quan K. J. et al. Risk of stroke in patients with atrial flutter // Am. J. Cardiol. 2000; 87: 346-349. 7. ACC/AHA/ESC guidelines for management of patients with atrial fibrillation//Circulation. 2001; 104: 2118-2150. 8. Vorperian V. R., Havighurst T. C., Miller S., Janyary C. T. Adverse effect of low dose amiodarone: a meta-analysis// JACC. 1997; 30: 791-798. 9. Бунин Ю. А., Федякина Л. Ф., Байрошевский П. А., Казанков Ю. Н. Комбинированная профилактическая антиаритмическая терапия этацизином и пропранололом пароксизмальной фибрилляции и трепетания предсердий. Материалы VII Российского национального конгресса «Человек и лекарство». Москва, 2000. С. 124. 10. Семыкин В. Н., Бунин Ю. А., Федякина Л. Ф. Сравнительная эффективность комбинированной антиаритмической терапии пропафеноном, верапамилом и дилтиаземом пароксизмальной фибрилляции и трепетания предсердий. Материалы VII Российского национального конгресса «Человек и лекарство». Москва, 2000. С. 123-124. 11. Sager P. T. New advances in class III antiarrhytmic drug therapy. Curr. Opin. Cardiol. 2000; 15: 41-53. 12. Guidelines 2000 for cardiopulmonary resuscitation and emergency cardiovascular care// Circulation. 2000; 102 (suppl I): I-158-165. 13. Design of a clinical trial for the assessment of cardiversion using transesophageal echocardiography (the ACUTE multicenter study) // Am. J. Cardiol. 1998; 81: 877-883. 14. Бунин Ю. А., Фирстова М. И., Енукашвили Р. Р. Поддерживающая антиаритмическая терапия после восстановления синусового ритма у больных постоянной формой мерцательной аритмии. Материалы 5-го Всероссийского съезда кардиологов. Челябинск, 1996. С. 28. 15. Bunin Y., Fediakina L. Low doses of amiodarone in preventing of paroxismal atrial fibrillation and flutter. International academy of cardiology. 2nd international congress on heart disease. Abstract book of the congress, Washington, USA, 2001. 16. Gold R. L., Haffajec C. I. Charoz G. et al. Amiodarone for refractory atrial fibrillation // Am. J. Cardiol. 1986; 57: 124-127. 17. Miller J. M., Zipes D. P. Management of the patient with cardiac arrhithmias. In Braunwald E., Zipes D., Libby P. (eds). Heart disease. A textbook of cardiovascular medicine. Philadelphia: W. B. Saunders company. 2001. P. 731-736.