Синдром Морганьи — Адамса — Стокса (синдром МАС) – обморок, который происходит при резком нарушении сердечного ритма, и который влечет за собой ишемию головного мозга и резкое снижение объема сердечного выброса.
Синдром Морганьи возникает из-за ишемии головного мозга, которая происходит при резком снижении сердечного выброса. Это происходит при нарушении сердечного ритма или частоты сердечных сокращений.
Зачастую приступы Морганьи Адамса Стокса вызваны предсердно-желудочковой блокадой. Приступ происходит при возникновении блокады, за этим следует развитие синусового ритма или наджелудочковой аритмии.
Причины, провоцирующие болезни и факторы
Приступы синдрома происходят при таких процессах в организме:
- атриовентрикулярная блокада;
- переход неполной атриовентрикулярной блокады в полную;
- нарушение сердечного ритма, которое сопровождается уменьшением сократительной способности миокарда (при фебриляции, трепетании желудочков, пароксизмальной тахикардии, асистолии);
- тахиаритмия и тахикардия при частоте сердечных сокращений более 200 ударов;
- брадиаритмия и брадикардия при частоте сердечных сокращений менее 30 ударов.
Риск развития синдрома существует, если в анамнезе присутствуют такие состояния:
- болезнь Шагаса;
- воспалительные процессы, локализованные в сердечной мышце, и которые распространяются на проводящую систему;
- диффузное разрастание рубцовой ткани, и последующее поражение сердца при болезни Лева-Легенера, ревматоидном артрите, болезни Либмана-Сакса, системной склеродермии;
- заболевания с общими нейромышечными изменениями (генетические заболевания, миотония);
- интоксикация медицинскими препаратами (бета-адреноблокаторы, антагонисты кальция, сердечные гликозиды, Амиодарон, Лидокаин);
- ишемия сердечной мышцы при кардиомиопатиях, миокардиоклерозе, инфаркте;
- повышенное отложение железа при гемохроматозе и гемосидерозе;
- системный амилоидоз;
- функциональные нарушения проводимости в атриовентрикулярном узле.
Причины синдрома МАС
Проводящая система сердца представлена нервными волокнами, импульсы по которым движутся в строго заданном направлении – от предсердий к желудочкам. Это обеспечивает синхронную работу всех камер сердца. При возникновении препятствий в миокарде (рубцы, например), дополнительных пучков проведения, сформированных внутриутробно, механизмы сократимости нарушаются, и появляются предпосылки к аритмии.
пример синдрома МАС вследствие брадикардии
У детей среди причин нарушения проводимости фигурируют врожденные пороки, нарушения внутриутробной закладки проводящей системы, у взрослых – приобретенная патология (диффузный или очаговый кардиосклероз, электролитные нарушения, интоксикации).
Приступ синдрома МАС обычно провоцируется разными факторами, среди которых:
- Полная АВ-блокада, когда импульс из предсердий не достигает желудочков;
- Трансформация неполной блокады в полную;
- Пароксизмальная тахикардия, фибрилляция желудочков, когда резко падает сократимость сердечной мышцы;
- Тахикардия свыше 200 и брадикардия ниже 30 ударов сердца в минуту.
Понятно, что сами по себе такие тяжелые аритмии не возникают, для них нужен субстрат, который появляется при поражении миокарда вследствие ишемической болезни, после инфаркта, воспалительных процессов (миокардит). Определенную роль может сыграть интоксикация лекарственными препаратами из группы бета-адреноблокаторов, сердечных гликозидов. Повышенного внимания заслуживают пациенты с ревматическими заболеваниями (системная склеродермия, ревматоидный артрит), когда вероятно вовлечение сердца с воспалением и склерозом.
В зависимости от преобладающей симптоматики, принято выделять несколько вариантов течения синдрома МАС:
- Тахиаритмический, когда частота сокращений сердца достигает 200-250, резко страдает функция выброса крови в аорту, органы испытывают гипоксию и ишемию.
- Брадиаритмическая форма – пульс снижается до 30-20 в минуту, а причиной обычно выступает полная атрио-вентрикулярная блокада, слабость синусового узла и полная его остановка.
- Смешанный тип с чередованием пароксизмов асистолии и тахикардии.
Особенности клинической картины
Синдром наблюдается у 25-60% пациентов с полной атриовентрикулярной блокадой. Частота и количество приступов варьируется в каждом клиническом случае. Приступы Морганьи Эдемса Стокса могут возникать с периодичностью раз в несколько лет, а могут происходить несколько раз в течение одних суток.
Спровоцировать приступ могут резкие движения, резкие смены положения тела, нервные перегрузки, переживания, эмоциональный стресс.
Приступу предшествуют такие признаки:
- головокружение;
- внезапно появившаяся обеспокоенность;
- слабость;
- потемнение в глазах;
- головные боли;
- шумы в ушах и голове;
- повышенная потливость;
- тошнота, рвота;
- бледность кожных покровов;
- посинение губ;
- нарушения координации движений.
Через некоторое время (около 1 минуты) у больного происходит приступ, и он теряет сознание. Обморочное состояние возникает при частоте сердечных сокращений менее 30.
Обморок, зачастую кратковременный, и не длится более нескольких секунд. За это время включаются компенсаторные механизмы, которые позволяют ликвидировать аритмию. После выхода из этого состояния у пациента наблюдается ретроградная амнезия, и он не помнит о произошедшем.
Остановка работы сердца более чем на 1-2 минуты приводит к клинической смерти.
При приступе синдрома Морганьи Адамса Стокса характерными являются такие симптомы:
- бледность кожных покровов;
- набухание шейных вен;
- посинение губ и кончиков пальцев;
- самопроизвольные дефекация и мочеиспускание;
- холодный пот (липкий);
- слабый тонус мышц, судороги;
- невозможность определить пульс;
- сниженное артериальное давление;
- глухие и аритмичные тоны сердца;
- расширенные зрачки;
- редкое и глубокое дыхание.
В зависимости от степени интенсивности проявления симптомов различают несколько форм приступа:
- Легкий – не происходит потери сознания, у больного происходит головокружение, нарушается чувствительность, появляется шум в ушах и голове.
- Средней тяжести – у больного происходит потеря сознания, однако отсутствуют такие признаки, как произвольное мочеиспускание и дефекация, судороги также не наблюдаются.
- Тяжелый – присутствует весь симптомокомплекс.
Публикации в СМИ
Синдром Морганьи–Адамса–Стокса (синдром МАС) — нарушение сознания, обусловленное резким снижением сердечного выброса и ишемией головного мозга вследствие остро возникшего нарушения сердечного ритма
Классификация
• Брадиаритмическая форма (см. Блокада атриовентрикулярная, Синдром слабости синусно-предсердного узла). Тяжесть синдрома МАС зависит от двух факторов: •• длительности асиситолии ••• при длительности 4–4,5 с чёткой симптоматики может не быть ••• 5–9 с — головокружение, потемнение в глазах ••• 10–15 с — потеря сознания; •• состояния мозгового кровообращения (каждый больной имеет свой индивидуальный порог начала приступа).
• Тахиаритмическая форма — возникает при высокой частоте сердечного ритма (200 в минуту и более), особенно при сниженной сократительной функции миокарда. Высокая частота сердечного ритма часто возникает при наличии дополнительных проводящих путей с коротким эффективным рефрактерным периодом (>270 мс), при развитии фибрилляции, трепетания предсердий, реципрокной АВ-тахикардии (см. Синдром Вольффа–Паркинсона–Уайта, Фибрилляция предсердий, Трепетание предсердий, Тахикардия желудочковая, Синдром удлинения интервала Q–T).
Клинические проявления • Внезапное головокружение или потеря сознания • Бледность • Артериальная гипотензия • Тоникоклонические судороги (при асистолии желудочков длительностью более 15 с) • Резкая брадикардия или тахикардия.
Специальные исследования • ЭКГ • Суточное мониторирование ЭКГ • ЭхоКГ • Электрофизиологическое исследование
ЛЕЧЕНИЕ
Брадиаритмическая форма • Временная эндокардиальная или трансторакальная наружная ЭКС • Медикаментозная терапия позволяет выиграть время для подготовки к проведению ЭКС •• Атропин — 1 мг в/в, повторяют через 3–5 мин до получения эффекта или достижения общей дозы 0,04 мг/кг •• При отсутствии эффекта — аминофиллин в/в струйно медленно в дозе 240–480 мг •• При отсутствии эффекта — либо допамин в дозе 100 мг, либо эпинефрин в дозе 1 мг (изопреналин 1 мг) в 250 мл 5% р-ра глюкозы в/в, постепенно увеличивая скорость инфузии до достижения минимально достаточной ЧСС • Хирургическое лечение — показана имплантация ЭКС.
Тахиаритмическая форма • Купирование пароксизма тахикардии электроимпульсной терапией. При синдроме удлинённого интервала Q–T, осложнённого желудочковой тахикардией типа «пируэт», показано внутривенное введение препаратов магния (см. Тахикардия желудочковая, Синдром удлинения интервала Q–T) • Хирургическое лечение •• При синдроме Вольффа–Паркинсона–Уайта — абляция дополнительных проводящих путей •• При фибрилляции и трепетании предсердий — абляция пучка Хиса с имплантацией ЭКС (в режиме VVI) •• При желудочковой тахикардии — имплантация кардиовертера-дефибриллятора.
Синонимы • Синдром Адамса–Стокса • Синдром Адамса–Морганьи–Стокса • Синдром Спенса • Синдром Стокса.
МКБ-10 • I45.9 Нарушение проводимости неуточнённое
Неотложная первая помощь
При приступе синдрома Морганьи-Адамса-Стокса больному необходима неотложная медицинская помощь, от которой будет зависеть длительность самого приступа и жизнь пациента.
Первым делом производится механическая дефибрилляция, также именуемая прекардиальным ударом. Необходимо произвести удар кулаком в грудную клетку, а именно в ее нижнюю часть. Нельзя совершать удар в область сердца. После механической дефибриляции сердце рефлекторно начинает сокращаться.
При отсутствии эффекта, производят электрическую дефибриляцию. Для этого на грудь пациента накладывают электроды и производят удар разрядом тока. После этого должен вернуться правильный ритм сердцебиения.
При отсутствии дыхания производят искусственную вентиляцию легких. Для этого в рот пациента вдувают воздух при помощи специального аппарата, или по методике «рот в рот».
Остановка сердца является показателем для инъекции Адреналина (внутрисердечно) или Атропина (подкожно).
Реанимационные мероприятия продолжаются до прекращения приступа, либо до наступления смерти.
Если у пациента сохраняется сознание, то ему необходимо дать под язык препарат Изадрин (эффект аналогичен Адреналину, Эфедрину, Норадреналину, однако не происходит повышения артериального давления).
Больного необходимо доставить в реанимационное отделение больницы. В стационаре неотложная помощь сопровождается мониторингом на аппарате ЭКГ. Больному несколько раз в день подкожно вводят препараты Атропина сульфат и Эфедрин, дают под язык Изадрин. При необходимости проводится электростимуляция.
Mycobacterium avium и Mycobacterium avium-комплекс
| Инфекция Mycobacterium avium . Микроскопическая картина ненекротической гранулёмы в лимфатическом узле в области шеи |
Микобактерии авиум
(англ. и лат.
Mycobacterium avium
) — вид грамположительных неподвижных аэробных медленнорастущих кислотоустойчивых палочкообразных микобактерий, которые характеризуются высоким содержанием липидов в клетке и, особенно, в клеточной стенке.
Mycobacterium avium
являются типичными обитателями окружающей среды и, одновременно, возбудителями микобактериоза, оппортунистическими патогенами диких и домашних животных (свиней и др.), птиц и человека. Относятся к так называемым нехромогенным нетуберкулёзным микобактериям (НТМБ).
Mycobacterium avium в гастроэнтерологии
Mycobacterium avium
являются также возбудителями инфекционных заболеваний желудочно-кишечного тракта, в частности, инфекционного гастрита и дуоденита.
В МКБ-10 Mycobacterium avium
выделен только как возбудитель лёгочной инфекции [A31.0].
Проект МКБ-11ß (от 20.01.2015) отдельными строками упоминают «Mycobacterium avium-intracellulare gastritis» («Гастрит, обусловленный инфицированием Mycobacterium avium») и «Non-tuberculous mycobacterial duodenitis» («нетуберкулезный микобактериальный» дуоденит). В классификации гастритов и дуоденитов, основанной на этиологическом принципе, предложенной Киотским консенсусом 2015 г. также имеются «Mycobacteria gastritis» («микобактериальный» гастрит) и «Mycobacterial duodenitis» («микобактериальный» дуоденит) (Sugano K. et al., Маев И.В. и др.).
Mycobacterium avium
, в отличие от других микобактерий, в том числе, входящей в
Mycobacterium avium complex
(МАС)
Mycobacterium intracellulare
, способны проникать в организм человека не только через респираторный, но и через желудочно-кишечный тракт, попадая с пищей или водой в полость рта, способен сохраняться в кислой среде желудка и поражать слизистую кишечника.
При гастрите, вызванном Mycobacterium avium
, наблюдаются следующие микроскопические изменения: в собственной пластинке монотонный инфильтрат из пенистых гистиоцитов, гранулёмы отсутствуют. А также имеет место позитивное окрашивание возбудителя прочными кислыми красителями.
Беррилл Бернард Крон (1884-1983), впервые (вместе с коллегами) описавший заболевание, впоследствии названное его именем, полагал, что его вызывает бактерия Mycobacterium avium subsp. paratuberculosis
. Но при более поздних исследованиях это было опровергнуто.
МАС-инфекции желудочно-кишечного тракта у ВИЧ-инфицированных
У ВИЧ-инфицированных повышен риск инфекций, вызываемых атипичными микобактериями, особенно Mycobacterium avium complex
(MAC). Диссеминированная инфекция, вызываемая MAC, сопровождается как общими проявлениями, так и симптомами поражения ЖКТ: потливостью по ночам, болью в животе, диареей и похуданием. При наличии этих симптомов обычно назначают рентгеноконтрастное исследование ЖКТ и компьютерную томографию (КТ) живота. При КТ чаще всего выявляют увеличение забрюшинных и брыжеечных лимфатических узлов (42%), гепатомегалию (50%), спленомегалию (46%) и утолщение стенки тонкой кишки (14%). При рентгеноконтрастном исследовании верхних отделов ЖКТ можно обнаружить язвы пищевода или патологию тонкой кишки — утолщение и деформацию складок слизистой, а также признаки повышения секреции. При КТ живота часто (более чем в 80% случаев) определяются значительно увеличенные забрюшинные и брыжеечные лимфатические узлы. Лимфатические узлы при инфекции, вызываемой MAC, обычно образуют конгломераты и однородны по плотности, в то время как при туберкулезе они крупнее и имеют очаги пониженной плотности в центре. Возможна выраженная гепатомегалия. Она более характерна для инфекции, вызываемой MAC, чем для туберкулеза. В большинстве случаев в биоптатах, полученных под контролем КТ, определяются крупные макрофаги с пенистой цитоплазмой, содержащие кислотоустойчивые бактерии. Внутриклеточно расположенные палочки могут давать положительную ШИК-реакцию. Это, а также клиническая и рентгенологическая картина делает поражение ЖКТ при инфекции, вызываемой MAC, сходным с болезнью Уиппла. Все перечисленное выше позволяет предположить, что ЖКТ может быть входными воротами для MAC (Гудман Ф.С.).
Mycobacterium avium в современной систематике бактерий. Mycobacterium avium complex (МАС)
Вид Mycobacterium avium
по современной систематике* входит в
Mycobacterium avium complex
(МАС), который относится к роду микобактерии (лат.
Mycobacterium
), семейству
Mycobacteriaceae
, порядку
Corynebacteriales
, классу
Actinobacteria
, типу
Actinobacteria
, <�группе без ранга>
Terrabacteria group
, царству Бактерии.
В Mycobacterium avium complex
в настоящее время* включены виды (перечислены только виды, имеющие имена собственные, виды обозначаемые буквенно-цифровым кодом, опущены):
- Mycobacterium arosiense
- Mycobacterium avium
- Mycobacterium avium-intracellulare
- Mycobacterium bouchedurhonense
- Mycobacterium chimaera
- Mycobacterium colombiense
- Mycobacterium indicus pranii
- Mycobacterium intracellulare
- Mycobacterium lepraemurium
- Mycobacterium mantenii
- Mycobacterium marseillense
- Mycobacterium paraintracellulare
- Mycobacterium timonense
У вида Mycobacterium avium
выделяют следующие подвиды:
- Mycobacterium avium subsp. avium
- Mycobacterium avium subsp. hominissuis
- Mycobacterium avium subsp. paratuberculosis
- Mycobacterium avium subsp. silvaticum
У вида Mycobacterium intracellulare
— следующие подвиды:
- Mycobacterium avium subsp. intracellulare
- Mycobacterium intracellulare subsp. yongonense
* Обсуждение различных подходов в систематике живых организмов выходят за рамки тематики сайта «Функциональная гастроэнтерология». Исходя из соображений определённости и удобства пользования мы ориентируемся на систематику Национального центра биотехнологической информации США (National Center for Biotechnology Information), не утверждая, что она чем-то лучше или хуже других.
Постановка диагноза
Потери сознания возможны при различных заболеваниях. Поэтому при проведении диагностики, cиндром Адамса-Стокса-Морганьи необходимо дифференцировать с такими состояниями:
- синдром Меньера;
- гипогликемическое состояние;
- инсульт;
- истерия;
- ортостатическая гипотензия;
- приступ транзисторной ишемической атаки головного мозга;
- резкий аортальный стеноз;
- тромблоэмболия легочной артерии;
- тромбоз камер сердца;
- эпилепсия.
Для определения синдрома применяют такие диагностические методы:
- электрокардиограмма (ЭКГ) в динамике;
- мониторинг кардиограммы на аппарате Холтера (позволяет выявить временные изменения, сочетание трепетания и фибрилляции предсердий);
- длительный мониторинг электроэнцефалограммы;
- контрастная коронография сосудов;
- биопсия миокарда.
Лечение синдрома
Начало лечения подразумевает неотложную помощь при приступе. Затем следует терапия, целью которой является профилактика рецидива приступов синдрома Морганьи Адамса Стокса. Лечебные мероприятия производятся в кардиологическом отделении.
Первоначально выявляются причины возникновения приступов, проводится детальное обследование сердца, уточняется диагноз и назначается комплекс терапевтических мероприятий. Применяются такие методы терапии синдрома.
Медикаментозное лечение
После поступления пациента в реанимационное отделение производится лечение медикаментозными препаратами. Применяются капельницы с введением Эфедрина, Орципреналина. Каждые 4 часа больному дают Изадрин. Производятся инъекции Эфедрина, Атропина.
Воспалительные процессы снимаются при помощи кортикостероидов. Так как брадикардия сопровождается тканевым ацидозом и гиперкалиемией, то необходим прием мочегонных средств, щелочной раствор. Это способствует выведению из организма калия и нормализации артериального давления.
После прекращения приступа назначают профилактическую терапию с применением антиаритмических препаратов, а также направляют лечебные мероприятия на избавление от основной причины синдрома (ишемии, интоксикации, воспалительного процесса).
Хирургическое лечение
В случае если существует риск внезапной остановки сердца и повторения приступов, то необходимой мерой является имплантация кардиостимулятора. Возможно применение двух видов кардиостимуляторов: при полной блокаде – аппарат, обеспечивающий постоянную стимуляцию сердца, при неполной блокаде – аппарат, который срабатывает при случающихся нарушениях.
Во время хирургической операции электрод по вене вводят и закрепляют в правом желудочке сердца. Корпус стимулятора фиксируют в прямой мышце живота (у мужчин), либо в ретромаммарном пространстве (у женщин).
Кардиостимулятор необходимо проверять на работоспособность раз в 3-4 месяца.
Как поставить правильный диагноз?
В диагностике синдрома МАС основное значение отводится электрокардиографическим методикам – ЭКГ в покое, суточное мониторирование. Для уточнения характера патологии сердца может быть назначено ультразвуковое исследование, коронарография. Немаловажное значение имеет аускультация, когда врач может выслушать своеобразные шумы, усиление первого тона, так называемый трехчленный ритм и т. д., но все аускультативные признаки обязательно соотносятся с данными электрокардиографии.
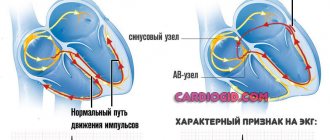
Так как синдром Морганьи-Адамса-Стокса – следствие различного рода нарушений проводимости, то и электрокардиографических диагностических критериев как таковых он не имеет, а феномены на ЭКГ связаны с тем типом аритмии, который провоцируется у конкретного пациента.
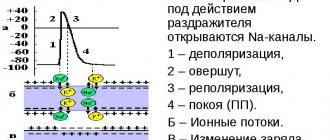
В случае нарушения проведения от предсердного узла на ЭКГ оценивают, прежде всего, длительность интервала PQ, который отражает время прохождения импульса по проводящей системе из синусного узла к желудочкам сердца.
При первой степени блокады этот интервал превышает 0,2 секунды, при второй степени интервал постепенно удлиняется или превышает норму во всех сердечных комплексах, при этом QRSТ периодически выпадает, что свидетельствует о том, что очередной импульс просто не дошел до желудочкового миокарда. При третьей, самой тяжелой степени блокады, предсердия и желудочки сокращаются сами по себе, число желудочковых комплексов не соответствует зубцам Р, то есть импульсы из синусного узла не достигают конечной точки в проводящих волокнах желудочков.
разнообразие аритмий, вызывающих синдром МАС
Тахикардии и брадикардии устанавливают исходя из подсчета числа сокращений сердца, а фибрилляция желудочков сопровождается полным отсутствием нормальных зубцов, интервалов и желудочкового комплекса на ЭКГ.
Профилактика приступов и рецидивов
Применение профилактических мер возможно при приступах, которые вызваны пароксизмами тахиаритмии или тахикардии. В таком случае больным назначают различные противоаритмические средства.
Также следует исключить факторы, которые приводят к возникновению приступа — резкие движения, внезапные перемены положения тела, переживания, нервные перегрузки, эмоциональный стресс, интоксикации.
При полной предсердно-желудочковой блокаде основной профилактический метод – установка кардиостимулятора.
Особенности симптоматики
При синдроме МАС приступы возникают внезапно, а предшествовать им могут стресс, сильное нервное напряжение, испуг, излишняя физическая активность. Резкая перемена положения тела, когда больной быстро встает, тоже может способствовать проявлению патологии сердца.
Обычно среди полного здоровья появляется характерный симптомокомплекс МАС, включающий расстройства сердечной деятельности и дисфункцию мозга с потерей сознания, судорогами, непроизвольными дефекацией и выделением мочи.
Основной симптом заболевания – потеря сознания, но перед ней пациент ощущает некоторые изменения, о которых может потом рассказать. О приближающемся обмороке говорят потемнение в глазах, сильная слабость, головокружение и шум в голове. На лбу выступает холодный липкий пот, появляется чувство тошноты или дурноты, возможно ощущение сердцебиения или замирания в груди.
Через 20-30 секунд после пароксизма аритмии больной теряет сознание, и признаки заболевания фиксируют окружающие:
- Отсутствие сознания;
- Кожа резко бледнеет, возможен цианоз;
- Дыхание поверхностное и может остановиться совсем;
- Артериальное давление падает;
- Пульс нитевидный и часто вообще не прощупывается;
- Возможны судорожные подергивания мышц;
- Непроизвольное опорожнение мочевого пузыря и прямой кишки.
Если приступ длится кратковременно, а ритмичные сокращения сердца восстанавливаются сами, то сознание возвращается, но пациент не помнит, что именно с ним произошло. При затяжных асистолиях, длящихся до пяти и дольше минут, наступает клиническая смерть, острая ишемия головного мозга, и без экстренных мероприятий уже не обойтись.
Заболевание может протекать и без потери сознания. Это свойственно молодым пациентам, у которых сосудистые стенки мозговых и коронарных артерий не повреждены, а ткани относительно устойчивы к гипоксии. Синдром проявляется сильной слабостью, тошнотой, головокружением с сохранением сознания.
Пожилые больные с атеросклерозом артерий мозга, имеют худший прогноз, и приступы проявляются у них тяжелее, со стремительным нарастанием симптоматики и высоким риском клинической смерти, когда отсутствует сердцебиение и дыхание, пульс и давление не определяются, зрачки расширены и не реагируют на свет.
Чем это чревато?
Тяжесть последствий напрямую зависит от частоты припадков и их продолжительности. Частые и длительные гипоксии мозга влекут за собой негативный прогноз заболевания.
Гипоксия протяженностью более 4 минут приносит необратимые поражения головного мозга. Отсутствие реанимационных мер (непрямого массажа сердца, искусственного дыхания) может привести к прекращению сердечной деятельности, исчезновению биоэлектрической активности и смерти.
При проведении хирургической операции прогноз положительный. Имплантация кардиостимулятора позволяет вернуть качество жизни, трудоспособность и здоровье пациента.