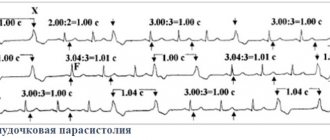
Сбои в сердечном ритме могут возникать не только в результате стрессов и физических перегрузок, но и под влиянием различных патологий. Одной из наиболее распространенных форм аритмии является суправентрикулярная тахикардия.
Чаще всего приступ возникает резко и продолжается некоторое время – такой сбой возникает в наджелудочковом пространстве и считается не таким опасным, как желудочковая форма патологии.
Что собой представляет?
Проблема суправентрикулярной тахикардии кардиологами давно и хорошо изучена. Сердце начинает усиленно сокращаться – до 250 ударов в минуту, а потом также резко возвращается к нормальной работе. В норме импульсы, которые заставляют сердечную мышцу сокращаться, формируются в районе синусового узла, но иногда они возникают и в других областях сердца – развивается тахикардия. Эта патология различается по месту, где импульсы локализуются. При суправентрикулярной тахикардии импульс формируется в атриовентрикулярном узле.
Справка! Патология может наблюдаться в любом возрасте, включая детский.
Описание нарушения
Механизм развития патологии заключается в следующем:
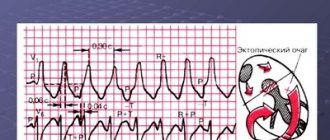
- По типу ре-энтри образуются циклические перемещения импульсов, в результате чего происходит формирование эктопических очагов, которые нарушают нормальный сердечный ритм.
- Повышается триггерная активность сердца, и синусовый ритм становится более приглушенным, так как его перебивают более интенсивные патологические импульсы.
- Образуется дополнительный проводящий путь, что усиливает поступление импульсов из одного сердечного отдела в другой.
В основе ре-энтри механизма лежит рефрактерность сердечной мышцы и неоднородная проводимость, при этом наблюдается более высокая частота сокращений сердечной мышцы, чем при других предсердных аритмиях. Это объясняется тем, что путь ре-энтри не столь продолжителен и постоянен.
Справка! Суправентрикулярная тахикардия имеет код по МКБ-10 147.1 (Международная классификация болезней).
Формы
Заболевание может развиваться следующим образом:
- ускорение импульсов в синусовом узле – синусовая тахикардия;
- угнетение или полное прекращение работы синусового узла – предсердная тахикардия;
- нарушение функциональности атриовентрикулярного соединения.
По частоте развития приступа различают:
- Пароксизмальную тахикардию – приступы развиваются неожиданно и очень быстро, если длительность приступа составляет дольше 30 секунд – это устойчивая тахикардия, если меньше – неустойчивая.
- Хроническую – больной не может сказать в какой именно момент сердце начало сокращаться чаще, четкой границы окончания приступа тоже нет. Данное состояние может продолжаться годами, при этом нормальный ритм сердца чередуется с патологическим.
Классификация синдрома
- интермитирующий – признаки преждевременного возбуждения желудочков на электрокардиограмме могут появляться и исчезать;
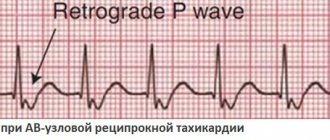
- скрытый (латентный) — на ЭКГ регистрируются признаки только пароксизмальной тахикардии с участием аномального пучка Кента;
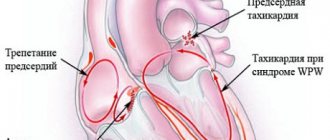
- феномен WPW — наличие признаков преждевременного возбуждения желудочков без пароксизмов (со временем может трансформироваться в синдром);
- множественный — устанавливается в случае двух и более дополнительных предсердно-желудочковых соединения (ДПЖС), которые принимают участие в поддержании ретроградного проведения импульса.
Причины
Аритмия может развиваться по многим причинам, суправентрикулярная тахикардия чаще всего наблюдается при нарушении прохождения нервного импульса. Возникающий в предсердиях патологический очаг препятствует нормальной работе миокарда.
Основными причинами суправентрикулярной тахикардии являются:
- Повреждения сердечно-сосудистой системы органического характера, как правило, это морфологические изменения. К ним относятся инвазионные и вирусные недуги, осложнения нарушения коронарного кровообращения, некротические изменения в миокарде, ишемические процессы, которые приводят к замещению миокарда соединительной тканью. Все эти процессы разрушают нормальное строение сердечной мышцы, что естественно приводит к нарушению ее сократительной способности. Также к этой группе можно отнести различные пороки, синдром Вольфа-Паркинсона- Уайда и другие врожденные аномалии развития.
- Этологическим фактором развития данного заболевания могут быть и функциональные нарушения. Они развиваются в результате нейрогенных дисфункций. Это вегетососудистые дистонии, астении, сердечно-сосудистые нервозы.
- Еще одна причина возникновения патологии – эндокринные расстройства. При отсутствии баланса гормонов щитовидки, надпочечников или гипофиза тоже могут происходить нарушения в ритме сердечных сокращений. Если данные сбои носят постоянный характер, аритмия будет стойкой. Кроме того, недуги эндокринной системы провоцируют перестройку большого количества обменных процессов, а это оказывает непосредственное влияние на работу сердца, развивается миокардиодистрофия.
Справка! Если все причины развития патологии исключаются, медики говорят об идиопатический форме заболевания.
Наджелудочковая экстрасистолия — симптомы и лечение
НЖЭ может носить доброкачественный характер. В этом случае риск внезапной смерти очень низкий, иногда пациент даже не ощущает нарушения ритма. Такая экстрасистолия не всегда требует лечения.
Если есть возможность, нужно устранить этиологический фактор:
- нормализовать сон;
- ограничить или полностью прекратить приём провоцирующих лекарств и напитков;
- отказаться от курения:
- нормализовать функцию щитовидной железы при гипертиреозе;
- скорректировать уровень калия в крови;
- удалить желчный пузырь в случае желчнокаменной болезни;
- избегать горизонтального положения после приёма пищи при грыже пищеводного отверстия диафрагмы;
- нормализовать артериальное давление;
- повысить физическую активность соответственно возможностям организма;
- исключить чрезмерные физические нагрузки (занятия тяжёлой атлетикой, поднятие тяжестей).
Пациенту рекомендуется наладить режим дня. Рацион питания следует дополнить продуктами, богатыми калием и магнием, они благоприятно влияют на сердечно-сосудистую систему.
| Продукты, содержащие калий | Продукты, содержащие магний |
| ⠀•⠀курага; ⠀•⠀какао-порошок; ⠀•⠀отруби пшеничные; ⠀•⠀изюм; ⠀•⠀семена подсолнечника; ⠀•⠀орехи (кедровые, миндаль, арахис, грецкие); ⠀•⠀бобовые (горох, чечевица, фасоль); ⠀•⠀картофель в мундире; ⠀•⠀авокадо; ⠀•⠀белые грибы; ⠀•⠀бананы; ⠀•⠀цитрусовые плоды; ⠀•⠀капуста брюссельская и кольраби; ⠀•⠀молоко и кисломолочная продукция; ⠀•⠀крупы (овсяная, гречневая, перловая, рис); ⠀•⠀фрукты (персики, груши, арбуз, яблоки, чернослив, абрикосы, дыня); ⠀•⠀цикорий; ⠀•⠀овощи (морковь, шпинат, зеленый лук, баклажаны, огурцы); ⠀•⠀куриные яйца; ⠀•⠀рыба и мясо; ⠀•⠀яблочный сок. | ⠀•⠀масло (кунжутное, льняное, арахисовое); ⠀•⠀сыр (голландский, пошехонский, козий, с плесенью); ⠀•⠀творог (обезжиренный и нежирный, творожные сырки); ⠀•⠀горький шоколад; ⠀•⠀почти все виды мяса; ⠀•⠀рыба (палтус, осётр, окунь, пикша, треска, сайра); ⠀•⠀утиные яйца; ⠀•⠀крупы (геркулес, нут, горох, гречка, коричневый рис, чечевица); ⠀•⠀фрукты и ягоды (черешня, киви, ананас, фейхоа, малина, груша, персик, хурма); ⠀•⠀многие сорта чая (например, «Иван-чай») и соки; ⠀•⠀имбирь; ⠀•⠀горчица; ⠀•⠀ваниль. |
Показаниями к проведению антиаритмической терапии являются:
1. Плохая переносимость наджелудочковой экстрасистолии. В этом случае необходимо определить, в каких ситуациях и в какое время суток чаще всего возникает нарушение сердечного ритма, после чего приурочить приём препарата к этому времени.
2. Возникновение НЖЭ (не обязательно частой) у пациентов с пороками сердца (в первую очередь с митральным стенозом) и другими органическими заболеваниями сердца. У таких больных прогрессируют перегрузка и расширение предсердий. Наджелудочковая экстрасистолия в данном случае служит предвестником возникновения мерцательной аритмии.
3. Наджелудочковая экстрасистолия, возникшая вследствие протяжённого во времени этиологического фактора у больных без предшествующего органического заболевания сердца и расширения предсердий (при тиреотоксикозе, воспалительном процессе в сердечной мышце и др.). Если не проводить антиаритмическое лечение (наряду с этиотропным), повышается риск закрепления НЖЭ. Частая наджелудочковая экстрасистолия в подобных ситуациях является потенциально злокачественной в отношении развития мерцательной аритмии.
4. Частая (700-1000 экстрасистол в сутки и более) НЖЭ тоже требует назначения антиаритмической терапии даже в том случае, если она расценивается как идиопатическая, поскольку есть риск развития осложнений. Подход в этих случаях должен быть дифференцированным. Возможен и отказ от антиаритмической терапии, если на то есть основания:
- отсутствие субъективных симптомов и жалоб;
- пограничное число экстрасистол;
- непереносимость антиаритмических препаратов;
- признаки синдрома слабости синусового узла или нарушения AB-проводимости.
Антиаритмические препараты, применяемые при НЖЭ:
- Бета-блокаторы («Метопролол», «Бисопролол»), антагонисты кальция («Верапамил»). Препараты этой группы патогенетически обоснованно назначать пациентам с гипертиреозом, наклонностью к тахикардии, когда НЖЭ возникает на фоне стресса и провоцируется синусовой тахикардией. Бета-блокаторы показаны при ИБС, артериальной гипертензии, симпато-адреналовых кризах. «Верапамил» назначается при сопутствующей бронхиальной астме, вариантной стенокардии, непереносимости нитратов, больным с ИБС.
- «Беллоид», «Теопэк» показаны пациентам с вагусопосредованной НЖЭ, которая развивается ночью на фоне снижения частоты сердечных сокращений. Эти препараты учащают ритм, они назначаются на ночь.
- Соталол («Соталекс», «Сотагексал»). Необходим подбор дозы в зависимости от артериального давления и частоты сердечных сокращений, продолжительности интервалов PQ и QT. Показан при сочетании НЖЭ и желудочковой экстрасистолии.
- Антиаритмики IA и IC классов («Дизопирамид», «Аллапинин», «Пропанорм», «Этацизин»). Применение не показано у больных ИБС, недавно перенёсших инфаркт миокарда ввиду аритмогенного действия на желудочки.
- Амиодарон («Кордарон»). Амиодарон — самый эффективный из существующих антиаритмических препаратов. Может назначаться пациентам с органическим повреждением сердца.
- При недостаточной эффективности монотерапии (т. е. использования одного антиаритмика) могут использоваться комбинации препаратов.
При хорошем эффекте назначенной терапии не следует быстро отменять антиаритмики. Лечение проводится несколько недель (месяцев). При угрозе развития мерцательной аритмии или при наличии её эпизодов в анамнезе терапия НЖЭ проводится пожизненно. В случае проведения постоянной антиаритмической терапии подбираются минимальные эффективные дозы. Пациентам с волнообразным течением НЖЭ следует стремиться отменить антиаритмик в периоды улучшения (исключая случаи тяжёлого органического поражения миокарда). Отмена антиаритмиков проводится постепенно с уменьшением дозировок и количества приёмов в сутки. После отмены больному рекомендуют иметь при себе препарат (стратегия «таблетка в кармане») с целью быстрого приёма при возобновлении аритмии [11].
Если эффекта от антиаритмической терапии нет, при частой НЖЭ (до 10 000 в сутки) рассматривается вопрос о хирургическом лечении — радиочастотной абляции аритмогенных очагов (разрушение очагов с помощью электрического тока) [5].
Симптомы
Пароксизмы при суправентрикулярной тахикардии могут продолжаться от нескольких секунд до нескольких дней, на продолжительность приступа оказывает непосредственное влияние причина патологии.
Клиническая картина заболевания следующая:
- резкое увеличение частоты ритмических сокращений сердца;
- потемнение в глазах, головокружение, предобморочное или обморочное состояние;
- дрожь верхних конечностей;
- речевые нарушения;
- временный односторонний мышечный паралич;
- усиленная работа сальных желез;
- активное сокращение сосудов, которое можно заметить невооруженным глазом;
- быстрая утомляемость и ухудшение работоспособности;
- частое мочеиспускание;
- поверхностное дыхание.
Надо сказать, что выраженной симптоматикой суправентрикулярная тахикардия сопровождается далеко не во всех случаях, и даже наличие симптомов у разных людей может различаться. В пожилом возрасте пациенты очень редко замечают какие-то признаки заболевания, и патология чаще всего диагностируется случайно, при плановом прохождении ЭКГ.
Во время беременности суправентрикулярная тахикардия наблюдается достаточно часто, это объясняется гормональными сбоями и перестройками.
Синдром Вольфа-Паркинсона-Уайта: симптомы
Чаще всего симптоматика этого заболевания отсутствует, признаки выявляют уже при проведении электрокардиограммы. У более половины людей с наличием данной патологии после стрессов или физических нагрузок кардиологи Юсуповской больницы определяют жалобы на внезапные приступы сердцебиения, чередующиеся ощущением «замирания» в грудной клетке. Могут отмечаться боли в грудной клетке, чувство нехватки воздуха, головокружения, реже – потеря сознания. При нетяжелом проявлении симптомов возможно купирование их путем глубокого вдоха или задержкой дыхания. В редких случаях могут появиться осложнения: фибрилляция желудочков и остановка сердца.
Лечение
Лечение патологии должно проводиться под контролем ЭКГ и назначаться лечащим врачом.
Применение специальных медикаментозных препаратов требуется в следующих случаях:
- пароксизмы, которые несут угрозу для жизни больного;
- существенное нарушение гемодинамики;
- пациент плохо переносит приступы.
Лекарственные препараты могут улучшить качество жизни больного, купировать негативную симптоматику и восстановить кровообращение.
Для купирования приступов назначаются:
- антагонисты кальциевых каналов – Дилтиазем, Лацидипин;
- блокаторы натриевых каналов – Дифенин, Хинидин;
- блокаторы адренорецепторов – Коронал, Анаприлин;
- сердечные гликозиды – Коргликон, Дигоксин.
Поддерживающая терапия часто назначается пожизненно, и сочетается с препаратами экстренного действия. Особенно целесообразно ее назначать при гипертонии, нарушении обменных процессов, атеросклерозе:
- фибраты – Гемфиброзил, Фенофибрат;
- ингибиторы АПФ – Квинаприл, Беназеприл;
- статины – Розувастин, Правастатин;
- блокаторы рецепторов ангиотензина – Азилсартан, Ирбесартан.
Также показано электроимпульсное лечение, оно проводится следующим образом:
- после местной анестезии в пищевод пациента вводится электрод, подсоединенный к электрокардиографу;
- проводится стимуляция суправентикулярного пространства;
- после процедуры электрод извлекается.
При этом по статистике даже тяжелые формы тахикардии устраняются в 95% случаев.
При острой необходимости может быть проведено операционное лечение – методом прижигания патологического очага катетерной абляции.
Первая помощь при приступе заключается в следующем:
- расстегнуть верхние пуговицы одежды больного, чтобы облегчить дыхание;
- открыть окно для доступа свежего воздуха;
- расположить больного в полулежащей позиции;
- положить на голову холодный компресс;
- дать легкий седативный препарат, например, боярышник или валериану;
- при болях в области груди положить под язык Нитроглицерин.