- Причины
- Механизмы развития
- Виды
- Симптомы и осложнения
- Методы диагностики
- Лечение
- Прогноз заболевания
- Меры профилактики
Парасистолия – появление дополнительных желудочковых сокращений, которые исходят из дополнительного водителя ритма (парацентра). Она обычно не опасна, но может свидетельствовать об органической патологии сердца. Непосредственно сама аритмия редко требует лечения. Оно необходимо только при развитии парасистолической тахикардии или появлении симптомов, ухудшающих качество жизни пациента. В Бельгии вылечить парасистолию можно раз и навсегда: врачи используют транскатетерную радиочастотную абляцию, чтобы разрушить очаг парасистолической активности.
Куда отнести парасистолию в классификации аритмий?
Классификации аритмий основаны на разных признаках, каждая имеет свои недостатки:
- по анатомическому расположению эктопического очага – не учитывается механизм развития нарушений;
- по механизму нарушения автоматизма, проводимости или возбудимости — в большинстве случаев имеет место нарушение сразу всех функций;
- по частоте ритма — с диагностики нормо-, тахи- и брадиаритмии начинается алгоритм определения вида, но он требует дальнейшего уточнения по электрокардиографическим (ЭКГ) исследованиям;
- в зависимости от механизма возникновения импульса (в нормальном и эктопическом очаге) – отдельное выделение нарушений проводимости и сочетанных расстройств.
К последнему варианту парасистолия ближе всего. Уточним, что мы понимаем термин как дополнительные сокращения сердечной мышцы в ответ на импульсы, поступающие из «парацентра», расположенного в любом отделе сердца.
Диагностика: признаки на ЭКГ и холтере
Полное обследование больного с желудочковой парасистолией включает следующие методики:
- Анамнез: семьи, жизни, болезни.
- Физикальный осмотр.
- Анализы крови: общий, биохимический, гормональный профиль.
- Анализы мочи: общий.
- ЭКГ исследования: простая ЭКГ, под нагрузкой, ХМЭГ, ЭхоКГ.
- МРТ.
- ЭФИ.
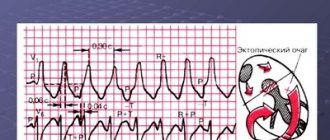
В простых случаях достаточно провести электрокардиографическое исследование, на котором будут видны все три специфических признака патологии.
Скорость ЭКГ составляет 25 мм/секунду. Расстояния от нормальной волны до патологической неодинаковы, и перепад будет больше 1/10 доли секунды, что указывает на то, что парасистола не связана с синусовыми сокращениями. Имеют место сливные комплексы, при одновременном приходе синусового и эктопического импульса.
На изображении верхние стрелочки указывают на парасистолы, а нижние — на те места, где они были бы, если бы не рефрактерность (снижение возбудимости), приобретаемая миокардом после синусового сокращения.
Средняя строка содержит три парасистолы подряд, последняя из которых является сливным комплексом.
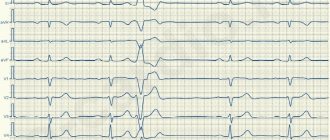
Несколько отличается вторая ЭКГ.
В этом случае синусовый ритм намного чаще, чем парасистолия, ЭКГ признаки аритмии поэтому отличаются. В частности, два патологических комплекса подряд не регистрируются.
Отдельно хочу указать на наличие или отсутствие третьего электрокардиографического признака желудочковой парасистолии, — закона «кратности». Он выявляется далеко не всегда, а точнее, только в 29% случаев. Его проявлению мешают сразу несколько обстоятельств:
- навязывание синусовым узлом своего ритма парацентру (ПЦ);
- блокада входа в ПЦ или выхода из него;
- модулирование цикла работы ПЦ;
- временное устранение ПЦ;
- аритмия ПЦ;
А в 8% случаях причина отсутствия третьего признака остается невыясненной. Из-за такой ненадежности «закона кратности» при диагностике желудочковой парасистолии ним можно пренебречь.
Механизм образования
Автоматическая выработка импульсов является физиологической функцией клеток миокарда. Этим они отличаются от обычной мышечной ткани. Обычно импульсы возникают в синусовом узле. Отсюда они распространяются на все отделы сердца и вызывают правильный ритм.
Парасистолический центр может возникнуть в другом месте и способствовать преждевременным сокращениям, экстрасистолам или более сложному нарушению — мерцательной аритмии.
Главные причины подобных изменений следует искать в подавлении основного синусового узла, его повреждении (А — норма, Б — сокращение из нижележащего узла)
Имеет значение повышенный тонус блуждающего нерва. Этот механизм преобладает у здоровых людей, спортсменов.
Важно, что в прогностическом плане дополнительные сокращения не способствуют, а мешают нормальной работе миокарда, поскольку они не дают возможности полностью расслабиться в фазу диастолы. Парасистолические сокращения преждевременные, не создают необходимый объем крови для питания организма.
Существует возможность внутренней блокады распространения эктопических волн. Но при слабом синусовом узле активным оказывается парасистолический очаг. Обычно «побеждает» тот импульс, у которого наибольшая частота.
Разновидности парасистолий
В зависимости от расположения источника второго ритма различают следующие виды:
- желудочковая парасистолия;
- предсердная;
- из атриовентрикулярного узла;
- политопная (из разных мест).
Кроме того, по отношению к нормальному сокращению экстрасистолия может быть:
- ранней и поздней;
- единичной, групповой и аллоритмией (постоянное ритмичное чередование).
По частоте эктопического ритма:
- редкие (до 10 в минуту);
- средние (10–30);
- частые (более 30).
Различают преходящую и постоянную формы. Уточнить вид парасистолии можно по картине ЭКГ.
Серьезным видом парасистолии является мерцательная аритмия в виде трепетания или мерцания предсердий. При этой патологии очагов возбуждения либо много, либо процесс образует порочный круг.
Случай из практики
37-летняя пациентка С. несколько лет находилась под амбулаторным наблюдением с диагнозом «желудочковая парасистолия». Заболевание переносилось тяжело, лечение видимого эффекта не приносило. Выявить патологии, способные спровоцировать парасистолию, не удалось.
С. была тревожна и мнительна. Ей было предложено проконсультироваться у психотерапевта и пройти эндокардиальное ЭФИ. От того и от другого пациентка отказалась. На ЭКГ определялись одиночные и парные желудочные парасистолии.
В спокойном состоянии аритмия не проявлялась. Пациентке назначили В-адреноблокаторы, которые были эффективны, однако после прекращения их приема парасистолии возвращались.
Интересная ситуация была выявлена после проведения суточного мониторинга. Пока женщина спокойно ехала в автомобиле, наблюдался синусовый ритм. И вот она попадает в ДТП, и тут же появилась парасистолическая тригеминия, ЧСС поднялась до 150 с пароксизмальной постоянно-возвратной желудочковой тахикардией.
После того, как ситуация нормализовалась, ритм изменился до синусовой тахикардии с единичными эктопическими комплексами, с различными интервалами перед ними.
После анализа этих данных назначения были изменены: доза В-блокаторов снижена и добавлен Грандаксин, — дневной транквилизатор. Эффект не заставил себя ждать. Больной порекомендовали консультацию психотерапевта и возможную радиочастотную абляцию.
Почему возникают центры парасистолии?
Различают сердечные и внесердечные причины. В ряде случаев связь с какой-либо причиной установить невозможно, тогда экстрасистолия называется идиопатической.
К сердечным относятся:
- ишемия или некроз в зоне синусового узла, других местах при ишемической болезни сердца, что заставляет разные участки активизироваться и «выживать» своими силами;
- воспаление очагового или диффузного характера при остром и хроническом миокардите (ревмокардит, острые инфекционные заболевания, сепсис);
- метаболические изменения при дистрофии;
- замена миоцитов на соединительнотканные клетки с нарушением их функций (кардиомиопатии, кардиосклероз);
- потеря способности восстанавливать необходимый уровень энергии (недостаточность кровообращения);
- гипертрофия ткани миокарда (гипертония, декомпенсация при сердечной недостаточности, кардиомиопатиях);
- нарушение работы клапанов (врожденные пороки развития, приобретенные изменения створок при воспалительных процессах, травмах).
К внесердечным причинам относятся сопутствующие заболевания, приводящие вторично к нарушению функции миокарда. Чаще всего этими изменениями «руководят» эндокринные органы при:
- заболеваниях щитовидной железы (гипотиреоз или гипертиреоз, связанные с недостатком или избыточным синтезом гормонов щитовидной железы);
- болезнях надпочечников;
- сахарном диабете.
Активация парасистолических очагов обнаруживается на ЭКГ при:
- вегетососудистой дистонии, неврозах;
- анемиях (малокровии) разного происхождения;
- передозировке лекарственных препаратов (сердечных гликозидов);
- нарушении необходимого баланса в электролитном составе крови между калием, натрием, магнием и кальцием, они необходимы для реализации нормального процесса возбуждения и сокращения клеток миокарда.
Первичная диагностика
Пациент должен пройти обязательно общий прием у терапевта. Врач постарается выяснить связь парасистолии с другими заболеваниями, обнаружит скрытое течение. Необходимо рассказать о своих ощущениях и зависимости их от конкретной причины.
Если пациент принимает лекарственные препараты, нужно пересмотреть их целесообразность, возможность влияния на ритм сердца.
Всегда учитывается семейный анамнез — склонность родственников к аналогичным заболеваниям.
Аускультация пациента позволяет выявить аритмию, просчитать число сердечных сокращений. Гипертензия на приеме указывает на роль повышенного давления в напряжении миокарда.
Метод холтеровского мониторирования расширил во времени поиск непостоянных аритмий и других нарушений
Общие анализы крови и биохимические тесты проводятся для более точного распознавания механизма нарушений:
- Сниженный гемоглобин и эритроциты — указывают на анемию.
- Измененный баланс холестерина, триглицеридов и липопротеинов позволяют предположить развитие атеросклероза в сосудах сердца.
- Уровень глюкозы в крови — первичная диагностика сахарного диабета.
- Определение электролитного состава показывает недостатки питания.
Иногда пациенту назначаются более глубокие исследования гормонального фона, рекомендуется консультация эндокринолога.
Рекомендации по самопомощи при экстрасистолии
- Для профилактики нарушений ритма: Необходимо принимать назначенные вашим лечащим врачом лекарства, знать их названия и дозировки.
- О появлении любых побочных эффектов от принимаемых вами лекарств следует сообщать врачу.
- Следует точно и регулярно выполнять все предписанные доктором рекомендации.
- Необходимо успокоиться, удобно сесть, при головокружении и резкой слабости — лечь.
Подготовлено по материалам книги «Нарушения ритма сердца» Трешкур Т.В., Пармон Е.В., Овечкина М.А. и др.
Методы исключения заболеваний сердца
Для выявления сердечных причин необходимо полное обследование, включающее дифференциальную диагностику пороков, физиологических отклонений, последствий атеросклероза сосудов.
- ЭКГ достаточно точно показывает локализацию второго водителя ритма, позволяет отличить желудочковый тип от других, выявить аллоритмию. Этот способ доступен на уровне амбулатории и поликлиники. Позволяет выявить признаки заболевания сердца, вызывающие изменения ритма. Проведение нагрузочных тестов рекомендуется для выявления скрытой формы (бессимптомной), связи с физической нагрузкой и влиянием нервной регуляции. Используются тесты велоэргометрии, ходьбы на тредмиле, лестничные пробы.
- Если парасистолы появляются редко, то помогает метод холтеровского мониторирования: пациенту на сутки устанавливают электроды, с которых информация записывается даже во время ночного сна. Расшифровка позволяет установить причину экстрасистолии.
- Допплерография — очень информативный метод для выявления пороков сердца, степени пролапса митрального клапана, резервных запасов миокарда. Изображение на экране визуализирует процесс сокращения, его фазы. Одновременно проводится количественный анализ показателей.
- Магнитно-резонансная томография (МРТ) — метод выбора для диагностики правильной работы всех участков мышцы сердца, выявления замещения рубцовой тканью.
Запись ЭКГ регистрирует разное расстояние между желудочковыми комплексами, нарушение их формы, направления зубцов
Особенности симптоматики
Парасистолия может проявляться:
- внезапное сердцебиение;
- ощущения переворачивания, давления и временной слабости сердечной мышцы;
- импотенция, утомляемость, снижение работоспособности, постоянное головокружение;
- душевная боль, сопровождающаяся чувством страха;
- Предсознательные состояния сопровождаются учащенным сердцебиением и кашлем.
Основные электрокардиографические симптомы парасистолии характеризуются:
- полное множество длинных интервалов пересечения;
- частота зонтиков от 25 до 65 ударов в минуту;
- нарушение регулярности синусового ритма из-за отсутствия связи с парасистолиями;
- нестабильность зазора между сцеплениями;
- наличие жидкостных желудочковых комплексов (при совпадении синусового и парасистолического синдромов).
У некоторых пациентов заболевание практически не проявляется клинически. Он был обнаружен случайно при проведении ЭКГ.
Лечение
После выявления заболевания, ставшего причиной парасистолии, следует внимательно относиться к рекомендациям кардиолога по режиму и лечению. В каждом конкретном случае назначаются разные лекарства, поэтому не стоит перенимать опыт соседей или знакомых.
В режиме дня обязательно необходимо выделить достаточно времени для отдыха, расслабления, физических упражнений, сна.
Лечение не принесет успеха при злоупотреблении алкогольными напитками (в том числе пивом), курении. От этих привычек придется избавляться.
В питании специальной диеты не существует, но диетологи рекомендуют исключить из пищи сильные раздражители:
- жареные и копченые мясные блюда;
- молочные изделия повышенной жирности;
- сливочное масло и животные жиры;
- крепкий чай и кофе;
- острые приправы и соусы.
Не следует переедать, лучше питаться часто, но малыми порциями. Предпочтение отдается вареным и паровым блюдам из рыбы, мяса птицы, свежим овощам, фруктам.
Не рекомендуются очень горячие или холодные блюда.
Для медикаментозного лечения используют:
- Успокаивающие средства растительного происхождения, приготовленные из мяты, валерианы, пустырника. При необходимости врач назначает седативные препараты.
- Для улучшения метаболизма в клетках миокарда назначают Ретаболил, Панангин, Рибоксин.
- При высокой концентрации липопротеинов низкой плотности рекомендуются статины, никотиновая кислота в уколах.
- β-адреноблокаторы (Изоптин, Обзидан) назначают при органических изменениях для подавления передачи импульса из парацентров.
Процедура абляции проводится под контролем рентгена или УЗИ-сканирования
К хирургическим методикам прибегают при безуспешной терапии лекарствами или невозможности их использования (беременность). Наименее опасный способ — радиочастотная абляция очага возбуждения. К сердцу через крупные сосуды подводится катетер с радиочастотным излучателем на конце. Конец катетера устанавливают в зоне предполагаемых гетеротопных очагов и производят их прицельное уничтожение. В месте воздействия образуется рубчик.
Классификация
Классификация заболевания зависит от локализации дополнительного узлового очага:
| Тип | Расположение источника импульса |
| Вентрикулярный | Желудочек |
| Предсердный | В одном из предсердий |
| Множественный | В сердечных камерах (несколько лишних очагов) |
| Сочетанный | В разных частях сердца |
А также часто можно увидеть и такое подразделение на три вида:
- Атриовентрикулярная парасистолия;
- Желудочковая парасистолия с локализацией в конкретном одном желудочке сердца;
- Предсердная парасистолия.
Нередко атриовентрикулярный и предсердный тип считают общим диагнозом «наджелудочковая парасистолия» (суправентрикулярная).
Предсердная форма встречается реже, чем желудочковые.
По международной классификации болезней (МКБ-10) парасистолия имеет код I45.3.
Помимо вышеперечисленной классификации, это состояние подразделяется соответственно электрокардиографической характеристике:
- Искусственная.
- Переходная-атипичная.
- Интермиттирующая — непостоянная форма.
- Тахикардическая — число лишних импульсов больше, чем основных.
- Брадикардическая — число лишних импульсов меньше, чем основных.
- Множественная.
Последствия парасистолии
Самыми опасными последствиями неконтролируемой парасистолии могут быть:
- фибрилляция желудочков, приводящая к летальному исходу;
- формирование хронической сердечной недостаточности с постепенным падением способности мышцы сердца к сокращению и проталкиванию крови.
Изучением гетеротопных очагов (парасистолических) в сердце занимаются клиницисты и ученые. Общепризнано влияние измененной нейрогормональной регуляции на сердце. Особенно важен этот процесс в период роста ребенка, в подростковом возрасте, во время климакса. Человеку следует наибольшее внимание уделять здоровью в эти чувствительные периоды жизни.