Онколог
Лобов
Михаил Юрьевич
Стаж 27 лет
Врач-онколог
Записаться на прием
Лимфома Ходжкина — одна из разновидностей лимфом, злокачественных заболеваний. Их особенность в том, что рост злокачественного образования начинается из лимфоидной ткани. Болезнь локализуется в лимфоузлах и довольно долго не захватывает костный мозг. По сути, к лимфомам Ходжкина относится целая группа заболеваний — на них приходится 40% от всех лимфом. Визуально или другими простыми способами отличить две группы между собой невозможно. Но ходжкинские заболевания определяются по анализу — в процессе обследования у больного находятся специфические клетки Березовского-Штернберга-Рида.
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
- Вариант болезни Ходжкина с лимфоцитарным преобладанием составляет 5-6% от всех случаев ЛХ. Клеток Березовского-Штенберга-Рид очень мало.
- Смешанно-клеточный вариант диагностируется у трех четвертей пациентов. Клетки Березовского-Штенберга-Рид и клетки Ходжкина встречаются в достаточном количестве.
- Лимфоцитарное истощение – наиболее редко встречающийся морфологический вариант опухоли (менее 1%).
- Наиболее часто встречается вариант лимфомы Ходжкина с нодулярным склерозом.
- При нодулярном лимфоидном преобладании ткань лимфатического узла полностью или частично замещена инфильтратом нодулярного строения, часто сочетающегося с зонами диффузного роста.
Болезнь подростков
Лимфомой Ходжкина называется злокачественная трансформация лимфоидной ткани. Раньше у нас в стране было принято называть болезнь лимфогранулематозом, но теперь мы придерживаемся международной классификации, где есть ходжкинская лимфома (названная в честь Томаса Ходжкина, замечательного врача и филантропа, который первым ее увидел и описал) и есть различные неходжкинские лимфомы.
Лимфома Ходжкина — болезнь с хорошим прогнозом не только для детей, но и для взрослых. Есть два пика заболевамости: 15-19 лет и после 50. До 15 лет она встречается редко, а вот в чуть более старшем возрасте составляет 16% от всех случаев опухолей, и это довольно много. То есть для нас лимфома Ходжкина — болезнь подростков.
Что именно ломает нормальную клетку лимфатического узла, почему она превращается в опухолевую, достоверно не известно. Очевидно, что развивается опухоль из клеток, отвечающих за иммунитет, а конкретно из В-лимфоцитов, то есть тех лимфоцитов, которые образуются в костном мозге. Из костного мозга лимфоцит идет в лимфатический узел, и там он «приобретает знания»: к нему приходят другие клетки, он вырабатывает на них ответ и после становится настоящим героем, способным убивать вредных агентов. Если на каком-то этапе происходит поломка генетического аппарата лимфоцита, то в норме лимфоцит должен умереть. Но иногда случается так, что он не умирает, а начинает расти, размножаться и превращаться в опухолевую массу. Этот механизм характерен и для любых других лимфом.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
Рис. 1. Зоны поражения при болезни Ходжкина
Почему возникает лимфогранулематоз
Точных причин, вызывающих болезнь, не установлено. Различают несколько пусковых механизмов болезни Ходжкина:
- генетическая предрасположенность, когда болезнь является наследственной;
- ранее перенесенные тяжелые инфекционные болезни;
- спонтанное изменение лимфоцитов, спровоцированное воздействием вирусов или приемом медикаментов, угнетающих работу иммунитета.
К факторам, провоцирующим заболевание, относят:
- действие радиационного излучения;
- работу с вредными веществами – пестицидами, гербицидами, растворителями, бензолами;
- проживание в регионах с плохой экологией.
Так как точные причины данного вида лимфом неизвестны, то специальная профилактика отсутствует.
Симптомы
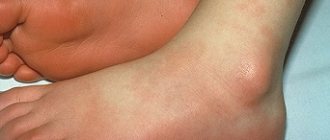
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
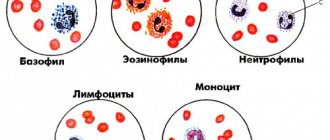
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
Получить консультацию
Узнать цену
Лимфома Ходжкина (лимфогранулематоз, ЛГМ, болезнь Ходжкина), является одним из видов лимфом. Это заболевание поражает лимфатическую систему, которая состоит из лимфатических узлов, которые объединены между собой кровеносными сосудами. Возникая в одной группе лимфоузлов, злокачественные клетки могут распространяться на другие группы, а на более поздних стадиях заболевания – на внутренние органы.
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
- Исследование пораженной ткани. Основным методом диагностики лимфомы является биопсия (оперативное удаление пораженного лимфатического узла или ткани и изучение материала под микроскопом). По результатам исследования образца ткани можно точно определить, болен ребенок лимфомой Ходжкина, и если да, то каким именно ее видом.
- Анализ распространенности болезни в организме. После установления диагноза необходимо выяснить, насколько болезнь успела распространиться по организму и какие органы она успела поразить. С этой целью выполняют ПЭТ-КТ всего тела с глюкозой. По показаниям проводят исследование костного мозга (трепан–биопсия костного мозга у больных с IВ, IIB-IV стадиями), остеосцинтиграфию, МРТ при костных поражениях.
- Если в анамнезе имеется сердечно-сосудистая патология, выслушивается сердечный шум, выполняется ФВЛЖ (функция выброса левого желудочка).
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Возможные последствия нодулярной лимфомы
Главной опасностью нодулярной лимфомы является вероятность ее трансформации в В-клеточную неходжкинскую лимфому. Данные об этом появились еще в 90 годах ХХ века, и в последствие были подтверждены клиническими исследованиями. В частности, Европейская рабочая группа по лимфомам давала данные о том, что у 2,7% больных в течение 6-8 лет развивалась вторая лимфома. В то же время у больных классической формой лимфогранулематоза такой показатель составил 0,9%. При этом молекулярно-генетические исследования подтвердили клональность опухолевых линий.
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Рис.4
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лечение лимфомы Ходжкина
Стандартной схемой лечения болезни Ходжкина является в настоящее время схема ABVD.
В схему ABVD включены такие препараты, которые назначают внутривенно в первый и четырнадцатый дни.
В неё входят:
- Дакарбазин – 375 мг/м2;
- Блеомицин – 10 мг/м2;
- Доксорубицин по 25 мг/м2;
- Винбластин – 6 мг с интервалом в две недели между курсами.
А на пятнадцатый день после последнего введения препарата начинают следующий цикл лечения.
Результаты международных исследований показывают, что для распространенных форм лимфогранулематоза с неблагоприятным прогнозом предпочтительнее может быть лечение по схеме ВЕАСОРР в режиме с эскалацией дозы.
В схему ВЕАСОРР входят следующие препараты для внутривенного введения:
- в первый день – Циклофосфамид по 650 мг/м2 и Доксорубицин по 25 мг/м2;
- затем в первый, второй и третий дни назначают Этопозид по 100 мг/м2;
- в восьмой день Блеомицин по 10 мг/м2 и Винкристин по 1,4 мг/м2.
А внутрь:
- с первого по седьмой дни – Прокарбазин по 100 мг/м24;
- Преднизолон по 40 мг/м2 в течение двух недель.
И очередной курс начинают через семь дней после последнего применения преднизолона или на двадцать второй день от начала курса.
Лучевая терапия всегда проводится после завершения химиотерапии.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Прогноз при нодулярной лимфоме
Нодулярная лимфома характеризуется медленным течением, обладает высокой курабельностью, и поэтому прогноз заболевания в большинстве случаев благоприятный. Но необходимо учитывать, что основной причиной смерти при данной патологии являются отдаленные осложнения после лечения, куда относят патологию сердечно-сосудистой системы и образование вторичных злокачественных новообразований. В этой связи встает вопрос о поиске безопасных методов лечения, как во время непосредственного применения, так и в отдаленном периоде. Особенно это касается поздних токсических осложнений, которые существенно снижают качество жизни больных.
Большие надежды возлагаются на расширение применения ритуксимаба и внедрение его в стандартные протоколы терапии первой линии. При использовании лучевой терапии, рекомендуется применять современные технологии облучения, которые позволяют подвести необходимую дозу непосредственно на опухолевый очаг, при этом минимально затронуть нескомпрометированные ткани.
Врачи «Евроонко» имеют большой опыт лечения нодулярной лимфомы. Благодаря хорошей материально технической базе клиники и применению современных протоколов лечения, в большинстве случаев заболевание удается взять под контроль и достичь желаемого эффекта.
Запись на консультацию круглосуточно
+7+7+78
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
- Полная ремиссия — полный регресс всех признаков заболевания (клинических, гематологических и других проявлений болезни) по данным визуализирующих методов обследования, определяемая дважды с интервалом не менее 4 недель.
- Частичная ремиссия — уменьшение размеров опухолевых образований не менее, чем на 50% на срок от 4 недель при отсутствии новых очагов поражения.
- Стабилизация заболевания – уменьшение размеров опухолевых образований менее, чем на 50% или увеличение их не более, чем на 25% от первоначального объема при отсутствии новых очагов поражения.
- Прогрессирование — появление в процессе лечения новых очагов поражения или увеличение ранее имевшихся более, чем на 25%, а также появление симптомов интоксикации.
- Рецидив — появление новых очагов поражения после достижения полной ремиссии.
Причины возникновения лимфомы Ходжкина
Причины возникновения болезни Ходжкина до настоящего времени остаются не совсем ясными. Ряд исследований указывает на определенную наследственную предрасположенность к лимфогранулематозу, в других проводится параллель между этим заболеванием и рядом вирусных инфекций, а точнее вируса Эпштейна-Барр. Фрагменты генома этого вируса обнаруживаются в 20-50 % исследованных биопсий. Тем не менее, не существует абсолютных доказательств, что именно вирус Эпштейна-Барр является причиной развития болезни.
Болеют лимфогранулематозом чаще мужчины, чем женщины.
Первый пик заболеваемости приходится на возраст 20-29 лет, затем после 55 лет вероятность заболеть постепенно повышается.