Что может привести к головной боли напряжения
Истинные причины развития ГБН до сих пор не выяснены, но врачи выделили два провоцирующих фактора.
Перенапряжение психического характера
Речь идет о хроническом стрессовом состоянии, которое сопровождается сильным мышечным напряжением. Во время такого напряжения происходит сдавление кровеносных сосудов, расположенных в толще мышц, что приводит к нарушению метаболических процессов. Именно такой «механизм» развития проблемы провоцирует сильную головную боль – это сигнал о том, что нужно что-то предпринять для предотвращения развития серьезных патологий неврологического характера. В данном случае нужно убрать фактор стресса.
Неправильное соотношение болевых и противоболевых импульсов
Эта проблема возникает при частых тревогах, беспокойствах, депрессиях, которые становятся причиной нарушений в работе медиаторов. Такая ситуация заканчивается снижением порога болевого восприятия, и человек испытывает сильные головные боли от любого даже незначительного прикосновения.
Врачи не разделяют эти два провоцирующих фактора, так как они всегда взаимосвязаны. Описываемое состояние практически в каждом случае связывают с ипохондрией, неврозами и астенией.
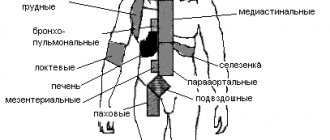
Гемолитическая болезнь плода
У беременных специфической картины патологии не наблюдается; иногда нарастание внутриутробных реакций может вызывать у женщины симптомокомлекс, сходный с гестозом. Гемолитическая болезнь плода может проявляться следующими вариантами: внутриутробной гибелью плода в период с 20 по 30 неделю беременности; отечной, желтушной или анемической формах. Общими проявлениями, характерными для всех форм гемолитической болезни плода, служат наличие нормохромной анемии с увеличением в крови эритробластов, гепатомегалии и спленомегалии.
При отечном варианте гемолитической болезни у плода увеличиваются размеры селезенки, печени, сердца, желез, нарастает гипоальбуминемия. Эти изменения сопровождаются выраженным отеком подкожно-жировой клетчатки, асцитом, перикардитом, плевритом, увеличением массы ребенка в 2 раза по сравнению с нормой. При отечном варианте гемолитической болезни плода отмечается резко выраженная анемия (Er -1-1,5 x 1012/л, Нb 35-50 г/л), эритробластемия, увеличение и отечность плаценты. Тяжелые нарушения обмена могут вызывать внутриутробную гибель плода или смерть ребенка вскоре после родов. Отечную форму гемолитической болезни плода отличает крайне тяжелое течение, что в большинстве случаев приводит к летальному исходу.
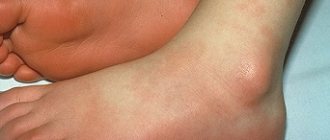
При желтушном варианте гемолитической болезни плода ребенок чаще рождается от срочных родов, доношенным, чаще с нормальным цветом кожи. В этом случае гемолитическая болезнь плода проявляется спустя несколько часов после рождения – у ребенка стремительно нарастает желтушная окраска кожи; реже желтуха бывает врожденной. У новорожденных с желтушной формой гемолитической болезни увеличены селезенка, печень, лимфоузлы, иногда сердце, отмечается интенсивный прирост непрямого билирубина в крови.
Гипербилирубинемия опасна возможностью повреждения гепатоцитов, кардиомиоцитов, нефронов, нейронов с развитием билирубиновой энцефалопатии. При ядерной желтухе (билирубиновой интоксикации) ребенок вялый, плохо сосет, часто срыгивает, у него развивается гипорефлексия, рвота, судороги. Критический уровень непрямого билирубина, опасный в плане поражения ЦНС, — более 306-340 мкмоль/л у доношенных и 170-204 мкмоль/л у недоношенных. Следствием билирубиновой энцефалопатии может являться гибель ребенка или последующее отставание в психическом развитии.
При анемической форме гемолитической болезни повреждающее воздействие на плод, как правило, невелико. На первый план выходят анемия, бледность кожи, гепатомегалия и спленомегалия. Тяжесть проявлений гемолитической болезни плода определяется титром антител у беременной и степенью зрелости новорожденного: тяжелее заболевание протекает у недоношенных детей.
Как проявляется ГБН
Симптомы рассматриваемого заболевания достаточно характерны и могут стать основой для постановки предварительного диагноза. Больной будет предъявлять жалобы на постоянно присутствующие тупые ощущения давления в мышцах шеи, височных мышцах, мышцах скальпа. Их нередко описывают, как будто на голову надет обруч, каска или шлем. Характеристики боли при ГБН:
- чаще фиксируется двусторонняя локализация неприятных ощущений, иногда бывает односторонней;
- может иметь четко ограниченное расположение, но нередко описывается как «разлитая»;
- боль становится интенсивнее при любом прикосновении, сотрясении, спуске по лестнице, движениях головой и даже дуновении ветра.
Обратите внимание: головная боль напряжения может сопровождаться свето- и звукобоязнью. Тошнота и рвота не характерны для ГБН.
По тому, как часто появляются симптомы, ГБН делится на два вида.
- Эпизодическая боль. Появляется до 15 раз в месяц, каждый приступ длится не более 30 минут, может возникнуть на фоне физической нагрузки.
- Хроническая боль. Частота приступов – более 15 раз в месяц, а общая продолжительность составляет 3 месяца.
Эпизодический вид заболевания всегда переходит в хроническую форму течения, если человек не получал никакого лечения.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
Методы диагностики
Как правило, пациент с головной болью обращается к врачу-неврологу. На первом приеме у врача больной должен ответить на ряд вопросов – как часто возникает головная боль, с чем она может быть связана, в какое время суток возникает, где локализуется. Затем будет собран анамнез жизни – врач выяснит, какие заболевания были ранее диагностированы, случались ли травмы головы в последнее время и так далее.
Нередко такого полноценного опроса достаточно для постановки диагноза, но чтобы не допустить ошибки, специалисты назначают инструментальное обследование, зачастую – компьютерную томографию головного мозга. Если какие-либо морфологические патологические изменения в структуре мозга отсутствуют, показатели артериального давления находятся в пределах нормы, и никаких других причин к возникновению рассматриваемого состояния не выявлено, то диагностика на этом считается законченной.
Профилактика ГБН
Гемолитическая болезнь новорождённых (ГБН) — патологическое состояние новорождённого, сопровождающееся массивным распадом эритроцитов, является одной из основных причин развития желтухи у новорождённых. Гемолитическая болезнь новорожденных (morbus haemoliticus neonatorum) — гемолитическая анемия новорожденных, обусловленная несовместимостью крови матери и плода по резус-фактору, группе крови и другим факторам крови. Заболевание наблюдается у детей с момента рождения или выявляется в первые часы и дни жизни.
Гемолитическая болезнь новорожденных, или фетальный эритробластоз, является одним из тяжелых заболеваний детей периода новорожденности. Возникая в антенатальный период, это заболевание может быть одной из причин спонтанных абортов и мертворождений. По данным ВОЗ (1970), гемолитическая болезнь новорожденных диагностируется у 0,5% новорожденных, смертность от нее составляет 0,3 на 1000 детей, родившихся живыми.
Клинические симптомы зависят от формы заболевания.
Отечная форма (или водянка плода) встречается редко. Считается самой тяжелой формой среди других. Как правило, начинает развиваться еще внутриутробно. Часто возникают выкидыши на ранних сроках беременности. Кожные покровы такого новорожденного бледные, воскового цвета. Лицо округлой формы. Тонус мышц резко снижен, рефлексы угнетены. Значительно увеличена печень и селезенка (гепатоспленомегалия). Живот большой, бочкообразный.
Анемическая форма – это наиболее благоприятная форма по течению. Клинические симптомы появляются в первые дни жизни ребенка. Постепенно прогрессирует анемия, бледность кожи и слизистых, увеличение печени и селезенки в размерах. Общее состояние страдает незначительно.
Желтушная форма – наиболее часто встречаемая форма. Основными ее симптомами являются:
- желтуха (желтое окрашивание тканей организма вследствие избыточного накопления в крови билирубина (желчного пигмента) и продуктов его обмена);
- анемия (снижение гемоглобина (красящее вещество крови, переносящее кислород) и красных кровяных клеток в единице объема крови);
- гепатоспленомегалия (увеличение печени и селезенки в размерах).
Формы.
В зависимости от вида иммунологического конфликта выделяют следующие формы:
- гемолитическая болезнь новорожденных (ГБН) вследствие конфликта по резус-фактору;
- гемолитическая болезнь новорожденных (ГБН) вследствие конфликта по группе крови (АВО-несовместимость);
- редкостные факторы (конфликт по другим антигенным системам).
Клинические формы:
- отечная;
- желтушная;
- анемичная.
По степени тяжести выделяют следующие формы заболевания.
- Легкая форма: диагностируют при наличии умеренно выраженных клинико-лабораторных или только лабораторных данных.
- Среднетяжелая форма: отмечается повышение уровня билирубина в крови, однако билирубиновой интоксикации и осложнений еще нет. Для данной формы заболевания характерна желтуха, появившаяся в первые 5-11 часов жизни ребенка (в зависимости от резус-конфликта или АВ0-конфликта), уровень гемоглобина в первый час жизни менее 140 г/л, уровень билирубина в крови из пуповины более 60 мкмоль/л, увеличенные размеры печени и селезенки.
- Тяжелая форма: к ней относится отечная форма болезни, наличие симптомов поражения ядер головного мозга билирубином, расстройства дыхания и сердечной функции.
Профилактика гемолитической болезни у новорожденных.
Основные принципы профилактики гемолитической болезни новорожденных заключаются в следующем.
Во-первых, учитывая большое значение предшествующей сенсибилизации в патогенезе гемолитической болезни новорожденных, к каждой девочке следует относиться как к будущей матери, в связи с чем проводить гемотрансфузии девочкам нужно только по жизненным показаниям.
Во-вторых, важное место в профилактике гемолитической болезни новорожденных отводится работе по разъяснению женщинам вреда аборта. Для предупреждения рождения ребенка с гемолитической болезнью новорожденных всем женщинам, имеющим резус-отрицательный фактор крови, в первый день после аборта (или после родов) рекомендуется введение анти-О-глобулина в количестве 250-300 мкг, который способствует быстрой элиминации эритроцитов ребенка из крови матери, предотвращая синтез резус-антител матерью.
В-третьих, беременных с высоким титром антирезус-антител госпитализируют на 12-14 дней в дородовые отделения в сроки 8, 16, 24, 32 нед, где им проводят неспецифическое лечение: внутривенные вливания глюкозы с аскорбиновой кислотой, кокарбоксилазой, назначают рутин, витамин Е, глюконат кальция, кислородную терапию; при развитии угрозы прерывания беременности назначают прогестерон, эндоназальный электрофорез витаминов В1, С. За 7-10 дней до родов показано назначение фенобарбитала по 100 мг три раза в день.
В-четвертых, при нарастании у беременной женщины титров антирезус-антител родоразрешение проводится досрочно на 37-39-й неделе путем операции кесарева сечения.
Лечение головной боли напряжения
Такой вид головной боли подразумевает применение определенных лекарственных препаратов. Если рассматриваемый тип ГБН возникает нечасто, то поможет однократный прием средств нестероидной/противовоспалительной группы. При частых повторениях ГБН эпизодического характера врачи предлагают больному пропить эти же лекарственные препараты курсом, чтобы «разорвать» цикл повторений.
Обратите внимание: если после первого курса описываемой терапии облегчения не наступило, то повторять лечение нецелесообразно.
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
Нередко ГБН сопровождается спазмом перикраниальных мышц (мышц тыла шеи, жевательных, височных, мышц скальпа), что ухудшает самочувствие больного и усиливает основной симптом. Для избавления от такого неприятного ощущения рекомендуется принимать миорелаксанты. Также с этой целью выполняют инъекции местных анестетиков (лидокаин, наропин) в спазмированные мышцы.
Люди с ярко выраженными симптомами чаще всего не обращаются за квалифицированной медицинской помощью, а пытаются решить проблему самостоятельно, принимая обезболивающие препараты. Это не решит проблему – лечение ГБН подразумевает комплексный подход. В качестве дополнительной терапии специалист может назначить прием витаминов, ноотропных или седативных средств.
Немаловажную роль в успешной терапии играют дополнительные методы лечения:
- иглорефлексотерапия;
- массаж;
- аутотренинги и помощь психотерапевта;
- физиопроцедуры (электросон, электрофорез на область шейного отдела позвоночника с различными препаратами).
Лечение хронического вида ГБН
Если головная боль напряжения протекает в хронической форме, то запрещено принимать классические препараты с обезболивающим эффектом! Они не только не избавят от болей, но и усложнят процесс полноценного лечения. Врачи назначают антидепрессанты, которые нужно принимать в течение полугода по специально разработанной индивидуальной схеме. Допускается назначение и других лекарственных препаратов из группы антидепрессантов, курс терапии составляет не менее 60 дней.
Такая тактика лечения подразумевает не только избавление от боли, но и исключение причины возникновения ГБН – например, антидепрессанты решают проблемы дисфункции вегетативной нервной системы. Дополнительный лечебный эффект окажут и физиотерапевтические процедуры (такие же, как и в случае терапии эпизодического типа патологии).
Головная боль напряжения требует профессионального подхода к лечению. При появлении симптомов этого заболевания целесообразно обратиться к специалистам в ЦЭЛТ – будут проведены все необходимые диагностические мероприятия, назначено лечение.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Почти каждый второй новорожденный ребенок имеет физиологическую желтушку — это не опасное явление. Однако желтеть кожные покровы малышей могут и по другой причине – вследствие так называемой гемолитической болезни новорожденных-последствия у которой зачастую оказываются значительно серьезнее .Если вашему малышу поставили этот диагноз — не отчаивайтесь! При своевременном оказании медицинской помощи все процессы в его маленьком организме быстро придут в норму и риск поражения нервной системы будет устранен. Чтобы понять каковы же будут последствия гемолитической болезни, для начала надо понять, что из себя представляет данное заболевание и почему его срочно нужно лечить .Остановимся на примере гемолитической болезни новорожденных при групповой несовместимости , т.к. она встречается чаще и протекает несколько легче, чем при резус-конфликте. В данном случае мама имеет первую группу крови 0 (I), а плод – другую, чаще вторую А(II) или третьюВ(III). В основе этой болезни лежит массивный распад эритроцитов плода вследствии несовместимости его крови и крови матери. «Гемолиз» в переводе с латинского языка — разрушение. Будущая мать имея первую группу крови -не имеет антигенов. Обозначим на картинке организм матери знаком «минус». А будущий ребенок, т.е. плод имеет вторую группу крови, т.е. в его крови есть антиген. На картинке обозначим плод знаком «плюс».При наличии антигена у плода иммунная система матери начнет считать этот антиген как чужеродный агент-враг и начнет вырабатывать против этого антигена защитные антитела(JgG). Эти антитела могут начать вырабатываться рано — еще во время беременности, а могут появиться практически в процессе родов. Чем меньше срок беременности, при котором начали вырабатываться антитела, тем больше их накапливается и тем вероятнее более тяжелое заболевание малыша. Эти антитела устремляются в кровь к плоду через плаценту, оседают на эритроцитах ребенка и начинают их разрушать. Их разрушается очень много, из разрушенных эритроцитов высвобождается большое количество пигмента билирубина. Этот билирубин является «плохим», он называется непрямым билирубином и является очень токсичным. Он должен обезвреживаться в печени. Но так как при рождении у ребенка ферментная система печени незрелая (она дозревает постнатально), она не сможет утилизировать полностью весь билирубин, его очень будет много, а его особенностью является накапливаться в тех тканях организма, которые содержат жир, то идеальным местом накопления билирубина будет подкожная жировая клетчатка и клинически мы будем видеть желтуху кожи. Кроме этого вы должны знать, что эритроциты еще выполняют функцию доставки кислорода ко всем органам. А раз они разрушаются, то функция кислородоснабжения нарушается, и в первую очередь будет страдать один из наиболее уязвимых и пока еще не слишком развитых органов новорожденных — мозг, ведь он в первую очередь нуждается в кислородной подпитке. Почему непрямой билирубин является токсичным? Потому что он повреждает клетки сердца, печени и в большей степени клетки мозга, возникает билирубиновая интоксикация, характеризующаяся вялостью, срыгиваниями, рвотой, патологическим зеванием, снижением мышечного тонуса. А при высоких критических показателях выше 340 мкмольл у доношенных детей и при показателе 160 мкмоль/л у недоношенных возникает “ядерная желтуха”- это билирубиновая интоксикация мозга, когда ядра клеток мозга прокрашиваются билирубином: появляется мышечный гипертонус, ригидность затылочных мышц, резкий «мозговой» крик, ребенок реагирует на все раздражители, выбухает большой родничок, подергиваются мышцы, появляются судороги, косоглазие, нарушение дыхания. Яркость желтушного оттенка зависит от количества этого пигмента в организме новорожденного. Желтуха может возникать рано (возможно, даже в первые сутки жизни ребенка) и сохраняется в течение длительного времени. Характерно увеличение печени и селезенки, Цвет кожи ребенка — ярко-желтый, могут быть прокрашены склеры — белки глаз. Если есть анемия, а она обязательно есть, т.к. эритроциты погибают, то малыш будет бледным и желтуха может казаться не такой яркой. Лечение при легких и средних формах тяжести данного конфликта часто проводится консервативно. Малышам проводится фототерапия, т.е.лечение светом, т.к. под действием света непрямой билирубин разрушается. Также назначаются адсорбенты, которые помогают кишечнику бороться с токсинами. При тяжелых состояниях проводится операция заменного переливания крови. При поздно начатом лечении последствия гемолитической болезни могут быть опасными – от гибели малыша до тяжелых неврологических расстройств с признаками детского церебрального паралича, задержки психофизического развития, глухоты, нарушения речи. Легкие и средние формы патологии редко( до10%) могут оставлять легкую задержку моторного развития при удовлетворительном состоянии умственных способностей; расстройство поведения; нарушение функций движения, косоглазие, нарушение слуха и речи. Дети с перенесенной ГБН плохо переносят прививки, склонны к развитию тяжелых аллергий и часто и длительно могут болеть инфекционными заболеваниями; зубы часто подвержены разрушению эмали и кариесу. На период лечения малыш отстраняется от грудного вскармливания, т.к. через грудное молоко антитела (JgG) будут поступать к ребенку и желтуха будет усиливаться. Через 15-20 дней ,после исчезновения антител из молока, женщина может кормить грудью. Для мамы новорожденного очень важна диета. Правильное питание женщины обеспечит поступление витаминов и исключит воздействие вредных химических добавок. Обязательный рацион должен содержать овощи и фрукты, рыбу, печень. Главное, чтобы продукты были свежими и натуральными. Дети , перенесшие ГБН, должны наблюдаться врачом- невропатологом в поликлинике и получать реабилитационное лечение. И в заключении хочу сказать, что даже поняв самую малость из выше описанного мною, любой разумный человек, в том числе тот, кто по роду деятельности далек от медицины, способен понять последствия гемолитической болезни. Статью подготовила Кононова Наталья Федоровна заведующая отделением организации медицинской помощи детям в образовательных организациях ГБУЗ ЯНАО «Губкинская городская больница».