Причины
Существует множество причин возникновения эндокардита:
- инфекции;
- травмы;
- аллергические заболевания;
- интоксикации;
- поражения соединительной ткани.
Нередко эндокардит развивается не как самостоятельная болезнь, а как следствие других патологий в организме. Заболеванию в равной степени подвержены как мужчины, так и женщины. Возникнуть он может в любом возрасте. На сегодняшний момент известно около 130 видов микроорганизмов, способных спровоцировать эндокардит.
2.Причины
Почти все доступные источники главной (или единственной) причиной ревматического порока сердца называют пережитую острую ревматическую лихорадку – различные варианты ревмокардита, т.е. ревматического воспаления тех или иных структурных элементов сердца. В свою очередь, острое развитие сердечного ревматизма связывают с патогенной активностью гемолитического стрептококка. Однако в специальных публикациях можно встретить данные о том, что от 30% до 50% пациентов не обнаруживают подобных эпизодов в анамнезе. Даже если предположить, что часть острых ревматических лихорадок просто не была диагностирована или зарегистрирована, проценты слишком велики для того, чтобы говорить о полной ясности причин хронической ревматической болезни сердца.
К факторам риска обычно относят принадлежность к женскому полу, частые респираторные инфекции на фоне общей иммунной слабости, наследственность, систематическое длительное пребывание в холодных помещениях с высокой влажностью воздуха.
Посетите нашу страницу Кардиология
Симптомы
Некоторое время заболевание может развиваться бессимптомно. Также оно характеризуется острыми и хроническими стадиями. Существует обширный перечень симптомов, что затрудняет постановку верного диагноза.
Клиническая картина эндокардита выражается в следующей симптоматике:
- повышенная температура;
- озноб;
- потливость;
- увеличенные лимфоузлы;
- признаки интоксикации (слабость, головные боли);
- изменение цвета кожи (бледность, пятна);
- изменение формы ногтей;
- артрит крупных суставов;
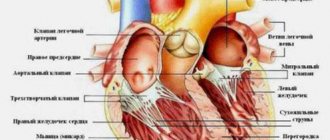
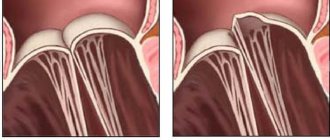
- поражение сердечных клапанов;
- повышенное тромбообразование;
- признаки перикардита;
- системные поражения органов (почек, центральной нервной системы и пр.);
- прогрессирующая сердечная недостаточность.
Проявление заболевания индивидуально, и зависит от общего состояния организма пациента и степени выраженности патологического процесса.
Ревматизм (острая ревматическая лихорадка) — симптомы и лечение
Основным, а в большинстве случаев и единственным проявлением ревматизма является поражение сердца, вызванное воспалением — ревмокардит (кардит).При ревмокардите происходит одновременное поражение миокарда и эндокарда. Это главный синдром, определяющий тяжесть и исход заболевания.
В случае кардита взрослые пациенты испытывают дискомфорт в области сердца, перебои сердечного ритма, учащённое сердцебиение. Может быть лёгкая одышка при физической нагрузке [4][5][7]. У детей эта патология протекает тяжелее: заболевание начинается с сердцебиения, появляется одышка в покое и при нагрузке, постоянные боли в области сердца [7]. Однако, согласно наблюдениям большинства педиатров, дети редко предъявляют субъективные жалобы. Только 4-5 % пациентов детского возраста отмечают неприятные ощущения в области сердца в начале заболевания. Зато около 12 % больных предъявляют жалобы на усталость и утомляемость, особенно после занятий в школе [2][10].
При ОРЛ возможно развитие ревматического полиартрита, который поражает опорно-двигательный аппарат. Это второе по частоте клиническое проявление ОРЛ. Распространённость ревматического полиартритаварьирует по разным данным от 60 до 100 % [3]. Пациенты жалуются на боли в крупных суставах, невозможность двигаться, увеличение суставов в объёме [4]. Полиартрит может протекать изолированно или в сочетании с другим синдромом, чаще всего с кардитом. Особенностью заболевания является быстрое и полное обратное развитие при своевременном назначении противоревматической терапии.
Ревматические поражения нервной системы встречаются преимущественно у детей. Стоит отметить такое заболевание, как «малая хорея», или ревматическая хорея (хорея Сиденхама, пляска святого Вита). Она проявляется эмоциональной нестабильностью и насильственными, беспорядочными, непроизвольными движениями (гиперкинезами) верхней части туловища, верхних конечностей и мимической мускулатуры [1][2].
Ревматическая хорея встречается у 12-17 % детей, чаще болеют девочки от 6 до 15 лет [11]. Начало постепенное: у пациентов возникает плаксивость, раздражительность, подёргивания мышц туловища, конечностей, лица. Они жалуются на неустойчивость походки, нарушение почерка. Продолжительность хореи — от 3 до 6 месяцев. Заканчивается обычно выздоровлением, но у некоторых больных в течение длительного времени сохраняются астеническое состояние (повышенная утомляемость, неустойчивость настроения, нарушение сна), снижение тонуса мышц, смазанность речи [1][2].
Кольцевидная эритема — редкое, но специфическое клиническое проявление ОРЛ. Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
Подкожные ревматические узелки также являются редким признаком ОРЛ. Это округлые, плотные, безболезненные образования, варьирующие по размерам от 2 мм до 1-2 см. Они образуются в местах костных выступов (вдоль остистых отростков позвонков, краёв лопаток) или по ходу сухожилий (обычно в области голеностопных суставов). Иногда представляют собой скопления, состоящие из нескольких узелков. Часто сочетаются с тяжёлым кардитом.
К дополнительным клиническим проявлениям ОРЛ относят абдоминальный синдром (острую боль в животе) и полисерозит — воспаление серозных оболочек нескольких полостей тела (плевры, перикарда, брюшины и др.). Эти синдромы развиваются у детей на фоне высокой воспалительной активности. Абдоминальный синдром, обусловленный перитонитом (воспалением брюшины), проявляется острой диффузной болью в животе, иногда она сопровождается тошнотой и рвотой, вздутием живота, задержкой стула и газов.
Помимо перикардита возможно развитие плеврита (воспаления серозной оболочки, покрывающей поверхность лёгких). Плеврит может быть сухим или экссудативным. Сухой плеврит — это воспаление плевральных листков с образованием на них фибрина. Экссудативный — воспаление, сопровождающееся скоплением в плевральной полости экссудата различного характера. При ОРЛ чаще наблюдается сухой плеврит. В настоящее время это проявление ОРЛ наблюдается редко. Может протекать клинически бессимптомно или сопровождаться болью при дыхании, сухим кашлем, иногда выслушивается шум трения плевры [5][6][7].
Лечение
Комплекс терапевтических мероприятий зависит от причин, вызвавших эндокардит. Лечение включает в себя устранение воспаление и борьбу с симптоматикой. Нередко пациенту требуется хирургическое вмешательство для удаления поражённого участка.
При подозрении на инфекционный эндокардит пациента необходимо лечить в стационарных условиях. Для борьбы с инфекцией врач прописывает препараты в соответствии с выявленным типом вируса. Это могут быть антибиотики, противовирусные препараты. Также показаны препараты для повышения иммунитета.
После перенесённого эндокардита необходимо в течение полугода ежемесячно посещать лечащего врача. В дальнейшем осмотр специалистом должен совершаться не реже 2 раз в год.
4.Лечение
Терапевтические схемы могут существенно различаться в зависимости от клинических особенностей конкретного случая. К наиболее общим принципам относится назначение антиаритмических и гипотензивных средств, сердечных гликозидов, антикоагулянтов, – в целом, первоочередной задачей выступает разгрузка пораженного ревматическим воспалением клапана(ов) и профилактика тромбоза.
Однако даже при грамотной и адекватной терапевтической стратегии хроническая ревматическая болезнь сердца может усугубляться дальнейшими осложнениями: прогрессированием сердечной недостаточности, тромбоэмболиями (в т.ч. в бассейне кровоснабжения головного мозга, т.е. развивается ишемический инсульт), обострениями тлеющего ревматического миокардита и т.п.
При неэффективности консервативного лечения и/или угрожающе быстром нарастании сердечной недостаточности прибегают к одной из методик кардиохирургической коррекции (обычно ставится вопрос о протезировании клапана).
Профилактика
Профилактические меры по предотвращению эндокардита включают в себя отказ от вредных привычек, внимательное отношение к здоровью и своевременное лечение возникающих инфекций.
При наличии хронической формы заболевания нужно регулярно посещать кардиолога и проходить обследование.
Эндокардит — серьёзное заболевание сердца, которое может возникнуть как у детей, так и взрослых. Поэтому при ухудшении состояния здоровья необходимо как можно раньше обратиться за помощью квалифицированного специалиста. В медицинском вы сможете пройти полное обследование организма в кратчайшие сроки. На основании клинической картины врач поставит диагноз и назначит эффективное лечение.
1.Общие сведения
Ревматическая группа заболеваний объединена общим этиопатогенезом и поражаемыми «мишенями»: имеет место системная, касающаяся всего организма патология соединительной ткани и ассоциированный с ней воспалительный процесс, обычно в крупных суставах. Однако наиболее опасным последствием ревматического процесса является поражение миокарда, которое при ревматизме имеет место всегда, – в той или иной степени выраженности (согласно известной и весьма точной медицинской поговорке, «ревматизм лижет суставы и кусает сердце»). В ряде случаев ревматическое воспаление протекает в форме острой лихорадки, которая после купирования основной симптоматики осложняется формированием специфического порока сердца. Имеется в виду повреждение и нарушение сложной клапанной биомеханики миокарда, которая в норме обеспечивает его бесперебойную насосную функцию. В таких случаях говорят о хронической ревматической болезни сердца (ХРБС).
Проблема по ряду причин является весьма серьезной во всем мире. Во-первых, ревматическая болезнь сердца достаточно широко распространена: в статистике ВОЗ она занимает четвертое место среди всех сердечно-сосудистых заболеваний. Во-вторых, ХРБС является одним из главных факторов высокой летальности в данной категории. В-третьих, ревматический порок сердца формируется обычно у детей, подростков и молодых людей, – т.е. поражает наиболее перспективную, активную и трудоспособную часть населения, зачастую приводя к инвалидизациям и «выключая» эту выборку из социального функционирования (по крайней мере, резко ограничивая ее активность и снижая качество жизни).
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Как лечится ревматизм?
Лечение ревматизма состоит из трех этапов:
- Лечение в стационаре.
- Санаторно-курортное лечение.
- Диспансерное наблюдение, лечение и профилактика.
Стационарное лечение проводится в активной фазе болезни. Оно подразумевает:
- Применение медикаментозных (кортикостероиды, стероидные гормоны, салицилаты) и физиотерапевтических средств.
- Устранение очагов стрептококковой инфекции.
- Постельный режим, длительность которого зависит от тяжести течения болезни и продолжается от одного до шести месяцев.
- Рациональное питание, подразумевающее ограничение соли, жидкости и углеводов – сахара, белого хлеба и картофеля.
- Лечебная физкультура.
Что способствует возникновению ревматизма?
Причиной развития этого заболевания является острая инфекция – активное размножение в организме β-гемолитического стрептококка группы А. Это происходит как осложнение после тонзиллита, фарингита, стрептококкового шейного лимфаденита.
В первую очередь ревматизм развивается у лиц, имеющих наследственную предрасположенность и повышенную чувствительность к стрептококковой инфекции.
Стрептококк вырабатывает токсины, опасные для сердца, почек, печени, мозга и других внутренних органов.