Аритмия – это нарушение нормальной частоты или последовательности сердечных сокращений. Понятие аритмии объединяет различные виды сбоев сердечного ритма.
У человека в возрасте от 20 до 60 лет средняя частота сердечных сокращений составляет 60-80 ударов в минуту. Сокращения сердечной мышцы следуют друг за другом практически через равные промежутки времени. Такова норма. Человек привыкает к тому, как бьется его сердце, и не замечает сердцебиения. Если же сердечный ритм нарушается, это сразу же привлекает наше внимание.
Однако аритмия – это не просто жалоба на ощущение сердцебиения. Аритмия устанавливается объективно, с помощью средств инструментальной диагностики. Аритмия может быть выявлена и при отсутствии каких-либо жалоб, и наоборот: жалобы на нарушения сердечного ритма могут не подтверждаться инструментально.
Аритмия у мужчин встречается в полтора раза чаще, чем у женщин. Еще один фактор, увеличивающий риск возникновения аритмии, — возраст. В 50 лет аритмия выявляется у 1% обследуемых, в 60 лет – уже у 10%. Однако она может развиться и в детстве. Аритмия выявляется у 0,8% детей.
Что такое аритмия?
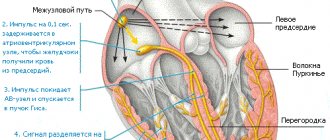
Сердце работает по принципу насоса и обеспечивает непрерывное кровообращение. Это необходимо для доставки крови, обогащенной кислородом и питательными веществами, к каждой клетке организма. В правом предсердии сердца находится синусовый узел (СУ) — «главнокомандующий» сердечного ритма. Синусовый узел генерирует электрические импульсы, под влиянием которых сначала сокращаются правое и левое предсердия, затем — правый и левый желудочки.
Генерировать электрические импульсы могут и другие участки миокарда, однако в здоровом сердце они подавляются работой синусового узла и не нарушают ритм сердца.
Правильным сердечным ритмом считается синусовый ритм, при котором ЧСС (частота сердечных сокращений) составляет от 60 до 80 уд/мин. Аритмия — это любой сердечный ритм, который отличается от нормального синусового ритма.
Частота сердечных сокращений определяется в состоянии физического и эмоционального покоя, так как при занятии спортом или волнении этот показатель может возрастать. Также нужно отметить, что норма ЧСС — величина относительная и зависит от индивидуальных особенностей человека. Например, учащенный пульс может наблюдаться при беременности, замедленный — у спортсменов.
Способы лечения
Существует две тактики лечения: контроль за ритмом или частотой сокращений сердца. Как лечить аритмию и что принимать кардиолог определяет индивидуально, в зависимости от случая.
Контроль за ритмом сокращений — восстановление синусового, то есть нормального, сердечного ритма. Достигается приемом антиаритмических препаратов или электрическим воздействием на сердце — кардиоверсией. Антиаритмические лекарства положительно влияют на электрическую проводимость сердца, чем снижают вероятность повторных сбоев.
Также могут назначить абляцию — воздействие радиочастотными импульсами на аритмичную область сердца.
Лечение абляцией может быть успешно в 70% случаев и более: зависит от выраженности и характера поражения, длительности аритмии, размеров полостей сердца. Риски, связанные с процедурой, встречаются редко.
Контроль за частотой сокращений желудочков помогает исключить учащенное сердцебиение и риск сердечной недостаточности. Этот способ применяется в случаях, когда не удалось восстановить нормальный сердечный ритм, или у пациента не проявляются симптомы.
Частотный контроль производят несколькими способами:
- сокращают распространение электрического импульса от предсердий к желудочкам с помощью лекарств,
- проводят абляцию для устранения задержки распространения импульса,
- устанавливают кардиостимулятор для имитации электрического импульса.
Виды аритмии
Существует несколько вариантов классификации аритмий. В зависимости от частоты сердечных сокращений выделяют:
- тахикардии (ЧСС превышает 90 уд/мин);
- брадикардии (ЧСС менее 60 уд/мин).
Основная классификация аритмий основана на том, какое физиологическое свойство миокарда нарушено — автоматизм, возбудимость, проводимость.
- Нарушение автоматизма миокарда.
Автоматизм — это способность сердца ритмично сокращаться без внешних раздражений под влиянием импульсов, возникающих в нем самом.
Аритмии, при которых автоматизм сердца нарушен и водителем сердечного ритма выступает синусовый узел, называются «номотопные». Например, к таким аритмиям относятся синусовая тахикардия, синусовая брадикардия, синдром синусового узла. Нередко номотопные аритмии диагностируются у абсолютно здоровых людей и являются физиологическими.
Аритмии, при которых автоматизм сердца нарушен и водитель сердечного ритма находится вне синусового узла, называются «эктопические» или «гетеротопные». При эктопических аритмиях центр автоматизма перемещается в нижележащие от СУ отделы с образованием аномальных ритмов. К эктопическим аритмиям относятся:
- атриовентрикулярный ритм — водителем ритма выступает АВ-узел (атриовентрикулярный узел);
- миграция наджелудочкового водителя ритма — постепенное смещение водителя ритма от синусового узла к АВ-узлу;
- идиовентрикулярный ритм — желудочковый ритм.
- Нарушение возбудимости сердца.
Возбудимость сердца — это способность миокарда возбуждаться под влиянием внешних воздействий.
К аритмиям, при которых нарушается возбудимость сердца, относятся:
- экстрасистолии — появление внеочередных сокращений всего сердца либо его отдельных камер. В зависимости от локализации экстрасистолии бывают синусовые, предсердные, узловые, желудочковые;
- пароксизмальные тахикардии — нарушения сердечного ритма, для которых характерны приступы сердцебиения с ЧСС 140-220 уд/мин. Наиболее распространенной формой этого вида аритмий является предсердная. Реже встречаются атриовентрикулярная и желудочковая пароксизмальные тахикардии.
- Нарушение проводимости сердца.
Проводимость — это способность сердца проводить электрические импульсы от места их возникновения до сократительной части миокарда. При нарушении проводимости сердца могут возникать различные блокады:
- СА-блокады — нарушение проводимости миокарда между синусовым узлом и предсердием;
- межпредсердные блокады — медленное прохождение импульсов между предсердиями;
- АВ-блокады — аритмии, при которых замедляется передача импульсов из предсердий в желудочки;
- внутрижелудочковые блокады — нарушение проводимости пучка Гиса.
Также к аритмиям, при которых нарушается проводимость сердца, относится синдром Вольфа-Паркинсона-Уайта — врожденная патология сердца, характеризующаяся наличием дополнительных проводящих путей, что приводит к преждевременному возбуждению желудочков.
- Смешанные аритмии.
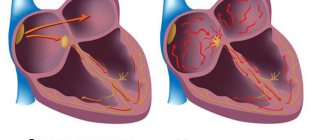
При смешанных аритмиях нарушается несколько физиологических свойств сердца. Например, к таким аритмиям относятся эктопические ритмы с блокадой выхода, атриовентрикулярные диссоциации. Одна их самых распространенных смешанных аритмий — мерцательная аритмия, при которой наблюдается хаотическая электрическая активность предсердий с частотой импульсов 350-700 ударов в минуту.
Аритмия — симптомы и лечение
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
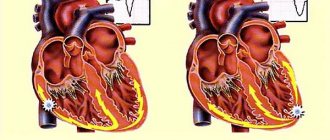
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий.[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга ари в виде таблеток и раствора используется также для устранения пароксизмов мерцательной ари — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Причины нарушения сердечного ритма
Как правило, аритмия — это не основная патология, а следствие других заболеваний. Причинами нарушения сердечного ритма могут быть:
- синдром апноэ сна — расстройство дыхательной системы, которое сопровождается временными остановками дыхания в ночное время с последующим выбросом адреналина и увеличением частоты сердечных сокращений;
- артериальная гипертензия — синдром повышения артериального давления;
- ишемическая болезнь сердца — несоответствие между потребностью миокарда в кислороде и его доставкой;
- сердечная недостаточность — ослабление насосной функции сердца;
- врожденные и приобретенные пороки сердца.
- кардиомиопатии — патологии миокарда, связанных с его механической или электрической дисфункцией;
- миокардит — воспаление сердечной мышцы;
- операции на миокарде;
- перенесенный инфаркт;
- гипертиреоз — гиперфункция щитовидной железы;
- заболевания легких;
- сахарный диабет;
- инфекции.
Существуют аритмии, в основе которых лежат генетические патологии. Например, аритмию может вызывать врожденный синдром длинного интервала QT, который приводит к желудочковой тахикардии.
К факторам риска возникновения аритмии относятся:
- гиподинамия или, наоборот, избыточные физические нагрузки;
- ожирение;
- курение, злоупотребление алкоголем;
- хроническое недосыпание;
- гормональные изменения в организме. Например, у женщин аритмия часто диагностируется после начала климакса;
- бесконтрольный прием лекарственных препаратов, оказывающих аритмогенное действие.
Экстрасистолии
Экстрасистолы (преждевременные сокращения) делятся на желудочковые и наджелудочковые.
Желудочковые экстрасистолы отличаются от наджелудочковых:
- широким комплексом QRS, непохожим на обычные «правильные» комплексы
- отсутствием предсердной волны P (этот признак не абсолютен, так как предсердием может выработаться нормальная волна возбуждения, а вскоре после этого независимо возникнет эктопическое возбуждение желудочков, что на ЭКГ запишется как зубец Р с последующим широким деформированным комплексом). Холтеровские программы любят ошибочно обозначать такие комплексы как WPW.
- Отсутствием так называемой компенсаторной паузы (то есть интервал RR между предшествующим ЭС комплексом и последующим строго равен либо удвоенному «правильному» интервалу, либо единичному такому интервалу в случае вставочной экстрасистолы.
↓На этой картинке одиночная желудочковая экстрасистола предположительно из ЛЕВОГО желудочка (форма комплекса похожа на блокаду ПРАВОЙ ножки пучка Гиса — смотри страницу о нарушениях проводимости).
↓Желудочковая бигеминия — правильное чередование одного нормального комплекса и одной желудочковой экстрасистолы (разновидность аллоритмии — правильного чередования). Экстрасистолы предположительно из ПРАВОГО желудочка (имеют морфологию блокады ЛЕВОЙ ножки пучка Гиса).
↓Желудочковая полиморфная бигеминия — форма экстрасистолы в центре отличается от таковых по краям, значит, источники происхождения экстрасистол разные.
↓Желудочковая тригеминия — правильное чередование двух нормальных комплексов и одной желудочковой экстрасистолы.
↓Вставочная желудочковая экстрасистола расположена между нормальными ритмичными сокращениями. Некоторое удлиннение интервала RR между соседними с экстрасистолой комплексами объясняется следующим. Предсердная волна Р возникла вовремя, но она практически поглощена волной Т экстрасистолы. Отголосок волны Р — небольшая зазубрина в конце Т экстрасистолы в отведении V5. Как видите, интервал PR после экстрасистолы увеличен, так как имеет место частичная рефрактерность AV-проведения после экстрасистолы (вероятно, вследствие обратного проведения импульса от желудочков по AV-узлу).
↓Парная мономорфоная желудочковая экстрасистолия.
↓Парная полиморфоная желудочковая экстрасистолия (экстрасистолы из разных источников, поэтому разная форма комплексов). Парная ЖЭС — это «маленький зародыш желудочковой тахикардии».
Групповые (от 3 шт) экстрасистолы по современным воззрениям относятся к пробежкам тахикардий, наджелудочковых или желудочковых.
↓Желудочковая экстрасистола своей рефрактерностью заблокировала проведение нормального предсердного импульса на желудочки (видна нормальная ритмичная предсердная волна Р после волны Т экстрасистолы).
Наджелудочковые (суправентрикулярные) экстрасистолы представляют собой узкие (похожие на нормальные) преждевременные комплексы QRS. Могут иметь перед собой предсердную волну Р (предсердные ЭС) или нет (AV-узловые экстрасистолы). После предсердной ЭС формируется компенсаторная пауза (интервал RR между соседними с ЭС комплексами больше, чем «нормальный» интервал RR.
↓Наджелудочковая (суправентрикулярная) бигеминия — правильное чередование одного ритмичного сокращения и одной экстрасистолы.
↓Наджелудочковая (суправентрикулярная) бигеминия и аберрантная экстрасистола (аберрантное проведение по типу блокады правой ножки пучка Гиса («уши» в V1-V2) во второй экстрасистоле).
↓Наджелудочковая (суправентрикулярная) тригеминия — правильное повторение двух ритмичных комплексов и одной экстрасистолы (обратите внимание, что форма волны Р в экстрасистолах отличается от таковой в «нормальных» комплексах. Это говорит о том, что источник эктопического возбуждения находится в предсердии, но отличен от синусового узла).
↓Вставочная наджелудочковая экстрасистола. В первом «нормальном» комплексе после экстрасистолы отмечается некоторое увеличение интервала PQ, вызванное относительной рефрактерностью AV-проведения после ЭС. Сама экстрасистола, возможно, из AV-узла, так как не видна предсердная волна Р перед ЭС (хотя она может быть «поглощена» волной Т предыдущего комплекса) и форма комплекса несколько отличается от «нормальных» соседних комплексов QRS.
↓Парная наджелудочковая экстрасистола
↓Блокированная наджелудочковая экстрасистола. В конце волны Т второго комплекса видна преждевременная волна Р предсердной экстрасистолы, однако рефрактерность не дает провести возбуждение на желудочки.
↓Серия блокированных наджелудочковых экстрасистол по типу бигеминии. . После волны Т предыдущего комплекса видна измененная предсердная волна Р, сразу после которой желудочковый комплекс не возникает.
Как проявляется аритмия?
Аритмия может сопровождаться следующими симптомами:
- ощущение перебоев в работе сердца;
- чувство кувырка, толчка в сердце;
- ускоренное сердцебиение;
- удушье;
- головокружение;
- общая слабость, быстрая утомляемость;
- непереносимость физических нагрузок.
Наиболее тяжелые проявления аритмии — предобморочные состояния и потеря сознания, которые чаще всего связаны с очень высокой ЧСС (более 200 уд/мин).
Кроме этого, встречаются «немые» аритмии, которые протекают бессимптомно. Они обычно диагностируются при проведении электрокардиографии.
Как проводится диагностика аритмии?
Основным и самым простым методом диагностики аритмии является ЭКГ в 12 отведениях (электрокардиография покоя).
Кроме этого, для выявления нарушений сердечного ритма применяются:
- электрокардиография с физической нагрузкой (например, на беговой дорожке);
- суточное мониторирование ЭКГ — непрерывная регистрация электрокардиограммы на протяжении суток и более;
- эхокардиография — ультразвуковой метод исследования, направленный на выявление морфологических и функциональных изменений сердца;
- чреспищеводная электростимуляция (ЧПЭС). Во время обследования специальный электрод вводится в просвет пищевода и размещается в непосредственной близи от предсердий. Далее выполняется электростимуляция сердца в определенном режиме, которая ведет к физиологической тахикардии. Таким образом удается быстро и точно обнаружить источник аритмии.
Способы диагностики
Для определения мерцательной аритмии проводят комплексное обследование сердца и связанных с ним органов, а также анализируют физическое состояние пациента.
Обследование включает в себя:
- электро- и эхокардиографию,
- суточный или многодневный мониторинг ЭКГ,
- УЗИ щитовидной железы и анализ на гормоны,
- клинический и биохимический анализ крови,
- определение уровня калия и магния,
- липидный профиль,
- тестирование физической нагрузкой.
Комплексную диагностику удобно проходить в специализированном кардиоцентре: можно не тратить силы, время и дополнительные суммы на посещение врачей в разных клиниках вашего города. Итогом диагностики должен стать подробный план дальнейшего лечения.
Как лечится аритмия сердца?
Существует несколько методов лечения аритмии:
- медикаментозная терапия. Пациенту могут быть назначены как препараты, обладающие антиаритмическими свойствами, так и лекарственные средства, не влияющие прямым образом на электрофизиологические свойства миокарда. Вторые получили название upstream-терапии. В нее входят ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, кортикостероиды, полиненасыщенные жирные кислоты и другие лекарственные средства. Upstream-терапия направлена на ликвидацию причин, которые приводят к аритмии: воспалительных процессов, высокого АД, ремоделирования миокарда;
- имплантация кардиостимулятора — медицинского прибора, воздействующего на сердечный ритм. Чаще всего кардиостимулятор применяется при медленном сердечном ритме и АВ-блокаде;
- радиочастотная абляция сердца (РЧА) — оперативное вмешательство, во время которого с помощью электрода выполняется разрушение очага патологического возбуждения миокарда или участков аномального проведения импульса.
Пароксизмальные тахикардии
Пароксизмальными называют тахикардии с резким началом и окончанием (в отличие от постепенно «разгоняющихся» и «замедляющихся» синусовых). Как и экстрасистолы, бывают желудочковыми (с широкими комплексами) и наджелудочковыми (с узкими). Строго говоря, пробежка из 3 комплексов, которую вроде можно было назвать групповой экстрасистолой, уже является эпизодом тахикардии.
↓Пробежка мономорфной (с одинаковыми комплексами) желудочковой тахикардии из 3 комплексов, «запущенная» наджелудочковой экстрасистолой.
↓Пробежка идеально мономорфной (с очень похожими комплексами) желудочковой тахикардии.
↓Запуск эпизода наджелудочковой (суправентрикулярной) тахикардии (с узкими комплексами, похожими на нормальные).
↓На этой картинке показан эпизод наджелудочковой (суправентрикулярной) тахикардии на фоне постоянной блокады левой ножки пучка Гиса. Сразу обращают на себя внимание «широкие» комплексы QRS, похожие на желудочковые, однако анализ предшествующих комплексов приводит к выводу о наличии постоянной БЛНПГ и наджелудочковом характере тахикардии.
Возможные осложнения и прогноз
В первую очередь, прогноз течения заболевания зависит от вида аритмии. Если нарушение ритма не связано с органическим поражением сердца, то оно может не наносить особого вреда здоровью. Например, к таким аритмиям относятся наджелудочковые экстрасистолии.
Однако есть и очень опасные виды аритмий. Один из них — мерцательная аритмия, которая может вызывать инфаркт миокарда, сердечную недостаточность.