Дисгормональной кардиомиопатией называют невоспалительное поражение сердечной мышцы, которое развивается вследствие нехватки половых гормонов и сопровождается нарушением электрофизиологических и механических функций сердца. Особенность этого недуга заключается в том, что структурные изменения в миокарде вызываются не воспалительными процессами, а изменениями гормонального фона.
Чаще это заболевание выявляется у людей, которые испытывают гормональную перестройку во время климакса или во время полового созревания. По наблюдениям специалистов, дисгормональной кардиомиопатии более подвержены женщины 45-50 лет и, по данным статистики, такой диагноз в 85% случаев выявляется именно у представительниц прекрасного пола в этом возрасте. Именно поэтому нередко применяется термин «климактерическая кардиомиопатия».
Почему развивается это заболевание? Как оно проявляется? Какие методы диагностики и лечения используются для устранения дисгормональной кардиомиопатии? Прочитав эту статью, вы найдете ответы на эти вопросы.
Причины
Иногда дисгормональная кардиомиопатия развивается в результате продолжительного приема гормональных препаратов
Основной причиной поражения миокарда при дисгормональной кардиомиопатии является значительное и продолжительное нарушение гормонального фона. Чаще такие колебания в половых гормонах происходят во время климакса или в подростковом периоде. Однако в некоторых случаях гормональный дисбаланс провоцируется другими факторами и заболеваниями:
- продолжительный прием гормональных препаратов для лечения гормонозависимых болезней почек и других органов, заболеваний соединительной ткани – в таких случаях прием гормонов проводится годами или пожизненно, и их поступление негативно отражается на выработке собственных половых гормонов;
- заболевания яичников и яичек – поражение этих органов приводит к снижению уровня половых гормонов;
- заболевания с избыточной функцией щитовидной железы и патологии надпочечников – нарушения в выработке этих гормонов приводит к гормональному дисбалансу;
- ожирение у мужчин – при избыточном накоплении жира в организме повышается уровень эстрогенов, нарушающий работу сердца;
- новообразование простаты – эти опухоли нарушают выработку тестостерона и приводят к гормональному дисбалансу.
При нарушениях гормонального фона изменяется метаболизм жиров, белков и углеводов. В результате миокард недополучает необходимые для его нормальной работы вещества (жирные кислоты, глюкозу, микроэлементы), истощается и перестает правильно функционировать.
Прогнозы
Как убедительно доказывает медицинская статистика, это заболевание вполне возможно вылечить даже на тяжёлой стадии, не говоря уже о начальной. В абсолютном большинстве историй болезни прогнозы благоприятные, крайние исходы являются, скорее, исключением. Поэтому для пациента главное – не паниковать при появлении сердечных болей, так как чаще всего такие болевые синдромы с его работой напрямую не связаны и жизни человека вовсе не угрожают. Устойчивый оптимизм – один из главных козырей в борьбе с любой болезнью.
Симптомы
Основным проявлением дисгормональной кардиомиопатии является внезапно возникающая боль в области сердца, которая носит колющий или ноющий характер. Болевые ощущения могут появляться как при нагрузке, так и в состоянии покоя. Иногда они могут отдавать в левую лопатку или челюсть. Продолжительность боли может быть различной – от нескольких часов до нескольких дней. По наблюдениям специалистов, чаще эти болевые приступы возникают весной или осенью. Больные отмечают, что в ночное время боль становится сильнее и уменьшается днем. Болевые ощущения устраняются самостоятельно или купируются приемом седативных средств (например, препаратов валерианы, пустырника и пр.) или Валокордина.
Кроме болевого синдрома, у пациентов с дисгормональной кардиомиопатией присутствуют следующие симптомы:
- учащенное сердцебиение – приступы тахикардии не связаны с физической нагрузкой и обычно возникают после волнений и стрессовых ситуаций, иногда сердцебиение начинается в ночные часы (т. е. не провоцируется видимыми причинами);
- скачки артериального давления – показатели давления могут повышаться на 10-20 мм рт. ст. и сопровождаются головными болями, учащенным пульсом, слабостью, ощущениями жара в теле и лице, особенно часто этот симптом возникает у людей, склонных к артериальной гипертензии;
- одышка – этот симптом особенно часто наблюдается у женщин, он возникает на фоне волнения или физической нагрузки, появляется из-за функциональных или психогенных причин и не связан с нарушениями в работе сердца.
Дисгормональная кардиомиопатия сопровождается не только кардиальными проявлениями. На фоне изменений в работе сердца у больных присутствуют следующие вызванные вегетативными и гормональными нарушениями жалобы:
- головокружение;
- повышенная потливость;
- приливы;
- ощущение кома в горле;
- шум в ушах;
- быстрая утомляемость;
- нарушения сна;
- ухудшение памяти;
- повышенная тревожность;
- раздражительность;
- резкие перепады настроения;
- депрессивные состояния;
- озноб;
- бледность;
- ощущение холода в конечностях;
- онемение конечностей.
У мужчин при дисгормональной кардиомиопатии возникают нарушения в мочеиспускании, снижается либидо и потенция.
У некоторых пациентов на начальных этапах развития дисгормональной кардиомиопатии симптомы заболевания могут быть незначительными, и степень их выраженности возрастает со временем. У других больных признаки нарушений в работе сердца ярко выражены сразу же и резко ухудшают их самочувствие.
Забота о сердце
Мелисса…
Раньше я очень любила лето: загорала, купалась с большим удовольствием. После 50 лет я с трудом стала переносить жару. Когда температура зашкаливала за 30 °С в течение нескольких дней подряд, я плохо себя чувствовала, «ощущала» свое сердце. С каждым годом самочувствие мое ухудшалось. Лето я ждала с тревогой, и оно мне было уже не в радость.
Но три года назад я решила изменить положение и начала заботиться о сердце. Приготовила такую настойку.
Стеклянную емкость заполнила головками клевера на 2/3 объема и залила смесью водки и настойки боярышника (в пропорции 1:1), купленной в аптеке. Настойку боярышника можно приготовить и самостоятельно. Средство настаивала 1 месяц.
Принимала с ранней весны по 1 ч. ложке перед едой 3 раза в день в течение месяца. Делала перерыв 10 дней и снова пила лекарство.
Я стараюсь есть продукты, богатые калием, магнием, витамином Е. На завтрак ем орехи, изюм, сыр. На ужин часто пеку картофель, иногда фарширую его творогом с солью и зеленью, посыпаю тертым сыром. Картофель употребляю с кожурой, благо мы его выращиваем без химии.
Готовлю пшенную кашу с молоком, изюмом и медом в глиняном горшочке в духовке. Такая пища хорошо укрепляет сердце, улучшает сон, снимает отеки.
В смесь зеленого и черного чая добавляю листья и цветы боярышника, а также земляники, мяты, мелиссы.
Вот такие простые изменения в моей жизни дали неплохой результат. Я стала намного легче переносить жару, здоровье мое значительно улучшилось.
Диагностика
Во время осмотра больного врач анализирует его жалобы и уточняет данные о сопутствующих заболеваниях и семейном анамнезе. Кроме этого, проводится аускультация сердца, измерение артериального давления и пульса.
Для постановки диагноза выполняются следующие исследования:
- общий и биохимический анализ крови – проводится для оценки общего состояния больного;
- анализы крови на гормоны – выполняется для выявления отклонений в гормональном фоне;
- рентгенография грудной клетки – позволяет определять расширение границ сердца;
- ЭКГ (без фармакологической нагрузки и с индераловыми, эрготаминовыми и калиевыми тестами) – до выполнения фармакологического теста на электрокардиограмме обнаруживается снижение ST, инверсия зубца Т (он может быть на протяжении долгого времени отрицательным, затем сменяться на положительный, а потом вновь становиться отрицательным без изменений в состоянии больного), экстрасистолия, аритмии, пароксизмальная тахикардия, после проведения фармакологического теста показатели стабилизируются;
- Эхо-КГ – позволяют определять нарушения в работе сердца и оценивать структуру миокарда.
При необходимости обследование больного может дополняться выполнением МРТ сердца.
Для исключения ошибок обязательно проводится дифференциальная диагностика дисгормональной кардиомиопатии с другими заболеваниями сердечно-сосудистой системы: ишемической болезнью сердца, инфарктом миокарда и др.
Профилактика заболевания
Необходимо помнить мудрую истину: кардиомиопатию, как и любое другое заболевание, намного легче предупредить, нежели потом лечить. Вот почему её профилактика должна быть у любого человека на первом плане. На практике это означает систематические клинические обследования и постоянный контроль своего самочувствия. При первых же отклонениях от нормы, тем более – симптомах, похожих на приведённые выше, надо не мешкая обращаться к врачу, дабы упредить развитие болезни. Прежде всего, это касается тех женщин и мужчин, которые вошли в климактерический период. Само собой, нужно постоянно вести здоровый образ жизни, что означает полный отказ от опасных продуктов, напитков, курения и прочих вредных привычек, рациональное питание и нормальные физические нагрузки для поддержания оптимального веса и др.
Лечение
Женщинам с дисгормональной кардиомиопатией, страдающим ожирением, рекомендуется сбросить лишний вес
Цели лечения дисгормональной кардиомиопатии направляются на устранение причин заболевания и его последствий. Всем пациентам с этим диагнозом рекомендуется внести следующие коррективы в образ жизни:
- отказаться от вредных привычек (особенно курения);
- соблюдать диету с ограничением соли и повышающих уровень холестерина продуктов, ввести в рацион богатые калием и магнием продукты;
- нормализовать вес (при ожирении);
- выпивать достаточный объем жидкости;
- придерживаться умеренной физической активности;
- минимизировать стрессовые факторы;
- нормализовать режим сна.
В план медикаментозной терапии включают следующие средства:
- эстрогенсодержащие препараты для нивелирования проявлений климакса (предпочтение отдается фитоэстрогенам);
- седативные средства на основе мяты, валерианы, пустырника и пр.;
- препараты для устранения кардиалгий: анаприлин, верапамил;
- метаболические корректоры: Милдронат, Актовегин, Рибоксин и др.;
- средства для коррекции электролитных нарушений: Панангин, Хлорид калия;
- иммуномодуляторы и витамины.
При сердечной недостаточности в план лечения включают диуретики, сердечные гликозиды, сосудорасширяющие средства и пр.
При наличии провоцирующих гормональный дисбаланс заболеваний больному назначается лечение основного недуга и наблюдение у профильного специалиста.
Немаловажное значение в лечении дисгормональной кардиомиопатии имеет психологическое состояние пациента. Врач разъясняет больному, что дисгормональная кардиомиопатия успешно лечится и не представляет угрозы для жизни. Если недуг развивается на фоне физиологической гормональной перестройки, то после ее завершения и адекватной терапии проявления недуга полностью устранятся. При необходимости для стабилизации психологического состояния больному может рекомендоваться консультация психолога или психотерапевта.
Как лечить кардиомиопатию?
Поскольку патология вызвана совокупностью факторов, то и ее лечение требует комплексного подхода:
- Коррекция режима дня.
- Составление плана правильного питания.
- ЛФК.
- Посещение психотерапевта.
- Часто показаны нейролептики и антидепрессанты.
- При тяжелом течении показана заместительная гормонотерапия.
По возможности пациенткам рекомендуют санаторно-курортное лечение.
Самолечение в этом случае абсолютно запрещено. Рецепты народной медицины могут лишь дополнять основную терапию, но не подменять ее.
К какому врачу обратиться
При появлении болей в сердце, скачков артериального давления, тахикардии, одышки и ухудшении общего самочувствия следует обратиться к кардиологу. После проведения ряда исследований (анализов крови на гормоны, общего анализа крови, биохимии крови, ЭКГ, рентгенографии, Эхо-КГ и др.) врач составит план лечения и может порекомендовать наблюдение у профильного специалиста (эндокринолога, гинеколога, андролога).
Дисгормональная кардиомиопатия развивается на фоне дисбаланса половых гормонов и сопровождается изменениями миокарда и нарушениями в работе сердца. Чаще всего это заболевание выявляется у женщин во время климакса, но оно может провоцироваться и другими приводящими к гормональному дисбалансу причинами (эндокринными патологиями, заболеваниями яичников и яичек, длительным приемом гормональных препаратов, опухолями простаты). Лечение дисгормональной кардиомиопатии направляется на устранение вызывающих ее причин и нарушений работы сердца.
Возможные осложнения
Осложнения не исключены при любой болезни, тем более в случае такого непростого заболевания, как дисгормональная кардиомиопатия. Если пациент в ходе лечения почувствовал ухудшение своего состояния, ему не надо паниковать, поскольку и в таких случаях ситуация вовсе не безвыходная. Следует обратиться к лечащему врачу и с его помощью наметить дополнительные лечебные меры, выяснив, естественно, причины обострения. В случае осложнений послеоперационного характера решение о последующих действиях относительно больного придётся принимать врачу или врачебному консилиуму.
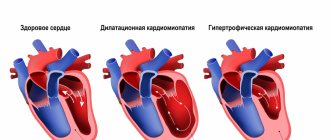
Отличия ИКМП от ДКМП
По клинической картине ишемическая кардиомиопатия очень похожа на дилатационную кардиомиопатию. Для более наглядного представления отличий этих болезней приведу информацию ниже.
Таблица: отличительные признаки ИКМП от ДКМП
| Признак | ИКМП | ДКМП |
| Возраст пациента | В среднем 45-55 лет | 30-40 лет, может развиться и у детей |
| Основная причина | Ишемическая болезнь сердца | Генетические мутации; Перенесенные вирусные миокардиты; Алкоголизм |
| Факторы риска | Пожилой возраст; Курение; Сахарный диабет; Ожирение | Наличие ДКМП у близких родственников |
| Механизм развития | Приспособление миокарда к условиям ишемии | Патологическое расширение камер сердца |
| Расширение камер сердца | Значительному расширению в основном подвергается только ЛЖ | Очень выраженное расширение всех камер сердца |
| Тяжесть клинической картины | Медленное развитие симптомов ХСН | Стремительное развитие симптомов ХСН |
| Частота аритмий | 30% | Почти 100% |
| Частота тромбозов | 20-40% | 60-70% |
| Обратимость изменений | Частично обратима | Необратима |
Делают ли операцию
Хирургические операции по реваскуляризации, т.е. восстановление кровоснабжения миокарда – это наиболее эффективный способ лечения ИКМП. Благодаря им можно не только предотвратить прогрессирование заболевания, но и добиться улучшения сократительной функции левого желудочка.
Существует 2 основных способа оперативного вмешательства при ИКМП:
- стентирование — установка в месте стеноза металлического цилиндра (стента), который расширяет просвет артерии;
- аорто-коронарное шунтирование – создание искусственного сообщения (соустья) между аортой и коронарной артерией, благодаря чему кровь идет в обход суженных участков сосудов.
Прогноз при кардиомиопатиях
В отношении кардиомиопатии прогноз является неблагоприятным: неуклонное прогрессирование сердечной недостаточности становится причиной высокой вероятности аритмических, тромбоэмболических осложнений, а также внезапной смерти пациента. Согласно статистике, при дилатационной кардиомиопатии 5-летняя выживаемость составляет 30 %. Планомерное лечение способно стабилизировать состояние больного на неопределенный срок. Известны также случаи превышения 10-летней выживаемости после проведения операции по трансплантации сердца. Хирургическое лечение, например, при гипертрофической кардиомиопатии, дает положительный результат, однако связано с высоким риском гибели пациента во время либо после операции. Женщинам, у которых проведенная диагностика выявила наличие кардиомиопатии, не рекомендуется беременеть, поскольку вынашивание и роды связаны с высокой вероятностью материнской смерти.
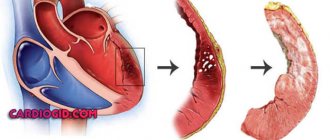
Изменения в сердечной мышце
Что происходит в сердце при ишемической кардиопатии? Орган постепенно увеличивается в размерах из-за расширения левого желудочка (ЛЖ), его стенки истончаются, а способность перекачивать кровь падает. Клетки миокарда повреждены, а на месте погибших кардиомиоцитов (в случае перенесенного инфаркта) появляется рубцовая соединительная ткань, что создает условия для возникновения аритмий. В результате возникает хроническая сердечная недостаточность (ХСН).
В основе патофизиологического механизма развития ИКМП лежит процесс, который называется гибернация — переключение работы сердечной мышцы на энергосберегающий режим. Из-за атеросклеротического сужения коронарных артерий миокард получает недостаточно кислорода. В условиях ишемии орган умышленно снижает силу сокращений, чтобы снизить потребность в питании. Это своеобразный защитный механизм — так сердце защищает себя от инфаркта.