Постинфарктный кардиосклероз (ПИКС) — это самостоятельная форма ишемической болезни сердца (ИБС). Характеризуется образованием в сердечной мышце соединительной ткани, замещающей погибшие кардиомиоциты вследствие перенесенного инфаркта миокарда (ИМ). Данная ткань не может выполнять функции мышечных клеток сердца, что сопровождается нарушением функции органа.
«Клиника АВС» оказывает высокоспециализированную медицинскую помощь кардиохирургического профиля. Здесь работают врачи высшей категории, которые при помощи инновационного высокотехнологичного оборудования проводят тщательную диагностику и выполняют операции любого уровня сложности.
Симптомы постинфарктного кардиосклероза
Симптомы постинфарктного кардиосклероза включают ухудшение насосной функции, нарушение ритма, проводимости, увеличение камер сердца, гипертрофию мышечной ткани с развитием сердечной недостаточности.
Клинически это проявляется тахикардией, отдышкой, быстрой утомляемостью, приступами удушья, ортопноэ, отечностью ног, акроцианозом, гепатомегалией, перикардитом, набуханием шейных вен, загрудинными болями. Чем больше объем новообразованной ткани, тем интенсивнее выраженность симптомов.
Симптоматика
Проявления недуга зависят от места образования рубцов, ширины и глубины пораженной области сердца. Чем меньше остается неповрежденного миокарда, тем более вероятно появление аритмий и сердечной недостаточности.
Постинфарктный кардиосклероз обладает такой симптоматикой, общей для всех случаев:
- Одышка. Появляется как при физических нагрузках, так и во время покоя. Находясь в горизонтальном положении, пациент чувствует проблемы с дыханием. Приступ проходит спустя 15-20 минут после принятия сидячего положения.
- Учащение ЧСС. Развивается по причине ускорения кровотока и сокращения миокарда.
Посинение конечностей и губ. Возникает по причине недостатка кислорода.- Дискомфорт и боль в грудной клетке. Болевые ощущения могут быть давящими или колющими.
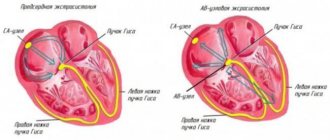
- Нарушение сердечного ритма (аритмия). Проявляется в виде экстрасистолии и мерцания предсердий. Причиной появления является склеротическая деформация проводящих путей.
- Отечность. Ее провоцирует скопление излишней жидкости в полости организма и недостаточность правого желудочка. Преимущественно наблюдается в нижних конечностях.
Дополнительно могут проявляться:
- постоянная усталость и слабость организма;
- головокружение;
- обморок;
- ощущение нехватки воздуха;
- повышенное АД;
- увеличение размера печени;
- расширение шейных вен.
В зависимости от тяжести заболевания отличается уровень интенсивности неприятных и болевых ощущений. В начале развития болезни или на стадии ремиссии симптомов может не быть вообще. После формирования очага поражения возможно изменение структуры всего миокарда. В этом случае симптоматика проявляется более явно.
Виды постинфарктного кардиосклероза
По размеру и расположению патологического очага врачи классифицируют данное состояние на следующие разновидности:
- Крупноочаговый постинфарктный кардиосклероз (значительное замещение кардиомиоцитов соединительной тканью).
- Атеросклеротический (не разновидность ПИКС, его причина — атеросклероз коронарных артерий, в результате которого сердечная мышца испытывает дефицит кислорода, постепенно повреждаются клетки, замещаются соединительной тканью).
- Нижний (поражение нижней стенки сердца, сопровождается диспепсическими расстройствами; иногда наблюдается вовлечение в патологический процесс правого желудочка).
Последствия
Пациент с рассматриваемым диагнозом нуждается в пожизненном врачебном контроле. Зная о том, что такое постинфарктный кардиосклероз, нельзя оставлять ситуацию без внимания, так как это приводит к неизбежным осложнениям в виде следующих последствий:
- Диффузный кардиосклероз: симптоматика, тактика терапии, профилактические мероприятия
- тампонада перикарда;
- мерцательная аритмия;
- тромбоэмболия;
- блокады;
- отек легких;
- тахикардия;
- снижение автоматизма синусно-предсердного узла.
Эти процессы негативно влияют на качество жизни человека. Пациент утрачивает толерантность к физнагрузке, лишается возможности работать, вести привычную жизнь. Запущенный кардиосклероз провоцирует появление аневризмы, разрыв которой приводит к смерти 90% непроперированных пациентов.
Диагностика постинфарктного кардиосклероза
Диагностика постинфарктного кардиосклероза включает:
- Сбор анамнеза.
- ЭКГ.
- Эхокардиография.
- РКГ.
- ПЭТ сердца.
- Коронография и пр.
ЭКГ — наиболее распространенный и простой метод выявления ПИКС. Он уточняет наличие, расположение рубцов; площадь поражения; сопутствующие кардиологические изменения; нарушения ритма, проводимости; признаки аневризмы. Постинфарктный кардиосклероз на ЭКГ имеет отличительную особенность — глубокий зубец Q.
Но ПИКС не всегда отражается в заключении данного обследования. Поэтому проводится дифференциальная диагностика постмиокардического кардиосклероза при помощи других методов.
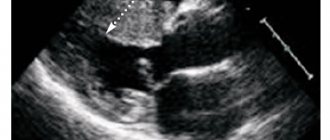
Высокой информативностью при ПИКС обладает ЭхоКГ. Исследование позволяет обнаружить аневризму сердца (хронизированной формы), увеличенный объем левого желудочка, нарушение сократимости.
При помощи ПЭТ сердца можно выявить стойкие очаги гипоперфузии. Коронография дает возможность оценить коронарный кровоток. При этом рентгеноконтрастное исследование может показывать достаточно вариабельную картину: как неизмененные коронарные артерии, так и трехсосудистые поражения.
Дибикор в клинике: кардиология
В этом разделе вашему вниманию предлагаются результаты клинического использования Дибикора
в медицинских центрах России
Опыт применения таурина на этапе реабилитации больных после кардиохирургических вмешательств
Аверин Е. Е. «Сердечная Недостаточность» Том 15, №4 (85), 2014 г.
Возрастающая доступность такой высокотехнологичной помощи, как кардиохирургические вмешательства, обостряет проблемы реабилитации больных после операции. Поиск новых лекарственных средств и методик успешной реабилитации больных является перспективным направлением развития восстановительной медицины.
В ходе работы определялось влияние таурина на основные клинические, инструментальные, лабораторные и психологические показатели у пациентов после кардио хирургических вмешательств на этапе реабилитации.
Материалы и методы
.
В исследование включено 48 пациентов с ХСН в возрасте от 21 года до 62 лет. В группы больных ХСН ишемической этиологии, принимавших и не принимавших после операции коронарного шунтирования (КШ) таурин, было включено по 12 мужчин. В группы больных ХСН, обусловленной приобретенными пороками сердца, которым после протезирования клапанов сердца был назначен или не назначен таурин, вошло также по 12 пациентов. Таурин (Дибикор, ООО «ПИК-ФАРМА», Россия) назначался в дозе 250 мг 2 раза в день в течение 3 месяцев. Всем больным проводилось клиническое обследование, оценивались самочувствие, активность и настроение с помощью опросника «Самочувствие–Активность–Настроение» (САН) и качество жизни (КЖ) с помощью Миннесотского опросника «Жизнь с СН», выполнялись ЭКГ, ЭхоКГ, исследования крови.
Результаты
.
В группах пациентов после протезирования клапанов сердца и КШ, принимавших таурин, достоверно возросла ФВ ЛЖ и уменьшились индекс массы миокарда ЛЖ (ИММЛЖ) и уровень ТГ в крови. В обеих группах пациентов, принимавших таурин, достоверно улучшилось КЖ. По результатам теста САН в группах больных, использовавших в терапии таурин, возрастали показатели самочувствия, активности и настроения.
См. полный текст статьи
Органопротекторные и метаболические эффекты таурина при терапии больных
с хронической сердечной недостаточностью и сахарным диабетом типа 2
Стаценко М. Е. Шилина Н. Н. Винникова А. А. CONSILIUM MEDICUM,| 2014, ТОМ 16, № 3, стр. 6-11
Целью исследования было изучение влияния таурина в составе базисной терапии ХСН и СД типа 2 на тяжесть сердечной недостаточности, структурно-функциональные параметры сердца, вариабельность ритма сердца (ВРС), функциональное состояние почек, печени, эластические свойства сосудов, ИР, углеводный и липидный обмены.
- Включение таурина в состав базисной терапии ХСН и СД типа 2 достоверно увеличивает толерантность к физическим нагрузкам и уменьшает ФК ХСН, способствует снижению уровня Nt-proBNP и значимо увеличивает ФВ ЛЖ, приводит к снижению активности симпатического отдела вегетативной нервной системы.
- Назначение таурина больным с ХСН и СД типа 2 достоверно уменьшает выраженность альбуминурии, способствует росту СКФ и оказывает гепатопротекторное действие, снижая активность ферментов синдрома цитолиза и холестаза.
- Добавление таурина в базисную терапию больных с ХСН и СД типа 2 способствует достоверному снижению жесткости сосудистой стенки магистральных артерий и достоверно улучшает эндотелиальную функцию.
- Шестнадцатинедельная терапия таурином пациентов с ХСН и СД типа 2 оказывает благоприятные эффекты на углеводный и липидный обмен: значимо снижает уровень глюкозы натощак, HbA1c, ИР, а также уменьшает уровни ЛПНП и ТГ.
См. полный текст статьи
Таурин в терапии хронической сердечной недостаточности и сахарного диабета 2 типа: влияние на микроциркуляцию и эластические свойства магистральных сосудов
Стаценко М. Е. Винникова А. А. Ронская А. М. Шилина Н. Н. Сердечная Недостаточность 2013 г. Том 14, № 6 (80), стр.347-353
Актуальность
. Высокая частота встречаемости ХСН и СД 2 типа, плохой прогноз и низкое качество жизни больных опре деляют актуальность подбора оптимальной терапии. Важнейшим направлением лечения данной категории больных является коррекция обменных нарушений, лежащих в основе развития и прогрессирования ХСН и СД: липидо- и глюкозотоксичности, инсулинорезистентности. Цель. Изучить эффекты применения таурина в составе комбинированной терапии ХСН и СД 2 типа с учётом его влияния на эластичность крупных сосудов и микроциркуляторное русло.
Материалы и методы.
Включено 60 пациентов в раннем постинфарктном периоде (3–4 неделя от начала ИМ) с ХСН II–III ФК и сопутствующим СД 2 типа, которые были распределены на две группы по 30 человек: 1 (контрольная группа) – пациенты, получающие базисную тера пию СН в постинфарктном периоде и пероральные сахароснижающие средства, и 2 (опытная группа) – пациенты, принимающие дополнительно к основному лечению ХСН и СД 2?го типа таурин (Дибикор, ПИК-ФАРМА, Россия) в дозе 500 мг 2 раза в сутки. Обследование пациентов включало 6?мин тест ходьбы, определение в крови уровня Nt-proBNP, глюкозы, инсулина, гликированного гемоглобина, общего ХС, ЛПНП, ЛПВП, ТГ, СКФ, ЭхоКГ, параметра микроциркуляции.
Результаты.
Показано, что приём таурина в течение 16 недель приводит к улучшению показателей микроциркуляции, наиболее выраженному у пациентов со спастическим типом микроциркуляции. Отмечалось перераспределение типов микроциркуляции в пользу нормоциркуляторного в результате терапии таурином. Установлено положительное влияние таурина на эластические свойства магистральных сосудов, отмечено улучшение эндотелиальной функции, липидного и углеводного обмена, снижение инсулинорезистентности.
Заключение.
Целесообразно включение таурина в состав базисной терапии ХСН и СД 2 типа у больных в раннем постинфарктном периоде.
См. полный текст статьи
Влияние таурина на частоту распространения нарушений сердечного ритма, дисперсию интервала QT у пациентов c сердечной недостаточностью вследствие постинфарктного кардиосклероза: результаты сравнительного, рандомизированного исследования
Гордеев И.Г, Покровская Е.М, Лучинкина Е.Е. Кардиоваскулярная терапия и профилактика, 2012; 11(1): 65-70
Цель
. Изучить влияние терапии таурином на частоту распространения нарушений сердечного ритма, дисперсию интервала QT у пациентов c хронической сердечной недостаточностью (ХСН) вследствие постинфарктного кардиосклероза (ПИКС).
Материал и методы
. В исследование включены 40 пациентов, перенесших инфаркт миокарда (ИМ) с фракцией выброса левого желудочка (ФВ ЛЖ)
Выводы
- Применение таурина у пациентов с ХСН II ФК NYHA, обусловленной ПИКС, приводит к достоверному уменьшению dQT, у пациентов с ХСН III ФК NYHA, обусловленной ПИКС, оказывает положительное воздействие на динамику данного показателя.
- Применение таурина у больных с ХСН II ФК NYHA и ПИКС позволяет достоверно снизить количество НЖР и наджелудочковых нарушений ритма по данным СМ ЭКГ.
- Добавление таурина пациентам с ХСН III ФК NYHA на фоне ПИКС позволяет достоверно снизить количество НЖР по данным СМ ЭКГ и положительно влияет на наджелудочковые нарушения ритма у данной группы пациентов.
- Таурин целесообразно включать в состав комплексного лечения больных с ХСН II и III ФК NYHA после перенесенного ИМ с целью уменьшения нарушений ритма сердца и предотвращения фатальных аритмий.
См. полный текст статьи
Дефицит таурина в России и его последствия. Эффекты Дибикора в клинике
Елизарова Е.П, Доскина Е.В. Справочник поликлинического врача 2011, № 8, с. 16-19
Поскольку население России лишено продуктов, богатых таурином, Дибикор® может решить проблему недостатка таурина в питании. Отсутствие у Дибикора побочных эффектов и противопоказаний, совместимость с другими препаратами делает его незаменимым при добавлении к терапии целого ряда заболеваний, сопряженных с нарушением обмена веществ.
См. полный текст обзора
Эффективность и переносимость таурина у пациентов с сахарным диабетом 2-го типа и диастолической дисфункцией левого желудочка
Нечаева Г. И, Ряполова Е. А, Друк И. В. Лечащий врач 2011, 11
Диастолическая дисфункция (ДД) регистрируется у пациентов с сахарным диабетом 2-го типа (СД 2-го типа) без сопутствующей сердечно-сосудистой патологии в 50–75% случаев и рассматривается исследователями как проявление диабетической кардиомиопатии.
Повышенное употребление таурина по некоторым данным обратно коррелирует с распространенностью ишемической болезни сердца (ИБС). По данным эпидемиологического исследования Yamori et al. (2001), уровень экскреции таурина, как показатель уровня его потребления, обратно коррелирует со смертностью от ИБС. По некоторым данным плазменный уровень таурина у пациентов с СД ниже, чем в общей популяции.
С целью изучения влияния таурина (Дибикор) на состояние углеводного обмена и липидного обменов, состояние сердечно-сосудистой системы, клинический статус и показатели качества жизни пациентов, страдающих СД 2-го типа, было обследовано 195 больных. В плацебо-контролируемое двойное слепое исследование были включены 80 пациентов с установленным диагнозом СД 2-го типа в соответствии с критериями включения (наличие ранее диагностированного СД 2-го типа; возраст больных 45–60 лет
Применение препарата Дибикор на фоне приема сахароснижающих, гиполипидемических, гипотензивных препаратов, соблюдения рекомендаций, касающихся образа жизни (диета, физическая активность), способствует значимому улучшению субъективно оцениваемого клинического статуса пациентов, снижению МТ, улучшению показателей углеводного и липидного обменов, умеренному снижению АД и ЧСС, улучшению процесса реполяризации миокарда и диастолической функции левого желудочка с достоверным позитивным влиянием на показатели качества жизни пациентов при хорошей переносимости препарата.
В группе пациентов с СД 2-го типа и ДД левого желудочка предпочтительно курсовое (16 недель) применение препарата Дибикор с целью позитивного влияния на клинический статус, показатели углеводного и липидного обменов, уровень АД, диастолическую функцию сердца. См. полный текст статьи
Применение препарата Дибикор у подростков с артериальной гипертензией
Ледяев М.Я, Жукова В.Б, Ананьева Я.А. Системные гипертензии 2011, №4, с. 64-68
4-недельная терапия АГ I у подростков Дибикором в дозе 750 мг в сутки внутрь в три приема привела к снижению среднего суточного, среднего дневного и среднего ночного САД. Терапия Дибикором через 2 нед привела к снижению
гипертонической нагрузки САД в течение суток (снижение ИВ САД), нормализовала суточный профиль САД (СИ САД) и уменьшила вариабельность САД по данным СМАД. Дибикор уменьшает тонус артерий уже через 2 нед. терапии. Применение Дибикора у подростков с АГ 1-й степени снижает уровень реактивной тревожности. См. полный текст статьи
Оптимизация терапии артериальной гипертензии у беременных
Захаров И.В. Вопросы гинекологии, акушерства и перинатологии, 2010, т. 9, №5, с. 10–13
Целью настоящего исследования была оптимизация фармакотерапии артериальной гипертензии (АГ) у беременных путем включения в схемы лечения оригинального российского препарата Дибикор® с учетом его влияния на суточный профиль артериального давления, качество жизни беременных и отсутствия отрицательного воздействия на маточно-плацентарный и плодовый кровоток. В исследование вошли 90 беременных женщин 18–40 лет с АГ легкой и средней степени тяжести, распределенные в 4 группы сравнения. Пациенткам проводилась комплексная оценка состояния сердечно-сосудистой системы, фетоплацентарного кровотока.
Выяснено, что все изученные препараты способствовали улучшению показателей СМАД. Доказано, что комбинация Дибикора с допегитом у беременных с АГ превосходит эффективность монотерапии допегитом. Сделан вывод о целесообразности применения Дибикора для лечения АГ легкой и умеренной степени тяжести, для профилактики осложнений течения беременности и родов у женщин, страдающих АГ. См. полный текст статьи
Зависимость выраженности дезагрегационных эффектов Дибикора от его плазменных концентраций у больных сахарным диабетом второго типа
Рогова Н.В. Бочарников А.А. Вестник ВолГМУ, 2008, 1(25), 45-48
Проведённое исследование показало, что используемый в терапии сахарного диабета Дибикор, обладает выраженной активностью. Установлена линейная зависимость между концентрацией Дибикора и выраженностью его дезагрегационного эффекта. Лечение Дибикора приводило к устранению спонтанной агрегации, статистически достоверному уменьшению вязкости крови. У всех пациентов на терапии Дибикором достигнута компенсация углеводного обмена. См. полный текст статьи
Опыт клинического применения таурина и триметазидина при хронической сердечной недостаточности у женщин в перименопаузе
Э.М. Седова, О.В. Магницкая. КАРДИОЛОГИЯ (KARDIOLOGIIA), 1, 2010, с. 66-67
Терапия сердечной недостаточности является одной из важнейших проблем в клинической кардиологии. Риск развития ишемической болезни сердца (ИБС) у женщин до менопаузы в 2—4 раза меньше, чем у мужчин того же возраста, однако затем он увеличивается экспоненциально и в возрасте 60—70 лет сравнивается с риском у мужчин ]. При оценке риска развития патологии сердца необходимо учитывать особенности патофизиологии женского организма. Подходы к терапии у мужчин и женщин должны быть различными. Малоизученным является вопрос использования в лечении женщин с хронической сердечной недостаточностью (ХСН) лекарственных препаратов, обладающих выраженной метаболической активностью. См. полный текст статьи
Применение дибикора у больных пожилого и старческого возраста с хронической сердечной недостаточностью
Пустозеров В.Г. Баженова Ю.В. Маслова Е.Г. Практическая гериатрия: материалы конференции, 11 февраля 2010 года, Иркутск / под ред. Ф.И.Белялова, Ю.С.Чайкисова. Иркутск, 2010. с 52.
Хроническая сердечная недостаточность (ХСН) – частая причина смерти у пожилых людей. Риск внезапной смерти у больных с ХСН в 5 раз выше, чем в популяции. В России более 3 млн. больных с тяжелой ХСН. Количество госпитализаций в связи с декомпенсацией ХСН составляет 43,6-45,4% (исследование ЭПОХА-ХСН 2006г.) На фоне полиморбидной патологии ХСН значительно снижает качество жизни больных и имеет тенденцию к увеличению распространенности у лиц пожилого и старческого возраста.
Целью исследования явилось изучение эффективности таурина (дибикор) являющегося уникальным корректором метаболических процессов. Нами дибикор применялся в комплексном лечении пожилых больных с ХСН. Была обследована группа больных с ХСН 40 человек (1 группа) в возрасте от 60 до 94 лет (27 женщин и 13 мужчин). Средний возраст больных с ХСН 1,11,111 стадии составил 74,2+2,4 года. Дибикор назначался по 0,5 г. два раза в сутки, в течение 1 месяца.
Результаты сравнивались с группой больных (2 группа) репрезентативной по полу и возрасту, получавших базисную терапию ХСН. Всем больным в 1 и 2 группах до и после лечения проводились ЭКГ, ЭхоКГ, тест с физической нагрузкой (6 минутной ходьбой), ХМЭКГ у больных с нарушением сердечного ритма, исследовались общеклинические и биохимические анализы крови.
В1-й группе больных получавших дибикор было отмечено улучшение субъективного и объективного состояния. Стадия ХСН была достоверно изменена в сторону снижения у 9 больных 22,5% (Р
Вывод. Применение дибикора у пожилых в комплексе с базисной терапией улучшает метаболические процессы в миокарде. Улучшает гемодинамику и параметры сократимости миокарда при ХСН. Улучшает качество жизни у больных пожилого и старческого возраста с ХСН. Дибикор может быть использован в комплексном лечении ХСН пожилых больных, как вспомогательное лекарственное средство.
Возможности коррекции нарушений углеводного обмена и суточного профиля артериального давления у пациентов с хронической сердечной недостаточностью и метаболическим синдромом
А.С. Адамчик, И.В. Крючкова. ФАРМАТЕКА № 15 — 2009, с. 81-85
Представлены результаты исследования по оценке влияния препарата Дибикор (таурин) на углеводный обмен, инсулинорезистентность (ИР) и параметры суточного мониторирования артериального давления (СМАД) у пациентов с метаболическим синдромом (МС) и хронической сердечной недостаточностью (ХСН). В исследование были включены 65 человек в возрасте 31–66 лет. В основной группе к терапии эналаприлом и индапамидом был добавлен Дибикор. На фоне приема Дибикора отмечено преобладание положительной динамики по показателям антропометрии, углеводного обмена, ИР и СМАД. Таким образом, применение Дибикора при лечении больных МС и ХСН значительно улучшает их углеводный статус, снижает степень выраженности ИР, способствует более эффективной коррекции имеющихся нарушений суточного АД. См. полный текст статьи
Возможности коррекции нарушений углеводного обмена при метаболическом синдроме
Адамчик А.С. Крючкова И.В. Российский кардиологический журнал, №2, 2009
Работа выполнена с целью оценки влияния препарата дибикор на углеводный обмен (УО), инсулинорезистентность (ИР) у больных с метаболическим синдромом (МС), выявление корреляционных взаимосвязей показателей УО, хронической сердечной недостаточностью (ХСН) и абдоминального ожирения (АО).
На условиях добровольного информированного согласия в исследование включено 60 человек в возрасте 31–66 лет, мужчин – 21,7%, женщин – 78,3%. Выделены 2 группы по 30 человек. В основной группе к терапии был добавлен дибикор. Всем проводилось антропометрическое обследование, измерение артериального давления, определение липидного и углеводного статуса и степень выраженности ИР.
На фоне приема дибикора через 12 месяцев отмечено улучшение показателей УО, уменьшение выраженности ИР. Выявлена выраженная положительная корреляция функционального класса (ФК) ХСН и степени нарушения УО; АО с уровнем глюкозы плазмы натощак и после нагрузки глюкозой.
Применение дибикора при МС и ХСН значительно улучшает углеводный статус, снижает степень выраженности ИР. Коррекция этих нарушений способствует снижению ФК ХСН.
См. полный текст статьи
Поиск по сайту
Что делать если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны если вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com
осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию аллерголога. венеролога. гастроэнтеролога. гематолога. генетика. гинеколога. гомеопата. дерматолога. детского хирурга. диетолога. иммунолога. инфекциониста. кардиолога. косметолога. логопеда. лора. маммолога. нарколога. невропатолога. ортопеда-травматолога. офтальмолога. педиатра. пластического хирурга. проктолога. психиатра. психолога. пульмонолога. сексолога-андролога. стоматолога. уролога. фитотерапевта. хирурга. эндокринолога .
Стих про зажигалку (Полный текст)
Лечение и реабилитация
Лечение кардиосклероза сердца направлено на снижение риска осложнений, нормализацию работы сердца, кровообращения, улучшение качества жизни пациента.
Для этого может использоваться комплексный подход:
- Немедикаментозное постинфарктное лечение постинфарктного состояния (регулярные, но не слишком интенсивные физические нагрузки, отказ от вредных привычек, правильное питание с ограничением животного жира, контроль массы тела).
- Лечение постинфарктного кардиосклероза препаратами (иАПФ, нитраты, бета-адреноблокаторы, дезагреганты, мочегонные и др.)
- Операция. При тяжелых поражениях и нарушениях проводимости, ритма иногда необходима ИКД или ЭКС. Если имеются показания, проводят АКШ, стентирование или ангиопластику коронарных артерий. При аневризме необходима ее удаление в сочетании с АКШ.
- Психотерапия. Не все пациенты готовы изменить свою жизнь, когда узнают о диагнозе. В связи с этим важно, чтобы больной осознал, что от образа жизни зависит ее продолжительность и течение болезни. Для этого может понадобиться психотерапевтическая помощь.
- Диспансерное наблюдение. При ПИКС пациент должен наблюдаться у кардиолога не меньше года. Рекомендуется каждый месяц делать ЭКГ в течение полугода после постановки диагноза.
Спустя полгода пациент направляется на МСЭК, чтобы определить трудоспособность. Предварительно потребуется повести ЭКГ, нагрузочный тест, эхокардиография. Также сдать ряд анализов: общий, биохимия. В последующем электрокардиографию необходимо повторять каждый год.
Диагностические процедуры
Пациент, который перенес инфаркт миокарда, должен постоянно находиться под медицинским наблюдением. При появлении вышеописанных симптомов диагноз не вызывает сомнений. Для постановки диагноза применяют следующие исследования:
- ЭКГ. Показывает нарушения в работе сердца, дефекты миокарда и нарушения сократительной способности.
ЭхоКГ. Расшифровка результатов этого исследования наиболее ценна. Демонстрирует место локализации, объем замещенной ткани, а также позволяет подсчитать количество сокращений желудочков и определить наличие аневризматических расширений.- Рентгенография. Дает возможность увидеть размер сердца и определить, увеличено ли оно.
- Сцинтиграфия. Пациенту вводят радиоактивные изотопы, которые попадают только в здоровые участки миокарда. Это позволяет увидеть пораженные области микроскопического размера.
- Ангиография. Позволяет определить степень сужения сосудов и наличие в них тромбов.
- МРТ. Определяет место расположения и размеры соединительной ткани в области миокарда.
Кардиологу необходимо внимательно изучить анамнез пациента и провести детальный опрос. Помощником в определении диагноза станет медицинская карта больного, в которой записаны все перенесенные в течение жизни заболевания. Это позволяет предположить будущие осложнения и предотвратить их.
Оформляют ли инвалидность больным после постинфарктного кардиосклероза
Инвалидность получают не все. Многое зависит от общего состояния здоровья пациента и наличия осложнений, которые вызвала патология. Чтобы определить группу учитываются следующие факторы: стенокардия напряжения, которая подтверждена данными электрокардиографии; особенности нарушения ритма (постоянные, эпизодические); аневризма с тромбозом, также подтвержденная данными ЭхоКГ.
Кардиологическое отделение «Клиники АВС» занимается диагностикой и лечением патологических изменений сердечной мышцы, сосудов разного калибра, клапанного аппарата. Современное оборудование дает возможность выявлять болезни на ранней стадии развития, благодаря чему удается не допустить развития осложнений. В работе врачи руководствуются принципами доказательной медицины, рекомендациями Минздрава России, собственным клиническим опытом.
Профилактика
Как таковых методов предотвращения не выработано. Достаточно придерживаться клинических рекомендаций, общих для всех групп риска развития сердечнососудистых патологий.
- Отказ от пагубных привычек и стереотипов поведения. Курение, алкоголь, наркотики рано или поздно сыграют злую шутку.
- Нормализация режима отдыха. Примерно 8-9 часов за ночь. Больше не стоит.
- Соль не более 7 граммов в сутки.
- Регулярные осмотры у кардиолога. Раз в год. Если пациент входит в группу риска — каждые 6 месяцев.
- Пешие прогулки. Никакого спорта и чрезмерной физической активности.
- Исключается стресс и перегрев.
- Правильное питание.
- Своевременное лечение состояний, способных привести к инфаркту. Например, атеросклероза, артериальной гипертензии и прочих.