Публикации в СМИ
Вариантная стенокардия — стенокардия, характеризующаяся появлением боли в покое и сопровождающаяся преходящим подъёмом сегмента ST. Этот вид стенокардии обусловлен преходящим спазмом венечных артерий, поэтому обычно возникает вне связи с физической нагрузкой. Статистические данные. Распространённость неизвестна, но, по-видимому, заболевание возникает довольно редко.
Этиология и патогенез • Тонус венечных сосудов зависит от равновесия сосудорасширяющих и сосудосуживающих факторов. К вазодилатирующим факторам относят оксид азота (NO), так называемый эндогенный релаксирующий фактор. При наличии атеросклероза и гиперхолестеринемии, по-видимому, уменьшается выработка этого фактора эндотелием, либо он распадается в большей степени, т.е. уменьшается эндотелиальная вазодилататорная функция. Это приводит к увеличению активности сосудосуживающих агентов, что способствует развитию спазма венечных артерий. Выраженный спазм вызывает трансмуральную ишемию, которая характеризуется дискинезией стенки левого желудочка, обнаруживаемой при ЭхоКГ, и подъёмом сегмента ST на ЭКГ • Вариантная стенокардия может возникать при стабильной стенокардии напряжения у 50% пациентов. Нередко отмечают её появление у больных в остром периоде ИМ, а также после операций аортокоронарного шунтирования и чрескожной транслюминальной коронарной ангиопластики.
Клинические проявления • Типичная ангинозная боль за грудиной, возникающая чаще ночью или в ранние утренние часы, продолжительность приступа может быть более 15 мин. Сублингвальный приём нитроглицерина в большинстве случаев купирует приступ вариантной стенокардии. Характерно появление боли в ночное время или рано утром без связи с внешними факторами • На высоте боли возможно появление желудочковых аритмий или АВ-блокад. Обмороки вследствие желудочковых аритмий или АВ-блокад могут быть диагностическими признаками вариантной стенокардии • Характерный сопутствующий признак — мигрень, возникающая у 25% пациентов. У 25% пациентов вариантная стенокардия сочетается с феноменом Рейно • Заболевание может протекать волнообразно — после нескольких приступов возможен длительный период ремиссии, а затем возобновление приступов вариантной стенокардии.
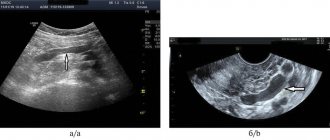
Инструментальные данные • Если удаётся записать ЭКГ во время болевого приступа, регистрируют подъём сегмента ST (чаще сразу в нескольких отведениях), и возвращение его к изолинии после купирования болевого синдрома • Суточное мониторирование ЭКГ также может выявить эпизоды элевации сегмента ST • ЭКГ при пробе с физической нагрузкой провоцирует стенокардию с подъёмом сегмента ST у 30% больных в активную фазу болезни • Провокационные пробы: холодовая, проба с гипервентиляцией, фармакологические пробы с допамином, ацетилхолином. Холодовая проба позволяет выявить приступ стенокардии и изменения ЭКГ у 10% пациентов (помещают руку до середины предплечья в воду температурой +4 °С на 3–5 мин; проба считается положительной при появлении ишемических изменений на ЭКГ во время погружения или в течение последующих 10 мин) • Коронарная ангиография позволяет выявить преходящий локальный спазм венечной артерии, располагающийся обычно в месте атеросклеротического поражения (причём независимо от степени его выраженности).
ЛЕЧЕНИЕ
Лекарственная терапия • Для купирования приступа вариантной стенокардии применяют нитроглицерин сублингвально. При обострении заболевания (учащении приступов) возможно применение нитратов пролонгированного действия: изосорбид мононитрат назначают в дозе 10–40 мг 2–4 р/сут, а ретардные формы — 40–120 мг 1–2 р/сут • Могут быть рекомендованы блокаторы медленных кальциевых каналов — пролонгированные препараты нифедипина (10–30 мг/сут), верапамила (480 мг/сут), дилтиазема (360 мг/сут). Возможна комбинация нифедипина и верапамила, нифедипина и дилтиазема, а также тройная комбинация: пролонгированные нитраты + 2 блокатора медленных кальциевых каналов • Отмечен положительный эффект применения a-адреноблокаторов, амиодарона, гуанетидина, клонидина при вариантной стенокардии • b-Адреноблокаторы могут удлинять приступ вариантной стенокардии, поэтому они не показаны данной категории пациентов • Больным с вариантной стенокардией, как и при других формах ИБС, для профилактики ИМ показано применение ацетилсалициловой кислоты.
Хирургическое лечение. При выявлении с помощью коронарной ангиографии выраженного атеросклеротического сужения артерий рекомендуется проведение коронарного шунтирования или баллонной дилатации. Однако имеются данные о том, что показатели операционной смертности и послеоперационных ИМ у больных с вариантной стенокардией выше, чем у больных без вариантной стенокардии.
Прогноз. Достаточно часто возникает спонтанная ремиссия (исчезновение приступов), иногда длящаяся годами. У ряда больных в течение 3 мес возникает ИМ. В большой степени на прогноз больных вариантной стенокардией влияет степень выраженности атеросклероза венечных артерий.
Синонимы. Стенокардия Принцметала • Вазоспастическая стенокардия • Спонтанная стенокардия.
МКБ-10 • I20.8 Другие формы стенокардии
Стенокардия
Атеросклероз
Сахарный диабет
Инсульт
24811 20 Мая
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенокардия: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенокардия – клинический синдром, проявляющийся чувством стеснения или сжимающей давящей болью в грудной клетке, которая локализуется чаще всего за грудиной и может иррадиировать («отдавать») в левую руку, шею, нижнюю челюсть, в подложечную область (эпигастрий).
Боль возникает при физической нагрузке или воздействии других факторов, повышающих потребность сердца в кислороде, и длится от 1 до 15 минут. Проходит в покое (при прекращении нагрузки) или через 1–3 минуты после приема нитроглицерина.
В переводе с древнегреческого языка стенокардия обозначает «узкое (слабое, тесное) сердце».
Причины появления стенокардии
В основе развития стенокардии лежат три механизма:
- атеросклеротическое поражение коронарных артерий;
- преходящее сосудистое тромбообразование;
- снижение коронарного кровотока из-за спазма или повышения тонуса коронарных артерий.
Стенокардия дает о себе знать во время физической нагрузки или стрессовых ситуаций при наличии сужения просвета коронарной артерии на 50-70%.
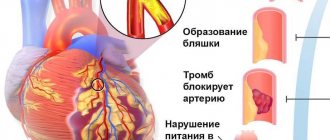
Тяжесть стенокардии зависит от степени стеноза коронарных артерий, его локализации и протяженности, количества и числа пораженных артерий. Атеросклеротическая бляшка может перекрывать сосуд полностью или частично. При повышении артериального давления поврежденный атеросклеротическим процессом внутренний слой коронарных артерий (эндотелий) может легко повреждаться, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Образование тромба, особенно на фоне спазма сосуда, может привести к его полной или частичной закупорке.
При повреждении тканей миокарда высвобождаются медиаторы боли (серотонин, гистамин, брадикинин и др.), которые воздействуют на болевые рецепторы.
Выделяют модифицируемые (те, на которые можно повлиять) и немодифицируемые факторы, которые могут провоцировать развитие стенокардии. К модифицируемым относят дислипопротеидемию (нарушение нормального соотношения липидов крови), артериальную гипертонию, сахарный диабет, курение, низкую физическую активность, ожирение, стресс. Немодифицируемые факторы — мужской пол, возраст, отягощенный семейный анамнез по сердечно-сосудистым заболеваниям (инфаркт миокарда или ишемический инсульт у ближайших родственников — до 65 лет (у женщин) и до 55 лет (у мужчин)).
Классификация заболевания
Наибольшее распространение получила классификация стенокардии, разработанная
на основе рекомендаций экспертов ВОЗ
:
- Стабильная стенокардия напряжения (с указанием функционального класса от I до IV).
- I класс – больной хорошо переносит физические нагрузки, приступы стенокардии возникают только при нагрузках высокой интенсивности; II класс – небольшое ограничение обычной физической активности, приступы стенокардии возникают при ходьбе по ровному месту на расстояние более 500 м, при подъеме более чем на один этаж; III класс – выраженное ограничение обычной физической нагрузки, приступы возникают при ходьбе в нормальном темпе по ровному месту на расстояние 100-150 м, при подъеме на один этаж; IV класс — стенокардия возникает при небольшой физической нагрузке, ходьбе по ровному месту на расстояние менее 100 м.
- Нестабильная стенокардия:
- впервые возникшая стенокардия (давность < 1 месяца с момента появления приступов);
- прогрессирующая стенокардия (нарастание приступов по частоте, длительности, интенсивности с расширением локализации и иррадиации);
- ранняя постинфарктная (в течение 2 недель после перенесенного острого инфаркта миокарда) или постоперационная стенокардия.
- Спонтанная (вазоспастическая, вариантная, Принцметала) стенокардия.
На практике врачи также пользуются клинической классификацией стабильной стенокардии
:
- стенокардия напряжения стабильная (с указанием функционального класса);
- стенокардия вазоспастическая;
- стенокардия микрососудистая.
Симптомы стенокардии
Боль при стенокардии иногда может восприниматься не как истинная боль, а как ощущение дискомфорта, чувство тяжести, сжатия, стеснения, распирания, жжения или нехватки воздуха.
Чаще всего боль локализуется за грудиной или по левому краю грудины. Может иррадиировать в шею, нижнюю челюсть, зубы, межлопаточное пространство, реже – в локтевые или лучезапястные суставы, сосцевидные отростки.
Продолжается боль при стенокардии обычно от 1 до 15 мин.
Возникает боль на пике физической или эмоциональной нагрузки. Стрессовые ситуации за счет повышения активности симпатоадреналовой системы приводят к увеличению частоты сердечных сокращений, повышению артериального давления и сократимости миокарда, а значит, повышается потребность миокарда в кислороде. После приема нитроглицерина или прекращения нагрузки боль купируется, причем болевой приступ быстрее купируется в положении сидя или стоя.
При прогрессировании стенокардии наступает такой момент, когда приступы возникают даже при минимальной нагрузке, а затем и в условиях физического покоя.
Стенокардия покоя присоединяется к стенокардии напряжения и сочетается с ней. В таких случаях приступы возникают во время повышенного потребления кислорода сердечной мышцей, например, во время быстрой фазы сна, когда сокращения сердце начинает биться чаще.
У некоторых пациентов приступ стенокардии может возникнуть в горизонтальном положении из-за увеличенного притока крови к сердцу.
Вазоспастическая стенокардия развивается вне связи с физической и эмоциональной нагрузкой, вызвана спазмом коронарных артерий, обычно встречается в более молодом возрасте, чем стенокардия напряжения на фоне атеросклероза коронарных артерий. У пациентов с вазоспастической стенокардией не удается выявить многие типичные факторы риска атеросклероза. Заболевание может сопровождаться угрожающими нарушениями ритма сердца, приводить к развитию инфаркта миокарда и/или внезапной смерти.
Особенностью вазоспастической стенокардии является очень сильные приступы, обычно локализующиеся в типичном месте. Они случаются ночью или рано утром, а также под воздействием холода на открытые участки тела.
Для микрососудистой стенокардии характерны приступы, возникающие через некоторое время после физической нагрузки, при эмоциональном напряжении и в покое, — они плохо купируются нитроглицерином. Причиной микрососудистой стенокардии считается дисфункция мелких коронарных артерий (100—200 мкм в диаметре) в преартериолярном сегменте коронарного русла. Более чем в 70% случаев микрососудистая стенокардия сосуществует с классической стенокардией у больных с атеросклеротическими стенозами.
Диагностика стенокардии
Диагноз «стенокардия» устанавливается на основании совокупности жалоб (боль, характерная для стенокардии) и полученных от пациента сведений о течении заболевания.
У всех больных с подозрением на ишемическую болезнь сердца уточняются следующие вопросы:
- курение в настоящее время или в прошлом;
- наличие сердечно-сосудистых заболеваний и/или случаев смерти от сердечно-сосудистых заболеваний у ближайших родственников пациента (отца, матери, родных братьев и сестер);
- предыдущие случаи обращения за медицинской помощью и наличие ранее зарегистрированных электрокардиограмм, исследований и заключений;
- наличие сопутствующих заболеваний с целью оценки дополнительных рисков;
- принимаемые в настоящее время лекарственные препараты.
Для уточнения диагноза, имеющихся осложнений применяют данные лабораторных и инструментальных методов обследования.
Всем пациентам с подозрением на стенокардию рекомендуют исследование липидного профиля для выявления дислипопротеидемии:
- триглицериды (Triglycerides);
Как отличить виды стенокардии друг от друга
Главный симптом любого вида этого состояния — давящая, сжимающая боль в левой половине груди, которая может «отдавать» в левую половину лица, шею, плечо или лопатку
Стабильная стенокардия напряжения
Приступ боли в сердце, возникающий в результате снижения притока артериальной крови к миокарду во время физической нагрузки или стресса. Уменьшение кровоснабжения сердечной мышцы приводит к резкому снижению количества поступающего к сердцу кислорода, что является причиной болевых ощущений.
Признаки стабильной стенокардии напряжения
- Приступ провоцируют физическая или эмоциональная нагрузка.
- Длительность — от двух до пяти минут.
- Боль проходит после прекращения действия вызвавшего её фактора либо после приема нитратов.
Иногда возможны атипичные проявления — одышка (учащение частоты дыхания), ощущение удушья, чувство жжения или жара в груди.
Степень тяжести зависит от функционального класса (ФК):
- 1-й ФК — приступы возникают только при чрезмерном напряжении;
- 2-й ФК — приступы возникают при обычной нагрузке: быстрая ходьба, подъем по лестнице (больше двух пролетов), после обильной еды, стрессов;
- 3-й ФК — приступы возникают при незначительной нагрузке: ходьба в среднем темпе, подъем по лестнице на 1–2 пролета;
- 4-й ФК — приступы возникают в покое.
Впервые возникшая, или острая стенокардия
После возникновения первого приступа, и до трех месяцев после него говорят о впервые возникшей стенокардии. В течение этого срока врач делает выводы о тяжести патологии (определяет функциональный класс) и прогнозе — возможность перехода в нестабильную стенокардию. При остром приступе симптомы могут варьировать от легких до тяжелых.
Нестабильная стенокардия
О прогрессирующей стенокардии напряжения, или нестабильной стенокардии, говорят, когда:
- увеличивается количество приступов;
- приступы появляются в покое или после плотного приёма пищи;
- возрастает продолжительность приступов (до 15-20 и более минут);
- снижается ответ на нитроглицерин.
Прогрессирующая стенокардия может предшествовать инфаркту миокарда.
Вазоспастическая, или вариантная стенокардия
Об этом виде говорят в случае, если приступ возникает без видимых причин — когда его нельзя связать с действием провоцирующих факторов. Причина ишемии миокарда — внезапный спазм коронарных артерий. Чаще приступы вариантной (вазоспастической) стенокардии встречаются у пожилых женщин и возникают ночью или под утро. Приём нитроглицерина малоэффективен.
Микрососудистая стенокардия
По клинической картине не отличается от стенокардии напряжения. Этот диагноз ставят только после проведения функциональных и инструментальных методов исследования — ЭхоКГ (УЗИ сердца), коронароангиографии или КТ-ангиографии. По результатам этих исследований можно судить о состоянии коронарных сосудов. Основное отличие микрососудистой стенокардии от других видов — отсутствие поражения коронарных артерий.
Отказ от вредных привычек, дозированные физические нагрузки и другие методы профилактики помогают предотвратить или отсрочить возникновение любого вида стенокардии. При установленном диагнозе стенокардия требует лечения вне зависимости от типа
Формы патологии
Кардиологи выделяют три типа заболевания: первичный, стабильный и прогрессирующий. Первая и вторая формы с течением времени могут перейти в третью. Более обширная классификация стенокардии напряжения основана на переносимости пациентами физических нагрузок. Интенсивность предельно допустимой активности человека позволяет выделить четыре функциональных класса.
| Функциональный класс (ФК) | Описание |
| I | Ежедневные нагрузки переносятся без последствий. Приступ развивается на фоне непривычной активности – бега, преодоления большого количества лестничных пролетов, подъема тяжестей |
| II | Незначительные физические нагрузки провоцируют развитие симптоматики. Причинами могут стать неспешная ходьба, подъем по лестнице на высоту более одного этажа, эмоциональное напряжение |
| III | Пациент не переносит минимальные физические нагрузки. Приступ возникает при преодолении пешком расстояния в 50-100 метров. Подъем по лестнице затруднен |
| IV | Активность существенно ограничена. Стенокардия проявляется при совершении элементарных действий или на фоне пребывания в состоянии покоя |
Стенокардия (грудная жаба) — симптомы и лечение
После сбора жалоб, анамнеза жизни и заболевания и осмотра назначаются дополнительные лабораторные и инструментальные обследования.
Лабораторные исследования в основном направлены на диагностику дислипидемии, которая способствует формированию атеросклеротических бляшек. Для этого назначается анализ липидного спектра крови, в который входит общий холестерин и его фракции.
К инструментальными методам в первую очередь относят электрокардиограмму (ЭКГ). Многие пациенты идут к кардиологу с вопросом «всё ли нормально у меня с сердцем» только с одной плёнкой ЭКГ. Но, к сожалению, эти показатели имеют информативную значимость только во время приступа. В большинстве случаев по одной плёнке ЭКГ, снятой в покое, определить стенокардию невозможно, т. к. она может показать только нарушения ритма, гипертрофию (увеличение) различных отделов сердца, нарушение проведения или наличие перенесённого инфаркта миокарда.
Также существует ультразвуковое исследование сердца, которое показывает его структуру и может выявить возможные отклонения. Эхокардиография предназначена для определения размеров сердца и его камер, наличия пороков (стенозов и недостаточности) клапанов, новообразования и перенесённого инфаркта. Но данной исследование, как и ЭКГ, недостаточно информативно, если оно проводилось вне приступа стенокардии, в состоянии покоя.
Холтеровское мониторирование ЭКГ (амбулаторное мониторирование) гораздо информативнее вышеуказанных исследований. Его целесообразно проводить для того, чтобы выявить признаки ишемии миокарда во время повседневной активности. Для этого пациент примерно сутки ходит, ест и спит с прикреплённым к нему апаратом, т. е. выполняет обычную повседневную физическую нагрузку. При возникновении приступа обследуемый фиксирует случай в дневнике и затем информирует врача о том, когда и каких условиях возникли симптомы. Чувствительность данного метода в диагностике ишемической болезни сердца составляет 44-81%.
Так как в покое приступы стенокардии практически не возникают, существуют методы обследования с использованием физической нагрузки. По аналогии с электрокардиограммой проводят велоэргометрию и тредмил-тест: снятие ЭКГ проводится в то время, когда пациент выполняет физическую нагрузку на велосипеде или беговой дорожке. Чувствительность данного метода составляет примерно 68%.
Более чувствительным методом является стресс-ЭхоКГ — это то же ультразвуковое исследование сердца, только выполненное после физической нагрузки. С увеличении пульса во время бега миокард потребляет больше кислорода и питательных веществ. При сужении сосуда в мышцу не поступает достаточное количество, в результате чего возникает приступ загрудинных болей, и появляются нарушения в сокращении. В итоге развивается гипокинезия, которую можно рассмотреть при ультразвуковом исследовании. Такое исследование обладает большей чувствительностью (80-85%) и специфичностью (84-86%)
При невозможности выполнить ЭКГ и ЭхоКГ во время физической нагрузки можно воспользоваться чреспищеводной эклектрокардиостимуляцией (ЧПЭС) или фармакологическими пробами. Эти методы основаны на повышении потребности миокарда в кислороде путём увеличения пульса без существенного изменения артериального давления.
Существует также два менее распространённых метода исследования: перфузионная сцинтиграфия миокарда с нагрузкой и мультиспиральная компьютерная томография сердца.
Основнымметодом оценки состояния артерий, при котором визуально можно распознать сужение сосуда, является коронарная ангиография (КАГ) — рентгеноконтрастный метод обследования, достоверно определяющий место и степень сужения артерий, а также тип кровоснабжения, признаки тромбоза, изъязвления, кальциноза и спазма коронарной артерии.
По срокам выполнения данное обследование разделяют на экстренную (в течение 6 часов), неотложную (в течение 6-12 часов) и плановую.
Экстренная КАГ выполняется при нестабильной стенокардии или наступившем инфаркте миокарда, когда важна каждая минута.
К показаниям к плановой КАГ относят:
- объективные признаки ишемии миокарда;
- преходящие ишемические изменения, обнаруженные при проведении ЭКГ в состоянии покоя или при суточном мониторировании ЭКГ;
- положительная проба с физической нагрузкой при велоэргометрии, тредмил-тесте, ЧПЭС, стресс-ЭхоКГ или сцинтиграфии миокарда;
- возникновение приступов стенокардии напряжения II—IV ФК или стенокардии покоя;
- состояние ранней постинфарктной стенокардии;
- опасные желудочковые нарушения ритма в анамнезе жизни с высоким риском клинической смерти;
- планирование операции на клапанном аппарате сердца у людей старше 40 лет;
- проведение дифференциальной диагностики с некоронарогенными болезнями миокарда (в том числе при атипичном болевом синдроме);
- социальные показания при наличии минимальных и нечётких признаков ишемии миокарда, при условии, что профессия пациента связана с риском для жизни других людей (лётчики, водители), боевыми дежурствами и т. п.;
- перенесённая трансплантация сердца (исследование проводится каждый год, иногда в сочетании с внутрисосудистым ультразвуковым исследованием).
Абсолютных противопоказаний для назначения КАГ в настоящее время не существует.
Промежуточное место занимает неотложная КАГ. Она проводится в случае ухудшения состояния пациента, который находится на лечении в стационаре по поводу прогрессирования стенокардии, при присоединении приступов стенокардии покоя, отсутствии эффекта от максимальной терапии, а также при ухудшении состояния после эндоваскулярной операции или аортокоронарного шунтирования.[1][10]
Диагностика патологии
Осмотр пациента осуществляется врачом-кардиологом. Наиболее эффективным способом диагностики стенокардии напряжения становится ЭКГ, полученное во время приступа. Ишемия провоцируется посредством тестов под нагрузкой. Их проведение в условиях клиники исключает вероятность развития у пациента осложнений. Холтеровское мониторирование позволяет обнаружить ишемии миокарда и нарушения сердечного ритма.
ЭхоКГ направлено на оценку сократительных способностей миокарда. Использование этой методики позволяет провести дифференциальную диагностику и исключить из анамнеза пациента иные патологии сердечно-сосудистой системы. Лабораторные исследования – общий и биохимический анализы крови – обеспечивают возможность для обнаружения признаков атеросклеротического поражения сосудов пациента.
Какая бывает стенокардия
В России принята классификация, приведенная в Клинических рекомендациях Министерства здравоохранения по ишемической болезни сердца от 2021 года. Согласно этой классификации, бывает стенокардия:
- напряжения, стабильная с указанием функционального класса (ФК);
- вазоспастическая (другие названия — спонтанная, вариантная, стенокардия Принцметала);
- микрососудистая.
В Международной классификации болезней 10-го пересмотра (МКБ-10), кроме названных вариантов, выделяют еще и нестабильную стенокардию, которая может быть как впервые возникшей, так и прогрессирующей. Этот вид обычно упоминается в случаях прогрессирования коронарной недостаточности. Чем больше степень стеноза коронарных артерий — тем тяжелее будут приступы
Синдром Х в кардиологии («микроваскулярная стенокардия»)
Приблизительно у 10–20% больных, которым проводится диагностическая коронарография в связи с острым или хроническим кардиальным ишемическим синдромом, коронарные артерии оказываются интактными. Если даже предположить, что у части из них симптомы ишемии могут быть обусловлены другими кардиальными и некардиальными причинами, то, по крайней мере, у одного из десяти больных с наличием типичной стенокардии отсутствуют гемодинамически значимые стенозы коронарных артерий. Наличие типичной стенокардии при неизмененных коронарных артериях впервые описал Н. Kemp в 1973 году [1]. Этот синдром получил название «синдром Х (икс)».
Кардиальный синдром Х – это патологическое состояние, характеризующееся наличием признаков ишемии миокарда на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий на коронарографии (признаки ишемии миокарда: типичных приступов стенокардии и депрессии сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты, установленной при 48-часовом мониторировании ЭКГ). Таким образом, кардиальный синдром Х диагностируется у больных:
• с типичными загрудинными болями;
• с положительными нагрузочными тестами;
• с ангиографически нормальными эпикардиальными коронарными артериями и отсутствием клинических или ангиографических доказательств наличия спазма коронарных артерий;
• с отсутствием системной артериальной гипертонии с гипертрофией левого желудочка и без нее, а также с отсутствием нарушений систолической функции левого желудочка в покое.
В редких случаях у больных с синдромом Х возникает блокада левой ножки пучка Гиса с последующим развитием дилатационной кардиомиопатии. Следует обратить внимание на то, что при отсутствии изменений в коронарных артериях при ангиографии часто имеется окклюзионная патология дистальных сосудов (микроваскулярная стенокардия).
Некоторые авторы используют термин «микроваскулярная стенокардия», подразумевая под этим наличие у больных с типичной стенокардией нормальной коронарограммы и сниженного коронарного резерва.
Синдром Х обычно относят к одной из клинических форм ИБС, поскольку понятие «ишемия миокарда»’ включает все случаи дисбаланса поступления кислорода и потребности миокарда в нем, независимо от причин, его вызывающих.
Следует отметить, что возможности метода ангиографии при оценке состояния коронарного русла, в частности, микрососудистого, ограничены. Поэтому понятие «ангиографически неизмененные коронарные артерии» весьма условно и свидетельствует только об отсутствии суживающих просвет сосудов атеросклеротических бляшек в эпикардиальных коронарных артериях. Анатомические особенности мелких коронарных артерий остаются «ангиографически невидимыми». Причины кардиального синдрома Х:
Этиология кардиального синдрома Х остается до конца не выясненной и установлены лишь некоторые патофизиологические механизмы, приводящие к развитию типичных клинико–инструментальных проявлений заболевания:
• увеличенная симпатическая активация; • дисфункция эндотелия; • структурные изменения на уровне микроциркуляции; • изменения метаболизма (гиперкалиемия, гиперинсулинемия, «окислительный стресс» и др.); • повышенная чувствительность к внутрисердечной боли; • хроническое воспаление; • повышенная жесткость артерий и др.
Существует ряд гипотез, которые определяют патогенез синдрома Х. Согласно первой из них болезнь обусловлена ишемией миокарда вследствие функциональных или анатомических нарушений микроциркуляции в интрамускулярных (интрамуральных) преартериолах и артериолах, т.е. в сосудах, которые не могут быть визуализированы при коронароангиографии. Вторая гипотеза предполагает наличие метаболических нарушений, приводящих к нарушению синтеза энергетических субстратов в сердечной мышце. Третья гипотеза предполагает, что синдром Х возникает при повышении чувствительности к болевым стимулам (снижение болевого порога на уровне таламуса) от различных органов, включая сердце.
Несмотря на интенсивные исследования в последние 35 лет относительно патогенеза коронарного синдрома Х, многие важные вопросы остаются без ответа.
Среди больных с кардиальным синдромом Х преобладают лица среднего возраста, в основном женщины. Менее чем у 50% больных с кардиальным синдромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен.Симптомы кардиального синдрома Х:
В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние). Сопутствующие кардиальному синдрому Х симптомы напоминают вегето-сосудистую дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрессивных и фобических расстройств. Подозрение на эти состояния требует консультации у психиатра. В качестве диагностических критериев кардиального синдрома Х выделяются: • типичная боль в грудной клетке и значительная депрессия сегмента ST при физической нагрузке (в том числе на тредмиле и велоэргометре); • преходящая ишемическая депресси сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты при 48-часовом мониторировании ЭКГ; положительная дипиридамоловая проба; • положительная эргометриновая (эрготавиновая) проба, снижение сердечного выброса на ее фоне; • отсутствие атеросклероза коронарных артерий при коронароангиографии; • повышенное содержание лактата в период ишемии при анализе крови из зоны коронарного синуса; • ишемические нарушения при нагрузочной сцинтиграфии миокарда с 201 Tl.
Синдром Х напоминает стабильную стенокардию. Однако клинические проявления у больных с синдромом Х весьма вариабельные, а помимо стенокардии напряжения могут наблюдаться и приступы стенокардии покоя.
При диагностике кардиального синдрома Х также должны быть исключены: • пациенты со спазмом коронарных артерий (вазоспастическая стенокардия), • пациенты, у которых объективными методами документированы внесердечные причины болей в грудной клетке, например:
— мышечно-костные причины (остеохондроз шейного отдела позвоночника и др.); — нервно-психические причины (тревожно–депрессивный синдром и др.); — желудочно-кишечные причины (спазм пищевода, желудочно–пищеводный рефлюкс, язва желудка или двенадцатиперстной кишки, холецистит, панкреатит и др.); — легочные причины (пневмония, туберкулезный процесс в легких, плевральные наложения и др.); — латентно протекающие инфекции (сифилис) и ревматологические заболевания.
Лечение кардиального синдрома Х:
Лечение группы больных с синдромом Х остается до конца не разработанным. Выбор лечения часто затруднен как для лечащих врачей, так и для самих больных. Успешность лечения обычно зависит от идентификации патологического механизма заболевания и в конечном итоге определяется участием самого пациента. Часто необходим комплексный подход к лечению больных с кардиальным синдромом Х.
Существуют различные подходы к медикаментозному лечению: антиангинальные препараты, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, психотропные препараты и др. Антиангинальные препараты, такие как антагонисты кальция (нифедипин, дилтиазем, верапамил, амлодипин) и β–адренергические блокаторы (атенолол, метопролол, бисопролол, небиволол и др.) необходимы больным с документированной ишемией миокарда или с нарушенной миокардиальной перфузией. Сублингвальные нитраты эффективны у 50% больных с кардиальным синдромом Х. Имеются доказательства в отношении эффективности никорандила, обладающего брадикардическим эффектом, α1–адреноблокатора празозина, L–аргинина, ингибиторов АПФ (периндоприла и эналаприла), цитопротекторов (триметазидина).
Общие советы по изменению качества жизни и лечению факторов риска, особенно проведение агрессивной липидснижающей терапии статинами (снижение общего холестерина до 4,5 ммоль/л, холестерина ЛПНП менее 2,5 ммоль/л), должны рассматриваться в качестве жизненно необходимых компонентов при любой выбранной стратегии лечения.
Физические тренировки. При кардиальном синдроме Х снижается толерантность к физическим нагрузкам, наблюдается физическая детренированность и неспособность выполнять нагрузку из–за низкого болевого порога. Физические тренировки увеличивают болевой порог, нормализуют эндотелиальную функцию и «отодвигают» появление боли при нагрузке у этой категории больных.
Прогноз.
Прогноз больных с кардиальным синдромом «Х», как правило, благоприятный. Осложнения, характерные для больных ИБС со стенозирующим атеросклерозом коронарных артерий (в частности, инфаркт миокарда), встречаются крайне редко. Выживаемость при длительном наблюдении составляет 95–97%, однако у большей части больных повторные приступы стенокардии на протяжении многих лет отрицательно влияют на качество жизни. Если кардиальный синдром Х не связан с увеличением смертности или с увеличением риска кардиоваскулярных «событий», то он часто серьезно ухудшает качество жизни пациентов и представляет существенную нагрузку для системы здравоохранения. Необходимо подчеркнуть, что прогноз благоприятный при отсутствии эндотелиальной дисфункции. В этих случаях пациента следует информировать о доброкачественном течении заболевания. При исключении больных с блокадой левой ножки пучка Гиса и пациентов с вторичной микроваскулярной стенокардией вследствие серьезных системных заболеваний, таких как амилоидоз или миеломная болезнь, прогноз больных с кардиальным синдромом Х благоприятный как в отношении выживаемости, так и сохранения функции левого желудочка, однако у некоторых пациентов клинические проявления заболевания сохраняются достаточно долго.