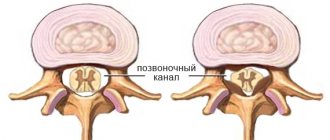
Диагностика атеросклероза сонных артерий
Чтобы атеросклероз сонных артерий не стал угрожающим жизни диагнозом, нужно тщательное обcледование и правильное лечение.
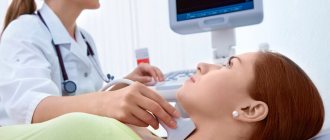
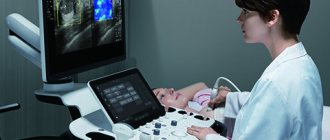
После встречи с врачом и тщательного осмотра проводится инструментальная диагностика — дуплексное сканирование. Это ультразвуковое исследование, которое не требует подготовки и длится 15-20 минут.
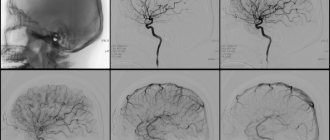
Если по результатам УЗИ выявляют атеросклероз сонных артерий, требующий хирургического вмешательства, проводится еще и ангиография. Оборудование в нашей клинике позволяет получить изображения высокого качества с возможностью 3D-реконструкции сосудистого русла. Благодаря этому врач получает необходимую информацию даже о состоянии тех сосудов, которые ультразвук «не видит».
Как лечить церебральный атеросклероз сосудов
Лечение дислипидемии начинают с немедикаментозных мер. Врачи рекомендуют изменить образ жизни – отказаться от курения, контролировать вес, заниматься физкультурой, правильно питаться (ограничивать продукты с высоким содержанием холестерина). Диета при атеросклерозе сосудов ног включает употребление цельнозерновых продуктов, достаточного количества овощей, фруктов, рыбы, морепродуктов.
При отсутствии эффекта от немедикаментозных мероприятий назначают антигиперлипидемические средства. Основные препараты для лечения болезни «атеросклероз» – статины. Их назначение существенно улучшает прогноз жизни больных атеросклерозом. Исследования показали, что медикаментозная терапия способствует снижению уровня холестерина липопротеинов низкой плотности (ЛПНП) на 20% и общего холестерина – на 26%. Смертность при регулярном приеме статинов уменьшается на 22%.
Атеросклероз — системное заболевание, лечится, несмотря на разные бассейны патогенетически одинаково – Статины, секвестранты ЖК (если статины неэффективны или противопоказаны). А так же симптоматически в зависимости от бассейна поражения и степени выраженности атеросклеротического стеноза атрерий. При критических стенозах рекоменьдовано хирургическое вмешательство, вид которого определяют хирурги вместе с кардиологами
Подробнее о том, как лечить церебральный атеросклероз сосудов, читайте на нашем сайте .
Связанные услуги: Кардиологический Check-up Диагностика нарушений сердечного ритма путем мониторинга ЭКГ
Лечение атеросклероза
Тактика лечения атеросклероза сонных артерий зависит от запущенности заболевания. На начальной стадии используются медикаменты, которые замедляют рост бляшек и улучшают свойства крови, уменьшая более чем в два раза риск возникновения инсульта.
В случае выраженного атеросклероза, когда бляшки сонной артерии достигают 70% от площади поперечного сечения сосуда и/или имеют рыхлую поверхность, возможно хирургическое вмешательство.
Хирургическое лечение
Если имеется значительное поражение сонных артерий, может потребоваться хирургическое лечение. Признаками серьезного заболевания являются транзиторные ишемические атаки, недавно перенесенный инсульт. Однако у значительного числа больных жалобы могут отсутствовать даже при очень тяжелом поражении сонных артерий.
Хирургическая операция заключается в удалении атеросклеротической бляшки. Эта процедура называется каротидная эндартерэктомия.
Поражение сосудов шеи
Поражение сосудов шеи (прецеребральных отделов артерий головного мозга).
Брахиоцефальные артерии (БЦА) – это магистральные сосуды организма. К БЦА относятся:
- брахиоцефальный ствол,
- общая сонная артерия (делится на внутреннюю и наружную артерии)
- подключичные артерии,
- позвоночные артерии.
Анатомия позвоночных артерий часто индивидуальна. Внутренние сонные и позвоночные артерии (они же прецеребральные отделы артерий головного мозга) после проникновения внутрь черепа образуют Виллизиев круг. Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Проблема в том, что анатомия Вилизиевого круга также вариабельна и более чем у 20% людей европейской популяции круг разомкнут. При такой особенности анатомии достаточно прекращения кровообращения даже в одной из артерий для развития инсульта (гибель ткани мозга).
Однако, подавляющее число ишемических инсультов эмбологенного характера. Это означает, что причиной недуга является засорение артерий мозга материальными объектами.
Эмболию могут вызывать тромбы из полостей сердца (при его патологии), но чаще всего – это фрагменты распадающихся атеросклеротических бляшек из сонных артерий и зоны деления общей сонной артерии на внутреннюю и наружную (зона бифуркации). Именно зона бифуркации — типичное место для возникновения и развития атеросклеротической бляшки.
Бляшки, в свою очередь подразделяются на различные типы и классифицируются по степени сужения сосуда. Наиболее опасными являются эмбологенный бляшки – то есть те, которые в любой момент могут разрушиться и все их содержимое мгновенно закупорит множество артерий головного мозга и вызовет инсульт.
Предвестниками инсульта могут быть:
- головная боль;
- головокружение;
- онемение половины тела;
- нарушения зрения;
- затруднения при формулировании мыслей.
- нарушение артикуляции
- нарушения в тонких функциях кистей рук (например, при письме)
- затруднения при ходьбе и т.д.
Очень часто инсульт возникает без каких либо предвестников. Именно поэтому ультразвуковая диагностика артерий шеи (триплексное, дуплексное сканирование) совершенно необходимая процедура для мужчин и женщин после 40-50 лет.
Ангиохирурги СПБ больницы РАН используют различные методы лечения атеросклероза БЦС, в случае сонных артерий – это прежде всего каротидная эндартерэктомия — радикальное оперативное лечение, позволяющее извлечь бляшку и восстановить целостность стенки сосуда.
Операция проводится по методике обеспечивающей максимально возможную степень защиты головного мозга и микрохирургическое восстановление артерии.
На сегодняшний день каротидная эндартерэктомия дает наиболее стойкие положительные результаты на отдаленных периодах наблюдения – от 5 до 20~25 лет. Именно поэтому в странах с развитой медициной каротидная эндартерэктомия является основным методом лечения данной патологии.
Для других зон поражения в СПб больнице РАН проводятся трансплантации артерий и шунтирующие операции.
Получить консультацию специалистов и узнать подробности можно через контакт-центр 323 45 35
Причины
Основная причина, по которой развивается атеросклероз шейных сосудов ‒ это нарушение жирового и белкового обмена. Однако, точно установить, почему патологические изменения начинают проявляться в сосудистых стенках, невозможно. Существует несколько теорий, которые могут объяснить начало механизма развития болезни:
- липопротеидной инфильтрации ‒ утверждает, что первично на внутренней поверхности сосудов накапливаются липопротеиды, которые затем пропитывают ее и образуют атеросклеротические бляшки;
- нарушения функции эндотелия ‒ изначально внутренняя стенка артерий подвергается патологическим изменениям, в результате чего ее защитные свойства утрачиваются;
- аутоиммунная ‒ болезнь связана с нарушением работы иммунной системы, в результате чего ее клетки (лейкоциты и макрофаги) оседают на внутренней поверхности сосудов;
- моноклональная ‒ изменение состава гладкомышечных клеток, которые формируют среднюю оболочку артерий;
- перекисная ‒ нарушение работы антиоксидантной системы организма, интенсивное течение реакций перекисного окисления липидов, что приводит к процессам преждевременного старения и апоптоза (запрограммированной гибели) клеток;
- другие теории, в том числе вирусная, гормональная и генетическая ‒ каждая из них имеет научные доказательства.
В области шеи проходит общая сонная артерия, которая далее разветвляется и образует несколько ветвей. Это парная магистральная артерия, которая отвечает за кровоснабжение кожи, мышц, органов шеи и головы, в том числе головного мозга. Она так же подвержена развитию атеросклероза, как и мелкие сосуды.
ВАЖНО! Атеросклероз в области шеи представляет опасность для жизни человека. Атеросклеротические бляшки закупоривают сосуды и препятствуют нормальному поступлению крови в головной мозг.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта)
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Методы диагностики
Ранняя диагностика атеросклероза ‒ это залог его успешного лечения и профилактики опасных осложнений. При появлении частых головных болей, головокружения и других признаков болезни необходимо обратиться к врачу для определения их причины. Схема обследования подбирается индивидуально и может включать следующие методики:
- физикальный осмотр и сбор данных анамнеза, в том числе изменение артериального давления;
- анализы крови ‒ в лаборатории определяется концентрация различных фракций холестерина и липопротеидов;
- допплерография ‒ ультразвуковое исследования скорости кровотока в определенном участке, проводится с использованием контрастного вещества;
- компьютерная ангиография ‒ современная методика, которая позволяет отследить не только особенности кровотока, но и точное расположение и строение сосудов в исследуемой области.
Профилактические обследования рекомендуется ежегодно проходить в возрасте старше 50 лет. Они необходимы для выявления болезни на ранних стадиях, на которых ее развитие можно остановить.
Поставить точный диагноз в домашних условиях невозможно, для этого потребуются сложные инструментальные методики
Факторы риска
По статистике, атеросклероз сосудов шеи и головы чаще проявляется у мужчин. Большинство пациентов, у которых клинические признаки ярко выражены, находятся в возрасте старше 55‒60 лет. Это связано с возрастными изменениями в клетках и тканях, ухудшением кровообращения, снижением прочности и эластичности сосудистых стенок.
Патологические изменения при атеросклерозе необратимы ‒ отложения на внутренних стенках не рассасываются
Выделяют факторы риска, при которых появление бляшек в сосудах более вероятно. К ним относятся:
- курение ‒ никотин, смолы и другие составляющие сигаретного дыма пагубно влияют на сосуды;
- хроническое повышение артериального давления до 140/90 мм рт. ст. и более;
- нарушение жирового, белкового, углеводного обмена;
- наследственная предрасположенность ‒ наличие атеросклероза в анамнезе родственников;
- неправильное питание ‒ высокое содержание источника холестерина в рационе (жиры животного происхождения);
- малоподвижный образ жизни, ожирение;
- хронические заболевания эндокринной системы (сахарный диабет);
- инфекционные болезни;
- нарушения свертываемости крови и показателей ее вязкости.
Важно понимать, что в крови в норме холестерин присутствует. Также невозможно и неэффективно в качестве профилактики полностью отказываться от продуктов, в которых он содержится. Патологические изменения начинаются только тогда, когда это вещество начинает накапливаться в сосудистых стенках. Они могут быть спровоцированы разными факторами, в том числе хроническими обменными заболеваниями, нарушением холестеринового метаболизма и возрастными изменениями.
Виды и стадии атеросклероза шейных артерий
Атеросклероз ‒ это хроническое заболевание, которое со временем прогрессирует. В развитии болезни выделяют несколько стадий, которые сменяют друг друга по мере развития. Каждая из них характеризуется определенными биохимическими изменениями внутренних стенок артерий.
- Первая ‒ стадия жирового пятна. На этом этапе движение крови по сосудам не затруднено, но на эндотелии накапливаются липиды и холестерин. Ферменты, которые активируются для их расщепления, не справляются со своими функциями, поэтому жировые отложения увеличиваются. Сосудистая стенка становится рыхлой, менее прочной и эластичной.
- Липосклероз ‒ вторая стадия, на которой происходит накопление не только жировой, но и соединительной ткани. Это приводит к формированию атеросклеротической бляшки. Вначале она жидкая и может рассасываться, но затем становится плотной.
- Атерокальциноз ‒ накопление солей кальция в химическом составе бляшки. За счет этого элемента она становится прочной и закупоривает просвет артерии, вызывая нарушение кровотока.
В зависимости от стадии атеросклероза, характера его течения и других факторов, различают несколько разновидностей этой болезни. Они отличаются по симптоматике и по степени опасности для пациента:
- нестенозирующий ‒ атеросклероз, при котором не наблюдается сужение просвета артерий, может диагностироваться на ранних стадиях;
- стенозирующий ‒ отложения и бляшки вызывают сужение сосуда и ухудшение поступления крови к головному мозгу;
- облитерирующий ‒ проявляется при формировании бляшек, которые частично либо полностью закупоривают сосуды шеи.
СПРАВКА! Опасное осложнение атеросклероза ‒ это формирование бляшки, которая затем отрывается от внутренней поверхности сосуда и мигрирует с током крови. Она может становиться причиной острого нарушения мозгового кровообращения ‒ ишемического инсульта.