Аритмией называют любое отклонение от нормального сердечного ритма, при этом за норму ЧСС в покое для взрослого человека принимаются 60-90 ударов в минуту. Под одним термином объединяют расстройства, различающиеся механизмами возникновения, проявлениями и прогнозами. В целом аритмия связана с нарушением зарождения и проведения электрических сердечных импульсов. Данные патологии могут сами вызывать тяжелые нарушения в работе сердца или других органов либо являться осложнениями иных серьезных заболеваний. При необходимости прохождения лечения аритмии в Москве обращайтесь к нашим специалистам.
Общие причины нарушений сердечного ритма
Аритмии в зависимости от механизма формирования условно делят на две группы: органические (связанные с сердечной патологией) и неорганические/функциональные (не связанные с ней).
Органические аритмии
В основе развития таких аритмий лежат повреждения сердечной мышцы, препятствующие нормальному распространению электрического импульса через проводящую систему сердца к различным его отделам. Повреждения могут иметь ишемический, воспалительный или морфологический характер. Так, образующаяся при кардиосклерозе рубцовая ткань затрудняет выполнение миокардом проводящей функции и способствует, таким образом, возникновению нарушений проводимости и ритма. Зачастую различные формы органических аритмий и блокад сопровождают кардиальные патологии (ишемическую болезнь сердца, миокардит, сердечную недостаточность и т. д.), а также являются осложнениями кардиохирургических операций.
Функциональные аритмии
Нейрогенные симпатозависимые. Причиной развития таких аритмий является чрезмерное повышение тонуса симпатической нервной системы на фоне стресса, сильных эмоциональных переживаний, невроза, интенсивной умственной или физической активности. Провоцирующим фактором также выступают курение, употребление алкоголя, крепкого чая и кофе, острой пищи. Симпатозависимые аритмии нейрогенного генеза также могут быть связаны с заболеваниями щитовидной железы, интоксикацией (вирусной, бактериальной, промышленной и пр.), лихорадочными состояниями, заболеваниями крови, гипоксией. Нарушения сердечного ритма наблюдаются у женщин, страдающих предменструальным синдромом.
Нейрогенные вагозависимые. Такие аритмии связаны с активацией парасимпатической системы (блуждающего нерва). Нарушения ритма, как правило, проявляются в ночное время. Причиной аритмии могут стать заболевания желудочно-кишечного тракта.
Существуют также дисэлектролитные аритмии (связанные с нарушениями электролитного равновесия крови и миокарда), ятрогенные (возникающие в результате приема аритмогенных препаратов), механические (развиваются после различных травм), идиопатические (считаются нарушениями ритма неустановленного генеза). Кроме того, в установке причины формирования аритмии специалисты учитывают и значение наследственной предрасположенности.
Виды аритмии
Наиболее часто встречаются следующие разновидности аритмии:
- синусовая тахикардия. Тахикардия – это повышенная частота сердечных сокращений. Синусовым называется основной узел проводящей системы миокарда. Именно нарушение его работы вызывает синусовую тахикардию. Частота сердечных сокращений при этом увеличивается до 120-150 ударов в минуту. Синусовая тахикардия может быть физиологической – вызванной причиной, не связанной с заболеваниями (физической нагрузкой, перегреванием, эмоциональными переживаниями). В этом случае после прекращение вызвавшей тахикардию причины нормальное сердцебиение должно восстановиться. Если тахикардия не связана с подобными состояниями, то она, скорее всего, имеет патологическую природу;
- брадикардия — замедление ритма сердца (частота сердечных сокращений менее 60 ударов в минуту);
- пароксизмальная тахикардия. Пароксизмальная тахикардия характеризуется приступообразным увеличением сердечного ритма до 140-200 сокращений в минуту. Приступ начинается и заканчивается внезапно. С началом приступа необходимо принять горизонтальное положение и вызвать скорую помощь;
- мерцательная аритмия – беспорядочное сокращение сердца. При мерцательной аритмии сердце не сокращается как единое целое, отдельные группы мышечных волокон предсердий сокращаются не скоординировано, хаотично. В результате сердечный ритм может колебаться в пределах от 40 до 500 ударов в минуту. Приступ мерцательной аритмии может предшествовать инсульту, поэтому, если подобный приступ наблюдается впервые, необходима срочная госпитализация.
Виды и симптомы аритмий
Требующая лечения сердечная аритмия имеет разные симптомы в зависимости от частоты и ритма сердечных сокращений, их влияния на внутрисердечную, церебральную и почечную гемодинамику, а также функцию миокарда левого желудочка. Существуют следующие виды заболевания.
Брадикардия
При данной патологии ЧСС составляет меньше 60 ударов в минуту. У тренированных людей, чей организм привык к регулярным физическим нагрузкам, брадикардия может считаться вариантом нормы, но зачастую является признаком проблем с сердцем. К основным симптомам аритмии сердца относят слабость, полуобморочное состояние, кратковременную потерю сознания, появление холодного пота, возникновение болей в области сердца, а также головокружение и нестабильность АД.
Тахикардия
При тахикардии ЧСС превышает 90 ударов в минуту. Нарушение ритма может иметь физиологическую или патологическую причину. В первом случае увеличение частоты сердечных сокращений не связано с наличием заболеваний сердечно-сосудистой системы. Физиологическая тахикардия может считаться нормой, если спровоцирована увеличением физической или эмоциональной нагрузки. В основе нарушения ритма в таких случаях лежат волнения, чувство страха, повышенная температура тела, резкое принятие вертикального положения и иные факторы. Кратковременное увеличение ЧСС может наступить после приема некоторых лекарственных препаратов. В свою очередь, патологическая тахикардия всегда связана с нарушениями в работе сердечно-сосудистой или иной системы организма. К симптомам аритмий данного вида относят учащенное сердцебиение, ощутимую пульсацию шейной артерии, беспокойство, головокружение, обмороки.
Мерцательная аритмия
Один из самых часто встречающихся видов нарушений ритма. Мерцательная аритмия характеризуется неравномерностью сердечных сокращений, «трепетанием» предсердий и неритмичным сокращением желудочков. При этом ЧСС увеличивается до 130-150 (иногда до 180) ударов в минуту. Выявляемость такой патологии составляет 1 % случаев среди людей моложе 60 лет и около 30 % – после 75 лет. К симптомам мерцательной аритмии можно отнести ощущение перебоев, болей в области сердца, головокружение, резкое чувство нехватки воздуха, одышку, быструю утомляемость.
Экстрасистолия
Это довольно распространенный вид аритмии сердца. Характеризуется внеочередными сокращениями (экстрасистолы), которые могут начинаться из предсердий или желудочков. Согласно статистике, единичная экстрасистолия возникает у всех людей хотя бы 1 раз в жизни. Даже у здорового человека, никогда не жалующегося на проблемы с сердцем, нормой считается 4 % внеочередных сокращений предсердий или желудочков от общего их количества в течение суток. Патологическая экстрасистолия развивается примерно у 75 % людей, достигших 50-летнего возраста. К симптомам данного вида аритмии относят одиночные или парные преждевременные сердечные сокращения, сопровождающиеся ощущением сильного толчка в груди, чувством «замирания» сердца, тревоги или даже нехватки воздуха.
Важно знать, что частые эпизоды экстрасистолии являются поводом для беспокойства. Если такое происходит постоянно, снижается коронарный и мозговой кровоток, что способно спровоцировать стенокардию (при ИБС) и нарушение мозгового кровообращения. Наличие экстрасистолии многократно повышает риск развития мерцательной аритмии и внезапной сердечной смерти.
Встречаются и так называемые «немые» аритмии сердца, без симптомов, которые не имеют клинических проявлений и обнаруживаются при физикальном осмотре или ЭКГ.
Нарушения ритма сердца (аритмии)
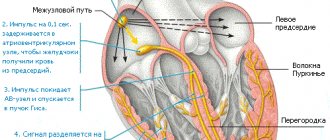
Сердце – необычайно сложно работающий орган. Его задача – собрать кровь, притекающую к сердцу по венам и выбросить эту кровь в артерии так, чтобы все клетки организма получили свою долю питательных веществ и кислорода. Реагируя на увеличение потребности какого либо органа или всего организма в питании, оно увеличивает выброс крови в артерии. Сердце состоит из четырех камер – двух предсердий и двух желудочков. В здоровом сердце вначале сокращаются предсердия, выбрасывая кровь, поступившую в них из вен. Кровь попадает в желудочки сердца. Сокращение желудочков (систола) выбрасывает кровь в артерии. В правое предсердие кровь собирается из вен всего организма, затем она попадает в правый желудочек, оттуда выбрасывается в артерии легких. В легких кровь обогащается кислородом, отдает углекислый газ и собирается в легочные вены. Оттуда кровь попадает в левой предсердие, затем в левый желудочек, из него – в артерии организма. Согласованность работы сердца обеспечивается специальной проводящей системой сердца. Это специализированные клетки, которые вырабатывают и проводят электрические импульсы, руководящие согласованным сокращением мышцы сердца. Импульс, запускающий сокращение сердца, вырабатывается в правом предсердии, в так называемом синусовом узле (водителе ритма). Именно этот узел ответственен за то, что сердце сокращается с частотой 60-90 ударов в минуту. Затем сигнал распространяется на остальные предсердия, вызывая их сокращение, потом на желудочки. Нарушения в этой системе и приводят к нарушениям ритма сердца (аритмиям).
Какие бывают аритмии
Сокращения сердца следуют друг за другом через равные промежутки времени.. Если такая последовательность нарушена, говорят, что у больного аритмия. В зависимости от того, в каком месте возникают нарушения, все аритмии делят на предсердные (или суправентрикулярные) и желудочковые. Аритмия – не самостоятельное заболевание, а признак (симптом) какой-либо болезни. Поэтому, возникновение аритмии требует обязательного обследования у специалиста кардиолога. Наличие аритмии пациент может обнаружить у себя сам. Для этого, надо научиться находить и считать пульс.
Работа сердца (ритмы)
Если частота пульса превышает 90 ударов в минуту, говорят о тахикардии. Частота сердечных сокращений может увеличиваться при физической или эмоциональной нагрузке (это нормальная реакция здорового сердца). Повышение температуры тела вызывает тахикардию. Считается, что увеличение температуры тела на 1 градус приводит к увеличению частоты сердечных сокращений на 10 ударов. Тахикардия может быть признаком очень многих болезней, но может быть и вариантом нормы. Некоторые виды тахикардии требуют специального антиаритмического лечения. Если частота пульса меньше 60 ударов в минуту, говорят о брадикардии. Брадикардия может быть у абсолютно здоровых людей. Она, как правило, отмечается у спортсменов. Умеренная брадикардия создает благоприятные условия для кровоснабжения мышцы сердца. Это связано с тем, что кровь к ней может поступить только тогда, когда она находится в состоянии расслабления (т.е. между сокращениями). Чем чаще ритм, тем больше крови необходимо для восполнения энергетических затрат сердечной мышцы, а период расслабления, при этом все короче. Поэтому, некоторые лекарства (например атенолол или анаприлин), способные урежать ритм (удлинять период расслабления) улучшают кровоснабжение сердечной мышцы. Если брадикардия появилась внезапно, если урежение ритма сопровождается головокружением, или потерей сознания – немедленно обратитесь к врачу. Посоветоваться с врачом надо и если частота пульса менее 50 в минуту, а других неблагоприятных признаков нет. При некоторых формах брадикардии приходится вживлять специальный прибор – кардиостимулятор. Этот прибор берет на себя управление ритмом сердца в том случае, когда собственный водитель ритма (синусовый узел) не справляется со своей задачей.
Экстрасистолия
Если в правильный ритм сердечных сокращений вплетается преждевременное сокращение, говорят об экстрасистолии. По тому, месту, из которого исходит электрический импульс, приведший к преждевременному сокращению, все экстрасистолы делят на предсердные и желудочковые. Даже у абсолютно здорового человека несколько раз в сутки могут наблюдаться экстрасистолы. Однако, их появление – повод для обращения к врачу-кардиологу. Как и все аритмии, экстрасистолия – не самостоятельное заболевание, а лишь признак какой-либо болезни. Именно на поиск причины аритмии и будет направлено обследование. Мерцательная аритмия – самая частая аритмия
Что такое мерцательная аритмия
Мерцательная аритмия – разновидность нарушений ритма, при которой из согласованной работы сердца выключаются предсердия. Электрический импульс с большой частотой бегает по предсердиям, вызывая хаотическое сокращение мышечных волокон (фиблилляцию). Поэтому, мерцательную аритмию еще иногда называют фибрилляцией предсердий. Некоторые импульсы прорываются к желудочкам, сокращение которых происходит из -за этого в неправильном, нерегулярном ритме. Отсутствие правильного ритма и есть основной признак мерцательной аритмии. Иногда не удается выявить причину мерцательной аритмии, тогда говорят об идеопатической ее форме. Чаще всего мерцательная аритмия – признак порока сердца, ишемической болезни сердца, артериальной гипертонии и т.д. Не только сердечно-сосудистые заболевания могут приводить к мерцательной аритмии. Среди частых причин – болезни щитовидной железы, легких, острые и хронические отравления (например, алкоголем) и многие другие заболевания. Важно, что для успеха в лечении мерцательной аритмии необходимо не только правильное назначение специальных антиаритмических препаратов, но и коррекция ее причины.
Проявления (симптомы) мерцательной аритмии
Самым частым проявлением мерцательной аритмии является ощущение сердцебиения. Оно связано с тем, что средний ритм желудочков при мерцательной аритмии обычно учащается и может доходить до 130-150 ударов в минуту. Часто ощущаются перебои в работе сердца, иногда резкое чувство нехватки воздуха, болевые ощущения в области сердца, головокружение. Примерно 1 из 10 больных вообще не ощущает появление мерцательной аритмии.
Виды мерцательной аритмии
Длительно существующую мерцательную аритмию называют постоянной. Если она возникает приступообразно говорят о пароксизмальной форме. Мерцательная аритмия с высокой частотой сердечных сокращений называется тахисистолической, с нормальной частотой – нормосистолической и с низкой частотой – брадисистолической формой.
Надо ли лечить мерцательную аритмию
По разным оценкам от 1,5 до 5% человечества страдает этим видом аритмии. Это самый частый вид аритмии, требующей лечения. Появление мерцательной аритмии (если ее не лечить) существенно (в 5-7 раз) увеличивает риск инсульта, тромбоэмболии легочной артерии. Возрастает и вероятность развития сердечной недостаточности. Дополнительные факторы, такие как возраст, наличие тяжелых сопутствующих заболеваний еще более увеличивает риск инсульта и сердечной недостаточности у больных с мерцательной аритмией. Поэтому, мерцательную аритмию надо лечить обязательно.
Восстановление правильного ритма сердца
Целью лечения у больного, страдающего мерцательной аритмией является, при возможности, восстановление синусового (правильного) ритма сердца и последующее его поддержание. Имеется несколько способов, позволяющих восстановить правильный ритм. Первый – самый простой – может попробовать на себе сам больной. Метод основан на возможности стимуляции вагуса – нерва, замедляющего ритм сердца. Необходимо сделать глубокий вдох. Затем крепко зажать нос и рот, и попробовать выдохнуть с усилием. Этим способом можно прекращать и другие приступы сердцебиения. К сожалению, этот метод помогает далеко не всем больным. Наиболее распространенным является восстановление ритма сердца с помощью лекарственных препаратов. Эти лекарства называются антиаритмическими. Как правило, лекарства вводят внутривенно. Однако, в некоторых случаях, больной сам может принять подобранное ранее лекарство, которое у него прекращает приступ мерцательной аритмии. К сожалению, не существует специальных признаков, позволяющих определить, какое из лекарств окажется более эффективным. На практике приходится перебирать несколько лекарств, прежде чем подобрать препарат, более всего подходящий больному. В некоторых случаях, когда приступ мерцательной аритмии не поддается лечению лекарствами, если он существует уже длительное время, имеется непосредственная угроза для жизни больного, для восстановления ритма применяют так называемую электрическую кардиоверсию. Больной на короткое время (1-2 мин) погружается в сон, затем специальным синхронизированным (т.е. наносимым в определенную фазу сердечного цикла) разрядом электрического тока ритм сердца восстанавливается. Метод имеет несколько недостатков – необходимость погружать больного в сон, необходимость специального оборудования для проведения процедуры. Кроме того, эта процедура должна проводиться в больнице, в которой работает высококвалифицированный персонал. Но есть и значительные преимущества. Так, ритм восстанавливается почти во всех случаях (в отличие от лекарств, восстанавливающих ритм лишь в 60- 80%). Этот способ наиболее безопасен, так как любое лекарство имеет побочные эффекты. Если они появились, то нужно время, чтобы лекарство ушло из крови. Учитывая эти преимущества были созданы специальные вшиваемые под кожу аппараты – кардиовертеры, которые улавливают мерцательную аритмию и прекращают ее. Однако широко пока эти аппараты не применяются. После восстановления ритма необходимо его поддерживать. Требуется проведение лечения заболевания, которое привело к мерцательной аритмии, устранение факторов, провоцирующих приступ. Если приступы редкие, то иногда от специальной антиаритмической терапии воздерживаются. Однако чаще всего приходится принимать лекарство, предотвращающее развитие приступа. Иногда, при часто возникающих, тяжело переносимых больным приступах приходится применять хирургическое лечение.
Поддержание нормальной частоты сердцебиения при невозможности восстановления ритма
В некоторых случаях приходится отказаться от восстановления нормального ритма. Обычно в этом случае у больного имеется так называемая постоянная форма мерцательной аритмии. Основными лечебным мероприятием является поддержание нормальной частоты сердечных сокращений и профилактика осложнений.
Профилактика осложнений мерцательной аритмии
Поскольку основными осложнениями мерцательной аритмии являются инсульт и сердечная недостаточность, то их профилактика так же должна проводиться у больного с мерцательной аритмией. Способ такой профилактики выбирает Ваш врач.
Рекомендации больному с мерцательной аритмией
Постарайтесь выяснить и сказать Вашему врачу, что предшествует очередному приступу мерцательной аритмии. Это может быть необычна физическая нагрузка, повышение артериального давления, прием каких-либо лекарств, прием алкоголя, обострение заболевания легких, и т.д. Научитесь считать пульс (или попросите Вашего врача научить Вас) и распознавать – есть ли у Вас мерцательная аритмия или ритм сердца правильный. Если приступ не прошел самостоятельно в течение 2-3 часов, не прошел от приема обычных лекарств, вызывает неприятные ощущения, боли, одышку – обращайтесь к врачу. Чем раньше от момента начала приступ начать его лечить – тем проще восстанавливается правильный ритм. Обязательно имейте при себе последнюю (или несколько последних) электрокардиограмму. Они могут понадобиться для сравнения в экстренном случае. Не надейтесь на свою память, имейте при себе листок с названием и дозировкой принимаемых Вами препаратов. Это может оказаться очень важным, если Вам будут вводить новое лекарство, поскольку многие вещества взаимодействуют друг с другом. Если Вы принимаете фенилин или синкумар – лекарства, снижающие уровень протромбина и предотвращающие инсульт и тромбоэмболию – не забывайте консультироваться с врачом, если:
- появились признаки кровоточивости (носовые кровотечения, появление крови на деснах при прикусывании, стали появляться синяки)
- если Вы стали принимать новые лекарства или изменили дозировки принимаемых ранее лекарств
- если поменялась диета (например, начался новый сезон)
- если Вы простудились, если у Вас расстройство желудка, или любое новое заболевание. Если Вам планируется какая либо операция, или удаление зуба – предупредите Вашего врача, что вы принимаете эти лекарства.
Обследование больного с аритмиями
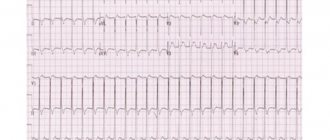
Для того, чтобы правильно лечить аритмию, необходимо пройти специальное обследование. Оно состоит из двух частей. Первая – выявление самой аритмии, условий ее возникновения и прекращения. Вторая – поиск заболевания, приведшего к аритмии. Для выявления аритмии ее надо зарегистрировать. Для этого записывают электрокардиограмму. Далеко не всегда на обычной ЭКГ выявляется искомая аритмия. Поэтому, следующим этапом регистрируют электрокардиограмму в течение длительного периода времени (обычно сутки), затем, с помощью специального компьютера запись расшифровывается. Этот метод обследования носит названия суточного мониторирования ЭКГ по Холтеру. В некоторых клиниках больным выдают на дом специальные устройства, позволяющие передавать ЭКГ при необходимости своему врачу. Этот способ так же позволяет зафиксировать редкие нарушения ритма. Часто физическая нагрузка провоцирует аритмии, поэтому для измерения уровня допустимой физической активности и оценки профилактического действия антиаритмических лекарств иногда применяют пробу с физической нагрузкой.
Особенности блокады сердца
Блокада связана с замедлением или прекращением прохождения электрических импульсов по структурам сердечной мышцы. Первопричиной может быть любое поражение миокарда, врожденный порок сердца, атеросклероз, передозировка некоторых лекарств, нарушение функций щитовидной железы, климакс и т. д. Блокада бывает следующих видов:
- в зависимости от течения – транзиторная (преходящая) или интермиттирующая (возникающая и исчезающая многократно на протяжении регистрации ЭКГ), прогрессирующая или постоянная;
- в зависимости от локализации – синоаурикулярная, внутрипредсердная, межпредсердная, предсердно-желудочковая, внутрижелудочковая (блокады ножек пучка Гиса, нарушение проводимости в миокарде).
К симптомам блокады сердца, лечение которых зачастую является необходимым, относят периодическое пропадание пульса, обморочные состояния, судороги.
Пропуски сокращения сердца после физ нагрузки
Олег
23 июня 2021
Здравствуйте, мне 31. У меня после незначительной физ нагрузки начинает замирать сердце как бы пропуская удар. По ощущениям не похоже на экстрасистол так как там сначало идёт внеочередное сокращени после пауза, может конечно я ошибаюсь я в этом не специолист) Но состояние очень пугает особенно когда такие замирания за минуту раз 5 происходят один за другим как только к примеру спрыгиваю с турника, и в эти моменты неприятное чувство в горле. В ноябре 2021 болел ковидом в легкой форме без поражения лёгких, после чувствовал себя хорошо до февраля, сразу скажу занимался спортом после ковид сразу(. А вот в феврале на утро после вечернего застолья, выкурив 1 сигарету стало нехорошо, онемели конечности, потемнение в глазах, чувство страха смерти и предобморочное состояние. Выпив корвалол 40 капель непомогло, вызвали скорую положили в кардиологию. В больнице как привезли всё отпустило, пока лежал я прошел пару раз ЭКГ, суточный холтер, брали кровь, мочу, калл, делали ещё КТ грудной клетки вроде я находился в положении стоя. Все эти анализы ничего не находят всё в абсолютной норме. Выписывают по улучшению состояния, меня по вечерам иногда ещё мучали чувство страха, тревоги какие то, я ещё делал отдельно УЗИ сердца по которому всё в норме и УЗИ щитовидной железы, (гормоны щит в норме) обнаружили небольшие узелки, эндокринолог выписал йодомарин на 6 мес пить и сказал ничего страшного нет. И вот собственно с февраля моя жизнь как полный ад, чувств страха уже давно нет, но по сей день мучают какие то сжатия в груди, распирания, тяжелое дыхание, то выдохнуть полностью не могу на расслабоне, то вдохнуть тяжело, и в горле как то давит, постоянно чувствую как пульсирует сердце то в горле то в груди, какие то подёргивания мышц самопроизвольные, с февраля веду полный ЗОЖ занимаюсь спортом умеренно на турнике брусьях даже легче становится только сердце сильно ощущаю но привык. и тут буквально 3 недели назад начал ощущать эти замирания описанные выше и бросил соответственно спорт и любые физ нагрузки. Из таблеток принимаю: йодомарин, афобазол 3 раза в день( уже 4 пачка с февраля с перерывами) панангин 3 раза в день(пол пачки выпил только), нексиум от желудка допиваю пачку(у меня хрон гастрит ещё с армии и язва была 3мм, в данный момент язвы нет), капаю постоянно в нос после ковида того нос так и закладывает, может из за них что. В покое замираний нет или испытываю очень редко, но стоит отжатся от пола 40 раз и поехало одна за другой. Подскажите может мне еще под нагрузкой ЭКГ пройти, или ещё какое то обследование сердца? Я слышал что миокардит бывает после ковида в 70% и может перерости в хронический, что со мной? Может просто какой то нервоз, или остеохандроз позвоночника (спина кстати побаливает иногда по утрам как сковывает по бокам, но после зарядки всё норм) В 2021 лежал с почечной коликой с приступом, но ничего не обнаружили возможно песок прошел. Что ещё сказать, и где то с годик наблюдаю как иногда ноет левый бок когда долго сижу в районе гдето между тазовой костью и лобковой. Помогите советом, меня пугают эти замирания а вдруг замрёт и не запустится? Может такое быть в моей ситуации? Буду признателен за хорошую консультацию я уже измучался незнаю что делать мне.
Вопрос закрыт
сердце
аритмия
замирания
COVID-19
Последствия и осложнения
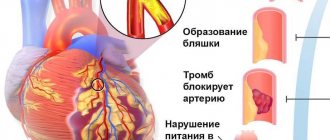
При отсутствии своевременного лечения аритмии и блокады сердца провоцируют приступы стенокардии, отек легких, тромбоэмболию. Возможны острая сердечная недостаточность и даже остановка сердца. Согласно статистике, в 10-15 % случаев блокады и другие виды аритмии приводят к смерти. Патологическая тахикардия может спровоцировать инфаркт миокарда. Полная атриовентрикулярная блокада или асистолия способны спровоцировать потерю сознания, что связано с уменьшением кровоснабжения головного мозга. Каждый шестой случай тромбоэмболических осложнений мерцательной аритмии приводит к инсульту. Для вызванных разными причинами аритмий лечение подбирается индивидуально.
Причины аритмии
Аритмии могут быть обусловлены как патологиями сердца, так и заболеваниями других органов и систем. Среди основных причин выделяют следующие:
- заболевания сердечно-сосудистой природы (ишемическая болезнь сердца, кардиомиопатия, гипертонический криз и др.);
- шоковые состояния;
- интоксикации (отравления алкоголем, наркотиками, пищевые отравления);
- заболевания эндокринной системы (болезни щитовидной железы, надпочечников);
- операции на сердце, травмы сердца, и многие другие.
Опасность аритмии состоит в том, что при даже отсутствии выраженных клинических проявлений и неприятных ощущений без лечения она способна привести к тяжелым осложнениям. В частности, осложнением мерцания (фибрилляции) предсердий является развитие острой сердечной недостаточности, тромбоэмболии легочной артерии, нарушений мозгового кровообращения.
Диагностика
Первичный этап диагностики аритмии и блокады сердца осуществляется терапевтом или кардиологом. На основании жалоб пациента и результатов осмотра могут назначаться следующие обследования:
- электрокардиография (в том числе суточное мониторирование по Холтеру);
- чреспищеводное/внутрисердечное электрофизиологическое исследование;
- тредмил-тест (диагностика аритмий с имитацией условий, вызывающих блокаду или иные нарушения).
При необходимости врач назначает вспомогательные диагностические исследования и пробы. Точность результатов влияет на эффективность лечения блокады или аритмии.
Лечение
Выбор способа лечения аритмии сердца зависит от вида патологии и общего состояния пациента. В некоторых случаях достаточно провести терапию для устранения основного заболевания. Но зачастую требуется специальное лечение аритмии в клинике, а именно:
- медикаментозное (мембраностабилизирующие препараты, β-адреноблокаторы и т. д.);
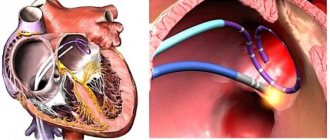
- кардиохирургическое (имплантация электрокардиостимулятора или кардиовертера-дефибриллятора, радиочастотная абляция, операция на открытом сердце).
Лечение блокад предсердий в случае хорошего самочувствия пациента не требуется.
Профилактика
- Устранение кардиальной патологии.
- Исключение экстракардиальных факторов аритмии или блокады (интоксикаций, вегетативной дисфункции, стрессов и пр.).
- Ограничение приема кофеиносодержащих продуктов, алкоголя.
Мы поможем поставить диагноз на ранней стадии развития блокады, тахикардии или иных нарушений и проведем своевременное лечение аритмии сердца. Дальнейшее наблюдение позволит сохранить хорошее качество жизни. По вопросам лечения аритмии сердца в Москве обращайтесь к нам, набрав номер +7.