Ситуации с ГПП
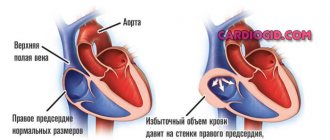
Венозная кровь из полых вен большого круга поступает в правое предсердие. Перегрузка правого предсердия возникает при поступлении крови из полой вены в избыточном количестве или при легочной гипертензии, когда кровь из правого предсердия в правый желудочек не может пройти сразу и полностью. Полость предсердия от этого начинает постепенно расширяться, стенка утолщается.
Другая причина перегрузки правого предсердия – гипертензия в малом (легочном) круге кровообращения, что ведет к гипертензии и в правом желудочке. По этой причине кровь из ПП не может сразу перейти в желудочек, что также ведет к ГПП. Нагрузка на правую часть сердца увеличивается и при хронических заболеваниях легких. Главной причиной является избыток крови и давление.
Это состояние возникает при стенозе трехстворчатого клапана, отделяющего предсердие от желудочка. В таком случае часть крови застревает в предсердии. Чаще всего такой порок возникает после ревмоатаки, при бактериальном эндокардите.
Другим пороком становится недостаточность указанного клапана, при котором створки его смыкаются не полностью и происходит возврат некоторой части крови. Такое состояние возникает при дилатации левого желудочка. Нагрузка давлением будет возникать при легочных патологиях: бронхит, эмфизема легких, астма, генетические заболевание легочной артерии. Эти заболевания повышают объем крови в желудочке, а вслед за ним перенапрягается и предсердие. Поэтому перегрузка правого предсердия и правого желудочка так часто сочетаются.
Для восстановления нормальности кровотока предсердию приходится с большей силой выталкивать кровь, и оно гипертрофируется. Перегрузка правого предсердия развивается постепенно тогда, когда причинное заболевание остается невыявленным и нелеченным.
Время у каждого пациента индивидуально, но итогом всегда становится истощение компенсаторных возможностей сердечной мышцы и наступление декомпенсированной сердечной недостаточности в хроническом течении.
Нагрузка на правое предсердие что это такое
Перегрузка правых отделов сердца происходит в случае роста давления в легочных артериях и формирования легочного сердца. Причины такого патологического состояния могут быть самыми разными, но наиболее часто гипертрофическим изменениям в правом предсердии способствуют следующие факторы:
- наследственность;
- врожденные пороки сердца;
- стеноз митрального и пролапс трикуспидального клапана;
- гипертрофия правого желудочка;
- стабильная артериальная гипертензия;
- заболевания легких: эмфизема, бронхоэктатическая болезнь, астма, хронический бронхит с обструкцией и тому подобное;
- ожирение;
- метаболический ацидоз;
- хронический стресс.
По данным ВОЗ, от заболеваний сердца в мире ежегодно умирает более 7 млн человек. Признаки перегрузки правого предсердия – одышка при минимальных нагрузках, тяжесть в груди. Если у вас появились похожие симптомы, не медлите с посещением врача.
Перегрузка правого предсердия
Что такое перегрузка правого предсердия
Задача сердечной мышцы состоит в том, чтобы качать кровь по организму, одновременно насыщая кислородом все ткани и органы. Из правого предсердия она, минуя специальный клапан, поступает в правый желудочек. Задача клапана состоит в том, чтобы препятствовать обратному току крови. Вместо этого она отправляется дальше.
Признаки перегрузки правого предсердия – боль и тяжесть в груди
Проходя по малому кругу кровообращения, она насыщается кислородом и попадает в аорту.
Перегрузка правого предсердия развивается в ситуации, когда количество крови в нем становится больше допустимого. Его полость постепенно расширяется, а стенка утолщается.
Гипертрофия правого предсердия
Нагрузка на правое предсердие обусловлена тем количеством крови, которая в него поступает, а также тем, как происходит излитие крови при предсердном сокращении. Если поступает избыточное количество крови, то давление на стенки камеры будет повышаться, что неизбежно будет сопровождаться перегрузкой.
Если существует проблема с клапаном между предсердием и правым желудочком в виде его сужения, кровь из предсердия будет изливаться с трудом, при этом часть крови будет задерживаться в предсердии.
Сердце качает кровь по организму. Из предсердий через отверстия кровь попадает в желудочки, а затем выталкивается в сосуды.
Правое предсердие способно вместить в себя определенный объем крови, если этот объём по каким-либо причинам превышает допустимый, мышечная ткань сердца начинает работать более активно, чтобы этот лишний объём изгнать, запускаются защитные механизмы и мышечная ткань растёт — гипертрофируется, стенки предсердия утолщаются — так им легче справляться с нагрузкой.
Это состояние и есть гипертрофия правого предсердия. Все причины, приводящие к гипертрофии можно условно разделить на две большие группы: болезни сердца и болезни лёгких. Рассмотрим эти причины подробнее:
- Хронические заболевания лёгких: хроническая обструктивная болезнь лёгких, бронхиальная астма, эмфизема лёгких. При патологии лёгких происходит повышение давления в системе лёгочной артерии, увеличивается давление в правом желудочке, а затем и правом предсердии, происходит гипертрофия правых отделов сердца;
- Деформацияи со стороны грудной клетки: кифоз, выраженный сколиоз;
- Изменения трёхстворчатого клапана: сужение (стеноз) или недостаточность. В случае сужения отверстия, соединяющего правый желудочек и правое предсердие, кровь не может излиться в желудочек в полной мере, происходит переполнение правого предсердия, его утолщение, а в последствии и расширение, кровь застаивается в предсердии и в системе полых вен. В случае недостаточности клапана, кровь напротив обильно изливается в предсердие, при сокращении желудочка, что также ведёт к утолщению и гипертрофии;
- Миокардиты;
- Эндокардиты;
- Врождённые пороки сердца: дефект межпредсердной перегородки, аномалия Эбштейна, тетрада Фалло.
Механизм развития и виды гипертрофии правого предсердия
При пороках трикуспидального клапана (это трехстворчатая перегородка между правым предсердием и желудочком) отверстие, через которое в норме кровь свободно поступает из предсердия в желудочек, сильно сужается или недостаточно закрывается.
Это нарушает внутрисердечный кровоток:
- после наполнения желудочка в момент диастолы (расслабления) в предсердии остается лишняя порция крови;
- она давит на стенки миокарда сильнее, чем при обычном наполнении и провоцирует их утолщение.
При патологии в малом кругу кровообращения (при легочных заболеваниях) давление крови в легочных сосудах и в правом желудочке увеличивается (от него начинается малый или легочный круг кровообращения).
Этот процесс препятствует свободному поступлению нужного объема крови из предсердия в желудочек, часть ее остается в камере, повышает давление на стенки предсердия и провоцирует разрастание мышечного слоя миокарда.
Чаще всего гипертрофия правого предсердия развивается на фоне сердечно-сосудистых нарушений, но иногда она становится следствием регулярных физических нагрузок или некроза миокарда.
В зависимости от фактора, под влиянием которого появилось утолщение стенок камеры, различают:
- Регенерационную гипертрофию из-за рубцевания на месте очага некроза (после инфаркта). Миокард предсердия разрастается вокруг рубца, пытаясь восстановить функции клеток (проведение и сокращение).
- Заместительную как способ сердечной мышцы компенсировать недостатки кровообращения под влиянием различных патологий и негативных факторов.
- Рабочую – форму, развивающуюся под влиянием регулярных физических нагрузок (профессиональные тренировки), как защитный механизм при усиленном сердцебиении, гипервентиляции легких, увеличении перекачиваемого объема крови и т. д.
2Причины перегрузки
В медицинской практике гипертрофия правого предсердия, по сравнению с левым, встречается достаточно редко. Это связано с тем, что левый желудочек отвечает за гемодинамику (движение крови по сосудам) в большом круге кровообращения, подвергается немалым нагрузкам, когда правый желудочек направляет кровь в малый круг.
А чрезмерная нагрузка на желудочек, как правило, становится поводом функциональных изменений в сопутствующем предсердии. Правое предсердие испытывает перегрузку при увеличении давления в легочной артерии.
На этот момент влияют различные обстоятельства:
- легочные заболевания: бронхит, бронхиальная астма, эмболия легочной артерии (закупорка артериального русла парного органа тромбом), эмфизема (чрезмерное скопление воздуха в органах), пневмония или воспаление легких;
- сужение трехстворчатого (трикуспидального) клапана, который разделяет правое предсердие и желудочек. Уменьшается отверстие клапана, а с ним и количество перетекающей крови;
- врожденные изменения структур сердца (пороки);
- инфаркт миокарда;
- регулярные физические нагрузки.
Изменение толщины стенок и дилатация внутренней полости правого предсердия появляются при повышении нагрузки: в правых отделах сердца собирается венозная кровь, которая через легочную артерию поступает в малый круг кровообращения и насыщается кислородом в легких.
Перегрузка правого предсердия давлением характерна для стеноза трикуспидального клапана. Это приобретенный порок сердца, при котором уменьшается площадь отверстия между предсердием и желудочком. Стеноз трикуспидального клапана может быть следствием эндокардита.
При другом приобретенном пороке сердца – недостаточности трехстворчатого клапана – правое предсердие испытывает перегрузку объемом. При этом состоянии кровь из правого желудочка при его сокращении попадает не только в легочную артерию, но и обратно в правое предсердие, заставляя его работать с перегрузкой.
Врожденные пороки развития, такие как тетрада Фалло, могут приводить к гипертрофии правого предсердия. Перегрузка правого предсердия давлением характерна для стеноза трикуспидального клапана. Это приобретенный порок сердца, при котором уменьшается площадь отверстия между предсердием и желудочком. Стеноз трикуспидального клапана может быть следствием эндокардита.
Правое предсердие увеличивается при некоторых врожденных пороках сердца. Например, при значительном дефекте межпредсердной перегородки кровь из левого предсердия попадает не только в левый желудочек, но и через дефект в правое предсердие, вызывая его перегрузку.
Врожденные пороки развития, такие как тетрада Фалло, могут приводить к гипертрофии правого предсердия.
Перегрузка правого предсердия давлением характерна для стеноза трикуспидального клапана. Это приобретенный порок сердца, при котором уменьшается площадь отверстия между предсердием и желудочком. Стеноз трикуспидального клапана может быть следствием эндокардита .
В практике кардиологов перегрузка левого предсердия встречается чаще, но правое предсердие также может подвергаться избыточной нагрузке. Причины этого явления таковы:
- хронические легочные заболевания (бронхиальная астма, хронический бронхит, эмфизема),
- патологии со стороны трехстворчатого клапана (его сужение или недостаточность),
- врожденные пороки сердца и сосудов,
- кардиомиопатии, эндокардиты, миокардиты,
- эндокринные заболевания (тиреотоксикоз),
- травмы или деформации грудной клетки.
Все эти причины приводят к повышению давления в легочной артерии, происходит формирование хронического легочного сердца.
Признаки гипертрофии правого предсердия
Гипертрофия правого предсердия выражается болевыми ощущениями в области груди, дыхательными нарушениями, а также усталостью. Нередко неблагоприятной симптоматике предшествуют: перенесенное воспаление легких, обострение бронхиальной астмы, эмболия артерии легкого и т.п.
После терапии основного заболевания тревожные проявления могут стихать и даже полностью исчезнуть. Помимо клинических проявлений легочных проблем, при гипертрофии возможны признаки венозного застоя. Тревожные признаки гипертрофии правого предсердия характеризуются:
- кашлем, одышкой, ухудшением функции дыхания;
- отечностью;
- побледнением кожных покровов, цианозом;
- притуплением внимания;
- незначительными покалываниями, дискомфортом в области сердца;
- патологией сердечного ритма.
В большинстве случаев гипертрофия протекает бессимптомно, а проявление клинических симптомов отмечается уже в запущенной стадии. Незамедлительно проконсультируйтесь у врача, если заметили – учащенное сердцебиение, головокружение (потеря сознания), отеки нижних конечностей.
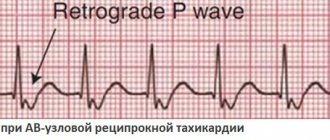
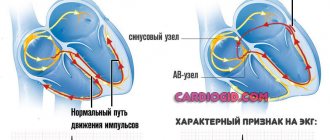
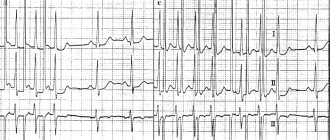
При гипертрофии правого предсердия увеличивается создаваемая им ЭДС, в то время как возбуждение левого предсердия происходит в норме.На верхнем рисунке показано формирование зубца P в норме:
- возбуждение правого предсердия начинается несколько раньше и заканчивается раньше (синяя кривая);
- возбуждение левого предсердия начинается несколько позже и заканчивается позже (красная кривая);
- суммарный вектор ЭДС возбуждения обеих предсердий рисует положительный сглаженный зубец P, передний фронт которого формирует начало возбуждения правого предсердия, а задний — окончание возбуждения левого предсердия.
При гипертрофии правого предсердия увеличивается вектор его возбуждения, что приводит к увеличению амплитуды и продолжительности первой части зубца P (нижний рисунок), обусловленной возбуждением правого предсердия.
При гипертрофии правого предсердия его возбуждение заканчивается одновременно с возбуждением левого предсердия или даже несколько позже него. В результате образуется высокий остроконечный зубец P — характерный признак гипертрофии правого предсердия:
- Высота патологического зубца P превышает 2-2,5 мм (клеточки);
- Ширина патологического зубца P не увеличена; реже — увеличена до 0,11-0,12 с (5,5-6 клеточек);
- Как правило, вершина патологического зубца P симметрична;
- Патологический высокий зубец P регистрируется в стандартных отведениях II, III и усиленном отведении aVF.
Характерные признаки патологического зубца P при гипертрофии правого предсердия в различных отведениях:
- В I стандартном отведении зубец P нередко отрицательный или сглаженный (реже высокий заостренный зубец P наблюдается в отведениях I, aVL);
- В отведении aVR характерно наличие глубокого заостренного отрицательного зубца P (обычное его ширина не увеличена);
- В грудных отведениях V1, V2 зубец P становится высоким заостренным или двухфазным с резким преобладанием первой положительной фазы (в норме зубец P в этимх отведениях двухфазный сглаженный);
- Изредка зубец P в отведении V1 слабоположительный, слабоотрицательный или сглаженный, но в отведениях V2, V3 регистрируется высокий остроконечный зубец P;
- Чем больше гипертрофия правого предсердия, тем в болшем количестве грудных отведений отмечается высокий заостренный положительный зубец P (в отведениях V5, V6 зубец P обычно снижен по амплитуде).
Время активации правого предсердия измеряется в III или aVF или V1 отведениях. При гипертрофии правого предсердия характерно удлинение времени его активации в этих отведениях (превышает 0,04 с или 2 клеточки).
При гипертрофии правого предсердия индекс Макруза (отношение продолжительности зубца P к длительности сегмента PQ) зачастую меньше нижнего допустимого предела — 1,1.
Косвенным признаком гипертрофии правого предсердия является увеличение амплитуды зубцов P в отведениях II, III, aVF, при этом патологический зубец P в каждом из отведений по амплитуде больше следующего за ним зубца T (в норме PII, III, aVF
Источник: https://serdse.top/pravoe-predserdie/
Другие заболевания, ведущие к ГПП
Спровоцировать развитие перегрузки правого предсердия могут:
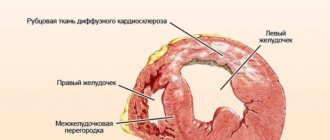
- Ремоделирование миокарда – это явление считается частью постинфарктного кардиосклероза, когда на месте некроза развивается рубец. Здоровые кардиомиоциты становятся объемнее — утолщаются, что внешне выглядит гипертрофированной мышцей. Это также компенсаторный механизм, и чаще всего он охватывает левый желудочек. Так возникает еще одно сочетание перегрузки правого предсердия и диастолической перегрузки левого желудочка.
- Постмиокардитический кардиосклероз – рубцовая ткань формируется теми же механизмами, но уже после воспалительных процессов в миокарде.
- Ишемическая болезнь сердца – здесь речь идет о закупорке венечной артерии тромбом или бляшкой атеросклероза. Это обязательно вызывает ишемию миокарда, и сократительная функция кардиомиоцитов нарушается. Тогда соседние с пораженными участки миокарда начинают компенсаторно утолщаться.
- Гипертрофическая кардиомиопатия — возникает из-за нарушений генов, при которых происходит равномерное утолщение миокарда всей сердечной мышцы. Она чаще характерна для детей и захватывает миокард правого предсердия, тогда регистрируется перегрузка правого предсердия у ребенка.
Из врожденных патологических состояний сердечной мышцы перегрузку сердца вызывает:
- Дефектная перегородка между предсердиями. При таком отклонении сердце подает кровь в правую и левую половину сердца под одинаковым давлением, в результате чего предсердие получает увеличенную нагрузку.
- Аномалия Эбштейна — редко встречающийся порок, при котором створки атриовентрикулярного клапана примыкают к правому желудочку, а не к предсердно-желудочному кольцу. Тогда правое предсердие сливается с частью правого желудочка и также гипертрофируется.
- Транспозиция магистральных сосудов — главные артерии ССС меняют свое анатомическое положение — главная артерия легких отделяется от левых отделов сердца, а аорта – от правых. В этих случаях ГПП возникает у ребенка до 1 года. Это является очень серьезным отклонением.
- Также возможна перегрузка правого предсердия у подростков, склонных к фанатичному занятию спортом. Регулярные физические нагрузки – частая причина ГПП.
Перегрузка правого предсердия: признаки, причины, методы лечения, отзывы
По статистике ВОЗ, от патологий сердца каждый год погибает более 5 млн человек. Перегрузка правого предсердия (ГПП) или его гипертрофия встречается среди сердечных патологий редко, но значение ее велико, потому что она влечет за собой изменения и в других системах организма.
Немного физиологии
Человеческое сердце включает 4 камеры, каждая из которых в силу определенных причин может увеличиваться и гипертрофироваться. Обычно гипертрофия – попытка организма преодолеть данной компенсацией какую-либо недостаточность органа. Гипертрофия отделов сердца не становится самостоятельным заболеванием – это симптом и других патологий.
Основная функция сердца – создание кровотока для обеспечения всех тканей и органов питательными веществами и кислородом.
Ситуации с ГПП
Венозная кровь из полых вен большого круга поступает в правое предсердие. Перегрузка правого предсердия возникает при поступлении крови из полой вены в избыточном количестве или при легочной гипертензии, когда кровь из правого предсердия в правый желудочек не может пройти сразу и полностью. Полость предсердия от этого начинает постепенно расширяться, стенка утолщается.
Другая причина перегрузки правого предсердия – гипертензия в малом (легочном) круге кровообращения, что ведет к гипертензии и в правом желудочке. По этой причине кровь из ПП не может сразу перейти в желудочек, что также ведет к ГПП. Нагрузка на правую часть сердца увеличивается и при хронических заболеваниях легких. Главной причиной является избыток крови и давление.
Это состояние возникает при стенозе трехстворчатого клапана, отделяющего предсердие от желудочка. В таком случае часть крови застревает в предсердии. Чаще всего такой порок возникает после ревмоатаки, при бактериальном эндокардите.
Другим пороком становится недостаточность указанного клапана, при котором створки его смыкаются не полностью и происходит возврат некоторой части крови. Такое состояние возникает при дилатации левого желудочка.
Нагрузка давлением будет возникать при легочных патологиях: бронхит, эмфизема легких, астма, генетические заболевание легочной артерии. Эти заболевания повышают объем крови в желудочке, а вслед за ним перенапрягается и предсердие.
Поэтому перегрузка правого предсердия и правого желудочка так часто сочетаются.
Для восстановления нормальности кровотока предсердию приходится с большей силой выталкивать кровь, и оно гипертрофируется. Перегрузка правого предсердия развивается постепенно тогда, когда причинное заболевание остается невыявленным и нелеченным.
Время у каждого пациента индивидуально, но итогом всегда становится истощение компенсаторных возможностей сердечной мышцы и наступление декомпенсированной сердечной недостаточности в хроническом течении.
Другие заболевания, ведущие к ГПП
Спровоцировать развитие перегрузки правого предсердия могут:
- Ремоделирование миокарда – это явление считается частью постинфарктного кардиосклероза, когда на месте некроза развивается рубец. Здоровые кардиомиоциты становятся объемнее – утолщаются, что внешне выглядит гипертрофированной мышцей. Это также компенсаторный механизм, и чаще всего он охватывает левый желудочек. Так возникает еще одно сочетание перегрузки правого предсердия и диастолической перегрузки левого желудочка.
- Постмиокардитический кардиосклероз – рубцовая ткань формируется теми же механизмами, но уже после воспалительных процессов в миокарде.
- Ишемическая болезнь сердца – здесь речь идет о закупорке венечной артерии тромбом или бляшкой атеросклероза. Это обязательно вызывает ишемию миокарда, и сократительная функция кардиомиоцитов нарушается. Тогда соседние с пораженными участки миокарда начинают компенсаторно утолщаться.
- Гипертрофическая кардиомиопатия – возникает из-за нарушений генов, при которых происходит равномерное утолщение миокарда всей сердечной мышцы. Она чаще характерна для детей и захватывает миокард правого предсердия, тогда регистрируется перегрузка правого предсердия у ребенка.
Из врожденных патологических состояний сердечной мышцы перегрузку сердца вызывает:
- Дефектная перегородка между предсердиями. При таком отклонении сердце подает кровь в правую и левую половину сердца под одинаковым давлением, в результате чего предсердие получает увеличенную нагрузку.
- Аномалия Эбштейна – редко встречающийся порок, при котором створки атриовентрикулярного клапана примыкают к правому желудочку, а не к предсердно-желудочному кольцу. Тогда правое предсердие сливается с частью правого желудочка и также гипертрофируется.
- Транспозиция магистральных сосудов – главные артерии ССС меняют свое анатомическое положение – главная артерия легких отделяется от левых отделов сердца, а аорта – от правых. В этих случаях ГПП возникает у ребенка до 1 года. Это является очень серьезным отклонением.
- Также возможна перегрузка правого предсердия у подростков, склонных к фанатичному занятию спортом. Регулярные физические нагрузки – частая причина ГПП.
Симптоматические проявления патологии
Сама по себе ГПП не имеет признаков. Могут беспокоить только симптомы, связанные с основной болезнью, которые дополняются венозным застоем.
Тогда можно сказать, что признаки перегрузки правого предсердия – одышка даже при незначительных нагрузках, боль за грудиной.
Может развиваться недостаточность кровообращения, легочное сердце. При легочном сердце:
- одышка в горизонтальном положении и при малейших нагрузках;
- кашель по ночам, иногда с примесью крови.
Недостаточность кровотока:
- тяжесть в правой стороне груди;
- отеки на ногах;
- асцит;
- расширение вен.
Также могут быть беспричинная утомляемость, аритмии, покалывание в сердце, цианоз. Если эти жалобы возникли только при инфекциях и впервые, можно рассчитывать на исчезновение их после излечения. Для контроля выполняют ЭКГ в динамике.
Диагностика
Каких-то конкретных признаков патологии не существует. Возможно лишь предположить наличие перегрузок, если человек страдает патологиями легких в хронической форме или имеет проблемы с клапанами.
Кроме пальпации, перкуссии и аускультации, используют ЭКГ, с помощью которого определяются некоторые признаки перегрузки правого предсердия на ЭКГ. Однако даже эти показатели могут присутствовать лишь временно и исчезать после нормализации процессов. В других же случаях подобная картина может свидетельствовать о начале процесса гипертрофии предсердия.
Ультразвук помогает определить повышение давления и объем крови, находящейся в различных отделах сердца. Подобный метод способен обнаружить нарушения во всех отделах сердца и сосудах.
Легочное сердце (P-pulmonale)
При нем изменения патологического характера происходят в малом круге кровообращения, и это является главной причиной перегрузки правого предсердия.
На ЭКГ это отражено измененным зубцом Р (предсердный зубец). Он становится высоким и заостренным в виде пика вместо сглаженной верхушки в норме.
Функциональная перегрузка правого предсердия на ЭКГ также может давать измененный Р – это отмечается, например, при гиперактивности щитовидной железы, тахикардии и пр. Отклонение оси сердца вправо не всегда возникает только при ГПП, оно может быть и в норме у высоких астеников. Поэтому для дифференциации применяют и другие исследования.
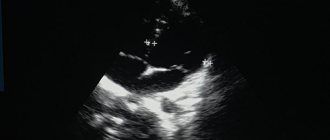
Если выявлены признаки перегрузки правого предсердия на ЭКГ, пациенту рекомендуют эхокардиографию. Она считается безопасной для любой категории пациентов и ее можно многократно повторять в динамике. Современные аппараты могут дать ответы о толщине стенок сердца, объеме камер и пр.
Совместно с ЭхоКГ врач может назначить и допплерографию, тогда можно получить информацию о гемодинамике и кровотоке.
При расхождении мнений назначают КТ или рентгенографию. Рентгенологическое исследование показывает нарушения правого предсердия и желудочка. Их контуры сливаются с контурами сосудов. Кроме того, рентген покажет состояние и других структур грудной клетки, что очень ценно при легочной патологии как первопричине ГПП.
Последствия ГПП
При хронических заболеваниях легочной системы действующие альвеолы замещаются фиброзной тканью, при этом площадь газообмена становится меньше. Нарушается и микроциркуляция, что ведет к повышению давления в малом круге крови. Предсердиям приходится активно сокращаться, что в конечном счете вызывает их гипертрофию.
Таким образом, осложнениями и последствиями ГПП становятся:
- расширение камер сердца;
- нарушение кровообращения сначала в малом, а затем и в большом круге;
- формирование легочного сердца;
- венозный застой и недостаточность сердечного клапана.
При отсутствии лечения могут развиваться сбои пульса и приступы сердечной недостаточности, что может привести и к летальному исходу.
Лечение
Нормализовать размеры предсердия и улучшить работу сердечной мышцы возможно только при условии лечения основного заболевания – причины патологии. Такое лечение всегда комплексное, монотерапия не имеет смысла.
При наличии легочной патологии это бронхорасширяющие (таблетки и ингаляторы), антибактериальная терапия при бактериальной этиологии нарушений, противовоспалительные препараты.
При бронхоэктазах применяют хирургическое лечение.
При пороках сердца лучшим выходом становится проведение корректирующих операций. После инфарктов и миокардитов необходимо предупреждение ремоделирования с помощью антигипоксантных и кардиопротекторных препаратов.
Показаны антигипоксанты: “Актовегин”, “Милдронат”, “Мексидол” и “Предуктал”. Кардиопротекторы: АПФ или антагонисты рецепторов к ангиотензину II (АРА II). Они могут реально замедлить наступление хронической сердечной недостаточности. Чаще других назначают “Эналаприл”, “Квадроприл”, “Периндоприл” и др.
Обязательны нитронги, бета-блокаторы (“Метопролол”, “Бисопролол”, “Небивалол” и др.), ингибиторы АПФ, антиагреганты, препятствующие появлению тромбов, статины, приводящие в норму количество холестерина.
Также в лечении применяют гликозиды (по показаниям) и антиаритмики, средства, улучшающие обменные процессы в мышце сердца. Судя по отзывам, хорошие результаты получены при назначении рибоксина.
Предотвращение рецидивов
Если медикаментозная терапия – прерогатива врача, большая ответственность возлагается и на самого пациента. Без его участия усилия медиков не будут давать результата.
Человек обязательно должен пересмотреть свой образ жизни: отказаться от курения и спиртного, наладить правильное питание, исключить гиподинамию, придерживаться режима дня, проявлять умеренную физическую активность, нормализовать массу тела.
Если патологии сердечно-сосудистой и легочной системы переходят в хронический разряд, излечиться от них полностью нельзя.
Улучшить состояние можно только предотвращением обострений этих патологий. Тогда нагрузка на сердечную систему уменьшается.
Гпп и беременность
Во время беременности в организме происходят колоссальные изменения не только в плане гормонального баланса, но и в функционировании внутренних органов.
Сложная ситуация возникает при диагностировании перегрузки правого предсердия при беременности, считающейся в данной ситуации экстрагенитальным заболеванием.
Диагноз нужно не только установить, но и определить способность женщины к вынашиванию плода и родам.
Лучшим вариантом является, конечно, диагностика патологий сердца еще до зачатия, но такое бывает не всегда. Чаще всего беременные с патологиями сердца госпитализируются в период гестации трижды, делается это для контроля состояния в динамике.
При первом помещении в больницу исследуется порок, определяется активность процесса и оценивается работа кровообращения с учетом вопроса о возможном прерывании беременности.
Повторная госпитализация нужна потому, что физиологическое напряжение организма для поддержания работы мышцы сердца у женщины достигает пика. Третья госпитализация помогает врачам выбрать способ родоразрешения.
Профилактические мероприятия
Профилактика гипертрофии правого предсердия начинается с пересмотра жизненного уклада, который подразумевает правильное сбалансированное питание и рациональный режим труда и отдыха.
Если вы не профессиональный спортсмен и вам не обязательны олимпийские медали, не проявляйте упертого фанатизма в занятиях спортом. Это изнуряет организм и истощает сердце. Давление в системе кровообращения повышается, и гипертрофия не заставит себя долго ждать.
Вполне достаточно ежедневных прогулок по часу в день, плавания, езды на велосипеде.
Другая проблема – в исключении стрессов. Они также очень негативно сказываются на работе сердца и всего организма в целом. В решении задачи могут помочь йога, медитация, релаксация.
Источник: https://FB.ru/article/397136/peregruzka-pravogo-predserdiya-priznaki-prichinyi-metodyi-lecheniya-otzyivyi
Симптоматические проявления патологии
Сама по себе ГПП не имеет признаков. Могут беспокоить только симптомы, связанные с основной болезнью, которые дополняются венозным застоем.
Тогда можно сказать, что признаки перегрузки правого предсердия – одышка даже при незначительных нагрузках, боль за грудиной.
Может развиваться недостаточность кровообращения, легочное сердце. При легочном сердце:
- одышка в горизонтальном положении и при малейших нагрузках;
- кашель по ночам, иногда с примесью крови.
Недостаточность кровотока:
- тяжесть в правой стороне груди;
- отеки на ногах;
- асцит;
- расширение вен.
Также могут быть беспричинная утомляемость, аритмии, покалывание в сердце, цианоз. Если эти жалобы возникли только при инфекциях и впервые, можно рассчитывать на исчезновение их после излечения. Для контроля выполняют ЭКГ в динамике.
Опасно ли состояние, если выявлена нагрузка на правое предсердие на ЭКГ
Если происходит переполнение правого предсердия (ПП) кровью или перегрузка давлением, то в дальнейшем возникает гипертрофия миокарда. Признаки такого состояния – одышка, головокружение, обморочное состояние, нарушение ритма сокращений. Для лечения требуется воздействие на заболевание, которое вызвало перенапряжение сердечной мышцы (болезни легких, клапанные пороки сердца).
Причины повышенной нагрузки на правое предсердие миокарда
Для того чтобы увеличилась нагрузка на сердечную мышцу ПП при выбросе крови в желудочек, в нем должно повыситься давление из-за препятствия (стеноз трехстворчатого клапана) или увеличиться объем крови.
Такая ситуация возникает при обратном забросе (клапанная недостаточность), высоком давлении в правом желудочке (пороки сердца).
Заболевания, приводящие к перегрузке, а в дальнейшем и гипертрофии ПП, могут отличаться во взрослом и детском возрасте.
У взрослых
Наиболее распространенные патологии, сопровождающиеся большой нагрузкой на правое предсердие:
- хронический бронхит (обструктивный);
- бронхиальная астма;Бронхиальная астма
- эмфизема легочной ткани;
- уплотнение легких (пневмосклероз);
- множественные кисты;
- бронхоэктатическая болезнь;
- туберкулезная инфекция;
- саркоидоз;
- пневмония;
- профессиональные болезни легких;
- травмы и деформации грудной клетки, операции;
- ожирение;
- легочная гипертензия (первичная и вторичная формы);
- аутоиммунные заболевания;
- тромбоз, эмболия и атеросклероз легочных сосудов;
- опухоли в грудной клетке.
Все эти процессы нарушают выброс крови из правого желудочка в легкие, что приводит к перенапряжению его и последующей гипертрофии, а ПП поражается вторично.
Также к причинам патологических изменений относится ревматизм, эндокардит с вовлечением трехстворчатого клапана.
Избыточная нагрузка на ПП бывает при трикуспидальном стенозе, недостаточности и комбинированном приобретенном пороке этого клапана.
Рекомендуем прочитать статью о гипертрофии миокарда. Из нее вы узнаете о механизме развития и видах гипертрофии миокарда, а также о диагностике и лечении заболевания.
А здесь подробнее о гипертрофии левого предсердия.
У ребенка
На первое место среди факторов перегрузки ПП выходят пороки сердца, при которых возникают нарушения кровообращения по малому кругу:
Перегрузка правого предсердия
Присоединение гипертрофии правых частей сердца встречается при декомпенсации недостаточности кровообращения по левожелудочковому типу. Это связано с нарастанием застойных явлений в легких, которые со временем затрудняют работу правого предсердия.
Признаки и симптомы нагрузки
Если перенапряжение ПП возникло на фоне острых воспалительных процессов или обострения бронхиальной астмы, бронхита, то характерные симптомы отсутствуют, или перегрузка проявляется чрезмерным усилением одышки при физической активности. Если фоновыми заболеваниями являются пороки сердца, то признаками бывают:
- нарастающая слабость и утомляемость;
- учащенное сердцебиение;
- боль и тяжесть в области печени;
- нарушение пищеварения;
- цианотичный или желтушный оттенок кожи;
- отеки на ногах;
- скопление жидкости в брюшной полости;
- пульсация вен шеи.
Опасно ли это
Повышенная нагрузка на правое предсердие не имеет негативных последствий, если удается ликвидировать ее причину – провести медикаментозное или хирургическое лечение основного заболевания. При не оперированных пороках сердца достаточно рано развивается сердечная недостаточность и застойные процессы во внутренних органах, многие из которых имеют необратимые последствия.
На поздних стадиях скапливается жидкость в брюшной полости (асцит), грудной клетке (гидроторакс), околосердечной сумке (гидроперикард), возникает цирроз печени, тяжелые нарушения ритма.
Показания на ЭКГ нагрузки на правое предсердие
Кратковременные проявления перегрузки ПП можно выявить при регистрации ЭКГ в момент приступа астмы, тромбоэмболии, обширного воспаления легких:
- пульмональный (легочной) зубец Р;
- возрастание первой (правопредсердной части) Р;
- высокие и заостренные Р в 2 и 3, aVF отведениях.
Эти симптомы исчезают после нормализации состояния пациента, или их выраженность существенно уменьшается. При гипертрофии зубцы Р высокоамплитудные, заостренные, имеют нормальную продолжительность.
Изменения ЭКГ при нарастании легочной гипертензии и хроническом перенапряжении ПП обычно сочетаются с симптомами гипертрофии правого желудочка. При обнаружении перегрузки показано проведение рентгенографии органов грудной клетки, УЗИ сердца с допплерографией, КТ и МРТ для поиска причины отклонений.
Диагностика
Каких-то конкретных признаков патологии не существует. Возможно лишь предположить наличие перегрузок, если человек страдает патологиями легких в хронической форме или имеет проблемы с клапанами.
Кроме пальпации, перкуссии и аускультации, используют ЭКГ, с помощью которого определяются некоторые признаки перегрузки правого предсердия на ЭКГ. Однако даже эти показатели могут присутствовать лишь временно и исчезать после нормализации процессов. В других же случаях подобная картина может свидетельствовать о начале процесса гипертрофии предсердия.
Ультразвук помогает определить повышение давления и объем крови, находящейся в различных отделах сердца. Подобный метод способен обнаружить нарушения во всех отделах сердца и сосудах.
Легочное сердце (P-pulmonale)
При нем изменения патологического характера происходят в малом круге кровообращения, и это является главной причиной перегрузки правого предсердия.
На ЭКГ это отражено измененным зубцом Р (предсердный зубец). Он становится высоким и заостренным в виде пика вместо сглаженной верхушки в норме.
Функциональная перегрузка правого предсердия на ЭКГ также может давать измененный Р — это отмечается, например, при гиперактивности щитовидной железы, тахикардии и пр. Отклонение оси сердца вправо не всегда возникает только при ГПП, оно может быть и в норме у высоких астеников. Поэтому для дифференциации применяют и другие исследования.
Если выявлены признаки перегрузки правого предсердия на ЭКГ, пациенту рекомендуют эхокардиографию. Она считается безопасной для любой категории пациентов и ее можно многократно повторять в динамике. Современные аппараты могут дать ответы о толщине стенок сердца, объеме камер и пр.
Совместно с ЭхоКГ врач может назначить и допплерографию, тогда можно получить информацию о гемодинамике и кровотоке.
При расхождении мнений назначают КТ или рентгенографию. Рентгенологическое исследование показывает нарушения правого предсердия и желудочка. Их контуры сливаются с контурами сосудов. Кроме того, рентген покажет состояние и других структур грудной клетки, что очень ценно при легочной патологии как первопричине ГПП.
Последствия ГПП
При хронических заболеваниях легочной системы действующие альвеолы замещаются фиброзной тканью, при этом площадь газообмена становится меньше. Нарушается и микроциркуляция, что ведет к повышению давления в малом круге крови. Предсердиям приходится активно сокращаться, что в конечном счете вызывает их гипертрофию.
Таким образом, осложнениями и последствиями ГПП становятся:
- расширение камер сердца;
- нарушение кровообращения сначала в малом, а затем и в большом круге;
- формирование легочного сердца;
- венозный застой и недостаточность сердечного клапана.
При отсутствии лечения могут развиваться сбои пульса и приступы сердечной недостаточности, что может привести и к летальному исходу.
Лечение
Нормализовать размеры предсердия и улучшить работу сердечной мышцы возможно только при условии лечения основного заболевания – причины патологии. Такое лечение всегда комплексное, монотерапия не имеет смысла.
При наличии легочной патологии это бронхорасширяющие (таблетки и ингаляторы), антибактериальная терапия при бактериальной этиологии нарушений, противовоспалительные препараты.
При бронхоэктазах применяют хирургическое лечение.
При пороках сердца лучшим выходом становится проведение корректирующих операций. После инфарктов и миокардитов необходимо предупреждение ремоделирования с помощью антигипоксантных и кардиопротекторных препаратов.
Показаны антигипоксанты: «Актовегин», «Милдронат», «Мексидол» и «Предуктал». Кардиопротекторы: АПФ или антагонисты рецепторов к ангиотензину II (АРА II). Они могут реально замедлить наступление хронической сердечной недостаточности. Чаще других назначают «Эналаприл», «Квадроприл», «Периндоприл» и др.
Обязательны нитронги, бета-блокаторы («Метопролол», «Бисопролол», «Небивалол» и др.), ингибиторы АПФ, антиагреганты, препятствующие появлению тромбов, статины, приводящие в норму количество холестерина.
Также в лечении применяют гликозиды (по показаниям) и антиаритмики, средства, улучшающие обменные процессы в мышце сердца. Судя по отзывам, хорошие результаты получены при назначении рибоксина.
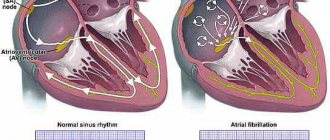
Трепетание предсердий — симптомы и лечение
Медикаментозное лечение
Медикаментозная терапия предполагает приём препаратов, восстанавливающих синусовый ритм.
Основными антиаритмическими препаратами являются:
- амиодарон (кордарон);
- соталол (сотагексал);
- пропафенон (ритмонорм);
- верапамил;
- сердечные гликозиды.
Комбинация этих антиаритмических препаратов увеличивает эффективность лечения.
Амиодарон и соталол — антиаритмические препараты III класса.
Амиодарон наиболее эффективен в качестве профилактики развития мерцательной аритмии, а также аритмии после перенесённого инфаркта. Он доказанно повышает выживаемость пациентов с тяжёлой недостаточностью кровообращения. Может улучшить сократительную способность миокарда [5]. Противопоказан при гипо- и гипертиреозе.
Соталол, как средство профилактики мерцательной аритмии, менее эффективен, чем амиодарон. Наиболее безопасной дозой этого антиаритмического препарата при трепетании предсердий считается 120 мг дважды в день. Но при угрожающих жизни нарушениях сердечного ритма доза соталола может достигать 640 мг в сутки. К наиболее частым побочным эффектам препарата относят симптомы расстройства пищеварительного тракта: боли в животе и диарею [5]. Противопоказан при ХОБЛ и тяжёлой бронхиальной астме.
Пропафенон — антиаритмический препарат Ic класса. Профилактическое действие у него слабее, чем у амиодарона и соталола. Длительный приём этого препарата увеличивает риск повторных приступов аритмии. Он может привести к таким побочным эффектам, как одышка, головокружение, рвота, изменение вкуса, запоры, головные боли, боли в животе, затуманивание зрения, атаксия и диарея [5].
Верапамил — антиаритмический препарат IV класса. Его эффективность ниже, чем у амиодарона и соталола, а для профилактики приступов трепетания требуются достаточно высокие дозы. К побочным эффектам относят снижение сердечного ритма до 50 сокращений в минуту, гипотонию и прогрессирование сердечной недостаточности.
Среди сердечных гликозидов чаще используется дигоксин. Обычно этот препарат назначают при сочетании трепетания предсердий с недостаточностью кровообращения.
Антиаритмический эффект гликозидов развивается не сразу: примерно через две недели от начала лечения. При длительном приёме повышается риск передозировки. К другим причинам, повышающим риск передозировки, относят низкий уровень калия, магния, кислорода и высокий уровень магния в крови, почечную и печёночную недостаточность, пожилой возраст, тяжёлое общее состояние организма и приём мочегонных препаратов.
При необходимости приёма диуретиков следует отдавать предпочтение калий-сберегающим мочегонным средствам, например верошпирону. Одновременно с приёмом мочегонных препаратов нужно контролировать ритм сердца [5].
Учитывая, что чаще трепетания предсердий возникают на фоне низкого уровня калия в крови, к стандартной медикаментозной терапии добавляют препараты калия:
- 4 % раствор калия хлорида;
- аспаркам;
- панангин.
Помимо прочего, всем пациентам с трепетанием и фибрилляцией предсердий показан приём антикоагулянтов, препятствующих образованию тромбов [5][13].
Электроимпульсная терапия
При появлении симптомов сердечной недостаточности предпочтение отдаётся электроимпульсной терапии — ЭИТ. Её проводят с помощью специального прибора — дефибриллятора. Один из его электродов фиксируют немного кнаружи от верхушки сердца, другой — справа от грудины. При трепетании предсердий и стабильном состоянии пациента начинают с разряда в 25 Дж.
После процедуры больной должен соблюдать постельный режим в течение дня. Ему назначают антиаритмическую и антитромботическую терапию. Функция предсердий восстанавливается через несколько дней после купирования приступа трепетания.
При отсутствии осложнений пациента выписывают из стационара через 6-7 дней после ЭИТ [5]. В редких случаях возможны осложнения: системная эмболия, желудочковая тахикардия, острая левожелудочковая недостаточность, фибрилляция желудочков, повреждение миокарда, экстрасистолия, гипертония, синусовая тахикардия и брадикардия.
При сочетании трепетания предсердий с синдромом слабости синусового узла выполняется постоянная электрокардиостимуляция. Такое воздействие на ритм предсердий значительно снижает риск развития приступов трепетания.
Абляция
При типичном трепетании предсердий предпочтение отдаётся абляции — разрушению патологических электрических очагов.
Абляцию, которая проводится с помощью высокочастотных токов, называют радиочастотной. Разрушение патологических очагов с помощью низких температур, до −70 °C, называют криоабляциией.
При радиочастотной абляции через общую бедренную или подключичную вену в предсердие вводят катетер. С помощью электрических сигналов, которые подаются через катетер, врач находит аритмогенную зону и начинает воздействовать на неё через электрод. После этого врач повторно проверяет электрическую активность всех камер сердца, чтобы убедиться в эффективности процедуры, и заканчивает операцию. Эффективность такого метода — 95 % [14].
Также возможны открытые операции на сердце, направленные на изоляцию предсердия. Однако они сложны в исполнении и не проводятся на пациентах с тяжёлой сердечной недостаточностью.
Предотвращение рецидивов
Если медикаментозная терапия – прерогатива врача, большая ответственность возлагается и на самого пациента. Без его участия усилия медиков не будут давать результата. Человек обязательно должен пересмотреть свой образ жизни: отказаться от курения и спиртного, наладить правильное питание, исключить гиподинамию, придерживаться режима дня, проявлять умеренную физическую активность, нормализовать массу тела. Если патологии сердечно-сосудистой и легочной системы переходят в хронический разряд, излечиться от них полностью нельзя.
Улучшить состояние можно только предотвращением обострений этих патологий. Тогда нагрузка на сердечную систему уменьшается.
Применение Эликвис® (апиксабана) при неклапанной фибрилляции предсердий
На сегодняшний день единственным зарегистрированным на территории России препаратом с МНН апиксабан является Эликвис®. Это лекарственное средство — прямой селективный ингибитор Xa фактора свертывания крови, за счет чего он прерывает коагуляционный каскад и препятствует образованию тромбов.
Превосходство апиксабана над варфарином было показано в двойном слепом рандомизированном международном клиническом исследовании ARISTOTLE, результаты которого были опубликованы в 2011 году7. Были проанализированы данные 18201 пациента с фибрилляцией предсердий и риском инсульта, разделенных на группы пациентов, принимающих варфарин под контролем МНО или апиксабан.
Результаты исследования показали, что применение апиксабана по сравнению с варфарином снижало риск инсульта на 21%, риск большого кровотечения— на 31%, а общую смертность — на 11%.
Таким образом, на сегодняшний день Эликвис® — единственный прямой пероральный антикоагулянт, показавший превосходство над варфарином у пациентов с НФП по трем основным клиническим показателям по результатам КИ.
Помимо этого, преимуществом апиксабана является благоприятный профиль безопасности. Препарат отличается низкой почечной экскрецией (выведение почками 27%), что позволяет его использование при нарушениях функции почек легкой и умеренной степени8.
Также Эликвис® в полной терапевтической дозе (5 мг дважды в день) подходит большинству пациентов с НФП и не увеличивает риск желудочно-кишечных кровотечений7.
Схема терапии препаратом на амбулаторном этапе выглядит очень просто и удобна для запоминания пациентом: по одной таблетке 5 мг дважды в день независимо от приемов пищи. (2,5 мг 2 раза в день при наличии сочетания двух или более из следующих характеристик: возраст 80 лет и старше, масса тела 60 кг и менее или концентрация креатинина в плазме крови ≥1,5 мг/дл (133 мкмоль/л); или при клиренсе креатинина 15–29 мл/мин).
ГПП и беременность
Во время беременности в организме происходят колоссальные изменения не только в плане гормонального баланса, но и в функционировании внутренних органов. Сложная ситуация возникает при диагностировании перегрузки правого предсердия при беременности, считающейся в данной ситуации экстрагенитальным заболеванием. Диагноз нужно не только установить, но и определить способность женщины к вынашиванию плода и родам.
Лучшим вариантом является, конечно, диагностика патологий сердца еще до зачатия, но такое бывает не всегда. Чаще всего беременные с патологиями сердца госпитализируются в период гестации трижды, делается это для контроля состояния в динамике.
При первом помещении в больницу исследуется порок, определяется активность процесса и оценивается работа кровообращения с учетом вопроса о возможном прерывании беременности.
Повторная госпитализация нужна потому, что физиологическое напряжение организма для поддержания работы мышцы сердца у женщины достигает пика. Третья госпитализация помогает врачам выбрать способ родоразрешения.
Профилактические мероприятия
Профилактика гипертрофии правого предсердия начинается с пересмотра жизненного уклада, который подразумевает правильное сбалансированное питание и рациональный режим труда и отдыха. Если вы не профессиональный спортсмен и вам не обязательны олимпийские медали, не проявляйте упертого фанатизма в занятиях спортом. Это изнуряет организм и истощает сердце. Давление в системе кровообращения повышается, и гипертрофия не заставит себя долго ждать. Вполне достаточно ежедневных прогулок по часу в день, плавания, езды на велосипеде.
Другая проблема – в исключении стрессов. Они также очень негативно сказываются на работе сердца и всего организма в целом. В решении задачи могут помочь йога, медитация, релаксация.