Сегодня атеросклеротический кардиосклероз по праву считается одним из наиболее распространенных заболеваний, развивающихся у людей, достигших пожилого и старческого возраста. Кроме того, патология также относится к наиболее опасным ввиду высокой вероятности возникновения различных осложнений, способных привести не только к ухудшению качества жизни пациента, но также к риску летального исхода.
Как известно, предупредить любую болезнь гораздо проще, чем лечить, поэтому «врага нужно знать в лицо». Для профилактики атеросклеротического кардиосклероза и возможности распознать ранние стадии патологии следует подробно знать о механизме ее возникновения, предрасполагающих факторах, клинических проявлениях и прочих аспектах протекания болезни.
Симптомы и признаки
Выраженность клинических проявлений напрямую зависит от степени разрастания соединительной ткани в миокарде и процента поврежденных кардиомиоцитов. В результате уменьшения количества функционирующих клеток нарушается способность сердечной мышцы к перекачиванию крови, что приводит к ее застаиванию в большом или малом круге кровообращения. Если поражены левые отделы сердца, возникает полнокровие в легких, что вызывает одышку (затруднение дыхания), усиливающуюся при физической нагрузке.
Особенно характерна нехватка воздуха в ночное время, что обусловлено горизонтальным положением тела. Пациент вынужден занимать позу «ортопноэ» (сидя на кровати, широко опираясь на нее руками).
При поражении правых отделов сердца происходит застой крови в большом круге кровообращения. Возникают похолодание и ощущение зябкости в руках и ногах, тяжесть и ноющие боли в правом подреберье, отеки преимущественно до нижней трети голеней.
Из-за нарушений ритма сердца появляются приступы головокружения, дурноты, потемнения в глазах. При более выраженных аритмиях человек может терять сознание.
Причины возникновения кардиосклероза
Большая Медицинская Энциклопедия связывает возникновение патологии с развитием других заболеваний. Миокардит, миокардиодистрофия, ИБС, инфаркт миокарда – в счет идет все, что приводит к некрозу мышечной ткани. Основных же причин заболевания в издании упоминается три:
- Воспалительные процессы, поражающие сердечную мышцу и негативно сказывающиеся на ее подвижности.
- Неестественное увеличение объема сердца.
- Сужение прилегающих к нему сосудов и развитие гипоксии.
Современная же медицина к причинам кардиосклероза относит:
- Наследственность.
- Вредные привычки (алкоголизм, курение, употребление наркотиков и т.п).
- Стрессы и отсутствие полноценного отдыха.
- Недостаточные или повышенные физические нагрузки.
- систематическое переедание избыточное потребление острых, жирных блюд.
Причины
Миокардит, а, следовательно, и данный тип кардиосклероза развивается вследствие следующих причин.
- Вирусы Коксаки, ECHO, вирусы простого герпеса, гриппа, Эпштейн-Барра, цитомегаловирусы.
- Бактерии: стафилококки, стрептококки, энтерококки, микобактерии туберкулеза, реже — хламидии, микоплазмы, риккетсии, боррелии, дифтероиды.
- Паразиты и грибки: токсоплазмы, трихинеллы, эхинококки, кандиды, аспергиллы.
- Прием лекарственных препаратов. Воспаление в сердечной мышце может быть вызвано как прямым токсическим действием медикаментов, так и опосредованной аллергической реакцией. К таким лекарствам относятся антибиотики, противотуберкулезные препараты, антидепрессанты и противоопухолевые иммуносупрессанты (цитостатики).
- Аутоиммунные патологии: острая ревматическая лихорадка, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит (болезнь Бехтерева).
Механизм развития патологии
Патогенез (механизм развития) кардиосклероза следующий: после разрешения острых воспалительных процессов в миокарде из разрушенных клеток высвобождаются так называемые факторы роста фибробластов. Они стимулируют выработку основного белка соединительной ткани — коллагена.
Его большие количества образуют волокна, постепенно замещающие нормально функционирующие участки сердечной мышцы. В результате этого ухудшается насосная работа миокарда, а также возникают разные нарушения ритма.
Однако такой сценарий имеет место далеко не всегда. У большинства людей после миокардита наступает полное выздоровление без весомых остаточных явлений. Почему у одних пациентов развивается кардиосклероз, а у других нет, до сих пор остается загадкой. Это может зависеть от объема клеточных повреждений, состояния иммунной системы и многих других факторов.
Симптоматика
Как уже упоминалось выше, кардиосклероз – это разрастание в миокарде соединительной ткани, происходящее, как правило, после отмирания мышечных волокон или параллельно данному процессу. Клинические проявления кардиосклероза напрямую зависят от вида патологии, которых в медицинской практике насчитывается четыре.
Миокардитический кардиосклероз. Формирование патологического процесса зарождается на участке произошедшего в миокарде воспаления. Причиной становятся пролиферативные и экссудативные очаги в строме сердечной мышцы, или деструктивные изменения миоцитов (мышечных клеток). Для данной разновидности кардиосклероза предпосылками бывают аллергические и инфекционные болезни в анамнезе, присутствие хронических инфекционных очагов.
Миокардитический кардиосклероз чаще всего склонен развиваться у людей более молодого возраста. На электрокардиограмме (ЭКГ) такое заболевание проявляется диффузными изменениями в целом либо с большим поражением правого желудочка. При этом ухудшение проводимости и сбои ритма отмечаются чаще, нежели проявления хронической сердечной недостаточности (ХНС).
Увеличение размеров сердца происходит равномерно или же с уклоном вправо. АД находится в пределах нормы, лишь иногда наблюдается снижение показателя. Симптомы хронической недостаточности кровообращения (НК) обычно проявляются по правожелудочковому типу. Отклонения биохимических параметров крови в большинстве случаев отсутствуют. Тоны сердца ослаблены, над верхушкой органа нередко слышен патологический III тон.
Диффузные изменения при кардиосклерозе
Атеросклеротический кардиосклероз. Заболевание, как правило, развивается достаточно медленно и имеет диффузный характер. Возникает при отсутствии в миокарде очаговых некротических изменений. Развитие патологии обусловлено нарушениями метаболизма и гипоксией, вследствие которых происходит медленно прогрессирующая дистрофия, атрофия и отмирание отдельных мышечных волокон.
С гибелью клеток-рецепторов миокард утрачивает чувствительность к кислороду, что в результате приводит к ИБС. При этом клиническая симптоматика продолжительное время может оставаться слабовыраженной. При дальнейшем образовании соединительной ткани в миокарде функциональные требования к остальным интактным (здоровым) миоцитам соответственно возрастают.
Развивается компенсаторная гипертрофия, а после – дилатация (увеличение объема камер) сердца. В основном происходит увеличение левого желудочка, а позднее присоединяется симптоматика сердечной недостаточности (СН) – сердцебиение, одышка, отечность ног, водянка полостей и иногда отек легких.
В ходе прогрессирования заболевания появляются дисфункции синусового узла, к примеру, брадикардия. Формирование рубцовых процессов у основания клапанов, в сухожильных нитях и папиллярных мышцах в определенном ряде случаев способны стать причиной развития стеноза аорты или митрального клапана, либо СН различной степени тяжести.
При аускультации диагностируется ослабление тонов сердца, особенно I-го на верхушке, зачастую на аорте определяется систолический шум вплоть до крайне грубого, характерного для склероза (стеноза) клапана аорты. На верхушке также может выслушиваться систолический шум, что является результатом относительной недостаточности функционирования митрального клапана. НК чаще всего развивается в подобных ситуациях по левожелудочковому типу.
При атеросклеротическом кардиосклерозе АД имеет показатели выше нормы, биохимические параметры также претерпевают изменения, выражающиеся в гиперхолестеринемии и росте бета-липропротеидов. Для данной разновидности очень характерны нарушения проводимости и ритма – зачастую это мерцательная аритмия (фибрилляция предсердий), экстрасистолия, а также блокады различных участков проводящей системы разной степени тяжести.
Постинфарктный кардиосклероз. Патология носит очаговый характер и развивается на фоне замещения отмершего участка сердечной мышцы молодой соединительной тканью. Клиническая картина аналогична симптоматике атеросклеротического кардиосклероза. Первичный кардиосклероз. Крайне редко встречающаяся разновидность заболевания. К ней относится кардиосклероз, формирующийся при определенных типах коллагенозов, врожденном фибробластозе и т.д.
Справка! Прогноз при кардиосклерозе строится на основе обширности поражения сердечной мышцы, присутствии и видах нарушения проводимости и ритма.
Изменения в миокарде при постинфарктном кардиосклерозе
Диагностика: как заподозрить и определить
Из личного практического опыта могу сказать, что главное — это знать, как развивалось заболевание. Тщательный опрос позволяет установить факт перенесенного миокардита. На него могут указывать появление болей в сердце, ощущение сердцебиения, одышка и постоянная слабость.
Также немаловажную роль играет общий осмотр (физикальное обследование) больного. У таких пациентов я обычно обращаю внимание на цвет губ (он может быть синюшным), разбухшие вены на шее, утолщение концевых фаланг пальцев рук (так называемый симптом барабанных палочек) и увеличенную печень.
Особое место занимает аускультация сердца и легких. У больного можно выслушать шумы, глухость тонов, нерегулярный ритм, влажные хрипы в нижних отделах легких. В тяжелых и запущенных случаях, когда имеется выраженная недостаточность кровообращения, появляется аускультативный феномен — «ритм галопа», характеризующийся возникновением третьего тона между двумя физиологическими.
После опроса и общего осмотра пациента я выставляю предварительный диагноз. Для его подтверждения или исключения нужно пройти дополнительное обследование, включающее следующее.
- Общий и биохимический анализ крови — они не дают достаточно данных для диагностики собственно кардиосклероза, но иногда выявляют отклонения, которые могли послужить причиной развития миокардита.
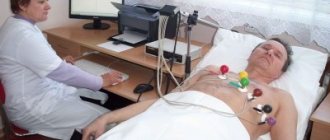
- Электрокардиография. На ЭКГ отмечаются неспецифические изменения: подъем сегмента ST и отрицательный зубец Т. Часто выявляют нарушения ритма и проводимости сердца в виде наджелудочковых и желудочковых экстрасистолий, мерцания и трепетания предсердий, атриовентрикулярных блокад и блокад ножек пучка Гиса.
- Рентгенография органов грудной клетки — может обнаружить увеличение границ сердца и признаки застоя в легких.
- Эхокардиография (УЗИ сердца, ЭХО-КГ) — позволяет увидеть утолщение стенок миокарда, дилатацию (расширение) предсердий и желудочков, зоны нарушения сократимости мышцы.
- Эндомиокардиальная биопсия — по современным рекомендациям, диагноз кардиосклероза устанавливается на гистологическом исследовании миокарда. Однако ввиду технической сложности я редко назначаю данную процедуру своим пациентам.
Лечение и его методы
Необходимость в госпитализации зависит от тяжести состояния больного. В большинстве случаев достаточно амбулаторного лечения. Применение противовирусных, антибактериальных, противогрибковых препаратов бессмысленно, так как на момент формирования кардиосклероза возбудитель уже покинул организм.
Первый этап лечения заключается в ограничении физических нагрузок. Профессиональные занятия спортом строго противопоказаны. Разрешены аэробные упражнения и лечебная физкультура. Своим пациентам я объясняю, что они должны соблюдать диету с низким содержанием соли, употребляя ее не более 2—3 грамм в сутки. Это нужно для предупреждения застоя жидкости в организме.
Основу лечения составляет медикаментозная терапия. Для замедления прогрессирования сердечной недостаточности я применяю лекарства следующих фармакологических групп — ингибиторы АПФ («Периндоприл», «Рамиприл»), бета-адреноблокаторы («Бисопролол», «Небивалол») и антагонисты минералокортикоидных рецепторов («Спиронолактон»). При выраженных застойных явлениях я назначаю мочегонные препараты — петлевые диуретики («Фуросемид», «Торасемид»).
Методы лечения аритмий определяются их типом, степенью тяжести и сопровождающейся симптоматикой. При мерцании и трепетании предсердий в полостях сердца образуются тромбы, которые могут мигрировать и закупорить сосуд какого-либо органа, например головного мозга, тем самым вызвав ишемический инсульт. Поэтому для предупреждения тромбообразования я использую антикоагулянты («Варфарин», «Дабигатран», «Апиксабан», «Ксарелто»).
Если аритмии сопровождаются такими симптомами, как головокружения и предобморочные состояния, стоит рассмотреть вариант приема лекарственных средств, нормализующих сердечный ри, «Пропафенон», «Соталол». При резистентности к медикаментозной терапии выполняется оперативное вмешательство — радиочастотная аблация. При тяжелых атриовентрикулярных блокадах показана установка электрокардиостимулятора.
Методы лечения
Для выбора максимально соответствующей тактики лечения атеросклеротического кардиосклероза пациенту назначается полный комплекс диагностических процедур. Эти мероприятия необходимы для определения степени поражения миокарда соединительнотканными рубцами, вида заболевания, количества очагов и выяснения причины, вызвавшей патологию. В перечень обследований чаще всего входит:
- ЭКГ в динамике;
- эхокардиограмма;
- МРТ;
- исследование коронарных сосудов (при подозрении на коронарокардиосклероз).
Единого подхода к терапии кардиосклероза нет. Разрабатываемый комплекс лечебных мероприятий направлен на устранение причин патологии – воспаления сердечной мышцы, атеросклероза при ИБС либо последствий инфаркта миокарда. Так, при постмиокардитической форме кардиосклероза упор будет сделан на терапию аллергической реакции либо инфекции, приведшей к возникновению заболевания.
При диффузной атеросклеротической форме потребуется снизить содержание холестерина в крови пациента, и назначить лечение, направленное на восстановление кровотока в коронарных артериях, а также провести коррекцию АД. Для этого применяются антикоагулянты и сосудорасширяющие препараты. Для уменьшения симптоматики сердечной недостаточности прописываются мочегонные средства, сердечные гликозиды, бета-блокаторы и т.д.
При выраженных нарушениях проходимости коронарных артерий в отдельных ситуациях может стать вопрос о проведении хирургического вмешательства, такого как аортокоронарное шунтирование или стентирование. В ходе терапии кардиосклероза в обязательном порядке корректируется рацион пациента, его образ жизни и физическая активность. Выработка здоровых привычек и следование основным правилам питания – это одно из важных аспектов выздоровления при атеросклеротическом кардиосклерозе.
Осложнения: от чего наступает смерть и в каких случаях
Неблагоприятные последствия наблюдаются при диффузных формах кардиосклероза. К ним относятся острая сердечная недостаточность, включающая отек легких и кардиогенный шок (резкое снижение насосной функции сердца).
При выраженных нарушениях ритма может наступить внезапная сердечная смерть вследствие фибрилляции желудочков и асистолии (полной остановки сердца). Данные состояния очень часто заканчиваются летально. Они возникают примерно в 5—10 % случаев постмиокардитического кардиосклероза.
Типология недуга
Сегодня предлагается два подхода к классификации кардиосклероза. Первый опирается на анамнез заболевания и предлагает подразделять его на атеросклеротический и миокардитический. В основу второго подхода положена локализация недуга, в зависимости от которой кардиосклероз может быть либо диффузным, либо очаговым. Остановимся на этих терминах подробнее:
- Атеросклеротическая форма заболевания получила свое название в честь патологии, которой вызвана – атеросклероза артерий.
- Миокардитический кардиосклероз – прямое следствие миокардита различных видов.
- Диффузную разновидность заболевания диагностируют, когда некроз затрагивает мышечную ткань относительно равномерно.
- При очаговом кардиосклерозе (он же – рубцовый) соединительная ткань замещает мышечную на отдельных участках сердца, различных по величине.
Последствия кардиосклероза
- Аневризмы и пороки сердца.
- Аритмия.
- Тромбоэмболия.
- Синдром хронической усталости.
- Хроническая сердечная недостаточность.
Клинический случай
Ко мне на прием пришел мужчина 49 лет с жалобами на слабость, повышенную утомляемость, затруднение дыхания, частые приступы головокружения. Вчера вечером потерял сознание, что и послужило причиной посещения врача. При опросе выяснилось, что полгода назад после простудного заболевания у пациента появились боли в грудной клетке, которым больной не придал особого значения. При аускультации было отмечено слабое, нерегулярное сердцебиение с частотой 42 удара в минуту. На ЭКГ обнаружена полная атриовентрикулярная блокада, частота сокращений желудочков — 35—47 в минуту.
Эхо-КГ показало утолщение стенок миокарда, зоны гипокинеза (сниженной сократимости) и малую фракцию выброса (45 %). Мною был заподозрен постмиокардический кардиосклероз. На врачебном консилиуме было принято решение о проведении эндомиокардиальной биопсии. На полученном гистологическом препарате были выявлены фиброз миокарда и дегенеративные изменения клеток.
Окончательный диагноз звучал так: «Миокардит неуточненный. Осложнения: ХСН II ФК по NYHA, полная АВ-блокада». Пациенту были назначены препараты для лечения сердечной недостаточности и выполнена имплантация постоянного электрокардиостимулятора. После операции больной чувствует себя удовлетворительно, головокружения и одышка больше не беспокоят.