Острые и хронические заболевания поджелудочной железы негативно сказываются на состоянии пищеварительной системы. Так, при хроническом панкреатите часто нарушается усвояемость определенных продуктов питания, усиливаются бродильные процессы в кишечнике, и возникает метеоризм.
В этом случае лечебная диета является немаловажным способом лечения. Для планирования диетического питания пациенты часто стараются найти информацию о том, какие продукты любит поджелудочная железа. Ориентируясь на состояние пациента, диетолог может посоветовать несколько основных вариантов питания.
Что такое панкреатит
Панкреатит в медицине относится к воспалительному процессу в поджелудочной железе, развитие которого вызвано:
- Галлунные патологии, желудок, дуоденик;
- Нездоровая диета;
- сахарный диабет;
- Тяжелое отравление;
- Травмы, операция в брюшной области.
Заболевание часто происходит во время беременности или на фоне лекарственной терапии эстрогена, глюкокортикостероиды, сульфонамиды, тетрациклины. Риск развития панкреатита присутствует в инфекционных заболеваниях (гепатит, ветряная оспа, свинья), наличие генетической предрасположенности к желудочно-кишечным расстройствам.
Болезнь развивается на фоне нарушенного оттока ферментов и пищеварительных соков в тонкой кишечнике. Их накопление приводит к сжиманию проводов поджелудочной железы, развитие воспаления и отека. Разрушительные процессы активируются в пациенте Orguard, и Gland начинает переваривать.
Прогрессирование заболевания связано со смертью ткани поджелудочной железы и сосудов и органов, примыкающих к поджелудочной железе. Это приводит к серьезному ухудшению состояния пациента и даже его смерти.
Как влияет на давление
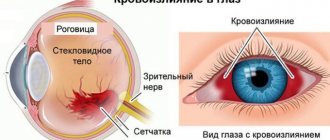
Вы можете создать впечатление, что нет строгих отношений между артериальным давлением и поджелудочной железой. На самом деле ситуация совершенно другая. Артериальное давление в панкреатите могут как расти и падать. Первый вариант возможен при атаке острого заболевания, в то время как второй вариант чаще появляется у пациентов с хронической формой патологии и внутреннего кровотечения (кровотечение).
При обострении и в острой стадии
Утяжение заболевания поджелудочной железы вызывает самые сильные чувства боли. Это состояние высвобождает стрессовые гормоны к кровоточению и увеличивает активность автономной нервной системы. У пациента кровеносные сосуды противоречаются, а общий кровоток нарушен.
Повышенное артериальное давление в резкой фазе панкреатита происходит на фоне психоэмоционального напряжения и расстройств метаболического процесса. Это приводит к расстройству механизмов, контролирующих артерии.
Утяжение панкреатита может привести к развитию прорыва избыточного давления и его типичных осложнений. Часто увеличение давления является краткосрочным и уступает к месту гипотензии.
При ремиссии и хроническом течении
Хроническое воспаление поджелудочной железы характеризуется гипертоническим давлением, в результате чего пациенты попеременно с гипертонией и гипотензией.
Факторы, способствующие частым колебаниям артериального давления:
- Неспособность поджелудочной железы для выполнения основных функций (это приводит к дефициту питательных веществ, недостаточно поглощения микро- и макроэлементов, необходимых для поддержания правильной работы кровеносных сосудов и миокарда, провоцирует отравление организмом).
- Отек пациента, приводящие к угнетению окружающих лимфатических узлов, кровеносных сосудов, нервных окончаний, активацию автономной системы и роста давления.
- Недостаточное производство инсулина поджелудочной железой, гормоном, необходимым для правильного использования глюкозы. В результате этого неисправности развитие диабета происходит.
У пациентов с панкреатитом часто развивается диабетическая нефропатия, в которой натрий не выводится из организма, останавливая жидкости. Это приводит к увеличению общего объема крови и увеличивается кровяное давление.
Какой прогноз пациента с гипертензией на фоне панкреатита?
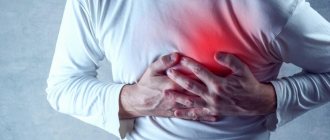
Прогноз пациента с сочетанием панкреатита и гипертонии неблагоприятный. При тяжелом остром течении болезни в первые дни возможен летальный исход из-за развития шока.
Хроническое воспаление поджелудочной железы с периодическими обострениями приводит к истощению организма, отклонениям в водно-солевом, электролитном балансе. Возможны появление анемии, гипопротеинемии, нарушения соотношения белковых фракций, ускоренного СОЭ. Эти факторы отрицательно влияют на работу сердечно-сосудистой системы и, на фоне гипертонии, могут вызывать массу осложнений, в том числе инсульты и инфаркты. Появление панкреатогенного диабета еще больше усугубляет течение болезни и ухудшает дальнейший прогноз.
Профилактикой осложнений панкреатической гипертонии являются:
- соблюдение диеты (исключение жирной, жареной, острой пищи, употреблять растительные продукты);
- отказ от употребления алкоголя и курения;
- нормализация массы тела;
- выполнение умеренных физических нагрузок;
- избегание стрессовых ситуаций;
- соблюдение рекомендаций доктора.
Симптомы повышенного давления при панкреатите
Если происходит высокое кровяное давление и панкреатит вместе, пациент будет выполнять следующие симптомы
- головокружение;
- Нарушение временного зрения;
- головные боли;
- Ушах;
- Пальпитации;
- онемение пальцев;
- «Гусиная кожа» на коже;
- нарушения сна;
- Чрезмерная нервная стимуляция.
Гипертензия поджелудочной железы может вызвать отек лица и конечностей, гипергидроз (повышенное потоотделение) и боли в сердце. Внезапное повышение артериального давления часто сопровождается сильной болью в эпигастрии, которая затем переходит в поясничную область.
Внезапное повышение артериального давления — симптом, сопровождающий болевой шок, свидетельствующий о развитии приступа острого панкреатита или проявлении панкреонекроза.
Панкреонекроз.
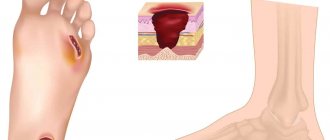
Панкреонекроз – это тяжелая форма панкреатита, в результате которой происходит изменение паренхимы поджелудочной железы, имеющие дегенеративно-деструктивный характер.
Панкреонекроз чаще встречается в молодом возрасте, наиболее подвержены ему женщины.
Причины панкреонекроза.
Среди причин панкреонекроза врачи – гастроэнтерологи чаще всего называют холелитиаз, холецистит, неправильное питание, осложнения после хирургического вмешательства или травм, злоупотребление алкоголем, никотином, наркотиками, инфекции, вирусы.
Симптомы панкреонекроза.
Симптомы панкреонекроза – это болевые ощущения в области живота.
Также свидетельствовать о панкреонекрозе может многократная рвота, приступы тошноты, постоянная сухость во рту, пигментация кожи, приступы одышки, даже в состоянии покоя; ощущение слабости, психическое беспокойство и напряжение.
Методы диагностики панкреонекроза.
Для диагностики панкреонекроза используются такие же исследования и анализы, как и при панкреатите.
Диагностирование
Согласно медицинской статистике, в 65% случаев артериальная гипертензия вызвана нарушением работы поджелудочной железы. Поэтому в случае периодического повышения артериального давления рекомендуется обязательное обследование на панкреатит.
Основными диагностическими мероприятиями будут:
- Сбор анамнеза.
- Наружный осмотр кожи, пальпация брюшной полости.
- Клинический и биохимический анализ крови.
- Анализ мочи и кала.
- Ультразвуковое исследование внутренних органов.
В случае возникновения осложнений пациенту назначают компьютерную томографию (КТ) или эндоскопическую ретроградную холангиопанкреатографию (ERCPG). Реже в случае поражения поджелудочной железы используются лапароскопия, рентгенография брюшной полости и фиброгастродуоденоскопия (ФГДС).
Методы лечения
Чтобы нормализовать давление, успешно лечат панкреатит и другие параллельные заболевания. При обострении патологии больной госпитализирован в стационар. Помимо фармакологического лечения пациенту показано голодание и покой. Хронический панкреатит требует соблюдения диеты, курса ферментных анальгетиков.
Медикаментозно
Из числа препаратов при остром панкреатите прогрессирует артериальная гипертензия:
- Спазмолитики (Папаверин, Но-шпа).
- Обезболивающие (Анальгин, Баралгин).
- Препараты против обезвоживания (Регидрон, Альвоген).
Пациенту назначают дезинтоксикационную терапию, введение физраствора и коллоидных растворов. Общее лечение помогает устранить спазм сосудов, снять отек поджелудочной железы и прилегающих тканей, снизить активность вегетативной нервной системы. Больным острым панкреатитом гипотензивные таблетки не назначают. Это помогает избежать риска внезапного падения артериального давления и развития коллапса.
При хронической форме панкреатита, сопровождающейся повышением артериального давления, пациенту требуется постоянная гипотензивная поддерживающая терапия. Становится важным введение ингибиторов АПФ, бета-адреноблокаторов и диуретиков.
Для нормализации работы поджелудочной железы желательно принимать Панкреатин, Фестал. Для подавления секреторных функций помогает курс с Contrical. Пациенту по-прежнему необходимо соблюдать правила диеты.
Пациентам, которые одновременно страдают панкреатитом, гипертонией и сахарным диабетом, необходимо дополнительно принимать препараты, снижающие уровень сахара в крови, стимулирующие выработку инсулина, гормональные препараты, статины.
Хирургическое лечение
Отделение хирургического вмешательства специалисты решают в тех случаях, когда традиционное лечение панкреатита не приносит облегчения пациенту. В таких случаях показано орошение, орошение брюшной полости и дренирование. В редких случаях хирурги выполняют некрэктомию, то есть удаление пораженной ткани из больного органа. При наличии соответствующих показаний резекция желчного пузыря проводится в стадии ремиссии.
Народная медицина
Перед применением народных средств при панкреатите, осложненном гипертонией, необходимо получить согласие лечащего врача. Если специалист сочтет необходимым, пациент может дополнить базисную терапию:
- свежий картофельный сок;
- семена расторопши;
- настой укропа;
- раствор мумие;
- настойка прополиса на молоке.
Альтернативная медицина предлагает значительное количество травяных комбинаций, которые помогают избежать прогрессирования патологии — жетон + ромашка + полынь (в соотношении 4: 3: 2), сельдерей + рыльца кукурузы + оплодотворение + плоды аниса + триколор (1: 1). соотношение). Из таких травяных смесей готовят водные настои, которые рекомендуется принимать несколько раз в день.
Боль и поджелудочная железа
Стенограмма лекции
XXV Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 20:42
00:00
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
— Следующее сообщение сделает профессор Шифрин Олег Самуилович: «Боль и поджелудочная железа».
Олег Самуилович Шифрин, доктор медицинских наук:
— Глубокоуважаемые коллеги! Свое выступление я начну с небольшого клинического примера. В нашу клинику (под руководством академика Владимира Трофимовича Ивашкина) обратился пациент 55-ти лет с жалобами на эпигастральные боли с иррадиацией в спину, левое подреберье, возникающие через 40-50 минут после приема пищи, а также и в ночное время. Боли достаточно интенсивные, резко снижающие качество жизни больного.
Из истории заболевания. Считает себя больным в течение трех лет, когда после еды стали возникать подобные болевые ощущения. Вначале менее интенсивные, но затем все более усиливающиеся. Из анамнеза обращало внимание, что в течение длительного времени мужчина интенсивно курил, потребляя до полутора, двух пачек сигарет в день.
Больному уже на догоспитальном этапе был поставлен диагноз хронического панкреатита. Назначались различные ферментные препараты, содержащие желчные кислоты, в сочетании с блокаторами протонной помпы. Эффекта не было. Пациента продолжали беспокоить интенсивные боли, в том числе и ночные. Добавление спазмолитиков также радикально ситуацию не улучшило.
В нашей клинике пациенту был подтвержден диагноз болевой формы хронического панкреатита. В качестве антиангинального средства назначены таблетки панкреатина, не содержащие желчные кислоты, в виде мезима 10000. На этом фоне наступило почти радикальное улучшение. Болевая симптоматика практически исчезла.
Абдоминальная боль – это важнейший кардинальный симптом начальных этапов развития хронического панкреатита. На данном слайде приведена работа конца прошлого века, в которой на основании оценки значительного количества наблюдений установлено, что абдоминальная боль беспокоит почти 90% больных хроническим панкреатитом в начальных стадиях. В то же время остальные симптомы хронического панкреатита (диарея, симптомы панкреагенного сахарного диабета, желтуха) гораздо реже беспокоят пациентов.
02:52
Но боль боли рознь. Боль при хроническом панкреатите имеет разное происхождение. Оценивать ее мы должны по-разному. С чем может быть связана абдоминальная боль при хроническом панкреатите? Прежде всего, с собственно воспалением тканей поджелудочной железы. Воспалительный экссудат сдавливает нервные окончания, закономерно вызывая боль.
Если в процессе воспаления преобладает альтерация, то биологически активные вещества повреждают гиалиновые мембраны нервных волокон и воздействуют на нервные сплетения. Абдоминальная боль в этих случаях будет даже более интенсивной.
Я привел примеры этиологии так называемой боли типа А. Боли, связанной непосредственно с воспалением тканей поджелудочной железы. Но при панкреатитах часто встречается и другая боль. Принципиально другая боль по своему характеру! Боль, связанная уже с собственно осложнением воспаления в тканях поджелудочной железы.
Эта боль может быть связана с повышением давления в протоках поджелудочной железы в связи с обтурацией их кальцинатами или со сдавлением фибротически измененной ткани поджелудочной железы.
При повышении давления в протоках поджелудочной железы происходит слущивание черепицеобразного эпителия, выстилающего их. Агрессивный панкреатический сок воздействует на нервные сплетения, содержащиеся в их стенке.
Другая причина подобного типа боли – это псевдокисты, своеобразные раны в теле поджелудочной железы, где агрессивный панкреатический сок так же воздействует на обнаженные нервные окончания.
Нередкая причина подобной боли (боли типа В): сдавление общего желчного протока увеличенной головкой поджелудочной железы или стенозирование двенадцатиперстной кишки за счет той же причины.
Кратко суммируя основные причины панкреатической боли, можно свести к следующим факторам. Повышение внутрипротокового давления и растяжение капсулы поджелудочной железы. Сдавление протоков поджелудочной железы за счет фибротически измененной ткани органа. Ишемизация тканей поджелудочной железы. Деструкция протокового эпителия.
05:31
Боль может быть связана так же и с теми изменениями, которые происходят при хроническом панкреатите в других органах. Это, прежде всего, гастродуоденальные язвы, возникающие за счет уменьшения ощелачивающей роли раствора бикарбонатов, которые вырабатывает поджелудочная железа в условиях болезни.
Возможны тромбозы селезеночной вены при развитии острого панкреатита. Наконец, при тяжелых формах острого панкреатита может возникать и плеврит, который также в отдельных случаях дает выраженную абдоминальную боль.
Боль может возникать также вследствие снижения экзокринной функции поджелудочной железы. Уменьшение выработки ферментов, уменьшение выработки раствора бикарбонатов поджелудочной железой приводит к излишней ацидификации начальных отделов двенадцатиперстной кишки, нарушению моторики и закономерному развитию такого симптома как метеоризм.
Причем пациенту иногда очень трудно различить, что его беспокоит: метеоризм или боль. Эти симптомы субъективно могут перекрещиваться между собой.
В конце прошлого века были проведены классические контролированные исследования по сравнению влияния ферментных препаратов различного типа на уровень абдоминальной боли при хроническом панкреатите. В это исследование вошли тысячи пациентов. Установлено, что традиционные таблетированные препараты панкреатина достоверно уменьшали давление в панкреатических протоках поджелудочной железы и снижали уровень абдоминальной боли.
В то же время микрогранулированные препараты панкреатина достоверно не снижали повышенный уровень давления в протоках поджелудочной железы и не уменьшали выраженность абдоминальной боли у пациентов.
Почему же это происходит? Частицы панкреатина, покрытые энтеросолюбильной оболочкой, содержащиеся в микрогранулированном препарате, попадая в верхние отдел двенадцатиперстной кишки и желудка, не могут вовремя расщепиться вследствие того, что функция выработки бикарбонатов поджелудочной железой страдает в первую очередь при экзокринной недостаточности.
Вследствие этого происходит ацидификация верхних отделов двенадцатиперстной кишки. Микрогранулы панкреатина начинают расщепляться в более глубоких отделах двенадцатиперстной кишки, где рилизинг-система уже не работает.
08:44
В то же время таблетки панкреатина, в которых частицы действующего вещества не защищены энтеросолюбильной оболочкой, начинают распадаться, начинают свою биологическую функцию уже в верхних отделах двенадцатиперстной кишки, где работает рилизинг-система.
Соответственно, по закону, по механизму обратной отрицательной связи уменьшается выработка панкреатических ферментов поджелудочной железой. Снижается давление в этом органе, в его протоках и в паренхиме. Уменьшается уровень боли.
Рассмотрим алгоритм лечения болевой формы хронического панкреатита, предложенный Американской гастроэнтерологической ассоциацией в конце прошлого века.
На первом этапе мы должны подтвердить диагноз. Боль в верхних отделах брюшной полости вызывает далеко не только панкреатит. Это может быть и язвенная болезнь, рак поджелудочной железы, многие другие заболевания, поэтому нельзя болевые ощущения, от которых страдает пациент, сводить только к хроническому панкреатиту.
Диагноз требует подтверждения (это сложный диагноз). Проведением современных ультразвуковых методов исследования, компьютерной томографии, магнитно-резонансной томографии, современных лабораторных методов мы можем и должны подтвердить данный диагноз.
В отдельных редких случаях возможно использование ЭРХПГ, но, направляя пациента на это исследование, следует помнить, что почти в 10% случаев оно отягощается развитием острого панкреатита, поэтому должно выполняться только по строгим показаниям.
Хорошо – подтвердили диагноз панкреатита. Пациенту в любом случае назначается диета с низким содержанием жиров. Пациент должен исключить алкоголь, подчеркиваю, при любой форме хронического панкреатита! Как при алкогольном, так и не при алкогольном. Пациент должен исключить курение. Это важнейший панкреатогенный фактор, значение которого, к несчастью, пока не в достаточной мере оценивается ни пациентами, ни даже врачами.
Для того чтобы лечащий врач мог должным образом оценивать состояние больного, пациенту рекомендуется ежедневное ведение дневника мониторинга своего самочувствия, в котором он оценивает уровень абдоминальной боли. При сохранении болевых ощущений пациент может и должен применять антиангинальные препараты. Например, такие как тримебутин и парацетамол.
11:35
Эти мероприятия неэффективны? Тогда пациенту назначается длительный курс таблетированных препаратов, содержащих панкреатин, причем в высоких дозах. Эти препараты можно комбинировать с ингибиторами желудочной секреции: прежде всего, с блокаторами протонной помпы. Н2-блокаторы здесь гораздо менее эффективны.
Не помогаем мы больному? У него остаются абдоминальные боли? Тогда пациенту следует предложить выбор между выжидательной тактикой и проведением оперативного лечения. Но при этом должно объяснить больному положительные возможности хирургического лечения и возможные осложнения хирургического лечения.
При наличии дилатации протоков пациент посылается на дренирующие операции. Если протоки не расширены, то проводится хирургическая денервация поджелудочной железы или даже резекция части данного органа.
Итак, основные лечебные направления при ведении пациентов с болевой формой хронического панкреатита. На первом этапе это диета, полное прекращение употребления алкоголя (я добавлю – курения). Назначение анальгетиков. Таблетированные ферментные препараты в высоких дозах. Во-первых, с целью создания функционального покоя органа и в качестве заместительной терапии.
Лечение спастических расстройств, которые закономерно возникают при хроническом панкреатите со стороны гладкомышечных органов, со стороны желчных путей, со стороны различных отделов кишечника. Целесообразно назначение тримебутина – препарата, обладающего как спазмолитическим, так и анальгетическим действием.
Нельзя забывать о проведении медикаментозной денервации поджелудочной железы. Здесь нам могут помочь хорошо всем известные циклические антидепрессанты.
Наконец, при неэффективности всех этих мероприятий пациент направляется на консультацию к эндоскописту и хирургу для решения дальнейшей тактики ведения.
13:55
В нашей клинике проведено неконтролированное сравнение влияния на боль традиционных таблеток панкреатина в виде мезима 10000 и микрогранулированного препарата, также содержащего 10000 единиц липазы. Период наблюдения – 4 недели. Группы пациентов были примерно однотипные. Они состояли из больных хроническим панкреатитом алкогольной, билиарной этиологии и смешанной этиологии.
Мы убедились в том, что таблетированный препарат панкреатина в большей степени уменьшает выраженность абдоминальной боли, нежели микрогранулированный препарат. Причем влияние на уровень метеоризма оказалось примерно одинаковым.
Важно отметить, что таблетированный препарат панкреатина реже вызывал запоры, нежели микрогранулированный препарат. Хочу подчеркнуть, что мы рассматривали пациентов с относительно сохраненной внешней секреторной функцией поджелудочной железы. У них не было грубых нарушений со стороны внешней секреторной функции в виде тяжелой диареи, мальабсорбции и так далее.
Назначение адекватных таблетированных ферментов поджелудочной железы позволяет во многом отказаться от применения антисекреторных препаратов. На данной таблице показано, что почти половине пациентов, которым мы назначали мезим 10000, удалось отказаться от применения блокаторов протонной помпы.
Отдельную группу составляют больные хроническим панкреатитом с выраженным атеросклерозом мезентериальных сосудов. На данном слайде приведен пример пожилого пациента (72-х лет) с выраженным кальцинозом мезентериальных сосудов.
15:59
Ведение этих пациентов имеет некоторые особенности. Поскольку у подобных пациентов достоверно более часто диагностируются гастродуоденальные эрозивные поражения, в качестве антиангинальных препаратов им не следует назначать НПВС, о чем говорилось в предыдущей лекции.
Этим пациентам лучше назначать такие антиангинальные препараты, как парацетамол или тримебутин. Они в гораздо меньшей степени представляют угрозу в плане развития гастродуоденальных кровотечений.
Очень важный аспект – это курение. Курение по своей значимости, очевидно, немногим уступает алкоголю в плане своего отрицательного панкреатогенного влияния. Обратите внимание: все наши старания, все наши усилия по лечению абдоминальной боли у больных курильщиков, страдающих панкреатитом, оказывались, как правило, малоэффективными.
Для того чтобы мы могли им помочь, им нужно было или бросить курить, или значительно уменьшить количество потребляемых сигарет. По крайней мере, меньше 10 в день – чтобы индекс курильщика был у них низким.
Обратите внимание на данную таблицу. Опрос проводился среди пациентов, страдающих хроническим панкреатитом, москвичей, как правило, имеющих высшее образование.
О том, что табакокурение негативно влияет на легкие, знают все. О том, что табакокурение обладает кардиотоксическим влиянием, знает большинство. О том, что курение негативно воздействует на желудок, на потенцию у мужчин, знает примерно половина. Но только 10%, только трое из тридцати больных, страдающих хроническим панкреатитом, социально активных людей, имеющих высшее образование, знали, что курение отрицательно влияет на поджелудочную железу.
Это, конечно, убийственные цифры, говорящие о низкой эффективности нашей пропаганды среди больных.
Итак, еще раз подчеркнем возможные причины неэффективности антиангинальной терапии у пациентов с хроническим панкреатитом. Это, прежде всего, неадекватные дозы препарата, когда врач знает, что мы должны назначать лекарство по одной таблетке три раза в день. Это совершенно неправильно!
Мы должны исходить из того, что клиническая картина в каждом конкретном случае индивидуальна. Пациенту нужно назначать такое количество лекарственного средства, которое ему нужно, чтобы устранить симптомы заболевания, устранить дальнейшее развитие заболевания.
Несоблюдение больным схемы лечения. Мы встречались со случаями, когда, например, пациенты принимали ферментные препараты при панкреатите через полчаса после еды. Они объясняли это тем, что они не хотят повредить желудку. Врач не объяснил на догоспитальном этапе, когда следует принимать препарат. Это казалось бы смешным, если бы не было грустным.
Неверный выбор схемы лечения. Как я уже приводил в клиническом примере, ангинальную боль при хроническом панкреатите пытаются лечить ферментными препаратами, содержащими желчные кислоты.
Неверный диагноз. Естественно, никакой лекарственный препарат (ни ферментативный, ни секреторный) не поможет при раке поджелудочной железы. В данном случае пациенту может помочь только вовремя поставленный диагноз.
Наконец, лечащему врачу следует помнить, что для оценки эффективности выбранной тактики лечения нужен достаточный срок. Как правило, не менее 2-4 недель. Только так мы сможем помочь больному хроническим панкреатитом, страдающему абдоминальной болью.
Большое спасибо.
20:42
Профилактические меры
Чтобы избежать повышения артериального давления при панкреатите рекомендуется:
- Соблюдение диетического режима питания (исключение из меню калорийных, острых и соленых блюд).
- Регулярно занимайтесь доступными видами спорта и дыхательной гимнастикой.
- Пребывание на свежем воздухе каждый день (не менее 1 часа в день).
Для пациентов с симптомами патологии не менее важно отказаться от курения, выспаться.Избегайте стрессов, минимизируйте употребление алкоголя, крепких тонизирующих напитков — кофе и черного чая.