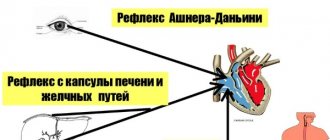
Причины возникновения желудочковой экстрасистолии
Внезапное сокращение желудочков связано с возникновением очага возбуждения в волокнах Пуркинье или на дистальных участках после разветвления ножек пучка Гитеса. Причины, вызывающие развитие заболевания, можно разделить на два блока:
- Кардиальные – причины, связанные с заболеваниями сердца:
- ишемия;
инфаркт миокарда;
- кардиомиопатия;
- кардиосклероз;
- пороки сердца.
- Экстракардиальные или внесердечные – функциональные факторы:
- передозировка лекарственными препаратами;
инфекционные заболевания;
- употребление тонизирующих и энергетических напитков;
- физические нагрузки;
- стресс, повышенное эмоциональное напряжение;
- злоупотребление вредными привычками.
Общие сведения
Факторы, вызвавшие развитие заболевания, могут быть физиологического и патологического генеза. Повышение тонуса симпато-адреналовой системы приводит к учащению появления экстрасистол. К физиологическим факторам, влияющим на этот тонус, относят употребление кофе, чая, алкоголя, стрессы и никотиновую зависимость. Существует ряд заболеваний, приводящих к формированию экстрасистолии:
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- недостаточность сердца;
- перикардит;
- гипертоническая болезнь;
- остеохондроз шейного отдела позвоночника;
- пролабирование створок митрального клапана;
- нейро-циркуляторная дистония.
Существует определенная связь между возрастом больного, временем суток и частотой возникновения экстрасистол. Так, чаще желудочкового типа присутствуют у лиц старше 45 лет. Зависимость от суточных биоритмов проявляется в регистрации внеочередных сокращений сердца больше в утренние часы.
Желудочковая экстрасистолия угрожает жизни больного. Ее формирование увеличивает риск внезапной остановки сердца или фибрилляции желудочков.
Симптомы
Желудочковая экстрасистолия может протекать бессимптомно, либо иметь ярко выраженную клиническую картину:
- перебои в работе сердца – сначала учащенное сердцебиение, потом замирание;
- головокружение;
- слабость;
- неприятные, болезненные ощущения в сердце;
- пульсация шейных вен;
- быстрая утомляемость;
- сниженная работоспособность;
- нехватка воздуха;
- отдышка.
Если вы заметили у себя схожие симптомы или чувствуете недомогание, незамедлительно обратитесь к специалисту.
Современный подход к диагностике и лечению желудочковой экстрасистолии
Этиология ЖЭ многофакторная, идиопатическая (не связана с какой либо органической патологией), ЖЭ на фоне органических, диспластических, склеротических, рубцовых изменений, дилатации, гипертрофии, миокарда желудочков. Пациенты с ЖЭ жалуются на перебои в работе сердца, иногда связанную с этим общую слабость головокружение и даже обмороки (синкопы). В сочетании со сниженной фракцией выброса сердца и перенесенным инфарктом миокарда, ЖЭ является предиктором внезапной смерти пациентов.
Основным методом диагностики ЖЭ является электрокардиография (ЭКГ), которая позволяет не только установить диагноз, но и с достаточно большой долей вероятности, определить локализацию эктопии, а при суточной её записи – абсолютное количество экстрасистол. Существует ряд классификаций ЖЭ, наиболее употребляемая из них, классификация B.Lown и M.Wolf (1971), по которой желудочковая экстрасистолия делится на пять градаций: 0 – отсутствие ЖЭ, 1 – редкая монотопная до 30 в час, 2 – частая монотопная более 30 в час, 3 – полиморфная ЖЭ, 4 – А спаренные ЖЭ, Б – залповые ЖЭ, пробежки желудочковой тахикардии (3 и более комплексов), 5 – ранние ЖЭ R на Т. Однако, позднее по данным некоторых исследований было установлено, что ранние экстрасистолы не несут такой большой прогностической нагрузки, и была принята исправленная классификация (B.Lown и M.Wolf (1971), в модификации M.Ryan и сотр. (1975)): отсутствие ЖЭ за 24 часа мониторного наблюдения — 0; не более 30 ЖЭ за любой час мониторирования — I; более 30 эктопических желудочковых комплексов за любой час мониторирования — II; полиморфные ЖЭ — III; мономорфные парные ЖЭ — IV-А; полиморфные парные ЖЭ — IV-Б; желудочковая тахикардия (ЖТ)- три или более подряд ЖЭ с частотой более 100 в 1 мин) – V. 3-5 функциональные классы авторами отнесены к экстрасистолии высоких градаций. Пациенты с редкой бессимптомной ЖЭ не нуждаются в антиаритмической терапии (ААТ). Частая монотопная ЖЭ (4, 5 градаций) без органической природы (идиопатическая) подлежит ААТ, при этом чаще всего используются препараты I класса по классификации Vaughan Williams E.M. 1984 (Этацизин, Пропафенон), при неэффективности III класса (d-Соталол, Амиодарон). При отсутствии эффекта от адекватной медикаментозной терапии и количестве экстрасистол 10 тысяч в сутки и более, либо при возврате ЖЭ после отмены антиаритмиков, показано оперативное лечение, катетерная радиочастотная деструкция экстрасистолического очага (рис. 1 — 3), эффективность которой составляет более 90%. ЖЭ, связанная с электролитными нарушениями (гипокалиемия), требует коррекции этих нарушений.
ЖЭ, чаще всего политопная, на фоне органических изменений в миокарде желудочков, стенозирующего атеросклероза венечных артерий, при наличии постинфарктных рубцов, хронической аневризмы сердца, выраженной гипертрофии или дилятации миокарда, требует, кроме рутинной эхокардиографии, исследования степени и характера поражения коронарного русла (коронарография), с целью определения показаний к реваскуляризации миокарда (ангиопластика и стентирование, аортокоронарное шунтирование (АКШ)), к выполнению пластических операций (аневримэктомия). Этим пациентам противопоказано назначение антиаритмических препаратов I класса, т. к. по данных многоцентровых исследований (CAST-I и CAST-II) они значительно повышают риск внезапной смерти, из-за возникновения жизнеугрожающих нарушений ритма сердца. Таким больным назначается ААТ с использованием β-адреноблокаторов (снижение смертности на 35%, Cannon D.S., Prystowsky E.N., 1999) и препаратов III класса (Амиодарон, снижение смертности более чем на 30%, исследования CAMIAT, EMIAT; или d-Соталол) с ЭКГ контролем длительности интервала QT, удлинение которого более 500 мс может привести к развитию веретенообразной желудочковой тахикардии (ЖТ) “torsades de pointes”, способную трансформироваться в фибрилляцию желудочков (ФЖ). При этом должный интервал QT определяется по формуле Базета: QTд = k х √RR, где индекс “k” у женщин равен 0.40, а у мужчин 0.37. Кроме того, пациентам, перенёсшим инфаркт миокарда, спустя 4 недели, либо через 3 месяца после АКШ, с низкой (менее 35%) фракцией выброса левого желудочка показана имплантация кардиовертера-дефибриллятора для профилактики фатальных нарушений ритма (ЖТ, ФЖ).
Таким образом, желудочковая экстрасистолия – весьма серьёзная проблема, больные, страдающие ей, нуждаются в тщательном обследовании, постоянном наблюдении, адекватной антиаритмической терапии и коррекции патологии, лежащей в основе возникновения эктопии. Все эти пациенты должны быть консультированы врачом-аритмологом.
В настоящее время в Клинической больнице №1 Управления делами Президента РФ, г. Москва, на базе отделения рентгенхиругических методов диагностики и лечении успешно работает аритмологическая служба, в арсенале которой имеется самое современное оборудование и расходные материалы лучших мировых фирм-производителей. В отделении выполняется весь спектр высокотехнологических исследований и операций при любых нарушениях ритма.
Мезенцев П. В., к.м.н. Закарян Н. В.
Диагностика желудочковой экстрасистолии
Диагностика ЖЭС включает в себя лабораторные и инструментальные исследования. Вначале врач опрашивает пациента, проводит осмотр, измеряет артериальное давление по результатам дает направление на ЭКГ и холтеровское мониторирование. Также при диагностировании заболевания используют:
- ЭХО;
- МРТ;
- ЭФИ;
- ангиографию;
- нагрузочные тесты.
Своевременное диагностирование ЖЭС позволит вовремя обнаружить недуг, купировать его и избежать осложнений.
Профилактика
Обнаружение на ЭКГ желудочковой экстрасистолии не всегда означает серьезные проблемы, в легкой форме заболевание не требует особого лечения. Достаточно придерживаться рекомендаций врача, проходить осмотр у кардиолога, исключить из употребления алкоголь, энергетические или тонизирующие напитки, отказаться от курения. Регулировать режим дня, высыпаться, гулять на свежем воздухе, заниматься лечебной гимнастикой, избегать чрезмерных физических нагрузок и стрессовых ситуаций.
В случае, когда ЖЭС сопровождается заболеванием сердца, необходимо пройти обследование у кардиолога. В кардиологическом центре ФНКЦ ФМБА разработано несколько программ исследования сердца. Ознакомиться с ними можно по ссылке. Ни в коем случае не отменяйте назначенные препараты самостоятельно, не сбивайте режим приема лекарств и не лечитесь с помощью народной медицины.
Причины развития
Нарушение работы и заболевания сердца – основные причины, по которым развивается ЖЭС. Также желудочковую аритмию может спровоцировать тяжелая физическая работа, хронические стрессы и прочие негативные воздействия на организм.
Со стороны кардиологических патологий:
| Сердечная недостаточность | Негативные изменения в мышечной ткани сердечной мышцы, приводящие к нарушению притока и оттока крови. Это чревато недостаточным кровоснабжением органов и тканей, что впоследствии вызывает кислородное голодание, ацидоз и прочие изменения метаболизма. |
| Ишемическая болезнь сердца (ИБС) | Это поражение сердечной мышцы вследствие нарушения коронарного кровообращения. ИБС может протекать по острому (инфаркт миокарда) и хроническому типу (с периодическими приступами стенокардии). |
| Кардиомиопатия | Первичное поражение миокарда, приводящее к сердечной недостаточности, атипичным ударам и увеличению сердца. |
| Порок сердца | Дефект в структуре сердца и/или крупных отходящих сосудов. Порок сердца может быть врожденного и приобретенного характера. |
| Миокардит | Воспалительный процесс в сердечной мышце, нарушающий проводимость импульса, возбудимость и сократимость миокарда. |
Прием некоторых лекарственных средств (неверно подобранная дозировка, самолечение) также может повлиять на работу сердца:
- Желудочковая экстрасистолия
| Диуретики | Лекарственные препараты этой группы повышают скорость выработки и выделения мочи. Это может спровоцировать чрезмерное выведение «сердечного» элемента – калия, который участвует в формировании импульса. |
| Сердечные гликозиды | Средства широко применяются в кардиологии (приводят к снижению частоты сердцебиения и повышению силы сокращения миокарда), но в некоторых случаях они вызывают побочный эффект в виде аритмии, тахикардии, мерцания предсердий и фибрилляции желудочков. |
| Средства, применяющиеся при блокадах сердца (М-холиноблокаторы, симпатомиметики) | Побочное действие препаратов проявляется в виде возбуждения ЦНС, повышения артериального давления, что напрямую воздействует на сердечную ритмичность. |
Также на развитие ЖЭС могут повлиять другие патологии, не связанные с нарушением работы сердечно-сосудистой системы:
- Сахарный диабет 2 типа. Одним серьезных из осложнений заболевания, связанного с нарушением углеводного баланса является диабетическая автономная нейропатия, поражающая нервные волокна. В дальнейшем это приводит к изменению работы сердца, что «автоматически» вызывает аритмию.
- Гиперфункция щитовидной железы (средняя и тяжелая степень тиреотоксикоза). В медицине существует такое понятие, как «тиреотоксическое сердце», характеризующееся как комплекс сердечных нарушений – гиперфункция, кардиосклероз, сердечная недостаточность, экстрасистолия.
- При заболеваниях надпочечников происходит повышенная выработка альдостерона, который в свою очередь приводит к гипертензии и нарушению обмена веществ, что взаимосвязано с работой миокарда.
Желудочковая экстрасистолия не органического характера (когда нет сопутствующих сердечных заболеваний), вызвавшаяся провоцирующим фактором, зачастую носит функциональную форму. Если убрать негативный аспект, то во многих случаях ритм приходит в норму.
Функциональные факторы желудочковой экстрасистолии:
- Нарушение электролитного баланса (снижение или превышение калия, кальция и натрия в крови). Основными причинами развития состояния является изменение мочеиспускания (быстрая выработка или наоборот, задержка мочи), нарушение питания, посттравматические и послеоперационные состояния, поражение печени, хирургическое вмешательство на тонкий кишечник.
- Злоупотребление токсическими веществами (курение, алкогольная и наркотическая зависимость). Это приводит к тахикардии, изменению вещественного обмена и нарушению питания миокарда.
- Расстройства вегетативной нервной системы вследствие соматотрофного изменения (неврозы, психозы, панические атаки) и поражения подкорковых структур (возникает при травмах головного мозга и патологий центральной нервной системы). Это напрямую влияет на работу сердца, также провоцирует скачки артериального давления.
Желудочковые экстрасистолии нарушают весь сердечный ритм. Патологические импульсы со временем оказывают отрицательное воздействие на миокард и организм в целом.
Как лечить желудочковую экстрасистолия
При лечении желудочковой экстрасистолии применяется классическая медикаментозная терапия или хирургическое вмешательство. Схему лечения всегда определяет врач кардиолог.
В нашем центре ФНКЦ ФМБА существует терапевтическое отделение, в котором пациент может пройти все необходимые исследования сердца и тесты под контролем специалистов.
В хирургическом отделении работают врачи с многолетним стажем, которые проводят операции на сердце любой сложности. В случае с желудочковой экстрасистолией может быть предложена радиочастотная катетерная аблация – точечное воздействие электрода на участки с нарушенной проводимостью.
![Рис. 1. Исследование ACCOMPLISH: влияние комбинации иАПФ* амлодипин и иАПФ гидрохлоротиазид на риск событий первичной конечной точки (ССС) [14]](https://expert35.ru/wp-content/uploads/ris-1-issledovanie-accomplish-vliyanie-kombinacii-iapf-amlodipin-i-iapf-330x140.jpg)