Ускоренное сердцебиение: что это такое
Если сердце человека совершает слишком высокое число ударов за минуту, медицинские работники говорят о таком заболевании, как тахикардия. Что это такое? Это превышение оптимального количества (90 раз в мин.) сокращений мышцы сердца.
Одним видом подобного заболевания сердца человека является синусовая тахикардия. Это ситуация, когда ЧСС (частота сердечных сокращений) увеличивается на фоне умеренного сердечного ритма.
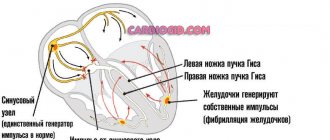
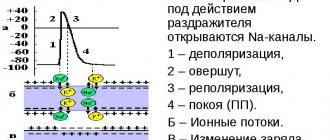
Что происходит с сердечно-сосудистой системой, пораженной таким заболеванием, и опасно ли это? В здоровом организме электроимпульс берет свое начало в синусовом узле и продолжается в основном порядке, в результате чего происходит регулярное сокращение желудочков и предсердий.
Электроимпульс при проблемах с сердцем также начинается в синусовом узле. Однако, более частое сердцебиение провоцируется увеличением частоты электроимпульсов, которые исходят из синусового узла.
Синусовая тахикардия мкб 10 говорит о неблагополучной работе сердечно-сосудистой системы и требует адекватных мер. Ведь своевременное лечение синусовой тахикардии позволяет человеку сохранить свое здоровье на долгие годы.
Очень часто ее диагностируют у людей, которые страдают болезнями сердца, у детей и у женщин в положении. Также подобные проблемы возникают и при болях во время стенокардии, острого инфаркта миокарда и других болезнях сердечной мышцы.
Что надо делать и чего нельзя при тахикардии
Состояние больного зависит не только от пригоршней принятых пилюль, но от его действий, ведь участковый терапевт не может ежеминутно сидеть у изголовья такого больного, чтобы оказывать ему помощь.
Пациенты должны твердо усвоить, что надо делать и что нельзя при тахикардии.
Чего нельзя при тахикардии:
- употреблять напитки, содержащие кофеин и другие стимуляторы, а также спиртное;
- курить (запрещена даже одна сигарета в полгода);
- налегать на соленую пищу (лучше исключить полностью);
- надрываться в спортзале, выполняя программу «интенсив»;
- заниматься самолечением (например, при наджелудочковой тахикардии принимать препараты от узловой тахикардии);
Что надо делать:
- выработать привычку и измерять пульс, не лениться составлять ежедневные кривые (они пригодятся для анализа врача);
- налегать на свежие фрукты и ягоды (особенно бруснику, малину, калину);
- выполнять легкие физические упражнения, но регулярно;
- есть в меру – набитый желудок толкает вверх диафрагму, которая в свою очередь давит на сердце, мешая его работе – это ответ на вопрос, может ли быть тахикардия после еды;
- отрегулировать режим работы, отдыха, сна, питания, секса.
Такие простенькие действия смогут предупредить тяжелые формы тахикардии. Более детальные ответы на свои вопросы (например, что такое желудочковая тахикардия сердца и чем она чревата, когда назначают антиаритмики и так далее) вы можете получить, открыв наш сайт https://www.dobrobut.com/.
Как появляется
Данное заболевание может диагностироваться у совершенно здоровых людей разных возрастных категорий. Однако чаще оно встречается у женщин и мужчин старших возрастных групп, имеющих проблемы с сердцем. Нередко может быть обнаружена синусовая тахикардия у ребенка малого возраста.
Что вызывает увеличение количества сокращений сердца, и каковы причины заболевания подобного характера? В здоровом организме автоматизм синусового узла повышается во время психоэмоциональной или физической перегрузки, а также при чрезмерном употреблении кофе и других кофеинсодержащих продуктов. Таким образом, организм обеспечивает оптимальное кровоснабжение всех органов в те моменты, когда он выполняет напряженную работу.
Иными словами, это вполне адекватная реакция здорового организма на активную работу симпатической нервной системы. Также синусовая тахикардия код мкб может наблюдаться и у человека с вполне здоровым сердцем, но если он заражен какой-либо инфекцией, страдает от анемии или имеет проблемы с щитовидной железой. К тому же стоит отметить, что подобные проблемы могут быть вызваны такими средствами, как:
- эуфиллин;
- глюкокортикоидные гормоны и т.п.
Причины появления и основные виды
Факторы, состояния или заболевания, которые могут вызвать СТ:
- физическая нагрузка или эмоциональное переживание;
- невротическое состояние — тревожность, страх, депрессия;
- болезни сердца — сердечная недостаточность, пороки, миокардит и т. д.;
- курение, употребление алкоголя, кофе, энергетических напитков;
- лекарственные препараты — снижающие давление, сосудосуживающие капли в нос, ингаляторы от бронхиальной астмы;
- заболевания эндокринной системы — повышенная функция щитовидной железы (гипертиреоз); опухоль надпочечников, вырабатывающая адреналин (феохромоцитома); недостаток гормона, удерживающего воду в организме (несахарный диабет);
- обезвоживание;
- инфекции;
- лихорадка;
- анемии.
В зависимости от причины выделяют физиологическую и патологическую СТ. Однако я считаю такое разделение весьма условным. Например, физическая нагрузка стимулирует сокращение сердца, потому что скелетным мышцам для выполнения работы нужно большое количество кислорода. Это физиологическая СТ. А, скажем, при тяжелой анемии или сильном обезвоживании все клетки организма также нуждаются в кислороде. И в этом случае увеличение ЧСС выступает как компенсаторный механизм, но такая тахикардия считается патологической.
По течению выделяют непрерывную и приступообразную (пароксизмальную) СТ. Также отдельно выделяют неадекватную, или непропорциональную, СТ, при которой уровень увеличения ЧСС не соответствует степени нагрузки (физической, эмоциональной или фармакологической). Например, при ускоренной ходьбе или легкой пробежке на небольшую дистанцию ЧСС достигает цифр 160—180 в минуту. При этом в спокойном состоянии сердцебиение нормальное (от 60 до 90), а иногда даже сниженное (брадикардия).
Также существует особый вариант СТ — синдром постуральной ортостатической тахикардии (СПОТ). Этот синдром характеризуется увеличением ЧСС больше 120/мин. при переходе из горизонтального положения в вертикальное. СПОТ обусловлен нарушением регуляции тонуса сосудов, в результате чего когда человек встает, кровь под действием силы тяжести перераспределяется в нижние части тела, и только спустя некоторое время кровообращение нормализуется.
Причины
Заболевание провоцируют следующие факторы:
- сердечная недостаточность и высокий риск появления инфаркта, миокардитов, кардиосклероза и т.п.
- сбои работы эндокринной системы: может провоцироваться тиреотоксикозом, увеличением продуцирования таких гормонов, как адреналин при феохромоцитоме;
- нагрузки физического и психоэмоционального характера: стресс, чрезмерный восторг, тяжелый труд;
- беременность: синусовая тахикардия при беременности встречается довольно часто и требует четкого контроля со стороны медицинского работника, который ведет беременность женщины;
- нарушения работы вегетативной нервной системы: невроз, аффективный психоз; нейроциркуляторная дистония;
- врожденные аномалии развития организма.
Все эти факторы, вызывающие проблемы с сердечным ритмом у здорового человека, у женщин при беременности или у детей могут наблюдаться в комплексе, а могут появляться по одному.
Дыхательная недостаточность как причина тахикардии
Снижение функции дыхательной системы сказывается на работе сердца. Механизм тахикардии примерно такой же, как при анемии, ведь в случае ухудшения работы легких возникает нехватка кислорода. Заболеваний, которые приводят к дыхательной недостаточности, существует немало, и все они имеют свою симптоматику. Самыми частыми их признаками наряду с учащенным сердцебиением являются:
- затруднение вдоха или выдоха,
- ощущение удушья,
- необходимость напрягать дополнительную мускулатуру в процессе дыхания (мышцы живота, плечевого пояса),
- нарушение сна и памяти,
- головные боли,
- кашель.
Если учащенное сердцебиение сопровождается такими симптомами, обязательно нужно обратиться к пульмонологу, а если такой возможности нет, то к терапевту.
Симптомы
Характер проявления симптомов данного заболевания во многом определяется степенью его выраженности, длительности и особенностями течения.
Симптомы тахикардии МКБ10 — это наличие частого сердцебиения, чувства тяжести и боль в области левого бока. Также человек может испытывать чувство нехватки воздуха, одышку и слабость.
У беременных, имеющих подобные проблемы, нарушается сон, повышается утомляемость, снижается аппетит и работоспособность, а также в целом наблюдается ухудшение психоэмоционального состояния. У детей может наблюдаться некая капризность, подавленность и низкая подвижность.
Советы специалиста: «5 признаков того, что пора к врачу»
Само по себе учащение сердцебиения не обязательно свидетельствует о какой-то болезни. Важно, при каких обстоятельствах это происходит и чем сопровождается. Ниже приведены ситуации, при которых необходимо обратиться к врачу:
- учащенное сердцебиение появляется в покое;
- увеличение ЧСС сопровождается сильной болью в сердце;
- человек часто теряет сознание;
- тахикардия возникает резко и внезапно и так же прекращается;
- увеличение ЧСС ухудшает симптомы имеющейся кардиологической патологии.
Диагностика и лечение
Вертикальная синусовая тахикардия требует незамедлительной диагностики и лечения.
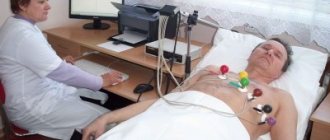
Чтобы выявить подобное заболевание необходимо осуществить ряд исследований. Среди них главенствующую роль отдают ЭКГ. Ведь суточный мониторинг ЭКГ по холтеру отличается высокой степенью информативности и безвреден для больного.
Как лечится синусовая тахикардия? ЧСС необходимо довести до оптимального уровня.
Оно подразумевает ряд мер по снижению чистоты сердечных сокращений и осуществляется при помощи седативных средств, а также консультаций у психолога. При наличии тахикардии рефлекторного или компенсаторного характера, необходимо устранить причины проблемы. Иначе терапия по снижению ЧСС может вызвать падение артериального давления и только ухудшить ситуацию.
Лечение тахикардии. Купирование приступов
Основные группы лекарств для лечения приступа тахикардии:
- бета-блокаторы – инактивируют гормоны стресса, тем самым выравнивая ритм сердца;
- сердечные гликозиды – популярны при аритмиях, которые усложнены сердечной недостаточностью;
- седативные средства (включая растительного происхождения);
- антиоксиданты – защитники сердца от вездесущих свободных радикалов.
Часто тахикардия сопровождается неприятными скачками артериального давления. Поэтому лекарственные средства от давления при тахикардии также лежат на тумбочке страдающих на тахикардию.
Наши врачи
Кедринская Лариса Ивановна
Стаж 18 лет / Врач высшей категории, кандидат медицинских наук / Врач-терапевт, кардиолог
Çà ïèñà òüñÿ ê âðà ÷ó
Вершута Елена Васильевна
Стаж более 23 лет / Высшая категория, кандидат медицинских наук / Детский кардиолог, кардиолог, терапевт
Çà ïèñà òüñÿ ê âðà ÷ó
+
Клинический случай
К участковому терапевту обратилась женщина 39 лет с жалобами на постоянное учащенное сердцебиение до 110 в минуту, периодически появляющееся головокружение. Данные симптомы беспокоят пациентку в течение месяца. По словам пациентки, пульс всегда был в пределах 70—80/мин. При осмотре выявлены высокая ЧСС (106/мин.) и небольшое повышение артериального давления (130/80 мм рт. ст.). На ЭКГ зарегистрирована синусовая тахикардия. Клинических и лабораторных признаков заболеваний сердца и других патологий не обнаружено. При подробном расспросе пациентка отметила, что страдает хроническим ринитом и принимает сосудосуживающие капли в нос («Нафтизин») по 8—10 раз в день в течение 2 месяцев. Было выдано направление к оториноларингологу. Через некоторое время после о и назначения грамотной терапии пульс и давление нормализовались.
Почему учащается сердцебиение
Чем лечить нарушение — решают после установления этиологических факторов. Наиболее серьезными причинами являются миокардиты и токсическое поражение сердечной мышцы при тяжелом течении КОВИД. У некоторых пациентов признак возникает, как общая реакция на пребывание болезнетворных агентов в организме.
Во многих случаях усиленное сердцебиение обусловлено высоким уровнем стресса. Следует учитывать, что на фоне коронавируса могут обостряться или манифестировать другие болезни.
Чем опасна аритмия сердца? Причины и симптомы аритмии
#image.jpg
Сбои при работе сердечной мышцы – в последовательности ее сокращения – и называют аритмией. Человеческое сердце должно сокращаться в специальном ритме.
Здоровое сердце сокращается около 60-70 сердечных ударов за минуту. В зависимости от вида аритмии и сбои в сокращениях бывают различные. Это может быть тахикардия (увеличение сокращений) и брадикардия (уменьшение сокращений).
Аритмия сердца и ее виды:
1) Синусовая тахикардия – приводит к 90 ударов сердца за одну минуту. Главным признаком является повышенное сердцебиение. Причины – сильные нагрузки и психологическая перенапряженность.
2) Синусовая брадикардия – приводит к 55 ударов сердца за минуту. Причиной возникновения является пониженная функция щитовидки. Признаки, указывающие на нее, – это дискомфорт, ощущаемый в сердце, возможны головокружения и сильная слабость.
3) Синусовая аритмия – неправильная череда ударов сердца. Данный вид наиболее часто встречается среди детей. Данный вид аритмии не требует, как правило, особого лечения. Хватает и дыхательной гимнастики.
4) Экстрасистолия – сокращение сердечной мышцы производится вне очереди. Это заболевание вызывается из-за вредных привычек, а также и как сопутствующее к другим болезням. Признаки: замирание мышцы сердца или ощущаются сильные толчки.
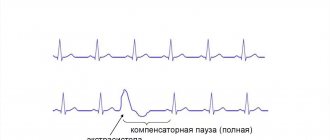
5) Пароксизмальная тахикардия – правильная сердечная работа, но учащенный ритм. За одну минуту частота сердечного биения бывает достигается до 140-200, а то и больше, ударов. Характерная симптоматика – потоотделение, слабость и сердцебиение, которое усиливается.
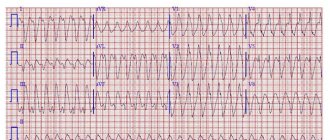
6) Мерцание предсердий – мышечные волокна сокращаются беспорядочно тогда, как полностью не сокращается предсердие, а желудочки – неритмично. И такое сокращение происходит все быстрее, достигая за минуту до 300 ударов. Это бывает при заболевании щитовидки, алкоголизме и пороках сердца. Симптомы же вообще могут отсутствовать, но главными могут быть остановка сердца, потеря сознания, непрощупываемость пульса.
7) Блокады сердца бывают полными или неполными. Характеризуется это заболевание пропаданием пульса. Симптомы – судороги и обмороки.
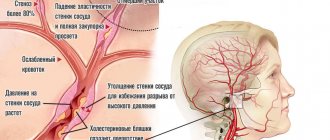
Причины возникновения аритмии сердца
#image.jpg
Причины, из-за которых возникает аритмия могут быть разными и зависеть от вида заболевания, но все же если говорит об общих, то они следующие:
- функциональные – связаны с особенностями нервной системы;
- сердечные заболевания;
- интоксикации, как с помощью ядов, так и при передозировке медицинских препаратов, наркотиков, похмельном синдроме и т.п.;
- нарушение электролитного баланса – при неукротимой рвоте и применении мочегонных препаратов;
- гормональные проблемы;
- дыхательная недостаточность, она может быть острой или хронической.
Мерцательная аритмия может возникать на фоне других патологических заболеваний:
- сердечная недостаточность хронического характера;
- инфаркт миокарде и миокардит;
- ишемия;
- кардиосклероз;
- сердечный ревматизм;
- повышенное артериальное давление.
Бывают причинами проявления мерцательной аритмии и не кардиологические заболевания:
- проблемы со щитовидкой;
- интоксикация;
- стрессы, особенно нервного характера;
- алкоголизм хронической формы;
- изменение электролитного баланса.
Причинами синусовой аритмии выступают:
- ишемия и инфаркт миокарде;
- сердечная недостаточность;
- врожденные пороки сердца;
- вегетососудистая дистония ;
- астма и бронхит;
- проблемы со щитовидкой;
- сахарный диабет;
- болезни надпочечников;
- прием препаратов, действия которых направлено на стимуляцию сердечной работы;
- курение и алкоголь;
- физиологические особенности;
- у подростков в период полового созревания.
Симптомы, по которым можно узнать болезнь аритмию сердца!
- слабость организма;
- головокружение;
- одышка;
- потемнение в органах зрения;
- утомляемость;
- предобморочные состояния.
Симптоматика мерцательной аритмии зависит от ее формы – постоянной или пароксизмальной – и патологического вида:
- брадисистолическая;
- тахисистолическая.
Стоит учитывать и общее состояние больного. Очень ярко проявляется симптоматика заболевания, которое сопровождается сильным сердцебиением. Тогда аритмия сопровождается такими симптомами:
- постоянные приступы боли в области сердца;
- одышка;
- дрожь и мышечная слабость;
- частое мочеиспускание;
- сильное потоотделение;
- паника и страх;
- обмороки и головокружения.
Также при диагностики мерцательной аритмии у пациентов четко можно выявить дефицит пульса. Симптоматика может и не проявляться или приобретать временный характер, из-за чего люди и не идут в больницу, думая, что это банальное переутомление. В последующем заболевание приобретает хронический характер.
Симптомы проявления синусовой аритмии, если частота сокращений увеличивается такие:
- нехватка кислорода;
- отдышка;
- пульсация в области висок и сердца;
- ощущения боли в груди.
Симптомы проявления синусовой аритмии, если частота сокращений уменьшается такие:
- головокружение;
- боли в области головы;
- общая слабость.
Также синусовая аритмия может приводит к тому, что больной теряет сознание – это при выраженной форме заболевания.
Если форма заболевания умеренная, то оно может протекать вообще бессимптомно.
Лечение аритмии сердца
#image.jpg
Сразу стоит сказать, что лечение любой формы проявления сердечной аритмии назначается только врачом, никакого самолечения. После диагностики заболевания, исходя из его формы и тяжести проявления специалист назначает лечение. И всегда стоит помнить, что этот тип заболевания требует постоянного контроля электрокардиограммы, особенно при назначении препарата.
Лечение аритмии может быть:
- 1.медицинскими препаратами;
- 2.хирургическое вмешательство;
- 3.физиотерапевтические процедуры, но они назначаются избирательно.
Народная терапия – лечим аритмию сердца
#image.jpg
Есть рецепты народной медицины, которые могут укрепить сердце и помочь в его работе, но обязательно нужно советоваться со своим врачом, если пациент хочет лечиться также и такими рецептами.
Цветы боярышника (5 г) заливаются кипятком (стакан), затем готовится водяная баня и нагревается настой под закрытой крышкой около 15 минут. Охлаждается смесь, процеживается и отжимается пока не будет объема жидкости 200 мл. Этот настой принимается при мерцательной аритмии 2 раза в сутки до еды.
Если нарушен ритм сердца можно использовать такой настой: соцветия календулы (2 ч.л.) завариваются с двумя стаканами кипятка. Затем отвар следует оставить настаиваться около часа. Пьют его 4 раза за день по полстакана.
Если сердцебиение учащенное или болит сердце, тогда поможет такой отвар: нужно взять по две части корней валерианы и травы пустырника, по одной части трава тысячелистника и плодов аниса. Все хорошо перемешать и взять ст. л. Смеси, которая заливается стаканом кипятка и оставляется настаиваться на полчаса. Применяется в количестве по трети стакана 3 раза в сутки.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник: Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Народные средства
Фото: evrikak.ru
Существуют средства народной медицины, способные уряжать частоту сердечных сокращений. Однако стоит отметить, что ни в коем случае нельзя заниматься самолечением, необходимо тщательно соблюдать все рекомендации лечащего врача. Перед использованием какого-либо народного средства на основе целебных трав следует проконсультироваться с врачом. К Вашему вниманию предлагаем следующе рецепты:
- предварительно измельчите корень валерианы и высушите. Возьмите 1 столовую ложку полученного сырья и залейте 0,5 л крутого кипятка. Дайте настояться в течение 1 – 2 часов, после чего настой готов к употреблению. Рекомендуется принимать по 1/3 стакана 3 раза в день. Курс приема в среднем составляет 3 недели;
- возьмите 1 столовую ложку заранее подготовленного пустырника и залейте 200 мл кипятка, дайте настояться в течение 10 – 20 минут. Рекомендуется выпивать стакан полученного настоя в течение дня. Курс приема составляет 2 недели;
- возьмите мелиссу и корень валерианы. Смешайте перечисленные компоненты сбора в равных пропорциях. Затем к полученному сбору добавляется небольшое количество тысячелистника. Одна столовая ложка сбора заливается стаканом холодной воды и настаивается в течение 3 часов, после чего настой томится на водяной бане 20 – 30 минут. Готовый отвар следует тщательно процедить, чтобы не допустить попадание мелких частей сырья. Рекомендуется употреблять по 2 – 3 глотка в течение всего дня. Курс приема составляет 2 – 3 недели;
- возьмите 1 столовую ложку высушенных листьев и цветков боярышника, залейте 1 стаканом крутого кипятка, дайте настояться в течение 2 – 3 часов. После тщательного процеживания через ситечко настой становится готовым к употреблению. Рекомендуется принимать по 2 столовые ложки 3 раза в день. Курс приема составляет 2 – 3 недели;
- натрите на мелкой терке репу, возьмите 2 столовые ложки полученной массы и залейте стаканом кипятка. Поставьте на огонь и варите на медленном огне в течение 15 – 20 минут. Дайте отвару остыть, после чего его следует процедить. Рекомендуется принимать по ½ стакана 2 раза в день после еды;
- возьмите 1 столовую ложку высушенных ягод шиповника и тщательно их промойте под проточной водой. Залейте сушенные ягоды 500 мл крутого кипятка и дайте настояться в течение 6 часов, после чего готовый настой следует процедить. Рекомендуется употреблять по половине стакана 3 раза в день.
Важно еще раз подчеркнуть, что перед использованием средств народной медицины следует проконсультироваться с квалифицированным специалистом. Кроме того, применение народных средств без медикаментозных препаратов допускается лишь при легкой степени выраженности тахикардии, когда отсутствуют нарушения гемодинамики.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.