Мир только начинает приходить в себя после эпидемии коронавирусной инфекции, которая буквально разделила жизнь миллионов людей на «до и после».
В качестве практикующего врача-кардиолога медицинской клиники «Целитель» в Хасавюрте мне приходится ежедневно сталкиваться с пациентами, которые приходят на прием с проявлениями кардионевроза.
Могу заверить, что в последнее время это в первую очередь связано с пережитыми последствиями эпидемии. Дело в том, что невроз сердца происходит на фоне психических факторов или, как говорят специалисты, это функциональное сердечное нарушение, имеющее психогенную этиологию.
Разновидности патологии и её симптомы
В медицинских источниках можно найти различные названия кардионевроза, такие как: невроз сердца или сердечный невроз, нейроциркуляторная, вегетососудистая дистония, функциональная кардиопатия либо психовегетативный синдром. Всё это различные названия одного и того же заболевания.
Основные формы проявления кардионевроза – это:
1.Кардиологическая, которая выражается приступами боли в сердце.
- Паническая. Для этой формы характерны проявления панической атаки.
Факторы, вызывающие кардионевроз
- некоторые особенности психотипа, врожденная неустойчивость психики;
- последствия стрессов, нервно-психических потрясений;
- переутомление нервной системы;
- эндокринные заболевания, провоцирующие появление гормональных нарушений;
- периоды гормональной перестройки в организме (климакс, половое созревание);
- наличие тяжелых хронических заболеваний;
- неправильный образ жизни (недостаток физической активности, вредные привычки).
Признаки заболевания
Среди наиболее частых симптомов болезни можно назвать:
- болевые ощущения в области груди. Боль может быть давящей, ноющей. Нередко пациенты клиник жалуются на пронзительные, острые боли в области сердца, вплоть до того, что ощущается как-бы остановка сердца с последующим учащением ритма сердцебиения;
- физическая или психическая нагрузка приводит к нарушениям ритма сердечных сокращений или его учащению;
- чувство озноба или, наоборот, прилив жара, потливость, возможна одышка, ощущение нехватки воздуха;
- высокое артериальное давление, часто сопровождающееся головной болью, слабостью, головокружением;
- паника, чувство страха смерти, тревожное состояние, нарушения сна.
Кандидат медицинский наук, психиатр В. Э. Медведев. В 1871 г. было описано расстройство, характеризующееся жалобами на сердцебиения, боли в области сердца, учащенный пульс, чувство нехватки дыхания, головные боли, раздражительность, нарушения сна. Выделивший этот синдром автор, именем которого он обозначается и в современной литературе (синдром Da Costa, кардионевроз), подчеркивает, что в клинической картине превалируют неприятные ощущения в грудной клетке, обнаруживающие сопоставимость с типичными ишемическими болями, развивающимися в виде приступов или атак. Для обозначения этих состояний в медицинской литературе длительное время используется термин “нейроциркуляторная (вегетососудистая) дистония” (НЦД), в зарубежных источниках – “астения”. В настоящее время вегетативно-сосудистая дистония – распространенное во врачебной практике обозначение разнообразных по происхождению и проявлениям, но функциональных в своей основе вегетативных расстройств, обусловленных нарушением нейрогуморальной регуляции вегетативных функций.
В то же время в МКБ-10 представлена иная позиция: в этой классификации, построенной на синдромальной основе, “Соматоформные расстройства” (F45) занимают положение самостоятельного таксона, в пределах которого выделяется категория “Соматоформная вегетативная дисфункция” (F45.3), включающая диагностическую рубрику “Соматоформная вегетативная дисфункция сердца и сердечнососудистой системы” (F45.30). Именно к этой рубрике отнесены такие формы, как невроз сердца, синдром Да Коста, нейроциркуляторная астения. Однако вопрос о тожественности диагнозов нейроциркуляторная дистония и кардионевроза до настоящего времени остается дискуссионным.
По наблюдениям отечественных и зарубежных авторов число пациентов с функциональными нарушениями сердечнососудистой системы – кардионеврозом (нейроциркуляторная дистония, синдром д’Акосты, синдром напряжения, “солдатского”, “разбитого” сердца) достигает 15-30% больных специализированных кардиологических стационаров. По результатам эпидемиологического исследования (2181 пациент, из них 1718 многопрофильной больницы и 463 территориальной поликлиники), выполненного в НЦПЗ РАМН, кардионевроз встречается у 4,7% пациентов общемедицинской сети. Среди амбулаторного контингента это расстройство выявляется значительно чаще – 15,6% против 2% в многопрофильном стационаре.
Кардионевроз (нейроциркуляторная астения, дистония, синдром д’Акосты, синдром напряжения, “солдатского”, “разбитого” сердца) – самостоятельное психосоматическое расстройство круга органных неврозов, при котором формирование вегетативных дисфункций, соматоформных расстройств и алгий происходит по функциональным механизмам.
Манифестация и повторные обострения симптоматики приблизительно у 30% больных провоцируется психогенно, злоупотреблением алкоголем, травмами или оперативными вмешательствами, повторными беременностями и родами. У остальных пациентов заболевание возникает без видимой провокации и зачастую связано с периодами гормональных изменений в организме (пубертат, первая беременность) и/или наличием морфологических аномалий сердца (пролапс митрального клапана, дополнительная хорда).
Для пациентов с кардионеврозом характерно наличие на протяжение не менее 2 последовательных лет персистирующих или эпизодически возникающих следующих симптомокомплексов: разнообразные соматоформные расстройства, имитирующие симптомы заболевания сердечнососудистой системы (включая телесные фантазии, конверсии, кардиалгии), тревожно-фобические расстройства (страх инсульта, инфаркта, смерти от остановки сердца и др.), сопровождающиеся с ощущениями неритмичного сердцебиения со склонностью к тахикардии, выявляемой при физикальном обследовании лабильностью артериального давления (гипер/гипотензия), острыми вегетативными симптомокомплексами, имитирующими ургентную сердечнососудистую патологию (ортостатизм, обмороки, головокружение), а также депрессивные симптомокомплексы (сниженное настроение, апатия, пессимистическая оценка будущего и т.п.). Другими признаками кардионевроза являются симптомы вегетативной дисфункции, выявляемые при физикальном обследовании: локальная потливость, мраморность или похолодание конечностей, стойкий белый дермографизм; лабильность и неспецифические изменения конечной части желудочкового комплекса; временная реверсия зубца Т при проведении пробы с физической нагрузкой.
Кардионевроз с доминированием телесных ощущений (сенсопатий) характеризуется преобладанием идиопатических кардиалгий, тахи – и брадикардии, явлений ортостатизма, синкопальных состояний и вегетативными расстройствами (субсиндромальные панические атаки). Клиническая картина кардионевроз с преобладанием тревожно-фобических расстройств отличается полиморфизмом. На фоне тревожно-фобических расстройств со страхами сердечнососудистой катастрофы и смерти, паническими атаками, у 5-10% пациентов выявляется агорафобия, а также телесные фантазии, острые вегетативные нарушения и симптомокомплексы органоневротических расстройств других систем органов (синдром раздраженного кишечника или мочевого пузыря, гипервентиляция). Особенностью клинической картины кардионевроза с преобладанием аффективных расстройств является персистирование кардионевротической симптоматики на фоне депрессивных фаз в рамках динамики аффективных расстройств личности. В картине депрессий преобладают астено-апатические или ипохондрические проявления.
Критерии кардионевроза, учитывая сложность психосоматических соотношений, предусматривают комплексную, с участием психиатра и кардиолога, оценку состояния. При этом диагноз кардионевроза – является “диагнозом исключения”; для его постановки необходимо полностью исключить наличие сердечнососудистой патологии (ишемическая болезнь сердца, гипертоническая болезнь, сердечная недостаточность, фибрилляция предсердий и т.п.), а также любого другого соматического заболевания, особенности которого могли бы объяснять имеющуюся симптоматику. Диагноз НЦД (кардионевроза) подтверждается в ходе повторных обследований, предусматривающих оценку физикальных, инструментальных и лабораторных показателей (в том числе рутинные клинический и биохимический анализы крови, липидный спектр, ЭКГ, ЭХО-КГ, суточное мониторирование ЭКГ по Холтеру и артериального давления, тредмил, пиковая скорость выдоха (PEF), капнографическое исследование, газовый состав крови, проба с произвольной гипервентиляцией, спирометрия). Для исключения органической патологии головного мозга проводились МРТ и ЭЭГ исследования. Кроме того при психопатологическом обследовании необходимо исключить манифестацию эндогенного психоза (шизофрения, шизоаффективный/аффективный психоз).
Терапия кардионевротических расстройств включает как различные методы психотерапии, так и назначение психотропных средств. Психофармакотерапию целесообразно начинать уже на этапе обследования больного, при первых признаках наличия у него симптомов тревоги или депрессии. При этом чтобы уменьшить возможность влияния синтетических психотропных препаратов на клинико-лабораторные показатели больного, можно рекомендовать средства растительного происхождения (валериана, зверобой, Персен и т.п.). При неэффективности терапии, прогрессировании психопатологического расстройства, депрессии или тревожных расстройств тяжелой степени необходимо использование комбинированной или монотерапии антидепрессантами (с учетом соотношения эффективность/переносимость) группы селективных ингибиторов обратного захвата серотонина (пароксетин, сертралин, флувоксамин, циталопрам, S-циталопрам, флюоксетин) или двойного действия (милнаципран, дулоксетин, венлафаксин), анксиолитиками (небензодиазепиновых и бензодиазепинов), антипсихотиками в малых дозах (сульпирид, кветиапин) и ноотропных препаратов.
Запись на консультацию к психиатру Медведеву В.Э.
Чем отличается боль в сердце при ишемии от кардионевроза?
Опытные кардиологи могут назвать ряд отличий болевого синдрома, которые проявляются при ишемической болезни сердца (ИБС) и при сердечном неврозе. Вот основные из них:
- При кардионевроза боль имеет чёткую локализацию, а при ИБС болевые ощущения могут охватывать всю грудь и даже отдавать в область спины.
- Болевой приступ при кардионеврозе, как правило, длится меньше часа, а при ишемии имеет гораздо бОльшую длительность (от нескольких часов до нескольких суток).
- При неврозе сердца боль, возникшая от психо-эмоциональной нагрузки, может легко сняться после расслабления, чего не происходит в случае с ишемией сердца.
- Нитроглицерин эффективен для снятия боли от ишемии, но не помогает при кардионеврозе, при котором помогают успокоительные и снотворные препараты.
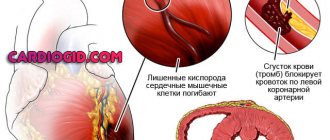
- В ходе проведения исследований (ЭКГ, УЗИ) специалисты функциональной диагностики медицинских центров уверенно диагностируют наличие патологических изменений от ИБС, а если боли в сердце носят невротический характер, то нарушения в ходе таких исследований не обнаруживаются.
Какие обследования необходимы для постановки достоверного диагноза кардионевроза?
Для того, чтобы исключить органическую патологию сердца и другие серьезные заболевания, скрывающиеся за многообразием симптоматики, больного необходимо наблюдать в течение не меньше 2-х месяцев. При этом решающее значение в пользу кардионевроза имеет связь приступов со стрессовыми ситуациями и обстоятельствами, возбуждающе действующими на психику пациента. Только после исключения структурных изменений и убедившись в функциональном характере симптомов, можно поставить диагноз кардионевроза.
Конкретно в план обследования должны входить такие мероприятия: • Подробный и тщательный сбор анамнеза. • Физикальное (физическое) обследование пациента с определением признаков астенизации, избыточной потливости, цвета кожных покровов и др. • Электрокардиографическое обследование (разовое и в виде суточного мониторинга), УЗИ сердца, УЗДГ шейных сосудов и др. • Дыхательные пробы для исследования функции внешнего дыхания. • Клинический и биохимический анализ крови с определением АСТ, ЛДГ, липидного профиля, С-реактивного белка, креатинкиназы, гормонов щитовидной железы и калия. Для исключения диагноза острого инфаркта миокарда проводят определение сердечных тропонинов и миоглобина. • ФГДС при выраженных диспепсических синдромах. • Электроэнцефалограмма для исследования головного мозга и выявления его патологий (эпилепсии, новообразований, воспалительных процессов и сосудистых нарушений).
Обязательны консультации профильных специалистов – кардиолога, невролога, эндокринолога, психотерапевта, гастроэнтеролога и др.
Причины болезни и методы лечения
Можно назвать множество различных причин, которые могут вызвать патологии функциональной кардиопатии, но из них наиболее часто встречаются на практике следующие:
- хронический стресс. Это может произойти из-за конфликтов на работе, неблагополучной психологической ситуации в семье, длительных болезненных состояниях и т.д.
- всевозможные фобии, страхи, тревоги, депрессивные состояния и панические атаки;
- хронические инфекции и токсические воздействия на организм;
- гормональные изменения, которые, к примеру, могут быть вызваны в том числе беременностью или климаксом;
Для эффективного проведения курса терапии квалифицированный лечащий врач-кардиолог применяет разнообразные современные варианты комплексного и вспомогательного лечения, среди которых:
- Психотерапия. Наиболее результативным методом зарекомендовала себя когнитивно-поведенческая психотерапия.
- Медикоментозный. Назначаются антидепрессанты, успокоительные средства. Этот метод при неврозе сердца считается вспомогательным.
- Рефлексотерапия.
- Физиотерапия;
- Санаторно – курортное лечение.
Нухова Аминат Идрисовна, врач-кардиолог.
Расскажите более подробно о вегетативных сбоях, чем они вызываются и как проявляются?
Для начала следует вспомнить, что основной функцией вегетативной нервной системы (ВНС) является регуляция деятельности всех внутренних органов человека. Отвечают за это ее два отдела, действующие разнонаправленно: • Симпатический, при активации которого наблюдается учащение сердцебиения (тахикардия), повышение АД и температуры тела, тремор и др. • Парасимпатический, отвечающий за замедление частоты сердечных сокращения (брадикардию), понижение АД и температуры, сниженную активность и т.п.
При сбалансированной и синхронизированной работе обоих отделов организм функционирует как отлаженный часовой механизм. Адекватно реагирует на изменения окружающей среды, устойчив к стрессовым ситуациям, обладает сильным иммунитетом, все его реакции направлены на защиту организма от негативных воздействий и выживаемость.
При разбалансировке согласованной работы отделов ВНС организм теряет многие из своих преимуществ в этом поединке с внешним миром, а при выраженной вегетативной дисфункции могут развиваться различные диэнцефальные кризы: • При преимущественной и чрезмерной активности симпатической ВНС возникает симпатоадреналовый криз в виде приступа головной и сердечной боли, тахикардии, повышения АД и температуры, озноба, гиперемии или бледности лица. Все эти явления часто сопровождает страх смерти, тревога за свою жизнь. И это вполне объяснимо. Ведь в норме человек не чувствует своего сердца, разве что при сильном волнении и стрессе. Можете представить, как он ощущает всю совокупность обрушившихся на него симптомов, особенно если он испытывает криз в первый раз. Страх бывает настолько сильным, что навсегда поселяется в памяти человека и ввергает его в постоянное тревожное ожидание повторения приступа. Получается замкнутый круг: приступ →страх → тревога → новый приступ. Прервать этот цикл без помощи специалистов и назначения соответствующего лечения практически невозможно. • При гиперактивности парасимпатического отдела ВНС мы имеем дело с так называемым вагоинсулярным кризом. Его основными проявлениями являются внезапная сильная слабость вплоть до обморока, потемнение в глазах, потливость, головокружение, тошнота, снижение АД и температуры тела, брадикардия (замедлением частоты сердечных сокращений).
При особенно резких вегетативных сбоях, сопровождающихся сильным страхом и паникой, мы имеем уже дело с паническими атаками, которые легче предупредить, чем прекратить. Но это тема уже отдельного разговора.
Вегетативная нестабильность чаще всего развивается после инфекционных заболеваний, ЧМТ, сильных стрессов, при гормональных перестройках и приеме гормональных препаратов.
Общая клиническая картина
Сердечные симптомы кардионевроза больных тревожат больше всего, но для болезни свойственны и другие проявления. Их интенсивность варьируется в зависимости от индивидуальных особенностей человека. Общие симптомы невроза сердца во время приступа обычно следующие:
- ощущение беспокойства, перерастающее в панику;
- навязчивые мысли (обсессивный синдром) о скорой кончине и развитии смертельных патологий;
- ощущение возникшего комка в горле;
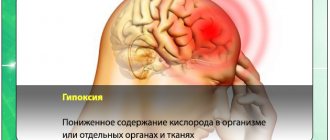
- нехватка кислорода;
- частое поверхностное дыхание;
- ощущение усталости даже при малейших перегрузках;
- отсутствие возможности сделать глубокий вдох;
- головная боль;
- чрезмерное потоотделение;
- чередование ощущения жара и холода по всему телу;
- потеря сознания или предобморочное состояние.
После окончания приступа человек ощущает упадок сил и сонливость. В голове проявляются тяжелые мысли, которые мешают ночью уснуть.
Как оказать помощь при паническом приступе кардиалгии?
Поставить правильный диагноз кардионевроза на уровне первого встречного человека и даже «Скорой помощи» невозможно. Если близкие уже знакомы с заболеванием, то следует:
- обеспечить доступ к воздуху — открыть окно, включить кондиционер, расслабить застежку воротника или пояса;
- уложить пациента в тихом месте;
- постараться своим поведением дать понять, что страх безоснователен;
- по возможности измерить пульс и артериальное давление;
- отвлечь больного от его переживаний;
- можно делать массаж конечностей, воротниковой зоны (использовать холод или горячие компрессы нежелательно);
- в качестве домашних успокаивающих средств при кардионеврозе рекомендуют раствор Ново-пассита, таблетки или настойку Валерианы, Пустырника, Корвалол, Персен, Валокордин. Повторно можно принимать капли через 4 часа.
Если симптомы не исчезают, нарастает слабость, следует вызвать «Скорую помощь».
Несмотря на трудности в диагностике и подборе терапии, пациенту необходимо набраться терпения и пройти полное обследование. Не стоит заниматься терапией кардионевроза самостоятельно. Изменение режима и занятия спортом нужно приравнивать к медикаментозному воздействию. Без них избавиться от кардионевроза невозможно. Для женщин, страдающих от климактерических симптомов, у гинеколога найдется предложение специального курса терапии. Запускать невроз и осложнять себе жизнь нельзя.
Полезные советы больным с паническими атаками
Лицам, страдающим хроническим остеохондрозом и вегето-сосудистой дистонией, для эффективного лечения приступов и профилактики их рецидивов необходимо скорректировать образ жизни и рацион. И следовать врачебным назначениям и рекомендациям. Приведенные ниже советы помогут научиться жить с подобными диагнозами. И предупреждать их обострение, поэтому соблюдать их необходимо всем пациентам, имеющим панические расстройства в анамнезе.
Как стать стрессоустойчивым
- Одно из основных условий профилактики панических атак – полный отказ от курения и употребления спиртных напитков. Условно безопасной дозой спиртного для таких людей может считаться 1 бутылка светлого нефильтрованного пива или 200 мл красного сухого вина (не чаще 1 раза в месяц). О более крепких напитках следует забыть совсем.
- Напитки с большим количеством кофеина следует ограничивать до 1-2 чашек в день. Для повседневного употребления лучше использовать натуральные травяные чаи из ромашки, чабреца, душицы, мелиссы, лимонника. Они обогащают организм эфирными маслами, дубильными веществами и органическими кислотами. И обладают успокаивающим действием и нормализуют сон.
- Контролировать следует и употребление препаратов, которые содержат кофеин. Например, при головной боли вместо «Цитрамона» лучше использовать «Парацетамол».
Препарат Парацетамол - Если у больного хотя бы раз возникали панические атаки, следует предупреждать об этом врачей при посещении различных медицинских учреждений (включая пансионаты и санатории). Это связано с тем, что многие процедуры и лекарства способны угнетать функционирование центральной нервной системы, провоцируя развитие панического приступа.
- Сон должен составлять не менее 8 часов в сутки. Если человек нуждается в дневном сне, необходимо организовать свой день таким образом. Необходимо чтобы в его распорядке было выделено время для дневного сна (хотя бы в остром периоде патологии).
В качестве профилактических мер также используют плавание, гимнастику, закаливающие процедуры, дыхательные методики. При подверженности стрессам следует изучить методы релаксации в домашних условиях. Это могут быть солевые ванны, аудиотерапия, ароматерапия. Больше гулять пешком. Чаще выбираться на природу в живописные места с зелеными парками или лесными массивами.
Видео – Паническое расстройство при шейном остеохондрозе
Панические атаки при шейном остеохондрозе возникают почти у 35% пациентов. Патология при отсутствии лечения опасна своими осложнениями. Наиболее тяжелыми из которых являются органические поражения головного мозга. Для лечения используется не только специфическая терапия транквилизаторами и антидепрессантами. Но и комплексное лечение первопричины приступов – шейного остеохондроза. Пароксизмальная тревожность легкой и умеренной степени лечится амбулаторно под контролем психотерапевта или невропатолога. В более тяжелых случаях может потребоваться госпитализация в психоневрологический стационар.
Способы лечения кардионевроза
Адекватное лечение кардионевроза требует привлечения психиатра или психоневролога. Большая ошибка пациентов и врачей в отказе от помощи специалистов. Ведь обычные препараты, применяемые в кардиологии, в данном случае не действуют. А невозможность снять приступ с помощью Нитроглицерина известна как диагностический признак кардионевроза.
Начинать лечить кардионевроз специалисты рекомендуют с психотерапии. Она обеспечивает:
- снижение общей тревожности;
- отвлечение пациента от лишних негативных мыслей и эмоций;
- помогает дать установку на излечение.
Психотерапевты посоветуют занятия в группе или индивидуально, возможность использования аутотренинга. В настоящее время значение имеют психологические настрои, которыми можно пользоваться по интернету.
Считается, что в группе единомышленников человеку легче рассказать о своем недуге
Пациенты должны изменить режим, чаще гулять, заниматься любимым делом и увлечением.
Из питания следует исключить острую и жирную пищу, копчености, алкоголь, консерванты, не злоупотреблять сладостями, не переедать. Требуется бросить курить, а при работе с профессиональными вредностями пересмотреть свои возможности и перейти к более безопасному труду. После утренней зарядки необходим контрастный душ.
Хорошим эффектом обладают лечебная физкультура, физиотерапевтические процедуры, лечение травами.
В фитосборы для улучшения работы нервной системы при кардионеврозе входят:
- мята,
- мелисса,
- корень валерианы,
- шишки хмеля,
- плоды боярышника,
- цветки ромашки,
- листья пустырника.
Приготовить отвар можно самостоятельно в термосе.
Происхождение нарушений
Причинами, вызывающими кардионевроз, считается множество факторов, способных провоцировать слишком сильное и сложное раздражение.
Запредельный процесс торможения или возбуждения в корковых структурах способствует формированию патологии
Существует мнение, что подобная патологии развивается у лиц с врожденной неполноценностью клеток мозга и слишком сильной связью коры головного мозга и сердца.
Толчок к развитию сердечного невроза могут дать:
- как физические, так и психические травмы;
- бурные конфликтные ситуации (семейные ссоры);
- неудовлетворенные влечения (сексуальные расстройства);
- очень напряженная работа, учеба (переживания во время экзаменов, недосыпание);
- неполноценное питание (при различных диетах, физических перегрузках);
- хронические интоксикации (алкоголем, никотином, наркотиками, промышленными ядовитыми веществами).
Значительную роль в кардионеврозе играют эндокринные нарушения, особенно у женщин (в климактерическом периоде, при тиреотоксикозе, недостаточности гормонов яичников). В этих случаях происходит рассогласование в работе между гипофизом и периферическими железами. Аналогичный механизм «срабатывает» у подростков, во время беременности.
К какому врачу обратиться
Поскольку больной с кардионеврозом всегда опасается за состояние своего сердца, ему рекомендуют пройти обследование у кардиолога. Если врач не находит кардиологических заболеваний, больному следует обратиться к неврологу, психотерапевту или психиатру в зависимости от тяжести панических приступов. Дополнительно нужно проконсультироваться с эндокринологом и исключить заболевания щитовидной железы, сопровождающиеся гипертиреозом. Женщинам с патологическим течением климакса желательно подобрать заместительную гормональную терапию, посетив гинеколога.
Видео-версия этой статьи:
Связь шейного остеохондроза и панических расстройств
Вегетативные кризы на фоне дегенеративно-дистрофических изменений в шейном отделе позвоночника в различной степени диагностируются у каждого пятого пациента. Больной может жаловаться на чувство необъяснимого страха или тревожности. Которое возникает внезапно и поэтому не может контролироваться. Длительность приступов также может отличаться и составлять от нескольких минут до нескольких часов и даже дней. В среднем, этот показатель равен 20-30 минутам. Установлено, что у больных более молодого возраста частота и интенсивность приступов обычно в несколько раз выше по сравнению с пациентами старше 45 лет, что объясняется особенностями и скоростью движения крови в сосудах микроциркуляторного кровеносного русла.
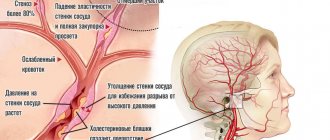
Остеохондроз шейного отдела позвоночника
Когда человек, обращающийся за медицинской помощью к неврологу или психотерапевту по поводу панических атак невыясненного генеза, получает направление на рентген шеи, он обычно не понимает, каким образом заболевания этого отдела позвоночника могут быть связаны с расстройствами психогенного или соматического характера. На самом деле, связь действительно есть. При шейном остеохондрозе происходит дегенерация позвонков на фоне выраженной дистрофии и обезвоживания межпозвоночных дисков. Фиброзно-хрящевые образования, которые фиксируют позвонки в вертикальной последовательности, на 88% состоят из соединительной ткани и воды. Их питание осуществляется через хрящевые пластины. В замыкающие пластинки межпозвоночного диска питательные элементы поступают через кровеносные сосуды центрального позвоночного канала.
В основе патогенетического механизма возникновения панических приступов у больных с остеохондрозом лежит нарушение кровообращения. Оно может возникать в результате следующих патологических состояний, характерных для данного заболевания:
- смещение желеобразного ядра межпозвоночного диска ( протрузия, грыжа), которое сдавливает нервные окончания и кровеносные сосуды;
Стадии прогрессирования остеохондроза - отечность паравертебральных мышечных тканей, приводящая к нарушению мышечно-тонического напряжения и мышечному спазму. Во время мышечного спазма кровеносные сосуды шеи, по которым кровь поступает в головной мозг, оказываются в состоянии компрессии;
- нарушение кальциевого обмена. Кальций является одним из основных регуляторов нервно-мышечной передачи.
На фоне шейного остеохондроза также нарушается клеточное дыхание. Что провоцирует хроническую гипоксию всех тканей и органов, включая головной мозг.
Наглядное изображение шейного остеохондроза
Гимнастика при неврозе сердца
Специалисты разработали специальный комплекс лечебной физкультуры при данной патологии.
- Выпады в течение 1-1,5 мин., сначала одной ногой, затем другой.
- Прогиб туловища. Нога отводится назад, верхняя часть туловища так же прогибается назад. Затем то же самое проводится с другой ногой. Упражнение повторяется 5-8 раз на каждую ногу.
- Приседание на одной ноге, при этом держаться нужно за стул. Повторить 2-5 раз каждой ногой.
- Вращательные движения корпусом, сначала в одну сторону, потом в другую. Повторить 3-6 раз.
- Имитация ударов боксера. Дышать нужно в произвольном порядке. Сделать 8-15 ударов каждой рукой.
В некоторых специализированных клиниках психоневрологического профиля существуют специальные отделения неврозов, в которых проходят лечение пациенты, имеющие разные вариации данного заболевания. Зачастую пациентов в подобные отделения приводит наличие панических атак, которые нередко могут сочетаться с мигренью или другими патологиями, изматывающими больного.
Механизм развития патологии
В основе формирования болезнетворного явления лежит нарушение процессов торможения центральной нервной системы, почему происходит подобное — большой вопрос. Возможны опухолевые процессы в хиазмально-селлярной области или больших полушариях головного мозга, вероятен гормональный дисбаланс, отклонения со стороны щитовидной железы, поджелудочной, надпочечников.
Сердце, несмотря на всю автономность работы, не существует изолированно. Оно является составной частью системы. Частота сокращений регулируется гормонами, также импульсами от церебральных структур. Как итог патологического возбуждения со стороны ЦНС, сигнал поступает к кардиальным образованиям. Синусовый узел начинает работать активнее, продуцируя электроимпульсы, которые подстегивают функциональную активность, отсюда характерные симптомы кардионевроза.
На фоне длительного течения проблемы начинаются органические изменения. Это результат износа, избыточной нагрузки. Лучшим моментом для лечения считаются первые 3-4 года с начала. Далее все куда сложнее.
Кардионевроз провоцируется конфликтом разрыва у человека с высокоамбивалентными чертами. Человек обнаруживает, с одной стороны, способность к самозащите. С другой — некую ограниченность своих возможностей, а также угнетающую зависимость, нереализованные ожидания. Конфликт в виде разрыва четко связан с провоцирующей его ситуацией: смерть близкого, отъезд, переезд, болезнь — со всем, что угрожает одиночеством в представлении человека.
Существует также связь возникновения кардионевроза у людей с депрессивным типом реагирования на стресс (депрессивная невротическая структура). При этом типе реагирования у человека также наблюдается сильная амбивалентная установка, причем в фантазиях постоянно фигурирует агрессивное желание смерти одновременно с ожиданием чудесного спасения и/или исцеления.
Наблюдается склонность к симбиотическим отношениям, наличие депрессивно-симбиотических фантазий на тему слияния (сближения), что вызвано внешними или внутренними трудностями при разрыве тесных связей с матерью или отцом. Тяжело воспринимается смерть окружающих или даже сообщение о смерти, которое пациенты переживают, как если бы это касалось их, как собственную судьбу.
У кого может развиться кардионевроз?
Психологи выделили особенности характера человека с возможными невротическими расстройствами. К ним относятся:
- склонность к тревожности и мнительности;
- чрезмерный самоконтроль;
- приступы паники в случае напряженной ситуации;
- частая смена настроения;
- беспричинная усталость.
Люди с разными фобиями (боязнь, например, высоты, темноты, закрытых помещений) подвержены кардионеврозу