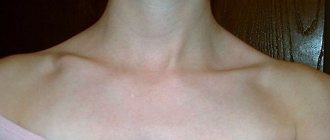
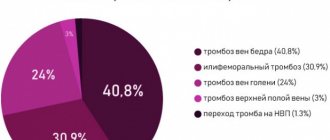
Шейные вены, набухание
Чтобы оценить наполнение наружных яремных вен следует уложить пациента на спину, с туловищем, согнутым под углом 45°. В норме вены в таком положении выглядят запавшими либо наполняются до уровня не более, чем 1–2 см над рукояткой грудины, а наполнение вен при вдохе меньше чем при выдохе.
Патомеханизм и причины
Набухание вен — следствие повышения венозного давления. Если в положении стоя наполнение яремных вен достигает угла нижней челюсти, то венозное давление составляет ≥25 см H2O. Причины набухания яремных вен следующие:
1) двустороннее — правожелудочковая сердечная недостаточность, большое количество жидкости в сердечной сумке (в том числе тампонада сердца), констриктивный перикардит (в этом случае набухание усиливается во время вдоха — необычный [парадоксальный] венозный пульс [симптом] Куссмауля [иногда наблюдается и при выраженной правожелудочковой недостаточности]), нарушение проходимости верхней полой вены (синдром верхней полой вены (320; причины — опухоль легкого и увеличение лимфоузлов верхнего средостения, реже — тромбофлебит верхней полой вены, медиастинальный фиброз, аневризма грудного отдела аорты, зоб очень больших размеров), стеноз или недостаточность трикуспидального клапана (при недостаточности наблюдается положительный венозный пульс — наполнение возрастает во время сердечной систолы), легочная гипертензия, тромбоэмболия легочной артерии, напряженный пневмоторакс;
2) одностороннее — зоб больших размеров; слева — сдавление левой плечеголовной вены аневризмой аорты.
Диагностика
1. Оцените жизненно важные показатели (дыхание, пульс, артериальное давление), поскольку может существовать прямая угроза жизни (особенно в случае тампонады сердца, напряженного пневмоторакса или тромбоэмболии легочной артерии).
2. Необходимо собрать анамнез и провести объективное обследование. Исследуйте печеночно-яремный отток, чтобы локализовать препятствие, которое вызывает набухание яремных вен. Уложите пациента на спину. При этом его туловище должно быть в таком положении, чтобы яремные вены не наполнялись более, чем на 1–2 см выше уровня яремной вырезки грудины. В течение 30–60 с сдавливайте рукой область правого подреберья, а при повышенной чувствительности в этом месте — другую область брюшной полости; убедитесь при этом, что больной дышит свободно и наблюдайте за яремными венами. Их выбухание выше уровня грудино-ключично-сосцевидной мышцы (положительный печеночно-яремный рефлюкс) характерно для застойной сердечной недостаточности (сдавление области печени повышает давление в нижней полой вене и правом предсердии, что передается на верхнюю полую вену и яремные вены). У здоровых лиц или в случаях, когда нарушение кровообращения имеется выше правого предсердия, сдавление печени не вызывает существенного возрастания давления в предсердии или передача повышенного давления из правого предсердия в верхнюю полую вену невозможна. Задержка дыхания во время исследования печеночно-яремного оттока создает эффект, подобный пробе Вальсальвы и набухание яремных вен в этом случае не имеет диагностического значения.
3. Дополнительные методы исследования: РГ грудной клетки; при подозрении на сердечную недостаточность, тампонаду сердца, перикардит или клапанные пороки — эхокардиография; при зобе больших размеров — УЗИ шеи плюс исследование ТТГ и гормонов щитовидной железы; при синдроме верхней полой вены (ему сопутствуют отек лица и шеи, а также расширение вен верхней половины грудной клетки) — КТ грудной клетки, при подозрении на рак легкого — бронхоскопия; при подозрении на тромбоэмболию легочной артерии — ангио-КТ грудной клетки, возможно — УЗИ вен нижних конечностей.
Параганглиомы являются истинными новообразованиями, источник роста которых — параганглионарные хеморецепторные клетки. В височной кости данные клетки расположены в области луковицы яремной вены и на промонториальной стенке барабанной полости, исходя из ветви языкоглоточного нерва — барабанного нерва [1].
Распространенность данной патологии 1:1 300 000, однако среди доброкачественных новообразований среднего уха гломусные опухоли занимают 2-е место после невриномы преддверно-улиткового нерва [1—3].
Гломусные опухоли характеризуются тканевой атипией, то есть являются доброкачественными, и относительно медленным ростом, однако их локализация обусловливает значительные медицинские проблемы, такие как серьезные патологические проявления при локализации новообразований на основании черепа в области внутренней сонной артерии, а также черепно-мозговых нервов, обеспечивающих в том числе координацию, глотание, голосообразование, и трудный хирургический доступ [1—3]. Смертность больных вследствие местного прогрессирования гломусной опухоли составляет 6% [4].
Хирургическое удаление является «золотым стандартом» лечения параганглиом. Данный метод лечения особенно актуален на ранних сроках опухолевого процесса, когда можно не только полностью удалить новообразование, но и улучшить качество жизни пациента, восстановив слух. Еще одним направлением лечения гломусных опухолей является лучевая терапия (гамма-нож). Вышеуказанный способ применяется при отказе пациента от операции, наличии сопутствующей соматической патологии, являющейся противопоказанием к выполнению продолжительного хирургического вмешательства под наркозом, а также при невозможности хирургического удаления опухоли (прорастание во внутреннюю сонную артерию). При отсутствии возможности полного удаления новообразования возможно сочетание хирургии и лучевых методов, замедляющей его рост. При наличии противопоказаний к операции проводится только лучевая терапия [2, 5, 6].
В том случае, когда гломусная опухоль тесно прилегает к тем или иным черепно-мозговым нервам, удаление ее может повлечь за собой их повреждение, с развитием соответствующей клинической картины [7, 8]. Так, например, по данным литературы, ухудшение уже имеющихся клинических проявлений (дисфагия и/или охриплость) или их появление отмечалось в 33% случаев после удаления яремного гломуса [9]. Другими осложнениями хирургического лечения являются снижение слуха/глухота (19%) [9], ликворея (8,3%), аспирация (5,5%), инфицирование послеоперационной области (5,5%), пневмония (2,3%), менингит (2,1%) [10].
Приводим клиническое наблюдение.
Пациентка Г.
, 29 лет, поступила в отоларингологическое отделение УКБ № 1 ФГАОУ В.О. Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский университет) с жалобами на постоянный шум в левом ухе, пульсирующего характера, совпадающий с ритмом сердечных сокращений, снижение слуха на это ухо, тянущую боль в левой височной области.
Вышеуказанные жалобы беспокоили пациентку в течение 2 лет, симптоматика нарастала в динамике. По месту жительства после неоднократных неэффективных курсов антибактериальной терапии выполнена КТ височных костей и МРТ головного мозга, где обнаружено новообразование височной кости слева.
При отоскопии AS определялась типичная картина гломусной опухоли: в нижних отделах перепонка выбухала за счет расположенного за ней ярко-красного пульсирующего новообразования. Результаты аудиологического исследования представлены на рис. 1.
Рис. 1. Данные аудиологического исследования.
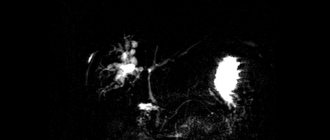
По данным МРТ с контрастным усилением в проекции верхушки пирамиды височной кости с распространением на область луковицы левой яремной вены определялась негомогенная структура неправильно-округлой формы, размером около 15×17×21 мм, интимно прилежащая к левой внутренней сонной артерии, а также к твердой мозговой оболочке задней черепной ямки. Опухоль активно накапливала контрастное вещество (рис. 2).
Рис. 2. МРТ основания черепа. В области верхушки пирамиды височной кости слева — гломусная опухоль (указана стрелкой), прилежащая к внутренней сонной артерии.
По результатам обследования определена тактика ведения больной — хирургическое лечение с предварительной селективной эмболизацией питающих опухоль сосудов. В ходе операции после выполнения мастоидэктомии, обнажения лицевого нерва на протяжении тимпанальной и мастоидальной частей и транспозиции его кпереди опухоль была удалена вместе с луковицей яремной вены и сигмовидным синусом. Новообразование занимало область луковицы яремной вены, распространялось в заднюю черепную ямку, в область внутренней сонной артерии, а также сосудисто-нервного пучка яремной вырезки. Идентифицированы интактные n. vagus, n. hypoglossus, n. glossopharyngeus. Небольшой дефект твердой мозговой оболочки закрыт фасцией, образовавшаяся полость облитерирована жировой тканью, взятой с передней брюшной стенки, наружный слуховой проход ушит наглухо. После операции и вывода из наркоза пациентка была переведена в отделение реанимации, где планово экстубирована через 6 ч в связи с длительным хирургическим вмешательством. В первые сутки после операции отмечалась ликворея, что потребовало установки люмбального дренажа. Проводилась антибактериальная терапия (цефтриаксон по 2 г 2 раза в сутки). Через 7 сут ликворея была купирована и пациентка переведена в оториноларингологическое отделение.
После экстубации пациентка отметила затруднение глотания, поперхивание, стридорозное дыхание на вдохе, а также отсутствие голоса. При выполнении фиброскопии выявлен двусторонний парез гортани, неподвижные голосовые складки находились в парамедианном положении, просвет голосовой щели составлял 4—5 мм (рис. 3).
Рис. 3. Данные видеоларингоскопии на 1-е сутки после операции. Фонация. Голосовые складки — в парамедианном положении. В послеоперационном периоде проводилось лечение пареза гортани, включавшее в себя инъекции прозерина, мильгаммы, глюкокортикостероидную терапию. На 8-е сутки после операции дополнительно назначены рефлексотерапия, акупунктура, новокаиновая блокада зон Захарьина—Геда. Местных послеоперационных осложнений отмечено не было.
На 11-е сутки после операции на фоне проводимого лечения отмечена положительная динамика со стороны гортани. При стробоскопии регистрировались микроколебания голосовых складок, появились движения черпаловидных складок, отмечено расширение голосовой щели до 6—7 мм.
Однако на 12-е сутки у пациентки появились сухой кашель и общая слабость. Пульмонолог по клиническим данным и результатам КТ органов грудной клетки диагностировал двустороннюю полисегментарную (аспирационную) пневмонию средней степени тяжести. Назначена анти-бактериальная терапия — авелокс по 400 мг в день, в течение 10 дней, затем тиенам по 500 мг внутривенно капельно в течение 10 дней. Пациентка находилась под динамическим наблюдением оториноларинголога, пульмонолога, клинического фармаколога, проводилась коррекция лечения согласно бактериологическим и клиническим данным. Спустя 18 сут выполнена контрольная КТ органов грудной клетки, отмечено разрешение пневмонии. При контрольной стробоскопии на 18-е сутки визуализировались ограниченные движения правой половины гортани, микроколебания левой голосовой складки. Просвет голосовой щели в задней трети составил 6—7 мм.
Через 6 мес восстановилась подвижность правой половины гортани, левая голосовая складка осталась неподвижна. У пациентки сохранилась небольшая осиплость, не доставляющая пациентке беспокойства.
Данный клинический случай демонстрирует сложности послеоперационного ведения больных после удаления гломусной опухоли яремной вены. Несмотря на определенный риск развития осложнений, хирургическое лечение в данном случае выбрано в связи с достаточно большим размером новообразования, его близостью к черепно-мозговым нервам, а также молодым возрастом пациентки. Дальнейший рост новообразования привел бы к возникновению неврологических дефицитов.
Особенность данного клинического случая заключается в том, что в послеоперационном периоде у пациентки, не исключая травматическую этиологию пареза слева, развился идиопатический парез правой половины гортани, что в свою очередь привело к такому грозному осложнению, как аспирационная пневмония.
Авторы заявляют об отсутствии конфликта интересов.
*e-mail; https://orcid.org/0000-0001-7414-1293
Венозная мальформация (венозная ангиома).
Встречается относительно часто и не является истинной мальформацией, в большей степени представляет собой вариант строения венозного оттока.
Течение обычно бессимптомное. Редко бывают судороги.
Венозная мальформация. Схема. Определяются мелкие расширенные венулы в виде «зонтика», «головы медузы», дренирующиеся в крупную транскортикальную вену, которая, в свою очередь впадает в верхний сагиттальный синус.
а) Т1 с внутривенным контрастированием. Стрелки показывают расширенные вены глубокого белого вещества, дренирующиеся в расширенную транскортикальную вену; б) МР-венография с контрастированием показывает венозную дисплазию, дренирующуюся в расширенную внутреннюю мозговую вену. Венозная мальформация.
Cочетание гломусной опухоли луковицы яремной вены с эпитимпанитом, осложненным холестеатомой
Для цитирования. Шевчик Е.А., Свистушкин В.М., Мухамедов И.Т., Пшонкина Д.М., Золотова А.В. Сочетание гломусной опухоли луковицы яремной вены с эпитимпанитом, осложненным холестеатомой // РМЖ. 2015. No 23. С. 1420–1421.
Резюме
: в статье представлен клинический случай сочетания гломусной опухоли яремной вены с хроническим гнойным средним отитом, осложненным холестеатомой. Приведена классификация гломусных новообразований височной кости. Особое внимание уделяется трудности своевременной диагностики гломусных новообразований данной локализации.
Ключевые слова
: гломусная опухоль, яремный гломус, холестеатома.
Гломусная опухоль – доброкачественное, медленно растущее, обильно васкуляризованное, локально инвазивное новообразование, которое развивается из клеток параганглиев, ассоциированных с симпатическими и парасимпатическими ганглиями. Таким образом, гломусные опухоли можно отнести к параганглиомам. В области височной кости гломусные опухоли чаще всего локализуются в области луковицы яремной вены, а также на промонториальной стенке, исходя из тимпанального сплетения. Несмотря на низкую распространенность данной патологии (1:300 000), среди доброкачественных новообразований среднего уха гломусные опухоли занимают 2-е место после невриномы преддверно-улиткового нерва [1–3]. Вследствие медленного роста и бессимптомного течения клинические проявления манифестируют в возрасте 40–60 лет, при этом у женщин частота встречаемости данной патологии в 3 раза больше, чем у мужчин. Существует генетическая предрасположенность к данному заболеванию. При наличии данной патологии у ближайших родственников риск развития новообразования составляет 30%. В настоящее время идентифицирован ряд генов, мутации которых приводят к повышенному риску развития параганглиом [2–4]. Гломусные опухоли локально инвазивны, в связи с чем классификация данной патологии основана на степени инвазии новообразования в окружающие структуры. При типе А параганглиома располагается в пределах барабанной полости, тип В подразумевает инвазию новообразования в клетки сосцевидного отростка. При типе С опухоль поражает инфралабиринтное пространство и распространяется в верхушку пирамиды височной кости. В этом случае наиболее важными являются взаимоотношения новообразования со стенкой внутренней сонной артерии. При типе D отмечается интра-краниальное распространение [5]. Методом выбора при лечении данной патологии является хирургическое удаление новообразования. Альтернативный способ – лучевая терапия (g-нож), которая показана людям пожилого возраста и пациентам, имеющим противопоказания для обширной операции, согласно данным литературы, позволяет замедлить или даже остановить рост гломусной опухоли [6].
Клиническая часть
Пациент Т., 55 лет, поступил в клинику болезней уха, горла и носа Первого МГМУ имени И.М. Сеченова 8.09.2015 г. с жалобами на практически полное отсутствие слуха на левое ухо, постоянный шипящий шум в этом ухе пульсирующего характера с меняющимся тембром, усиливающийся при выполнении физической нагрузки, периодическое гноетечение из левого уха. Шум в левом ухе пациент отметил около 6 лет назад, однако к врачам не обращался, спустя 3 года слух на это ухо начал снижаться, периодически появлялось гноетечение, что заставило пациента обратиться к ЛОР-врачу в поликлинику по месту жительства. В связи с гноетечением, отсутствием болевого синдрома был поставлен диагноз «Левосторонний хронический гнойный средний отит», проводились консервативное лечение и наблюдение. Следует отметить, что на данном этапе пациенту не были рекомендованы выполнение КТ височных костей и хирургическое лечение. В течение 5 лет проводилось наблюдение, несмотря на периодическое гноетечение из левого уха. Год назад пациент самостоятельно отметил появление новообразования в наружном слуховом проходе при выполнении туалета уха, снова обратился к врачу. Только на этом этапе было выполнено дообследование в объеме КТ и МРТ височных костей. Согласно результатам лучевой диагностики, при КТ височных костей (от 15.12.2014 г.) обнаружены признаки новообразования левой височной кости с остеолитической деструкцией (рис. 1); по результатам МРТ сосудов головного мозга от 10.04.2015 г. выявлены МР-признаки патологического участка сосудистого новообразования в области пирамиды левой височной кости, вероятнее всего – гломусная опухоль луковицы левой яремной вены.
В поликлинике по месту жительства была проведена биопсия новообразования наружного слухового прохода, результат гистологического исследования: ангиофиброма. Пациент был направлен в клинику болезней уха, горла и носа Первого МГМУ имени И.М. Сеченова. При поступлении выполнена отомикроскопия: слева отмечался субтотальный дефект барабанной перепонки, барабанная полость заполнена образованием ярко-розового цвета, пульсирующим. Аудиологически: левосторонняя смешанная тугоухость. Было выполнено повторное МРТ головного мозга с контрастированием от 4.09.2015 г.: МР-картина, вероятнее всего, соответствует гломусной опухоли слева. МР-данных за очаговое поражение вещества головного мозга и мозжечка не получено. Пациент был консультирован неврологом и нейрохирургом для исключения поражения черепно-мозговых нервов, при этом не отмечено признаков поражения блуждающего, лицевого, добавочного, подъязычного нервов, что может встречаться при гломусной опухоли данной локализации. Было принято решение о проведении хирургического вмешательства. С учетом генеза образования предварительно 9.09.2015 г. в рентгенодиагностическом отделении ангиографии Первого МГМУ имени И.М. Сеченова под местной анестезией выполнена артериография левой наружной сонной артерии в 2-х проекциях с селективной эмболизацией гломусной опухоли. Кровоснабжение образования осуществлялось за счет затылочной и ветвей верхнечелюстной артерий.
10.05.2015 г. под эндотрахеальным наркозом в оториноларингологическом отделении было выполнено удаление гломусной опухоли среднего уха слева с закрытием послеоперационной полости жировой тканью с передней брюшной стенки. В ходе вмешательства было отмечено, что образование заполняло все полости среднего уха, окутывая слуховые косточки, также особенностью данного случая являлось то, что в эпитимпануме в массах образования были обнаружены включения холестеатомы, которая, как правило, не является сопутствующей патологией для гломусных опухолей (рис. 2). Выполнена мастоидэктомия (вскрыты все клетки сосцевидного отростка с обнажением сигмовидного синуса, эмиссарии, твердой мозговой оболочки средней черепной ямки), удалена верхушка сосцевидного отростка. Образование распространялось также в ретрофациальные клетки. Выделен n. facialis на протяжении от коленчатого узла до шилососцевидного отверстия, выполнена его транспозиция кпереди. Также образование распространялось в область внутренней сонной артерии. На боковой поверхности шеи выделена яремная вена до bulbus jugularis, откуда исходил рост новообразования. Сигмовидный синус перевязан, рассечен. Новообразование удалено вместе с частью яремной вены, включая bulbus jugularis, и частью сигмовидного синуса. Образовавшаяся в ходе операции полость была заполнена жировой тканью, взятой из передней брюшной стенки (рис. 3). В послеоперационном периоде в области ложа сосудисто-нервного пучка был на 1 сут установлен активный дренаж, проводились антибактериальная, десенсибилизирующая, гормональная терапия, местное лечение (обработка и туалет послеоперационных швов). На фоне проведенного лечения пациентом в раннем послеоперационном периоде отмечено отсутствие шума в ухе. Головокружения, спонтанной вестибулярной симптоматики также не отмечалось. Наблюдался парез n. facialis III степени по шкале Хауса – Брэкмана, возникший вследствие транспозиции лицевого нерва. По результатам гистологического исследования интраоперационного биопсийного материала: морфологическая картина характерна для параганглиомы (син.: гломусная опухоль, хемодектома) среднего уха. Пациент был выписан в удовлетворительном состоянии. В послеоперационном периоде наблюдалась положительная динамика со стороны пареза лицевого нерва, что свидетельствует о постепенном восстановлении его функции. Данный клинический случай интересен сочетанием двух патологий: гломусной опухоли, исходящей из луковицы яремной вены, и хронического гнойного среднего отита, осложненного холестеатомой. В подобной ситуации такие симптомы, как гноетечение и снижение слуха могут долгое время маскировать клинические проявления гломусной опухоли. Стоит отметить, что врачи амбулаторного звена нередко продолжают наблюдать пациентов с диагнозом «Хронический гнойный средний отит» при наличии гломусной опухоли среднего уха, даже при отсутствии воспалительного процесса. В подобной ситуации хотелось бы подчеркнуть важность КТ-исследования височных костей, которое должно быть обязательно проведено пациентам для уточнения степени костной деструкции и подготовки к хирургическому вмешательству. Результаты КТ позволяют на ранней стадии заподозрить наличие гломусной опухоли. Врач должен провести необходимое дообследование и направить пациента на хирургическое лечение, что поможет избежать осложнений и уменьшить объем хирургического вмешательства.