Что такое ПВ и где она находится
Подключичная вена находится впереди лестничной мышцы, принимает вены руки и шеи. Она служит продолжением подмышечной вены, в которую попадает кровь от пояса руки и свободной верхней конечности.
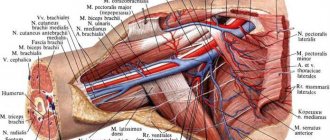
Анатомия сосуда следующая: у него имеются клапаны, которые располагаются от латерального края 1 ребра до грудино-ключичного сустава. Подключичная вена образует венозный угол за счет соединения с внутренней яремной веной.
Плечеголовные вены формируются по причине слияния подключичных и внутренних яремных вен. Подключичная вена отделяется от одноименной артерии передней лестничной мышцей.
Центральный венозный доступ
25.09.2011 59727
Обеспечение центрального венозного доступа.
С одной стороны, врач или фельдшер СМП обязан обеспечить венозный доступ, если того требует состояние пациента, в любой ситуации. С другой, он не имеет достаточного навыка осуществления центрального венозного доступа, а значит, и вероятность развития осложнений у него выше, нежели, скажем, у реаниматолога стационара, выполняющего еженедельно по 5-10 «подключичек”. Этот парадокс полностью разрешить на сегодняшний день практически невозможно, но снизить риск осложнений при постановке центрального венозного катетера можно и нужно, работая по общепринятым стандартам безопасности. Напомнить об этих самых стандартах и систематизировать имеющуюся на сегодняшний день информацию по обсуждаемому вопросу призвана эта статья. Во-первых, коснемся показаний для центрального венозного доступа в аспекте догоспитального этапа. Сразу замечу, что они существенно уже стационарных показаний и это справедливо. Итак, начнем сначала с показаний для катетеризации центральных вен, принятых в условиях стационара: необходимость динамического контроля ЦВД; потребность в длительном введении инторопных и вазопрессорных препаратов; парентеральное питание и инфузионная терапия с использованием гиперосмолярных растворов; проведение трансвенозной ЭКС; недоступность периферических вен или несоответствие суммарного диаметра; установленных периферических катетеров планируемому темпу и объему инфузионной терапии. Для догоспитального этапа из всего этого списка целесообразно оставить только предпоследнее и последнее показания. Я думаю, это понятно — роль ЦВД сейчас значительно переосмыслена и его нецелесообразно использовать на ДГЭ; введение гиперосмолярных растворов на ДГЭ не проводится (за исключением 7,5% р-ра натрия хлорида и гипер-ХАЭСа, но их можно вводить в крупную периферическую вену); вазоактивные и инотропные агенты также можно вводить короткое время в периферию. Итак, у нас остается два показания для катетеризации центральных вен на ДГЭ: недоступность периферических вен или несоответствие суммарного диаметра установленных периферических катетеров планируемому темпу и объему инфузионной терапии, а также необходимость проведения трансвенозной электрокардиостимуляции. Обилие в настоящее время разнообразных периферических катетеров и использование внутрикостного пути введения способны решить проблему доступа к сосудистому руслу без задействования центральных вен в большинстве случаев.
Противопоказания для катетеризации ЦВ: инфекция, травма или ожог предполагаемого места катетеризации; выраженная коагулопатия (видимая без специальных методов обследования); отсутствие у врача СМП навыка катетеризации ЦВ (но в этом случае врачу грозит ответственность за необеспечение сосудистого доступа, если будет доказано, что это вилось причиной последствий). Неоднократно поднимался вопрос — а что делать фельдшеру? Коллеги, юридическая практика в странах СНГ такова, что никто не оценит удачно установленного фельдшером центрального венозного катетера, но зато фельдшер может понести ответственность в полной мере за свои действия, если вдруг будет иметь место осложнение, тем более фатальное. Катетеризация центральных вен — врачебная процедура, но это не означает, что при гибели больного из-за отсутствия адекватного венозного доступа фельдшер застрахован от разборок за «ненадлежащее оказание медицинской помощи”. В общем, коллеги-фельдшера, в каждой конкретной ситуации вам придется принимать решение на свой страх и риск. Внутрикостный доступ в таких ситуациях – отличная палочка-выручалочка. Анатомические соображения
Строго говоря, под термином «катетеризация центральной вены» подразумевают катетеризацию верхней (чаще) или нижней полой вены, так как вены, которые непосредственно используются для доступа к указанным участкам сосудистого русла (подключичная, внутренняя яремная или бедренная), не являются центральными в полном смысле этого слова. Кончик катетера при катетеризации центральной вены должен находиться либо в верхней, либо в нижней полой вене, это необходимо понимать.
Рисунок 1. Анатомические взаимоотношения подключичных и внутренних яремных вен. Анатомические взаимоотношения структур, окружающих подключичную и внутреннюю яремную вены необходимо очень четко себе представлять, для этого полезнее всего сходить несколько раз в морг и попрепарировать шейную и подключичную область. В общем плане они таковы (взято мной из книги М. Роузена, Я.П. Латто и У.Шэнга «Чрескожная катетеризация центральных вен»): Подключичная вена расположена в нижней части подключичного треугольника. Она является продолжением подмышечной вены и начинается от нижней границы I ребра. Вначале вена огибает сверху I ребро, затем отклоняется кнутри, вниз и немного кпереди у места прикрепления к I ребру передней лестничной мышцы и входит в грудную полость, где позади грудиноключичного сочленения соединяется с внутренней яремной веной. Отсюда уже в качестве плечеголовной вены она поворачивает в средостение, где, соединяясь с одноименной веной противоположной стороны, образует верхнюю полую вену. Спереди на всем протяжении вена отделена от кожи ключицей. Своей наивысшей точки подключичная вена достигает как раз на уровне середины ключицы, где она поднимается до уровня верхней границы ключицы. Латеральная часть вены расположена кпереди и книзу от подключичной артерии, и обе они пересекают верхнюю поверхность I ребра. Медиально вену от лежащей кзади от нее артерии отделяют волокна передней лестничной мышцы. Позади артерии располагается купол плевры. Купол плевры возвышается над грудинным концом ключицы. Подключичная вена пересекает спереди диафрагмальный нерв, слева над верхушкой легкого проходит грудной проток, входящий затем в угол, образованный при слиянии внутренней яремной и подключичной вен – угол Пирогова. Внутренняя яремная вена начинается от яремного отверстия черепа, продолжаясь из сигмовидного синуса и идет по направлению к грудной клетке. Сонная артерия и блуждающий нерв проходят вместе в сонном влагалище. Перед тем как занять сначала латеральное, а затем переднелатеральное положение относительно внутренней сонной артерии, внутренняя яремная вена располагается позади артерии. Вена обладает способностью к значительному расширению, приспосабливаясь к увеличению притока крови, в основном за счет податливости ее латеральной стенки. Нижняя часть вены находится позади прикрепления грудинной и ключичной головок грудино-ключично-сосцевидной мышцы к соответствующим образованиям и плотно прижата к задней поверхности мышцы фасцией. Позади вены расположены предпозвоночная пластинка шейной фасции, предпозвоночные мышцы и поперечные отростки шейных позвонков, а ниже, у основания шеи, находятся подключичная артерия и ее разветвления, диафрагмальный и блуждающий нервы и купол плевры. В место слияния внутренней яремной и подключичной вен слева впадает грудной проток, а справа— правый лимфатический проток. С бедренной веной несколько проще – в непосредственной близости от нее нет структур, повреждение которых несет в себе прямую угрозу для жизни и с этой точки зрения ее катетеризация безопаснее. Бедренная вена сопровождает бедренную артерию на бедре и заканчивается на уровне паховой связки, где она переходит в наружную подвздошную вену. В бедренном треугольнике бедренная вена располагается медиальнее артерии. Здесь она занимает среднее положение между бедренной артерией и бедренным каналом. Большая подкожная вена ноги впадает в нее спереди, чуть ниже паховой связки. В бедренном треугольнике в бедренную вену впадают несколько менее крупных поверхностных вен. Латеральное бедренной артерии расположен бедренный нерв. От кожи бедренная вена отделяется глубокой и поверхностной фасциями бедра, в этих слоях расположены лимфатические узлы, различные поверхностные нервы, поверхностные ветви бедренной артерии и верхний отрезок большой подкожной .вены ноги перед ее впадением в бедренную вену. Выбор вены для катетеризации определяется рядом факторов: опытом, анатомическими особенностями, наличием повреждений (ожогов) шейной, подключичной или бедренной области. Мы рассмотрим самые распространенные доступы к центральным венам, проверенные временем. Общие принципы катетеризации центральных вен на ДГЭ Катетеризация центральной вены – хирургическая операция, поэтому следует, по возможности, обеспечить максимально асептические в данном месте условия. Мне приходилось ставить центральные вены прямо на шоссе, в кругу зевак, но это не лучшее место для подобной манипуляции. Гораздо разумнее проводить катетеризацию на дому или в машине СМП (если вызов общественный). Позаботьтесь о том, чтобы на вашей бригаде всегда был набор для катетеризации центральных вен. Сейчас имеется масса производителей, выпускающих отличные наборы по доступной цене. Проведение катетеризации центральных вен не предназначенными для этой цель расходниками увеличивает риск осложнений. В настоящее время для катетеризации используется методика Сельдингера – после пункции сосуда в него заводится проводник, игла извлекается и по проводнику заводится катетер. В исключительных случаях допускается катетеризировать внутреннюю яремную вену способом «катетер на игле», при этом следует самое пристальное внимание уделить наблюдению за адекватным функционированием венозного доступа и сменить катетер на нормальный при первой же возможности. Уделяйте самое пристальное внимание фиксации катетера. Оптимальнее всего его подшивать к коже капроновым швом. Общая последовательность действий при катетеризации центральных вен (общий алгоритм) Определяют показания для катетеризации центральной вены. Еще раз напомню о том, что по целому ряду причин катетеризации центральных вен на догоспитальном этапе следует всячески избегать. Но вышесказанное не оправдывает отказ от катетеризации центральной вены в том случае, когда она действительно необходима. По возможности следует взять информированное согласие у самого пациента, либо у его родственников. Выбирают место для доступа. Обеспечивают асептические условия, настолько, насколько это позволяет место и время: производят обработку места катетеризации, обрабатывают руки, одевают стерильные перчатки. Находят точку для пункции. Обезболивают пациента. Катетеризация центральной вены – очень болезненная манипуляция, поэтому если пациент не в глубокой коме и позволяет время, не забывайте о местной анестезии. Для пункции используют специальную иглу и шприц, наполовину заполненный физраствором. Ткани иглой проходят медленно, стараясь ощутить все слои. Во время пункции очень важно представлять себе, где находится кончик иглы («держать ум на конце иглы»). Настоятельно предостерегаю вас от изгибания пункционной иглы для облегчения ее заведения под ключицу – при потере контроля над ее положением вероятность осложнений многократно возрастет. Категорически запрещается манипулировать кончиком иглы в глубине тканей. Для изменения направления иглы обязательно подтяните ее в подкожную клетчатку. После получения венозной крови (кровь должна поступать в шприц свободно) иглу надежно фиксируют пальцами и снимают с нее шприц. Отверстие иглы закрывают пальцем, так как получить воздушную эмболию при отрицательном ЦВД вполне реально. В иглу заводят проводник. Используется либо проводник-леска, либо струна с гибким кончиком. Проводник заводят на 15-18 см, при более глубоком проведении кончик проводника может вызвать аритмии. При наличии препятствия проводник извлекают вместе с иглой; категорически запрещается извлекать проводник из иглы во избежание отрезания его кончика (подобный случай произошел с моим коллегой). После заведения проводника иглу осторожно извлекают. По проводнику заводят дилататор и, держа проводник свободной рукой, осторожно расширяют дилататором пункционный канал, стараясь при этом не порвать вену. Дилататор извлекают, по проводнику заводят катетер, держа при этом кончик проводника свободной рукой (очень важно!). Катетер заводят на такую глубину, чтобы его кончик находился в нижней полой вене при катетеризации через подключичную или внутреннюю яремную вену (примерно на уровне второго межреберья по среднеключичной линии) и на 35-45 см (следует использовать соответствующий катетер) при катетеризации нижней полой вены через бедренную. Проводник осторожно извлекают, к катетеру присоединяют пустой шприц и проверяют его местонахождение. Кровь должна поступать в шприц свободно, без сопротивления и так же вводиться обратно. При необходимости катетер немного подтягивают или заводят глубже. К катетеру присоединяют систему для внутривенной инфузии, раствор должен поступать по катетеру струйно. Катетер фиксируют, лучше капроновым швом. Накладывают повязку. Теперь мы рассмотрим отдельные доступы. Катетеризация подключичной вены Применяется подключичный и надключичный доступы для осуществления пункции и катетеризации. Положение: больной укладывается на твердую горизонтальную поверхность, между лопаток подкладывается небольшой валик из свернутой одежды, голова несколько запрокинута и максимально повёрнута в противоположную от места пункции сторону, рука со стороны пункции немного опускается и оттягивается вниз (к нижней конечности), а также ротируется наружу. При выборе места пункции имеет значение наличие повреждения грудной клетки: пункция начинается со стороны повреждения, и лишь при массивном размозжении мягких тканей в области ключицы или при её переломе пункция производится с противоположной стороны. Ориентиры — ключица, яремная вырезка, большая грудная мышца, грудино-ключично-сосцевидная мышца. Подключичный доступ.Ключицу мысленно разделяют на 3 части. Места пункции располагаются на 1-1,5 см ниже ключицы в точках: Ниже середины ключицы (точка Вильсона). На границе внутренней и средней трети ключицы (точка Обаньяка). На 2 см отступя от края грудины и на 1 см ниже края ключицы (точка Джилеса). Пункция из всех точек производится по направлению к одинаковым ориентирам. Наиболее распространена точка Обаньяка. Для ее нахождения можно использовать следующий прием: указательный палец помещают в яремную вырезку, средний – в вершину угла, образованного наружной ножкой кивательной мышцы и ключицей, а большим пальцем скользят вдоль нижнего края ключицы (по направлению к указательному) до тех пор, пока он не попадет в подключичную ямку. Таким образом, образуется треугольник, на вершинах которого расположены пальцы оператора. Точка вкола иглы находится на месте большого пальца, иглу направляют к указательному. Техника: в вертикальном направлении производится прокол кожи и подкожно-жировой клетчатки иглой на глубину 0,5-1см, затем игла направляется под углом 25°-45° к ключице и 20°-25° к фронтальной плоскости в направлении на один из ориентиров: 1. На верхний край грудно-ключичного сочленения со стороны пункции; 2. На яремную вырезку грудины (поместив в нее палец); 3. Латеральнее грудино-ключичного сочленения со стороны пункции. Игла направляется медленно и плавно, строго на ориентир, проходит между I ребром и ключицей, в этот момент угол иглы по отношению к фронтальной плоскости максимально уменьшают (держат иглу параллельно плоскости, на которой лежит пациент). В шприце все время (при введении и при извлечении иглы) создаётся разрежение поршнем. Максимальная глубина вхождения иглы строго индивидуальна, но не должна превышать 8 см. Нужно стараться ощутить все проходимые иглой ткани. Если максимальная глубина достигнута, а кровь в шприце не появилась, то иглу извлекают плавно до подкожной клетчатки (под контролем аспирации — так как возможно, вена была пройдена «на входе» насквозь) и только затем направляют на новый ориентир. Изменения направления иглы производятся только в подкожной клетчатке. Манипулировать иглой в глубине тканей категорически недопустимо! При неудаче иглу перенаправляют несколько выше яремной вырезки, а при повторяющейся неудаче делают вкол на 1 см латеральнее первой точки и все повторяют сначала.
Рис. 2. Пункция подключичной вены: а – точки введения иглы: 1 – Джилеса, 2 – Обаньяка, 3 – Вильсона; б – направление иглы при пункции. Надключичный доступ — считается более безопасным, но он менее распространен. Точка вкола иглы (точка Йоффа) располагается в вершине угла (или на расстоянии до 1 см от неё по биссектрисе) между верхним краем ключицы и местом прикрепления к нему латеральной ножки кивательной мышцы. После прокола кожи иглу направляют под углом 40°-45° по отношению к ключице и 10°-20° по отношению к передней поверхности бокового треугольника шеи. Направление движения иглы примерно соответствует биссектрисе угла, образованной ключицей и кивательной мышцей. Вена находится на глубине 2-4 см от поверхности кожи. Хочу заметить, что часто использую этот доступ, но не для катетеризации, а для пункции вены при необходимости немедленного доступа к сосудистому руслу. Дело в том, что при этом доступе расстояние до вены очень короткое и достичь ее можно даже обычной внутримышечной иглой. Пункционная катетеризация внутренней яремной вены.
Сопряжена со значительно меньшим риском повреждения плевры и органов в грудной полости. Авторами методик катетеризации ВЯВ подчеркивалось, что в период разработки этих самых методик не было получено ни одного летального осложнения. Между тем, технически пункция ВЯВ значительно сложнее из-за выраженной подвижности вены; требуется «идеально» острая пункционная игла. Обычно реаниматологи осваивают этот доступ после освоения катетеризации подключичной вены. Для пункции идеальна укладка больного в положение Тренделенбурга (опущенный головной конец) с наклоном 15-20°, но лично я никогда этим не пользуюсь. Голову слегка поворачиваем в сторону, противоположную пункции. Известно несколько способов (доступов) для пункции внутренней яремной вены. По отношению к основному анатомическому ориентиру их делят на 3 группы: 1. НАРУЖНЫЙ ДОСТУП — кнаружи от грудино-ключично-сосцевидной мышцы; 2. ВНУТРЕННИЙ ДОСТУП — кнутри от этой мышцы; 3. ЦЕНТРАЛЬНЫЙ ДОСТУП — между медиальной и латеральной ножками этой мышцы; среди этих доступов различают верхний, средний и нижний доступы. При наружном доступе иглу вводят под задний край грудино-ключично-сосцевидной мышцы на границе между нижней и средней третями её (в месте пересечения веной латерального края этой мышцы). Иглу направляют каудально и вентрально (под небольшим углом к коже) к яремной вырезке грудины. При этом игла идет почти перпендикулярно ходу вены. При внутреннем доступе II и III пальцами левой руки отодвигают сонную артерию медиально от грудино-ключично-сосцевидной мышцы. Точка прокола кожи проецируется по переднему краю грудино-ключично-сосцевидной мышцы на 5 см выше ключицы. Иглу вводят под углом 30°-45° к коже в направлении границы между средней и внутренней третью ключицы. При центральном доступе находят анатомический ориентир — треугольник, образованный двумя ножками грудино-ключично-сосцевидной мышцы и ключицей. Из угла между ножками кивательной мышцы мысленно опускают биссектрису до ключицы. Точка вкола при верхнем, среднем и нижнем доступе будет находиться соответственно в вершине угла, на середине биссектрисы и в месте пересечения её с ключицей. Очень полезно прощупать пульсацию сонной артерии, она находится медиальнее вены. Лично мне больше всего нравится высокий центральный доступ, его я практически всегда и использую. В точку пункции вводят иглу, которую направляют к области сердца под углом 30°-45° к коже и под углом 5°-10° от сагиттальной плоскости (срединной линии), то есть по направлению к ипсилатеральному соску (передней верхней подвздошной ости у женщин). Можно вначале использовать методику поисковой пункции с обычной внутримышечной иглой. Иглу продвигают при постоянной аспирации поршнем шприца. Отчётливо ощущается прокол шейной фасции, под которой сразу находится вена; обычно это происходит на глубине 2-3 см от кожи. Если игла введена на 5-6 см, а вены нет, то иглу осторожно извлекают при постоянном разрежении в шприце. Достаточно часто удается «поймать» вену только при извлечении иглы. Если и это заканчивается неудачей, то иглу перенаправляют сначала несколько латеральнее, а при отсутствии вены и там – медиальнее (осторожно, так как медиально проходит сонная артерия). После попадания в вену целесообразно развернуть иглу несколько по ходу вены, это облегчает введение проводника. Катетеризация бедренной вены Требует наличия длинного катетера, так как он должен пройти в нижнюю полую вену. Для облегчения запоминания расположения компонентов сосудисто-нервного пучка бедра целесообразно запомнить слово «ИВАН» (интра – вена – артерия – нерв). Точка вкола располагается на 1-2 см ниже пупартовой связки и на 1 см кнутри от пульсации бедренной артерии. Иглу направляют под углом в 20°-30° к поверхности кожи и несколько кнаружи. При этом можно ощутить 2 провала — при проколе фасции и при проколе собственно вены. Из-за смещаемости вены в нее чаше попадают на выходе. Осложнения при катетеризации бедренной вены обычно связаны с длительным стоянием катетера, эта катетеризация не связана с такими серьезными осложнениями как пневмоторакс или гемоторакс, которые могут иметь место при катетеризации подключичной или внутренней яремной вены, поэтому катетеризация бедренной вены достаточно привлекательна для догоспитального этапа. Единственное условие – относительная сохранная гемодинамика у пациента, так как для нахождения точки для пункции должен прощупываться пульс на бедренной артерии. Осложнения катетеризации центральных вен 1. Связанные с нарушением техники пункции: Подкожное кровотечение и гематома, пневмоторакс, гемоторакс. Кровотечение и гематомы при ошибочной пункции подключичной или сонной артерии — если в шприце появилась алая кровь, то следует иглу быстро извлечь, место пункции артерии прижать на 2-3 минуты и при наличии выраженной гематомы повторить пункцию с другой стороны. Истечение лимфы наружу, образование хилоторакса при повреждении грудного лимфатического протока (встречается при пункции слева). Прокол трахеи с образованием подкожной эмфиземы. Повреждение возвратного нерва. Повреждение звездчатого узла. Травмирование и паралич диафрагмального нерва. Повреждение плечевого сплетения. Двойной прокол подключичной или яремной вены с повреждением плевральной полости, введение катетера в плевральную полость. Пункция пищевода с последующим развитием медиастинита.
2. При введении проводника или катетера на избыточную глубину: Перфорация стенки правого предсердия. Перфорация стенки правого желудочка. Перфорация стенки верхней полой вены. Перфорация стенки правого предсердия с выходом катетера в правую плевральную полость. Повреждение стенки легочной артерии при катетеризации правой подключичной вены. Проникновение катетера в яремную вену или подключичную вену противоположной стороны. Проникновение катетера из правой подключичной вены в нижнюю полую вену и правое предсердие. Проникновение катетера в правое сердце с повреждением трехстворчатого клапана и последующим возникновением сердечной недостаточности. При возникновении жизнеопасного осложнения необходимо предпринять все возможные меры по его устранению. При развитии напряженного пневмоторакса производят пункцию толстой иглой во втором межреберье по среднеключичной линии; можно поставить в плевральную полость несколько катетеров 16 или 14 G. Следует всегда помнить, что при неудаче катетеризации на одной стороне грудной клетки следует попытаться катетеризировать эту же вену другим доступом, сменить вену (например, при неудачной пункции подключичной попробовать пунктировать яремную на той же стороне). Переходить на другую сторону следует в самом крайнем случае, так как двухсторонний напряженный пневмо- или гемоторакс практически не оставляет пациенту шансов, особенно на догоспитальном этапе. Еще одна важная деталь – при наличии у пациента исходного пневмоторакса, гемоторакса, гидроторакса, пневмонии, травмы грудной клетки, плеврита или проникающего ранения грудной клетки, пункция подключичной или внутренней яремной вены всегда должна начинаться на пораженной стороне. Несколько слов о наружной яремной вене Описание техники катетеризации наружной яремной вены очень редко встречается даже в современной отечественной литературе, между тем, этот способ представляется достаточно удобным и гораздо более простым и безопасным, нежели катетеризация центральных вен. Пункция наружной яремной вены хорошо удается у пациентов обычного или пониженного питания. Голову больного поворачивают в противоположную сторону, головной конец опускают, указательным пальцем пережимают вену сразу над ключицей. Врач или фельдшер встает со стороны головы больного, обрабатывает кожу, фиксирует вену пальцем, прокалывает кожу и стенку вены в проксимальном направлении (к ключице). Вена эта тонкостенная, поэтому ощущение препятствия и провала при проколе стенки может отсутствовать. Катетеризация – методом «катетер на игле».
Автор Швец А.А. (Граф) https://www.feldsher.ru
Приток подключичной вены
Венозная стенка сращена с собственной фасцией шеи, надкостницей 1 ребра и сухожилием. Именно по этой причине просвет вены не спадает. Такой фактор играет важную роль, ведь при травмировании вены высока вероятность развития воздушной эмболии.
Притоками подключичной вены является:
- дорсальная лопаточная вена соответствует бассейну одноименной артерии;
- грудинные вены, разносящие кровь от грудных мышц.
На правой стороне шеи локализуется пироговский венозный угол спереди от подключичной вены, куда и впадает яремная вена.
Функции
Основной функцией вены считается отток крови, насыщенной углекислотой и продуктами обмена.
Кроме этого, благодаря ей в кровеносное русло проникают гормоны из желез внутренней секреции и питательные вещества, которые всасываются в желудочно-кишечном тракте.
Подключичная вена занимает не последнее место в регуляции общего и местного кровообращения, а также в распространении различных воспалительных процессов, протекающих в организме человека.
Какие заболевания связаны с ПВ
Кровеносная система считается сложной конструкцией, которой отводится роль перевода крови из других русел.
Одним из распространенных заболеваний подключичной вены считается тромбоз, при котором существенно меняется ток крови вдоль всей верхней конечности. Причина развития такого заболевания кроется в нарушении свертывания крови и чрезмерных физических нагрузках на организм.
Преимущественно патология диагностируется у пациентов молодого возраста и преимущественно у мужчин.
При своевременной диагностике и проведении эффективной терапии прогноз вполне благоприятный.
При высоких физических нагрузках на организм происходит перенапряжение одной руки, что приводит к сдавливанию вен. Результатом этого становится тромбоз, и способствует этому повышенная свертываемость крови и слишком медленное движение кровотока.
Распространенной аномалией развитию подключичных артерий служит аберрантная правая подключичная артерия. В результате компрессии аберрантной подключичной артерии подлежащих структур возможно появление симптомов, напрямую зависящих от возраста больного и анатомических особенностей развития.
Оперативные вмешательства на подключичной артерии и плечеголовном стволе
При закупорке плечеголовного ствола или подключичной артерии на участке до отхождения позвоночной артерии возникает ретроградное кровообращение позади места закупорки, через позвоночную, а также через правую сонную артерию. Таким образом, при этой ситуации только что названные сосуды не улучшают кровоснабжение мозга, а как раз наоборот, «обкрадывают» его. Возникает синдром «обкрадывания» (Conform). При функциональной нагрузке на верхние конечности повышается их потребность в притоке крови, повышается отток по функционирующим как коллатерали артериям верхних конечностей, позвоночным артериям и правой сонной артерии, что еще больше обедняет кровоснабжение головного мозга и усугубляет ишемические симптомы.
Для возникновения феномена «обкрадывания» существует много причин. Среди наиболее частых, а также более важных в клиническом отношении известны следующие:
а) «обкрадывание» со стороны левой позвоночной артерии при закупорке левой подключичной артерии;
б) общее «обкрадывание» правой сонной артерии и позвоночных артерий при закупорке плечеголовного ствола; часть оттянутой позвоночными артериями крови может вернуться через правую сонную артерию обратно к веществу головного мозга («феномен каротидного возврата»);
в) «обкрадывание» правой позвоночной артерии при закупорке правой подключичной артерии.
Подключичная артерия при прилежащей к ней закупорке характеризуется симптомом «обкрадывания», идущим в двух направлениях и дающим комбинированное расстройство кровообщения головного мозга и верхней конечности. Этот феномен интересен тем, что оттягивание крови («обкрадывание») через позвоночную артерию сопровождается более тяжелыми симптомами, чем при закупорке этой артерии.
Показаниями для операции при синдроме «обкрадывания» в первую очередь являются симптомы со стороны центральной нервной системы. Кровоснабжение верхних конечностей в большинстве случаев имеет достаточно времени для компенсации при медленном прогрессировании окклюзионного процесса за счет хорошего развития коллатеральной сети.
Операции по реканализации подключичной артерии показаны в том случае, если
а) имеют место выраженные симптомы нарушений со стороны центральной нервной системы;
б) развиваются ишемические симптомы со стороны верхней конечности при выполнении даже небольшой работы;
в) имеется комбинация симптомов со стороны центральной нервной системы и верхней конечности.
У более пожилых больных при плохом общем состоянии для уменьшения наступающих расстройств мозгового кровообращения может быть произведена простая перевязка нарушающей кровообращение позвоночной артерии.
Выделение левой подключичной артерии
Средняя часть подключичной артерии может быть выделена с обеих сторон из надключичного доступа. Этот доступ удобен для наложения обходного шунта. Производить эндартерэктомию из него очень сложно. Кроме этого, при необходимости из этого доступа нельзя расширить операционное поле.
Разрез проводят на поперечный палец выше и параллельно ключице, от заднего края грудино-ключично-сосцевидной мышцы до переднего края трапециевидной мышцы. Лопатка больного отводится кверху, что создает, благодаря поднятию ключицы, более удобный подход к подключичной артерии. Под платизмой, в нижнем краю раны между лигатурами пересекается впадающая в подключичную вену наружная яремная вена. Выделение в жировой клетчатке, богатой мелкими сосудами и нервами, довольно затруднено. Лопаточно-подъязычная мышца отводится кверху и кнаружи, после чего можно ориентироваться в глубже лежащих тканях. Пальпируя, определяют место прикрепления передней лестничной мышцы и первое ребро, находят плечевое сплетение. В треугольнике, сторонами которого являются названные анатомические образования, между подключичной веной и плечевым сплетением проходит подключичная артерия. Если есть в этом необходимость, то пересекается ключица, что позволяет несколько расширить доступ.
Расположенная к периферии часть подключичной артерии может быть достигнута из подключичного доступа. Для этой части артерии подключичный доступ более целесообразен, чем надключичный. При подключичном доступе щадится большое число тонких нервных ветвей, которые нередко случайно повреждаются, в связи с чем возникают весьма неприятные послеоперационные осложнения. После рассечения кожи и подкожной клетчатки легко разъединяется вдоль своих волокон большая грудная мышца. После разъединения и малой грудной мышцы можно без особых трудностей найти в жировой клетчатке сосудисто-нервный пучок. Его выделение облегчается поднятием и отведением плеча кверху и кпереди.
Начальную часть (устье) подключичной артерии на левой стороне легче всего достичь через передне-боковую торакотомию в 1 II—IV межреберном пространстве. Для хорошего разведения торакотомической раны под грудную клетку лежащего на правой половине тела больного подводится валик, а верхняя часть операционного стола приподнимается. Следует производить большой разрез, так как из малого разреза в «глубоком колодце» операционной раны будет трудно разобраться и действовать. Ориентироваться в грудной полости для нахождения необходимого сосуда нетрудно. Последней крупной ветвью дуги аорты является левая подключичная артерия. Ее берут на держалку после рассечения медиастинальной плевры и адвентиции. Этим приемом предохраняют от возможного повреждения хорошо видимого ствола блуждающего нерва и его задней ветви, возвратного нерва.
Выделение начальной части плечеголовного ствола и правой подключичной артерии
Из срединной стернотомии выделяется восходящая часть аорты. Ее идущей кверху, направо и кпереди ветвью является плечеголовной ствол.
Доступ к этому сосуду пересекает одно единственное образование, находящееся в рыхлой жировой клетчатке (остатки вилочковой железы), — проходящая здесь левая плечеголовная (безымянная) вена. Эта вена должна быть выделена, по возможности, атравматично, на широком протяжении. Ее берут на резиновую держалку и легко отводят в сторону. Плечеголовной ствол находят по его ветвлению на правые сонную и подключичную артерии. Во время выделения подключичной артерии необходимо помнить о проходящем здесь близко блуждающем нерве, идущей обратно сзади сосуда ветви возвратного нерва.
Если доступ предполагается продолжить на сонную или подключичную артерии, то разрез продляют по переднему краю грудино-ключично-сосцевидной мышцы или в поперечном направлении над ключицей.
Выделение позвоночной артерии
Разрез производится параллельно ключице и над ней так же, как при доступе к средней части подключичной артерии. Затем между лигатурами пересекается наружная яремная вена. При необходимости может быть надсечена грудино-ключично-сосцевидная мышца. После этого разыскивается медиальный край передней лестничной мышцы, вдоль которого позвоночная артерия поднимается кверху. При левостороннем доступе надо следить за тем, чтобы не повредить грудной проток. Кроме этого, следует быть также внимательным в отношении проходящего вдоль передней лестничной мышцы диафрагмального нерва. В расположенном рядом сегменте подключичной артерии располагаются устья позвоночной артерии, шейно-щитовидного ствола и внутренней грудной артерии.
Позвоночная артерия проходит в направлении поперечного отростка 6 шейного позвонка, конвергируя медиально, кзади и кверху. На этом участке у нее нет ветвей!
Оперативные вмешательства на левой подключичной артерии
Стенозы или окклюзии подключичной артерии и плечеголовного ствола, как правило, локализуются на коротком протяжении начального (центрального) сегмента этих сосудов.
В первую очередь пытаются произвести эндартерэктомию. Для этой цели из левосторонней передне-боковой торакотомии подходят, по описанному выше способу, к этим сосудам, выделяют их и берут на турникет. Устье этих сосудов в области аорты выделяется вместе с соответствующим участком дуги аорты, чтобы можно было произвести отжатие небольшого участка стенки аорты. Одновременно выбирают нужный сосудистый зажим и накладывают его провизорно. Первые ветвц подключичной артерии, внутренняя грудная артерия, щитовидно-шейный ствои позвоночная артерия выделяются и берутся на турникет.
После наложения пристеночного зажима на дугу аорты в области устья оперируемого сосуда производят артериотомию, переходящую немного на стенку аорты. В необходимом для этого слое производят эндартерэктомию и при показаниях фиксируют отслоившуюся дистальную часть ин-тимы. Артериотомическое отверстие закрывается по возможности непрерывным швом, и только в случае возможного сужения просвета сосуда применяется пластика синтетической заплатой. Важным моментом является удаление всего воздуха из реканализированного сосуда, так как попадание пузырьков воздуха через позвоночную артерию может вызвать эмболию сосудов головного мозга. Поэтому снятие зажимов с позвоночной артерии производится в последнюю очередь, после того, как в течение 2—3 минут восстановлено кровообращение в сосудах верхней конечности. В тех случаях, когда эндартерэктомия не может быть произведена, из того же доступа накладывают шунт между аортой и подключичной артерией. Протез вшивают на границе между дугой аорты и нисходящей ее частью.
В литературе хирургии сосудов неоднократно описывается шунт между сонной и подключичной артерией, однако мы не рекомендуем эту операцию. Оперативное вмешательство заключается в наложении шунта между общей сонной артерией и подключичной артерией из небольшого надключичного доступа. Эта операция при неуспешном результате приводит к разрушению обоих названных сосудов, ведет к тяжелым нарушениям в связи с расстройством кровотока сонной артерии.
Оперативные вмешательства на плечеголовном стволе и правой подключичной артерии
Трудности и возможные осложнения при этом вмешательстве на плечеголовном стволе и правой подключичной артерии связаны с тем, что от пле-чеголовного ствола отходит общая сонная артерия. В ряде случаев при операциях для поддержания кровообращения в сонной артерии необходимо применять шунт, вводимый в просвет сосуда. Доступ при операции в этой области осуществляется из срединной стернотомии.
В связи с возможной различной локализацией окклюзии или стеноза возможны следующие методы вмешательства.
1. При окклюзии плечеголовного ствола этот сосуд выключается наложением зажима, кровоснабжение сонной артерии обеспечивается обратным кровотоком из подключичной артерии. Ход операции таков: продольная артериотомия, эндартерэктомия, закрытие артериотомического отверстия непрерывным швом, удаление воздуха из просвета сосуда. Это особо важное мероприятие, направленное на предупреждение возникновения эмболии, обеспечивается последовательным снятием зажимов и постепенным включением ветвей в кровообращение. Последними, через 1-2 мин, включаются сонная и позвоночная артерии.
2. При окклюзии начального участка подключичной артерии с переходом атеросклеротического тромба и на плечеголовной ствол производят следующее вмешательство. Пережимают плечеголовной ствол, сонную и подключичную артерии. Производят артериотомию, распространяющуюся на плечеголовной ствол и подключичную артерию. Затем накладывают шунт в просвет плечеголовного ствола и из него — в общую сонную артерию. После введения шунта можно спокойно, не опасаясь гипоксии головного мозга, произвести эндартерэктомию. Закрытие артериотомического отверстия производят по описанной выше методике.
3. Закрытие начального отдела подключичной артерии может быть в значительной мере осложнено сужением устья сонной артерии атеросклеротической бляшкой. При этом двойном поражении сосудов производится Y-образная артериотомия через устья сонной и подключичной артерий и частично захватывающая плечеголовной ствол. Так как обычно протяженность закупорки небольшая, то под защитой шунта, введенного в просвет сосуда, производят эндартерэктомию на подключичной артерии. На артериотомическое отверстие в конце операции накладывают заплату, что позволяет избежать сужения просвета этих сосудов.
4. Когда имеется окклюзия одной лишь подключичной артерии, операция значительно проще, так как нет необходимости вводить в просвет сосуда шунт. Если доступ к сосуду затруднен, то надсекается, край грудино-ключично-сосцевидной и грудино-щитовидной мышц. После этого по всем правилам производится эндартерэктомия.
Если эндартерэктомия неосуществима, накладывается обходной шунт. При закрытии плечеголовного ствола или подключичной артерии накладывают аорто-подключичный шунт. Для этой цели стенка восходящей части аорты отжимается, и накладывается анастомоз из синтетического протеза по типу «конец в бок».
Затем накладывают анастомоз на периферическую часть подключичной артерии. Для этой цели производят разрез под ключицей, выделяют периферическую часть подключичной артерии, пальцем делают туннель для трансплантата за ключицей. Второй анастомоз с подключичной артерией накладывают по типу «конец в бок».
Анализы и методы диагностики
Для постановки точного диагноза при повреждении вен специалистом внимательно изучается анамнез пациента. Врач уточняет у больного все признаки, которые беспокоят больного. Собранная информация позволяет уточнить длительность течения тромбоза.
Для того, чтобы выявить патологию вен в острой или хронической форме, обычно применяются следующие диагностические методы:
- МРТ и рентгенография помогают не только выявить причину заболевания, но и очаг локализации тромба;
- ультразвуковое исследование глубоких вен;
- допплерография, в ходе которой оценивается кровообращение в поврежденной вене;
- рентген с применением контрастного вещества;
- дуплексное сканирование вены;
- венография;
- плечевого пояса.
При необходимости проведения пункции преимущественно применяется подключичный доступ.
Симптомы патологий ПВ
Основной причиной тромбоза подключичной вены считаются высокие физические нагрузки на организм. Именно этому фактору принадлежит лидирующая роль в образовании тромба. Иногда возможен отрыв тромба независимо от степени физических нагрузок на организм, но такое встречается крайне редко.
При тромбообразовании в подключичной вене может отмечаться как нарастающая, так и исчезающая симптоматика, проявляющаяся определенными наплывами.
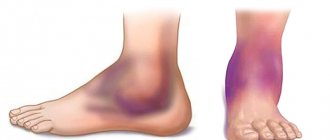
В результате травмирования подключичной вены отмечается определенная симптоматика:
- ярко выраженная боль в области руки;
- слишком яркий рисунок вен, просвечивающийся через эпидермис;
- сильный отек конечности и появление на кожных покровах глянцевого блеска.
При травмировании подключичной вены у пациента наблюдаются признаки неврологического расстройства. Они проявляются в виде онемения конечностей и их подергивания.
Часто пациенты не замечают на руке появление венозного рисунка. Диаметр вен определяется размером и повышением гипертензии тромба.
Первоначально болевые ощущения возникают при физических нагрузках на организм. Со временем дискомфорт может мучить постоянно и появляется чувство распирания.
Болевой синдром ощущается во всей поверхности руки, в плечевой зоне и ключице. Иногда он может иррадиировать в верхнюю часть спины и груди.
При тромбозе отеком поражается вся рука. При надавливании на отечную зону ямка в этой области не сохраняется. Рука становится слишком твердой и беспокоит непривычная тяжесть. При затянувшемся воспалительном процессе отмечаются проблемы с кровообращением, и заметно усиливаются проявления тромбоза.
У пациента может наблюдаться подергивание пальцев рук, появление ощущения покалывания и легкого жжения.
Во время перехода у пациента тромбоза из острой формы в хроническую отмечается смазанность клинической картины, и она становится не такой выраженной. При такой патологии ограничивается двигательная активность больного, развивается атрофия мышц и беспокоит боль при повышенной физической активности.
Иногда при таком заболевании, как тромбоз подключичной вены, больному ставится инвалидность.
Острый венозный тромбоз подключичных вен
Острый венозный тромбоз подключичных вен (синдром Педжета—Шреттера)Синдром Педжета—Шрёттера — это острый тромбоз подключичной вены
Синдром назван в честь Джеймса Педжета, впервые предположившего тромбоз вен, вызывающий боль и отёчность верхних конечностей, и Леопольда фон Шрёттера, позже связавшего клинический синдром с тромбозом подключичной и подмышечной вен.(синоним: тромбоз усилия).
Частота данного заболевания составляет 13,6—18,6 % общего числа больных с острыми тромбозами полых вен и их магистральных притоков. Наиболее часто синдром Педжета—Шреттера встречается в молодом возрасте, преимущественно в период от 20 до 30 лет. Данная патология чаще встречается у мужчин. Правосторонняя локализация процесса наблюдается значительно чаще (в 2—2,5 раза). Тромбоз подключичной вены при синдроме Педжета-Шреттера вызван хронической травматизацией вены и ее притоков в области реберно-ключичного промежутка (рис. 1). Заболевание чаще возникает в связи с физическим усилием в плечевом поясе. Симптомы заболевания могут появиться как во время выполнения обычной работы, так и после сна.
Рисунок 1. Анатомия реберно-ключичного промежутка.
Симптомы синдрома Педжета-Шреттера
Основной симптом — отек пораженной верхней конечности и в меньшей степени верхних отделов грудной клетки на стороне поражения.
Одной из особенностью заболевания являются острое начало и быстрое прогрессирование, без всяких видимых причин и предвестников, буквально на глазах, вся конечность отекает и становится цианотичной. Реже клинические проявления заболевания продолжаются в течение 2— 3 дней. Характерной особенностью отека при синдроме Педжета—Шреттера является отсутствие ямки после надавливания пальцем.
Наиболее часто больных беспокоят различные по характеру и интенсивности боли в конечности, в области плечевого пояса, усиливающиеся при физической нагрузке, а также слабость, чувство тяжести и напряжения.
Расширение и напряжение подкожных вен в ранние сроки заболевания отмечаются обычно в области локтевой ямки. В последующем, с уменьшением отека, расширенные вены наиболее выражены в области плеча и предплечья, плечевого пояса, передневерхнего отдела грудной клетки.
В большинстве случаев окраска кожных покровов верхних конечностей бывает цианотичной, реже — розово-цианотичной. При поднятии руки вверх синюшность уменьшается, а при опускании нарастает.
Очень важным признаком синдрома Педжета — Шреттера является несоответствие между резко выраженными местными изменениями и общим состоянием больных. Температура тела обычно нормальная, общее состояние больных не страдает.
Диагностика
Внезапное возникновение отека, цианоза и онемения верхней конечности, связанное с физической нагрузкой, — основополагающие симптомы данной болезни.
На сегодняшний день приоритетными в диагностике являются ультразвуковые методы исследования: допплерография, ультразвуковое дуплексное сканирование (УЗДС), ультразвуковое триплексное сканирование (УЗТС). Точность методик превышает 90%. Неинвазивность и безопасность позволяют использовать его неоднократно, не причиняя вреда пациенту.
Флебографическое исследование дает подробную информацию о локализации и протяженности тромбоза подмышечных и подключичных вен, компенсаторных возможностях колатерального оттока крови, этиологии патологического процесса.
Лечение
В острой стадии при тяжелых случаях показана госпитализация пациентов. Легкие случаи заболевания лечат в амбулаторных условиях.
Руку фиксируют на косынке, используют компрессионные рукава, придают возвышенное положение руке.
Медикаментозное лечение включает назначение антитромботических средств, противовоспалительных и обезболивающих препаратов.
Местно применяют различные топические средства и физиотерапевтические процедуры (коротковолновая диатермия, токи УВЧ, электрофорез).
Прогноз
Прогноз при синдроме Педжета— Шреттера благоприятный для жизни, однако полного выздоровления не наступает. Осложнения заболевания в виде эмболии легочной артерии и венозной гангрены представляют исключительную редкость. У большинства из них сохраняются остаточные явления венозной недостаточности конечности, и лишь часть больных возвращаются к прежней физической работе. Большинство больных нуждаются в переводе на более легкую работу, а часть из них — в установлении инвалидности.
С целью получения диагностической и лечебной помощи пациентам, с различными заболеваниями сосудистой системы включающим тромбозы вен различных локализаций можно обратиться в МБУЗ КДЦ «Здоровье» на прием к сердечно-сосудистым хирургам.
В арсенале диагностических возможностей – УЗ триплексное сканирование (УЗТС), спиральная компьютерная томография, современные рентгенхирургические методы исследований (СКТ, флебография и др.).
При выявлении показаний пациент может быть госпитализирован в стационар МБУЗ КДЦ «Здоровье», в отделение сердечно-сосудистой хирургии.
Какие врачи лечат
Лечением патологий вен, в том числе и подключичной, занимается врач-флеболог. Именно он может подробно объяснить пациенту, что такое подключичная вена, ее значение для работы всего организма и возможные патологии.
В том случае, если сосуды забиты не существенно, то справиться с проблемой можно с помощью местного лечения. Необходимо, чтобы рука находилась в состоянии покоя.
При нахождении в горизонтальном положении верхнюю конечность необходимо располагать чуть выше области сердца. Во время пребывания больного в вертикальном положении нужно подвесить руку с применением косынки либо бинта, согнув ее слегка в локте.
Методы терапии
Местная терапия при повреждении подключичной вены может проводиться с применением определенных групп медикаментозных средств:
- гелеобразные средства, которые содержат рутозид и троксевазин;
- мази с гепарином;
- компрессы на спиртовой основе;
- медикаменты противовоспалительного действия нестероидного типа.
При остром течении тромбоза подключичной вены и появлении болезненной симптоматики больного помещают в стационар. Курс терапии включает применение:
- ангиопротекторов;
- антикоагулянтов;
- антиагрегантов;
- фибринолитических средств.
Основной задачей медикаментозной терапии при тромбозе подключичной вены считается восстановление нормального кровообращения.
Причины и факторы риска
Тромбоз подключичной вены связан с компрессией грудного выхода. Подключичная вена берёт начало от первого ребра из подмышечной вены, а на уровне грудино-ключичного соединения с яремной веной образует плечеголовную вену. Сдавление стенок вены в месте между ключицей и первым ребром приводит к замедлению движения крови и тромбозу. Его можно рассматривать как венозный эквивалент синдрома торакального (грудного) выхода.
Одной из причин возникновения тромбоза является гипертрофия мышц (увеличение объёма или массы скелетных мышц). В результате подключичная вена может быть сжата между рёбрами (перед ней), мышцей (за ней) и ключицей (над ней).
Другой причиной является то, что у человека есть врождённое небольшое анатомическое пространство между ключицей и первым ребром. В этом случае сжатие подключичной вены возможно даже без большой гипертрофии мышц.
К другим причинам возникновения тромбоза относятся:
- неправильная осанка,
- патологии костей (в подключичной области),
- переломы ключицы
- использование подключичных катетеров
- неправильная поза во сне
- синдром грудного выхода
- К факторам риска относится чрезмерная физическая нагрузка. Люди, подвергающиеся большой физической нагрузке, и спортсмены (борцы, тяжелоатлеты или культуристы), имеют более высокий риск развития тромбоза из-за повторяющегося повреждения подключичной вены от частого механического сжатия сосудов между ключицей, первым ребром и суставом.
Средний возраст пациентов с синдромом Педжета-Шреттера 30-40 лет, а соотношение между мужчинами и женщинами составляет примерно 2: 1. Чаще встречается справа, вероятно, из-за частоты доминирования правой руки, и от 60% до 80% пациентов как раз те, кто выполнял энергичные упражнения с участием верхних конечностей.
Когда требуется операция
В том случае, если спустя 2 месяца тромб не рассосался, то назначается проведение оперативного вмешательства.
При слишком продолжительном тромбозе подключичной вены высока опасность некроза тканей руки. Во время операции специалистом удаляются ткани, которые отмерли.
При нарушении циркуляции крови по венам и хронической форме тромбоза подключичной вены может проводится тромбэктомия либо реканализация. При невозможности осуществления такого вида операции прибегают к устранению поврежденного участка магистральной вены, выполнению пластики и шунтирования.
В ситуации, когда патология совершенно не поддается лечению, то проводится ампутация руки.
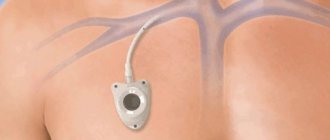
Пункцию и катетеризацию подключичной вены осуществляет хирург либо анестезиолог. Иногда такие процедуры может проводить специально обученный терапевт.
Показанием к катетеризации является недоступность периферических вен, слишком продолжительные операции с потерей большого количества крови и необходимость парентерального питания.
При травмах и кровотечениях с учетом топографии подключичной вены обязательно проводится ее перевязка либо накладывается специальная повязка из трех зон: под, над и за ключицей. Больного кладут на спину, подкладывают под плечи валик и поворачивают его голову в сторону, противоположную от той, где выполняют операцию.
Ультразвуковой контроль при катетеризации центральных вен у детей
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Катетеризация центральных вен является одним из необходимых мероприятий интенсивной терапии критических состояний. Как правило, эту операцию врачи делают на основании знаний о нормальной анатомии, руководствуясь наружными ориентирами (ключица, грудино-ключично-сосцевидная мышца, яремная вырезка и т.д.). Однако существует множество факторов, затрудняющих налаживание сосудистого доступа у больных, находящихся в тяжелом состоянии: особенности телосложения, гиповолемия, шок, врожденные деформации и аномалии развития. В связи с этим вероятность таких тяжелых ятрогенных осложнений, встречающихся при катетеризации центральных вен, как пневмоторакс, гемоторакс, лимфоторакс и их сочетаний (при ранении легкого, вены, артерии или грудного лимфатического протока), остается достаточно высокой даже при проведении процедуры опытными специалистами.
По данным ряда зарубежных авторов, механические осложнения при катетеризации центральных вен встречаются в 5-19% случаев (David C. McGee, Michael K. Gould 2003).
Количество осложнений во время катетеризации центральных вен у детей варьирует от 2,5 до 16,6% при катетеризации подключичной вены (James, Myers, Blackett et al.) и от 3,3 до 7,5% при катетеризации внутренней яремной вены (Prince et al., Hall, Geefhuysen). По нашим данным, осложнения при катетеризации внутренней яремной вены до использования предварительного ультразвукового исследования (УЗИ) встречались в 11% случаев. Все это побуждало врачей-исследователей искать пути визуализации предполагаемой вены с целью снижения частоты осложнений.
Материал и методы
Обследовано более 300 больных детей при катетеризации центральных вен с неотложными состояниями, вызванными инфекционными заболеваниями, в возрасте от 1 мес до 14 лет с массой тела от 2,6 до 62 кг. Для исследования использовались ультразвуковой сканер SonoAce-Pico (, Южная Корея) с возможностью цветового допплеровского картирования, микроконвексный датчик с изменяемой частотой от 4 до 9 МГц. В своей практике мы применяли статическую и динамическую методики ультразвукового наведения.
Статическая методика: контрольное УЗИ с визуализацией интересуемых сосудов выполнялось непосредственно перед пункцией центральных вен, разметка на коже наносилась до стерилизации операционного поля (рис.1). УЗИ проводилось в двух взаимно перпендикулярных плоскостях в поперечном и сагиттальном (продольном) сечении между ножками грудино-ключично-сосцевидной мышцы при исследовании внутренней яремной вены (рис. 2, 3) и в паховой складке при исследовании бедренной вены. С помощью предварительного УЗИ определяли глубину расположения вены от поверхности кожи, непосредственно ход венозного ствола, диаметр вены, диаметр артерии, взаимное расположение вены и артерии, степень сокращения (спадения) внутренней яремной вены на вдохе при наличии гиповолемического состояния.
Рис. 1.
Предварительная разметка расположения внутренней яремной вены.
Рис. 2.
Нормальное расположение и размеры внутренней яремной вены и сонной артерии при исследовании в поперечном сечении.
Рис. 3.
Нормальное расположение и размеры внутренней яремной вены и сонной артерии при исследовании в продольном сечении (сонная артерия находится глубже внутренней яремной вены).
У детей раннего возраста УЗИ и катетеризация вены осуществлялись под общей анестезией (ингаляционный масочный наркоз фторотаном или внутривенное введение кетамина в сочетании с дормикумом), у более старших детей — под местной анестезией 1% раствором лидокаина, при необходимости проводилась седация дормикумом. Катетеризация центральных вен выполнялась по методике Сельдингера.
Динамическая методика отличается от статической тем, что на операционное поле устанавливается стерильный датчик и пункция сосуда проводится под ультразвуковым наведением в режиме реального времени. При динамической методике ультразвукового наведения нами использовался как упомянутый выше сканер SonoAce-Pico, так и специальный ультразвуковой сканер для катетеризации центральных вен Site-Rite 5 (производства BARD Access, США) с линейным мультичастотным датчиком от 5 до 11 МГц, оснащенным направляющей пункционной иглой. Стерильность датчика в области операционного поля поддерживалась путем одевания на датчик специальных стерильных одноразовых «рукавов» или как альтернативный и более дешевый вариант использования стерильной перчатки.
Результаты и обсуждение
Данные УЗИ показали, что из всех центральных вен наименьшую глубину расположения имеет внутренняя яремная вена (глубина расположения от 4 до 9 мм независимо от возраста больного).
Нами были установлены факторы риска безуспешных пункций и катетеризаций независимо от опыта врача. К таким факторам относятся аномалии развития сосудов шеи и степень спадения (уменьшения диаметра вены) во время вдоха в условиях гиповолемии.
Так, в 3% наблюдений нам удалось выявить различные аномалии размеров и расположения сосудов шеи, при наличии которых успешные пункция и катетеризация внутренней яремной вены практически были невозможными. Аномалии условно были разделены на аномалии размеров и расположения сосудов. В норме внутренняя яремная вена находится более поверхностно и латерально по отношению к сонной артерии (см. рис. 2).
При аномалии размеров отмечалось нормальное расположение внутренней яремной вены и сонной артерии, однако диаметр внутренней яремной вены был меньше диаметра сонной артерии (рис. 4).
Рис. 4.
Аномалия размера внутренней яремной вены при ее нормальном расположении (вена меньше сонной артерии и имеет округлый вид).
При аномалии расположения отмечалось обратное расположение сосудов: внутренняя яремная вена находилась более глубоко и медиально по отношению к сонной артерии. Как правило, диаметр внутренней яремной вены при аномалии расположения сосудов был существенно меньше диаметра сонной артерии (рис. 5). Все аномалии имели односторонний характер.
Рис. 5.
Аномалия расположения и размера внутренней яремной вены (вена располагается медиальнее артерии, ее размер существенно меньше размера артерии).
С целью определения диагностической значимости степени сокращения размеров внутренней яремной вены (спадения) во время вдоха мы исследовали 10 здоровых взрослых (медицинский персонал) и в динамике 50 больных детей с грубыми волемическими нарушениями: при поступлении до проведения инфузионной терапии и перед переводом из отделения реанимации и интенсивной терапии после устранения волемических расстройств. Нами было установлено, что у здорового человека без признаков гиповолемии внутренней яремной вены имеет также тенденцию к спадению во время вдоха в горизонтальном положении, однако сокращение ее размеров не превышает 25-30%. В то же время при выраженных явлениях гиповолемии отмечается спадение внутренней яремной вены во время вдоха на 50% и более, до полного смыкания стенок вены. У больных с острыми кишечными инфекциями и явлениями обезвоживания без признаков острой дыхательной недостаточности спадение внутренней яремной вены на вдохе более 50% было расценено нами как диагностический критерий гиповолемии. Он находится в тесной взаимосвязи с другими диагностическими признаками и данными инструментальных исследований. Этот признак соответствует снижению центрального венозного давления менее 1 см вод.ст. и повышению фракции выброса, по данным ЭхоКГ, более 80%.
К методам профилактики спадения внутренней яремной вены относятся: положение пациента при катетеризации с пониженным головным концом (положение Тренделенбурга) и создание кратковременного избыточного давления под маской во время наркоза, что увеличивает кровенаполнение внутренней яремной вены и ее диаметр на 25-50%.
Если катетеризация проводится у детей старшего возраста под местной анестезией и ребенок способен сотрудничать с врачом, то при проведении пробы Вальсальвы отмечается увеличение диаметра вены в 1,5-2 раза.
Одной из проблем при катетеризации центральных вен является корректная позиция центрального венозного катетера, при которой его конец должен находиться в полости верхней полой вены над правым предсердием. По данным отечественных и зарубежных исследователей, некорректная позиция центрального венозного катетера против тока крови встречается в 0,5-18% случаев (в 5-18% при катетеризации v. subclavia и в 0,5-5% при катетеризации v. jugularis interna). Наиболее частым вариантом некорректной позиции является расположение катетера в полости внутренней яремной вены при катетеризации одноименной подключичной вены (рис. 6). В настоящее время существует несколько методов верификации позиции центрального венозного катетера: рентгено-контроль, ЭКГ-контроль; одним из них на практике становится УЗИ для уточнения положения центрального венозного катетера (рис. 7, 8).
Рис. 6.
Рентгенография. Некорректная позиция центрального венозного катетера, установленного через подключичную вену (катетер расположен против тока крови во внутренней яремной вене).
Рис. 7.
Тот же катетер в просвете внутренней яремной вены при поперечном сканировании.
Рис. 8.
Центральный венозный катетер в просвете внутренней яремной вены (продольное сканирование).
При отработке динамической методики использование сканера Site-Rite 5 «в одних руках», эффективного во взрослой практике, у детей раннего возраста было сопряжено с рядом технических трудностей, несмотря на хорошую визуализацию вены и точное соответствие направляющей иглы и ее предполагаемой проекции на экране (рис. 9). У детей раннего возраста из-за небольших размеров пунктируемой вены (от 3,5 до 6 мм в диаметре) при использовании этой методики (см. рис. 9) затруднена четкая фиксация руки оператора, в связи с чем появляется высокая вероятность выхода части просвета иглы из вены или, напротив, перфорации дальней стенки вены. И то, и другое может привести к проникновению проводника в паравазальную клетчатку, что делает невозможным проведение катетера в сосудистое русло и может способствовать образованию гематомы шеи, а это усложняет задачу при последующих пункциях. Эффективное использование динамической методики, на наш взгляд, возможно только при наличии ассистента (рис. 10). При использовании динамической методики мы имели опыт пункции внутренней яремной вены и установки центрального венозного катетера через наружную яремную вену и ножку грудино-ключично-сосцевидной мышцы, в связи с чем считаем целесообразным проводить предоперационную разметку анатомических ориентиров: расположения наружной яремной вены и контуров грудино-ключично-сосцевидной мышцы.
Рис. 9.
Пункция внутренней яремной вены (динамическая методика) с помощью ультразвукового сканера Site-Rite 5.
Рис. 10.
Пункция внутренней яремной вены (динамическая методика) с помощью ассистента и ультразвукового сканера SonoAce-Pico.
В настоящее время несоответствие величины датчика и размеров операционного поля у детей с массой тела менее 5 кг, к сожалению, делают эффективность использования динамической методики у этого контингента больных весьма проблематичной.
Выводы
Предварительное ультразвуковое сканирование позволило выявить возможные аномалии расположения сосудов шеи в 3% наблюдений, при наличии этих аномалий резко возрастает риск осложнений во время пункции и катетеризации внутренней яремной вены.
Выраженная гиповолемия у инфекционных больных без признаков острой дыхательной недостаточности проявляется тенденцией к спадению внутренней яремной вены, что также служит фактором риска безуспешной пункции. Применение методик, повышающих внутригрудное давление, эффективно для увеличения размеров внутренней яремной вены и проведения успешной ее пункции и катетеризации. Спадение внутренней яремной вены на вдохе более 50% может считаться диагностическим критерием гиповолемии у больных без признаков острой дыхательной недостаточности.
Введение ультразвукового сканирования в протокол катетеризации центральных вен позволило снизить количество неудачных пункций на 50%, а количество осложнений при катетеризации внутренней яремной вены — с 11 до 1,5%.
Литература
- Ультразвуковое исследование в неотложной медицине О.Дж.Ма, Дж.Р.Матиэр. БИНОМ. 2007. 390 с.
- Ультрасонографический контроль катетеризации центральных вен. Jeffrey M. Rothshild. Новости анестезиологии и реаниматологии. 2007. N1. С. 49.
- Быков М.В., Айзенберг В.Л., Анбушинов В.Д. Ультразвуковое исследование перед катетеризацией центральных вен у детей // Вестник интенсивной терапии. 2005. N4. С. 62.
- Катетеризация подключичной вены: ультразвуковой контроль позволяет менее опытным врачам добиться лучших результатов. E. Gualtieri, S.A.Deppe. Вестник интенсивной терапии. 2006. N4. С. 77.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.