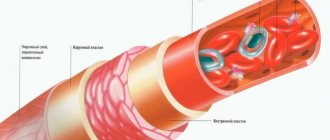
Подключичная артерия – это парный сосуд, который состоит из правой и левой ветви, имеющий ответвления. Вместе с другими сосудами он формирует системный круг кровообращения, исходит от переднего средостения. Он транспортирует кислород, питательные вещества к шее, верхним конечностям и другим органам верхней части тела. При повреждении артерии нарушается кровоток, что влечёт за собой различные опасные заболевания. Важно вовремя выявить патологию и провести лечение, в противном случае повышается вероятность смерти пациента.
Расположение подключичной артерии
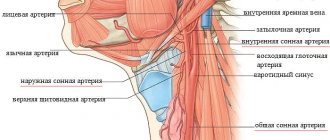
Топография данного сосуда не такая сложная, как может показаться на первый взгляд. Правая артерия – это конечная ветка плечеголовного ствола (общая и наружная сонные артерии), а левая – отходит от изгиба аорты. Левая подключичная артерия длиннее правой (примерно на 2,5 см), а внутригрудный её участок размещается за плечеголовной веной. Подключичная вена размещена кпереди и книзу от одноименного артериального сосуда.
Подключичная артерия делиться на 3 отдела
Артерия располагается в небольшом пространстве, ограниченном ключицей и правым ребром. На вид это выпуклая дуга, которая огибает верхушку лёгкого и верхнюю часть плеврального мешка. Дойдя до I ребра, сосуд проходит между средней и передней лестничной мышцей, где размещено плечевое сплетение. Обойдя ребро, она уходит под ключицу, попадая в подмышечное пространство.
Анатомия подключичного сосуда в зависимости от его отделов.
Ветви первого отдела:
- Вертебральная (позвоночная) артерия проходит через поперечный отросток VI шейного позвонка, поднимается и входит в черепную коробку через отверстие между черепом и позвоночником. Затем она соединяется с сосудом с другой стороны, формируя базиллярный сосуд. Вертербральная артерия снабжает кровью спинной мозг, мышцы, затылочные доли мозга.
- Артерия грудная внутренняя выходит из нижней поверхности подключичного сосуда. Она насыщает кровью щитовидку, бронхи, диафрагму и другие органы верхней части тела.
- Щитошейный ствол исходит от лестничной мышцы, его длина достигает не более 1,5 см и делится на несколько веток. Это ответвление насыщает кислородом внутреннюю оболочку гортани, мускулатуру шеи, лопатки.
Второй отдел имеет только реберно-шейный ствол, который выходит из задней поверхности подключичного сосуда.
Третий отдел – это поперечный шейный артериальный сосуд, который пронизывает плечевое сплетение. Он насыщает кровью мускулатуру лопатки, шею.
Аберрантная подключичная артерия – это распространённая патология дуги аорты, для которой характерно отклонение от нормального строения сосуда. В таком случае правый сосуд ответвляется от дуги и проходит через заднее средостение вправо.
Его расположение в зависимости от пищевода:
- 80% – за пищеводом;
- 15% – между пищеводом и трахеей;
- 5% – перед трахеей.
А левый артериальный сосуд уходит вправо от дуги за пищеводом, создавая неполное сосудистое кольцо с левой дугой.
Синдром позвоночной артерии при остеохондрозе шеи
По статистическим данным большую часть нарушений (более 70%) составляют дегенеративно-дистрофические изменения в организме или остеохондроз. На остальную долю приходятся врожденные аномалии строения позвонков или позвоночных артерий, послеродовые травмы, рубцы, опухоли, грыжи межпозвонковых дисков и разросшиеся остеофиты, нестабильность позвонков и пр.
Синдром позвоночной артерии – это симптомокомплекс церебральных, сосудистых, вегетативных отклонений, возникающий вследствие компрессии позвоночных артерий, деформации их стенок или сужения просвета кровеносного канала.
Анатомия
Позвоночная артерия – парное образование, отходящее от подключичных артерий и пролегающее в канале, образованном отверстиями поперечных отростков шейных позвонков. Пройдя через атлант и затылочное отверстие черепа, позвоночные артерии сливаются в единую базилярную, которая снабжает кровью задние отделы головного мозга. Любые нарушения кровообращения немедленно сказываются на питании мозговых и нервных клеток, вызывая сильнейшие головные боли и дисфункции органов зрения и слуха.
С одной стороны, шейный отдел позвоночника имеет довольно деликатную структуру, тонкий мышечный корсет и связочный аппарат, и не имеет такой надежной защиты, как остальные сегменты. С другой стороны – он постоянно испытывает колоссальные нагрузки (поддерживает достаточно тяжелый череп, поворачивает и наклоняет голову и пр.). Из-за естественного прогиба шея не отдыхает даже во время сна.
В нормальном здоровом состоянии при обычных физиологических условиях позвоночные артерии также сдавливаются, ограничивая кровоток, но он практически не нарушается в силу достаточных компенсирующих условий. Состояние сосудов может меняться при анатомическом сужении просвета каналов, атеросклерозном стенозе. Оказывать компрессионное влияние на артерии могут и мягкие ткани, например, лестничные или косые мышцы шеи, которое усиливается после резких поворотов или наклонов головы.
Дегенеративно-дистрофические изменения в организме приводят к нарушению метаболических процессов в хрящах межпозвоночных дисков. Со временем оболочка диска высыхает, растрескивается, сплющивается, зажимая позвоночные артерии. Постоянное механическое сдавливание кровеносных каналов влечет за собой хроническое раздражение периартериальных нервных скоплений и развитие ангиоспастического синдрома (постоянного спазма сосудов).
Признаки синдрома позвоночной артерии
Функциональные симптомы сдавливания позвоночных артерий:
- Головные боли в сочетании с вегетативными отклонениями. Могут быть пульсирующие, жгучие, ноющие, постоянные. Как правило, зарождаются в затылке, затем распространяются на виски, теменную и лобную часть. Усиливаются приступообразно, особенно при физических нагрузках (резких движениях головой, после длительного пребывания в вынужденной позе, быстрой ходьбы, бега, при сильной тряске в транспорте).
- Кохлеовестибулярные расстройства, проявляющиеся в виде пароксизмального системного или несистемного головокружения. Проявляется чувством неустойчивости почвы, вращения окружающих предметов или тела в пространстве, нестабильностью походки, неспособностью поддерживать равновесие. Иногда сопровождаются легким снижением слуха, неспособностью воспринимать некоторую частоту звуков.
- Зрительные расстройства, выражаются в мелькании бабочек или расходящихся кругов перед глазами, резью, ощущением песка, вспышек. Во время приступа сильной головной боли отмечается светобоязнь. Офтальмологический осмотр показывает легкое изменение тонуса сосудистого бассейна глазного дна.
Органические симптомы, сопровождающиеся стойким нарушением мозгового кровообращения, проявляются в виде внезапного головокружения, тошноты, рвоты, затрудненной или замедленной артикуляцией (способность произносить звуки). Могут возникнуть дроп-атаки (внезапные падения с сохранением сознания) длительностью до нескольких минут, потери сознания продолжительностью до 10 минут.
Ослабление приступа обычно происходит после принятия пациентом горизонтального положения. После атаки возникает чувство общей слабости, потливость, появляется шум в ушах, раздражает яркий свет, учащается пульс, может повыситься артериальное давление и др.
Со стороны неврологических нарушений наблюдаются невралгии затылочных нервов, воспаление шейно-плечевых сплетений, выпадение чувствительности или рефлекторных реакций нижней части головы, шеи, плечевого пояса, верхних конечностей. Может сформироваться кривошея – вынужденный наклон головы, как правило, в ту сторону, где произошло защемление артерии, и развился болевой синдром. Развитие заболевания на фоне имеющихся сердечнососудистых патологий опасно возникновением стенокардии, ишемической болезни и пр.
Диагностика и лечение
Диагностирование синдрома позвоночной артерии достаточно сложно ввиду многообразия клинических жалоб и симптомов. Рентгенографические снимки не всегда дают четкую картину (заметны изменения только со стороны костных структур позвоночника) поэтому дополнительно требуется проведение КТ или МРТ исследования для выявления места и степени сдавливания сосудов.
На магниторезонансной томографии можно более подробно визуализировать поврежденные остеохондрозом межпозвоночные диски, наличие протрузий или грыж, подвывихов суставных отростков, гипермобильность позвонков и прочих патологий.
Выявить компрессии позвоночных артерий, их врожденные аномалии строения, определить в них асимметричность линейной скорости кровотока, интенсивность кровообращения можно при помощи дуплексного сканирования или вертебральной допплерографии. Тесты проводятся как в спокойном состоянии (расслабленном), так и функциональными нагрузками (при сгибании и разгибании шеи, боковых наклонах, ротации).
Из аппаратной диагностики в обязательном порядке назначается электрокардиография и электромиография (определение прохождения нервных импульсов). При необходимости проводится консультация кардиолога и невролога.
Лечение пациентов с синдромом позвоночной артерии требует комплексного подхода. На первых порах оно состоит из полного покоя, устранения компрессионного воздействия на сосуды, снижения нейрогенного воспаления и традиционной медикаментозной терапии:
- Для снятия боли и воспаления – анальгетические и нестероидные противовоспалительные средства. При этом противовоспалительные препараты лучше принимать в виде внутривенных инъекций. Тогда они более щадяще влияют на желудочно-кишечный тракт, более эффективны и скорость наступления облегчения значительно выше.
- Миорелаксанты – вещества, снимающие мышечные спазмы (расслабляющие мускулатуру).
- Вазоактивные препараты назначаются для устранения воспаления сосудов и изменений в русле артерий, а также для расширения просвета каналов.
- Витаминные (особенно полезно высокое содержание витаминов группы В) и анаболические средства – для активизации трофических процессов, улучшения общего состояния организма.
- Антидепрессанты и транквилизаторы – для коррекции психовегетативных патологий, улучшения эмоционального и психологического настроения.
По мере ослабевания болевого синдрома к лечению подключаются физиотерапевтические процедуры (УВЧ, электрофорез, ультразвук и пр.), массажи, рефлексотерапия, ЛФК. При необходимости может назначаться ношение поддерживающего воротничка (например, Шанца), коррекция осанки методом тракции (вытяжки позвоночника). Неплохой эффект оказывает применение мануальных техник (иглоукалывание, плантарный и тайский массажи, акупунктура и др.), плавание, классическая и пассивная йога.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Сужение артериального сосуда
Это распространённая патология, при которой поражается артерия, находящаяся рядом с подключичной веной. В большинстве случаев её сужение провоцируют атеросклероз и тромбоз. При этом первое заболевание, для которого характерно отложение холестерина низкой плотности на стенках сосудов, может быть врождённым или приобретённым.
При стенозе происходит сужение участка артерии
Поражение артерии под ключицей возникает по следующим причинам:
- у пациента гипертония;
- человек курит, употребляет спиртные напитки;
- больной имеет избыточный вес;
- страдает от сахарного диабета.
Кроме того, стеноз является следствием нарушения метаболизма, воспалительных реакций или онкологических образований.
Другие факторы развития стеноза:
- облучение;
- сдавливание артерии и другие компрессионные невропатии;
- воспаление артериальных сосудов;
- фибромускулярная дисплазия и т.д.
В отдельных случаях сужение сосуда достигает 80%, а это грозит непроходимостью артерии. Как следствие, повышается вероятность ишемии, инсульта из-за дефицита кислорода и полезных веществ.
Характерные симптомы стеноза:
- мышечная слабость;
- повышенная утомляемость;
- боль в руках;
- кровоизлияние в области ногтевой пластины;
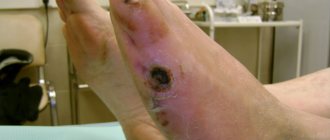
- омертвение мягких тканей пальцев кисти.
Кроме того, патология проявляется выраженными неврологическими нарушениями:
- расстройства зрения;
- речевые нарушения;
- нарушение координации в пространстве:
- потеря сознания;
- вертиго (головокружение);
- онемение лица.
При возникновении подобных симптомов следует сразу же обратиться к врачу для уточнения диагноза и выбора метода лечения.
Методы лечения патологии
Чтобы оценить состояние артерии под ключицей и установить точный диагноз, применяют инструментальные и лабораторные способы исследования:
- УЗИ.
- Триплексное сканирование с использованием контрастных составов.
- Артериографию – это исследование, во время которого артериальный сосуд прокалывают, через катетер вводят в него контрастное вещество. Точно таким же образом проводится пункция подключичной вены во время диагностики.
- МРТ, КТ и т.д.
Наиболее эффективным считается хирургическое лечение стеноза
Существует 3 способа терапии стеноза: консервативный, интервенционный, хирургический. Однако операция – это наиболее действенный метод терапии. Рентгеноэндоваскулярное стентирование – это оперативное вмешательство, которое проводят с применением местной анестезии. Во время процедуры хирург делает миниатюрный надрез (около 3 см) с помощью пункции, чтобы снизить вероятность повреждений и дискомфорта пациента. Техника операции позволяет сохранить первоначальный вид сосуда, что немаловажно.
Данный оперативный метод позволяет расширить артерию с помощью катетеров и стентов, внешне напоминающих баллоны.
Стент – это эндопротез, который вырезают из металлической трубки. Устройство в сжатом состоянии фиксируют на баллонном катетере и вводят в сосуд. Затем стент раздувается под воздействием давления.
Сонно-подключичное шунтирование назначают пациентам с ростом ниже среднего и склонностью к полноте. Это объясняется тем, что врачу тяжело определить первый отдел артерии под ключицей. Также эта операция рекомендована больным со стенозом второго отдела артериального сосуда под ключицей.
После процедуры могут возникнуть следующие осложнения:
- Травмирование периферических нервов.
- Плексопатия (воспаление нервного сплетения).
- Дисфагия (затруднённое глотание).
- Отёчность.
- Синдром Горнера (поражение симпатических нервов).
- Инсульт.
- Кровоизлияния и т.д.
Дальнейшее состояние пациента зависит от общего состояния и хода операции.
Ангиопластика и стентирование подключичных артерий
Подключичные артерии
Подключичные артерии
— это крупные сосуды, несущие кровь к обеим верхним конечностям.
Рис. Подключичная артерия
Атеросклеротические поражения подключичных артерий встречаются достаточно часто, и могут приводить к инсультам или тромбозам артерий верхних конечностей с последующей возможной их ампутацией.
Также при этой патологии часто развивается т.н. «steal»-синдром, или синдром «обкрадывания», когда кровь оттекает по позвоночной артерии в подключичную, после чего возможно развитие ишемии головного мозга.
О процедуре ангиопластика и стентирования
На сегодня наиболее эффективными методами лечения выраженных сужений подключичных артерий являются баллонная ангиопластика и стентирование. Это самые щадящие и органосохраняющие методы лечения, не требующие открытой операции и наркоза. Процедура безболезненна и проходит под местной анестезией. Операции позволяют восстановить просвет суженных артерий с использованием специальных баллонных катетеров и стентов.
В последние годы изолированная ангиопластика подключичных артерий применяется очень редко, т.к. практически всегда более эффективным является имплантация стента.
Что представляет собой стент?
Стент
— цилиндрический эндопротез, вырезанный лазером из цельной металлической трубки. В дальнейшем он прикрепляется на специальный баллонный катетер, и в сжатом состоянии продвигается по ходу измененной подключичной артерии.
Когда стент установлен в зоне сужения артерии, выполняется контрольная ангиография
для подтверждения оптимального позиционирования стента, и затем выполняется его раскрытие под высоким давлением. В случае неполного раскрытия стента выполнятся ангиопластика стентированного участка специальным катетером с баллончиком на конце для достижения оптимального результата.
Рис. Ангиография со стентированием подключичной артерии
Показания и противопоказания
Показаниями
к проведению ангиопластики и стентирования подключичных артерий: симптоматические стенозы (сужения) более 50% и бессимптомные стенозы более 75%. Симптомами сужений подключичных артерий являются слабость в пораженной руке, иногда некрозы пальцев или гангрена кисти.
Противопоказания:
- тотальная окклюзия сосуда (применительно к внутренней сонной артерии);
- сосудистые заболевания, препятствующие использованию эндоваскулярных инструментов
Предоперационное обследование и подготовка
Перед тем, как приступить к лечению стеноза подключичной артерии, нужно сначала её диагностировать и подтвердить диагноз . Для этого мы используем следующие методы исследования:
- Ультразвуковую диагностику
- Компьютерную томографию с контастированием сосудов ;
- Рентгенографию легких.
Дополнительно проводятся общеклинические анализы крови и мочи, биохимический анализ крови. Необходимо выполнить эндоскопию желудка, чтобы исключить язвы, так как после операции назначаются противотромботические препараты, которые могут спровоцировать желудочное кровотечение при язве.
Где в Кыргызстане выполняются операции по стентированию?
Операции по ангиопластике и стентированию подключичной артерии выполняются в следующих клиниках:
- МЦ «Кардио-Азия плюс»;
- НИИ хирургии сердца и трансплантации органов;
- Южный региональный научный центр сердечно-сосудистой хирургии (ЮРНЦССХ
)
В данных клиниках накоплен очень большой опыт по стентированию сложных поражений подключичных артерий, включая реканализацию протяженных окклюзий (когда подключичная артерия закрыта на большом протяжении).
Прогноз после ангиопластики и стентирования подключичных артерий
После успешного проведения ангиопластики и стентирования подключичной артерии существенно снижается вероятность повторного стеноза, происходит быстрое восстановление организма, прогнозируются хорошие отдаленные результаты. Огромным плюсом этих вмешательств явлется то, что не требуется вскрытие грудины или разрез на шее, как при проведении шунтирующих и иных открытых операций, а только небольшой прокол (около 2 мм) в месте введения катетера.
Наблюдения после ангиопластики и стентирования подключичных артерий
После проведения данного хирургического вмешательства рекомендуется:
- Отказаться от вредных привычек, особенно от курения.
- При необходимости контролировать своё пищевое поведение: исключить жирную,копченую, соленую пищу.
- Снизить вес,если имеется его избыток.
- Выполнять ежедневно дозированную физическую нагрузку.
- По возможности, больше находиться на свежем воздухе.
- Избегать стресса!
- Принимать лекарственные препараты, рекомендованные лечащим врачом.
- Посещать врача через рекомендованные промежутки времени!
- При любых неприятных ощущениях в организме обратиться к врачу.
Делают ли стентирование подключичных артерий в Кыргызстане?
У нас в стране такие операции проводятся в нескольких медицинских учреждениях. Среди них:
- МЦ «Кардио-Азия плюс»
- НИИХСТО (Научно-исследовательский институт хирургии сердца и трансплантации органов).
В НИИХСТО операции по стентированию проводит опытный кардиохирург-аритмолог, заведующий отделением рентгенэндоваскулярной хирургии Турдубаев Абай Кубанычбекович.
Рис. Кардиохирург-аритмолог Абай Турдубаев
В МЦ «Кардио-Азия плюс» проводит операции высококвалифицированный эндоваскулярный хирург Эралиев Талант Каканович.
!! Многие операции выполняются у нас в стране и теперь нет необходимости выезжать заграницу.
Рис. Эндоваскулярный хирург Талант Эралиев
В данных лечебных учреждениях есть все необходимое для того, чтобы сделать ангиографию и стентирование. Пациенты из группы высокого риска, обратившиеся за помощью, предупреждают развитие инсульта, сохраняют свою жизнь и улучшают ее качество.
Закупорка артерии
Причины и признаки закупорки
Окклюзия – это патология, для которой характерна полная закупорка просвета артерии холестериновыми бляшками. Болезнь возникает по следующим причинам:
- Атеросклероз (скопление холестериновых бляшек на стенках сосуда).
- Неспецифический аортоартериит – это редкое заболевание, при котором воспаляется и сужается аорта, а также её крупные ветки (в том числе подключичная артерия).
- Эндартериит – хроническое воспаление артерий, из-за которого нарушается кровоток и развивается гангрена.
- Опухоли, кисты средостения.
- Заращение просвета сосуда после травмы или эмболизации (малоинвазивная внутрисосудистая процедура).
- Осложнения после операции на подключичной артерии.
- Врождённые аномалии дуги и веток аорты.
При окклюзии просвет подключичной артерии полностью перекрывают холестериновые бляшки
Чаще всего закупорку подключичной артерии провоцирует атеросклероз, эндартериит, неспецифический аортоартериит. Для этих патологий характерно образование жировых бляшек или сгустков крови на стенках сосуда, который находится возле подключичной вены. Через некоторое время покрышка холестериновой бляшки уплотняется, увеличивается. Вследствие перекрытия сосуда нарушается кровообращение. От уменьшения кровоснабжения страдает весь участок, за который отвечает подключичная артерия (особенно мозг).
При закупорке сосуда у пациентов возникают следующие симптомы:
- вертиго, головная боль;
- шаткая походка;
- незначительное или сильное снижение слуха;
- неконтролируемые колебательные движения глазных яблок и другие расстройства зрения;
- онемение или покалывание в руках, мышечная слабость;
- посинение кожи на верхних конечностях, появление трещин, трофических язв, развивается гангрена;
- пациент теряет сознание или находится в предобморочном состоянии;
- периодически возникает боль в затылке.
Из-за уменьшения кровоснабжения мозга и риска тромбоза его сосудов повышается вероятность ишемического инсульта.
Методы лечения
Чтобы устранить симптомы окклюзии, необходимо восстановить кровоток в подключичной артерии. Реконструировать сосуд можно следующими способами:
- Хирург удаляет внутреннюю стенку сосуда, поражённого холестериновыми бляшками, и замещает повреждённый участок имплантатом.
- Создаются дополнительные пути кровотока в обход повреждённых участков сосуда с помощью трансплантатов (система шунтов). Для этой цели применяют аорто-подключичный, сонно-подкрыльцовый, сонно-подключичный, перекрёстно-подкрыльцово-подключичный метод шунтирования.
- Подключичную артерию стентируют, расширяют, проводят ультразвуковое или лазерное восстановление проходимости тромбированного сосуда.
Главная цель лечения – это восстановление кровотока в подключичной артерии
Независимо от выбора метода хирургического вмешательства, лечение может вызвать осложнения. Так, во время операции и после неё повышается вероятность инсульта, повреждения периферических нервов, нарушения иннервации глазных мышц. Кроме того, хирургическое вмешательство грозит затруднением глотания, лимфоррагией (истечение лимфы через повреждённые сосуды), отёчностью мозга, кровоизлиянием.
Аневризма подключичной артерии
Аневризма – это ограниченное расширение артериального сосуда вследствие повреждения его стенок. Вследствие атеросклероза, васкулита и других патологий, которые нарушают строение сосуда, выпячивается определённый участок артерии под давлением крови.
Аневризма проявляется расширением участка подключичной артерии в результате повреждения его стенок
В большинстве случаев аневризма возникает в результате переломов, ранений и т.д. После травмирования кровь скапливается в тканях, образуется гематома, как следствие, повышается вероятность развития ложной аневризмы, которая быстро растёт. По мере увеличения её размеров она сдавливает близлежащие ткани, из-за чего возникает боль в руке, нарушается кровообращение. Кроме того, возникает расстройство иннервации в верхней конечности.
Главное осложнение в данном случае – это разрыв аневризмы и артериальное кровоизлияние, которое часто заканчивается гибелью пострадавшего. Также из-за нарушения кровотока в аневризматической полости повышается вероятность тромбообразования. Эти осложнения провоцируют непроходимость артерии, нарушения кровоснабжения в руке (замедляется пульсация, рука отекает, кожа на конечности становится бледно-синюшной).
Аневризма – это источник эмболов (внутрисосудистый субстрат, вызывающий закупорку артериального сосуда), которые провоцируют артериальную недостаточность. Вследствие острого нарушения кровообращения возникает сильная боль в руке, онемение, пациент не может нормально двигать конечностью, она отекает, бледнеет. При отсутствии лечения повышается вероятность развития гангрены.
Чтобы вылечить аневризмы, назначают операцию. Однако в последнее время всё чаще прибегают к малотравматичным методам эндоваскулярной хирургии.