Нарушения липидного обмена (дислипидемии) влияют на процессы всасывания, трансформации и обмена жиров в организме. Помимо энергетической функции, жиры являются важным компонентом клеточных мембран, участвуют в синтезе гормонов, передаче нервных импульсов и выполняют массу других жизненно важных задач. Поэтому нарушение липидного обмена значительно сказывается на состоянии всего организма в целом и может приводить к развитию тяжелых последствий.
Причины дислипидемии
- Алиментарные – употребление в пищу большого количества животных и растительных жиров. Норма устанавливается индивидуально для каждого человека, средние показатели – от 0,8 до 1 гр. жиров на килограмм массы тела в сутки.
- Врожденные нарушения липидного обмена. Возникают в результате мутаций в генах, которые отвечают за процессы синтеза, расщепления, транспортировки жиров. Эти мутации передаются из поколения в поколение, поэтому заболевание может возникать у маленьких детей без видимых на то причин. Примерами генетических нарушений липидного обмена являются болезнь Гоше, Тея — Сакса, Ниманна — Пика.
- Вторичные нарушения липидного обмена. Обусловлены другими заболеваниями, которые могут затрагивать желудочно-кишечный тракт, эндокринную и ферментную системы, различные внутренние органы (печень, почки).
Среди провоцирующих факторов, которые повышают риск развития нарушений липидного обмена, отмечаются вредные привычки (курение, злоупотребление алкоголем), малоподвижный образ жизни, избыточный вес, хронические стрессы, прием гормональных препаратов.
Как проявляется нарушение липидного обмена
На первый взгляд может показаться, что нарушение липидного обмена обязательно проявляется в виде избыточного отложения подкожного жира на различных участках тела. Данный симптом может развиваться, но он не является специфичным, а характерен для многих других состояний. Клиническая картина дислипидемии зависит от того, повышена или понижена концентрация жиров в крови. В первом случае отмечаются следующие признаки:
- появление отложений холестерина на веках, животе, лице, конечностях. Внешне они выглядят как желтоватые пятна, несколько возвышающиеся над поверхностью кожи;
- атеросклероз сосудов, который сопровождается болью в сердце, нарушением дыхания, изменением сердечного ритма и другими признаками;
- увеличение печени и селезенки;
- гипертоническая болезнь;
- холестериновое кольцо по краю радужки.
Если нарушение липидного обмена привело к снижению количества жиров в организме, то возникают такие симптомы, как выпадение и раннее поседение волос, воспалительные поражения кожи, расслоение ногтей, сбой менструального цикла у женщин.
Особенности лечения
Для коррекции нарушений липидного обмена применяют различные подходы. Если проблема была вызвана алиментарными причинами, то пациента передают в руки диетолога, который разрабатывает план правильного питания и физических упражнений. Если нарушения липидного обмена появились в результате сопутствующих заболеваний, то приступают к их лечению. Некоторые болезни не поддаются терапии (например, сахарный диабет), поэтому врач разрабатывает индивидуальный список рекомендаций, который поможет нормализовать липидный обмен и улучшить качество жизни пациента.
Лечение дислипидемии
Лечение дислипидемии комплексное и включает:
- Медикаментозную терапию – фибраты, витамины, статины и прочие препараты, корректирующие нарушения жирового обмена;
- Немедикаментозное лечение – нормализация веса путем дробного питания, дозированные физические нагрузки, ограничение алкоголя и курения, стрессовых ситуаций.
- Диетотерапию – рекомендуются продукты, богатые пищевыми волокнами и витаминами (овощи, злаковые, фрукты, бобы, обезжиренные молочнокислые продукты), не разрешается употреблять жирное и жареное мясо.
Если нарушение липидного баланса является вторичной патологией, возникшей вследствие воздействия негативных факторов или какого-либо заболевания, кардиологи НИАРМЕДИК назначают терапию, направленную на своевременное выявление и лечение основного заболевания.
Дислипидемия развивается годами и требует такого же длительного лечения. Предотвратить дальнейшее нарушение обмена липидов можно, точно соблюдая рекомендации врачей: больше двигаться, следить за весом, бросить вредные привычки.
Обращайтесь к врачам вовремя!
На ранних этапах остановить патологический процесс значительно проще. Своевременная терапия, устранение факторов риска и дисциплинированное выполнение рекомендаций врачей значительно продлевают и улучшают жизнь пациентов
Обращайтесь в наши клиники, не откладывайте визит к врачу. Вас проконсультируют опытные врачи, вы пройдете экспертное обследование на высокотехнологичной диагностической аппаратуре. На основании полученных результатов кардиолог назначит компетентную терапию заболевания дислипидемии и порекомендует профилактические мероприятия.
Чтобы записаться на прием к кардиологу, позвоните по телефону или оформите заявку на сайте.
Методы диагностики
Перед составлением плана обследования врач беседует с пациентом, определяет особенности его питания, выясняет, принимает ли он какие-либо лекарственные препараты, были ли случаи нарушения липидного обмена у его родственников. После этого назначается комплексное обследование, в которое могут входить следующие методы:
- общий и биохимический анализ крови;
- липидограмма (определение уровня холестерина, липопротеинов высокой и низкой плотности);
- УЗИ внутренних органов;
- определение уровня гормонов;
- антропометрия;
- ЭКГ;
- офтальмологический осмотр и др.
С целью выявления дефектных генов, которые могут приводить к нарушению липидного обмена, назначается генетическое тестирование. Пройти его можно в медико-генетическом .
Симптомы метаболического синдрома
При диагностике МС выделяют 4 параметра:
- гипертонию (повышенное кровяное давление);
- высокий уровень сахара в крови;
- ожирение (окружность талии более 102 см у мужчин и более 88 см у женщин);
- аномальный уровень холестерина (снижение уровня липопротеидов высокой плотности и/или повышение уровня триглицеридов).
Каждое из этих состояний опасно по отдельности, а вместе они запускают каскад патологических процессов и превращаются в смертельную угрозу для кровеносных сосудов и жизни и здоровья человека в целом. Врачи прозвали этот комплекс болезней «смертельным квартетом».
По сути, метаболический синдром не является самостоятельным заболеванием. Это группа симптомов, которые часто встречаются вместе и увеличивают риск других – еще более тяжелых – нарушений.
Факторы риска
- Пожилой возраст. Чем старше человек, тем, согласно статистике, выше риск развития метаболического синдрома.
- Этническая принадлежность. Латиноамериканцы подвергаются наибольшему риску развития метаболического синдрома. Но это не значит, что россияне не страдают от данного заболевания.
- Ожирение. Как уже было сказано в начале, лишний вес повышает шансы заработать МС.
- Сахарный диабет. Вероятность получить метаболический синдром растет, если у пациентки был диабет во время беременности (гестационный диабет). Диабет 2 типа в семейной истории – тоже повод для пристального внимания за здоровьем.
- Прочие болезни. Риск метаболического синдрома выше, если у пациента был жировой гепатоз, синдром поликистозных яичников или апноэ во сне.
Тревожные тенденции
Еще недавно метаболическим синдромом страдали преимущественно пожилые люди (старше 60 лет). Картина существенно изменилась за последние 20 лет. Динамика показала, что эта проблема молодеет и становится актуальной для более юного населения. В ряде стран доля взрослого населения, страдающая от этих симптомов, достигает 25%.
У метаболического синдрома есть еще одно название – «синдром нового мира». Дело в том, что преимущественно от ожирения и связанных с ним патологий страдают люди, ведущие малоподвижный образ жизни (а это касается преобладающего числа жителей больших городов), употребляющие большое количество быстрых углеводов и трансжиров. В результате во всем мире наблюдается всплеск сердечно-сосудистых заболеваний и диабета.
Метаболический синдром затрагивает как развитые страны (где высокотехнологичное производство избавило население от необходимости много двигаться), так и развивающиеся (большому проценту населения которых приходится экономить на продуктах питания и потреблять больше быстрых углеводов – макарон, хлеба, картофеля, кукурузы).
Есть и другая тенденция последних лет. От метаболического синдрома стали страдать женщины репродуктивного возраста. С чем это связано, до конца неясно. Предположительно, могут негативно влиять оральные контрацептивы.
Только представьте: за последние 20 лет число людей с метаболическим синдромом в мире выросло более чем на 100 млн – то есть на треть.
Особенно остро стоит проблема детского ожирения, а с ним и детского МС. Ученые связывают рост детского ожирения с частым отказом от грудного вскармливания. Грудное вскармливание исключает раннее введение прикорма, которое может привести к нездоровому увеличению веса. Потребление белка и общего количества энергии выше у детей, вскармливаемых смесями, что приводит к увеличению массы тела у младенцев. Также кормление смесью несколько увеличивает уровень инсулина, что в свою очередь способствует отложению жира и раннему развитию жировых клеток (адипоцитов).
Таким образом, быстрая прибавка в весе в младенческом возрасте связана с ожирением в детстве. Грудное вскармливание может помочь «запрограммировать» человека на поддержание здорового веса во взрослом возрасте.
Патогенез
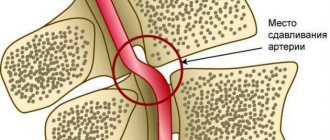
Липопротеины, диаметр которых меньше 70 нм проходят через эндотелий сосудов. АпоВ-содержащие липопротеины в стенке артерий задерживаются и провоцируют процесс, в результате которого липиды откладываются в стенке. Липопротеины низкой плотности окисляются и вместе с моноцитами, формируют ядро атеросклеротической бляшки. Высвобождающиеся при этом активные вещества, участвуют в разрастании гладкомышечных клеток в сосудах и распаде коллагена. У больных с высоким уровнем апоВ-содержащих липопротеинов откладывается больше частиц, а атеросклеротическая бляшка быстрее прогрессирует. С течением времени в стенке сосудов откладываются другие частицы, а атеросклеротическая бляшка, достигая критической точки, разрывается с формированием тромба на поверхности. Он и становится причиной закупорки сосуда с развитием стенокардии или инфаркта миокарда.
Дислипидемия развивается при
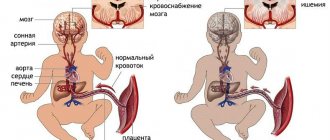
инсулинорезистентности. В условиях повышенной секреции инсулина при сниженной чувствительности к инсулину тканей, происходит усиленное расщепление жиров на жирные кислоты. Последние доставляются в печень, где из них продуцируется холестерин липопротеидов низкой плотности. Дислипидемия вызывает повышение давления. Доказана роль липопротеидов очень низкой плотности и низкой в развитии дисфункции эндотелия сосудов, что вызывает нарушение синтеза оксида азота, и увеличение выработки сосудосуживающего пептида эндотелина-1. В результате возникает сужение сосудов и повышается системное артериальное давление.
Первичная гиперлипидемия 1-го типа связана с мутацией в гене липопротеинлипазы. Дефект этого фермента блокирует метаболизм хиломикронов и они в большом количестве накапливаются в плазме. При сниженной активности липопротеинлипазы не расщепляются триглицериды и развивается выраженная триглицеридемия.
Процедуры и операции
Больным, у которых неэффективно медикаментозное лечение, проводится экстракорпоральное удаление липидов низкой плотности. Чаще всего этот метод применяется при семейной гиперхолестеринемии (гомозиготная и гетерозиготная). Это аппаратные методы, основанные на плазмафильтрации и плазмасорбции. Применяются и другие виды методик: иммуносорбция, преципитация гепарином, плазмаферез. При процедуре осаждаются липопротеиды и мембранной фильтрацией удаляются, а плазма возвращается больному. Есть заболевания, при которых плазмаферез применяется как первая линия лечения, а при других — как вторая линия или сочетается с другим лечением.
В чем причины?
Главная причина, по которой развивается метаболический синдром, — внешние факторы: неправильное питание, малая подвижность. Эти вредные привычки в конечном счете нарушают нормальное функционирование жировой ткани и ведут к инсулинорезистентности.
Метаболический синдром имеет наследственную предрасположенность, которая, однако, в большей степени тоже объясняется внешними факторами. Люди, выросшие в одной семье, с большей вероятностью будут иметь схожие пищевые привычки и одинаковое отношение к спорту. Если на родительском столе бывает огромное количество быстрых углеводов и жиров и мало – овощей, зелени и фруктов, у ребенка с детства закладываются нездоровые отношения с едой. Так же и со спортом: ребенок с большей вероятностью будет активным, если у него активные родители.
Диета
Диета при атеросклерозе сосудов
- Эффективность: лечебный эффект через 2 месяца
- Сроки: нет данных
- Стоимость продуктов: 1700-1800 руб. в неделю
Диета DASH
- Эффективность: лечебный эффект через 21 день
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Пациентам показана диета с низким содержанием жиров, простых углеводов и повышенным поступлением пищевых волокон до 40 г. В питании больных увеличивается количество несладких фруктов и овощей с малым содержанием крахмала, растительных масел, фасоли, орехов, нута, сои, рыбы, цельнозерновых продуктов, нежирных йогуртов. Одновременно уменьшается красное мясо, мясные изделия и соль. Традиционной диетой при гиперхолестеринемии является Диета DASH и Средиземноморская. Эти диеты эффективны в плане уменьшения факторов сердечно-сосудистых заболеваний. В средиземноморскую диету введены оливковое масло или орехи.
При выполнении этой диеты на 30% отмечается уменьшение заболеваний сердечно-сосудистой системы. Масло рапса, льна, кукурузы, оливок и соевых бобов снижают уровень ХС ЛНП.
Основными моментами питания больных являются:
- Отказ от употребления транс-жиров.
- Ограничение насыщенных жиров (допустимо только 7% их в рационе).
- Ограничение поступления холестерина с пищей (менее 300 мг/сутки — одно куриное яйцо покрывает потребность в холестерине).
- Уменьшение количества углеводов, простые углеводы желательно совсем исключить из рациона. Углеводы оказывают нейтральное действие в отношении липопротеинов низкой плотности, но чрезмерное употребление высоко рафинированных опосредованно (через инсулин) неблагоприятно влияет на триглицериды и липопротеины низкой плотности.
- Уменьшение употребления продуктов с холестерином.
- Увеличение пищевых волокон, которые оказывают гиполипидемическое действие. Эффективны в этом отношении растворимые пищевые волокна, которые содержатся в фруктах, овощах, бобовых, цельно-зерновых крупах. Грубая растительная клетчатка (капуста, салат, морковь, грейпфруты, яблоки, груши) частично адсорбирует холестерин, а также препятствует всасыванию жиров.
- Употребление продуктов, богатых фитостеролами. Регулярное употребление таких продуктов снижает уровень холестерина на 10%. Фитостеролы содержатся в кукурузе, сое, чечевице, горохе, растительных маслах, фасоли, цельных злаках, тыквенных семечках, семенах кунжута, фисташках, грецких орехах.
- Употребление омега-3 ПНЖК.