Шумы сердца у детей
Одним из частых признаков поражения сердца являются шумы сердца. У детей они подразделяются на систолические и диастолические, по происхождению могут быть органическими и функциональными. Шумы сердца у детей различаются по громкости, продолжительности, тембру, зоне максимальной локализации и области преимущественного проведения, связи с систолой или диастолой. Консультация и осмотр детского кардиолога — поликлиника «Маркушка».
Органические шумы сердца у ребенка
Органические шумы могут возникать в систолу и диастолу, характеризуются достаточно определенной и постоянной связью звукового феномена с анатомическим субстратом в виде изменений стенок, отверстий или клапанов сердца или перикарда. К ним можно отнести шумы при приобретенных и врожденных пороках сердца и магистральных сосудов, при воспалении эндокарда и перикарда, звуковой феномен — щелчки и шумы пролапса митрального клапана. Об органической природе шума могут свидетельствовать шумы диастолические, пансистолические, шумы в конце систолы и сочетающиеся с дрожанием, очень громкие шумы, шумы, которые сопровождаются некоторыми нарушениями сердечно-сосудистой системы, — асимметрия пульса, щелчки, патологическое расщепление тонов и др.
Систолические шумы сердца у ребенка
Систолические шумы делятся на пансистолические, ранние, средние, поздние. Систолический шум возникает при врожденных и приобретенных пороках сердца и сосудов.
Диастолические шумы у детей
Диастолические шумы у детей в абсолютном большинстве случаев имеют органический генез и возникают при недостаточности полулунных клапанов аорты и легочной артерии, стенозе левого и правого атриовентрикулярных отверстий, патологическом сбросе крови в диастолу (дефект аортолегочной перегородки, открытый аортальный проток, общий артериальный ствол при недостаточности клапана трункуса и др.). В отличие от систолических шумов интенсивность диастолических коррелирует с тяжестью порока. Протодиастолический шум характерен для недостаточности полулунных клапанов, мезодиастолический и пресистолические возникают при стенозе предсердно-желудочковых отверстий.
Функциональные шумы
Функциональные шумы могут встречаться у практически здоровых детей в различные возрастные периоды.
По пути кровотока, происходящего из системных вен через сердце к аорте, может возникнуть пять нормальных шумов, которые можно определить следующим образом.
Шум «волчка» (соединение яремной, подключичной и безымянной вен с верхней полой веной). Непрерывный, часто с диастолической акцентацией, лучше всего выслушивается под правой ключицей, может проводиться в верхнюю часть грудной клетки слева, полностью исчезает в положении лежа, что позволяет дифференцировать его с шумом открытого аортального протока или артериовенозной фистулы. Шум на легочной артерии (соединение правого желудочка с легочным стволом). Лучше всего выслушивается во 2-м межреберном промежутке у левого края грудины, может незначительно проводиться вверх и вниз, широкое, фиксированное расщепление II тона предполагает, что шум является патологическим и может быть вызван дефектом межпредсердной перегородки. Шум физиологического периферического пульмонального стеноза новорожденных (разветвление легочного ствола). Лучше всего выслушивается в верхней трети у левого края грудины, хорошо проводится в обе подключичные области, спину, а также несколько вниз вдоль левого края грудины, исчезает в течение первого года жизни. Предсердный вибрирующий шум, или шум Стилла (соединение левого желудочка с аортой). Лучше всего выслушивается кнутри от верхушки или над ней, проводится медиально к нижней и средней трети левого края грудины, обычно имеет значительно более сильный музыкальный компонент, чем любой из остальных нормальных шумов, и часто описывается при помощи различных определений – «вибрирующий», «стонущий», «звучащая струна». Надключичный шум, или шум над сонной артерией (соединение плечеголовных сосудов с дугой аорты). Лучше всего выслушивается на шее над ключицами, обычно двусторонний, может проводиться вниз в подключичные области.
Другие группы функциональных шумов у детей
Шумы при вегетативной дисфункции вследствие изменения мышечного тонуса, особенно папиллярных мышц (укорочение или удлинение мышц), что создает условия для неполного смыкания створок клапанов. Чаще такие шумы возникают у подростков, у которых наряду с вегетативной дисфункцией повышена активность щитовидной железы.
Шумы формирования сердца возникают вследствие того, что различные отделы сердца растут неравномерно, что обусловливает относительное несоответствие размеров камер и отверстий сердца и сосудов, которое приводит к турбулентности тока крови и возникновению шума. Может иметь место неравномерность отдельных створок клапанов и хорд, что приводит не только к временной несостоятельности запирающей функции клапанов, но и к изменению их резонансных свойств. Эти шумы наиболее часто выслушиваются на легочной артерии у детей преддошкольного и дошкольного возраста, на верхушке — у детей школьного возраста.
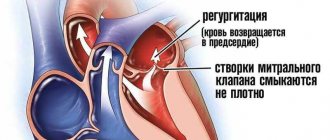
Шумы мышечного происхождения обусловлены снижением тонуса папиллярных мышц или всего миокарда. Они чаще являются следствием неполного смыкания створок клапанов и регургитации крови. Причинами этих шумов являются острые или хронические дистрофические изменения миокарда, нарушения обмена в сердечной мышце (мукополисахаридозы, гликогенозы и др.).
Шумы «малых» аномалий сердца и сосудов относятся к пограничным шумам. Это обычно нарушение архитектоники трабекулярной поверхности миокарда или своеобразие расположения хорд, строения папиллярных мышц, небольшие отверстия в перегородках, нерезко выраженные стенозы крупных сосудов и др., создающие турбулентность тока крови, вследствие чего возникают шумы.
В отличие от органических функциональные шумы занимают ограниченную зону, не проводятся за пределы кардиальной области, нежные по тембру или носят вибрирующий, «струнный» характер. Такие шумы непостоянны, их интенсивность меняется в зависимости от фазы дыхания и положения тела ребенка. Они лучше слышны в положении лежа на спине; в вертикальном положении и после физической нагрузки их интенсивность значительно ослабевает или они вообще исчезают, им свойственна лабильность во времени — исчезновение или усиление при выслушивании через короткие промежутки времени.
Дети с функциональными (атипичными) шумами
Условно дети с функциональными (атипичными) шумами могут быть разделены на три группы.
Здоровые дети с безусловно функциональным шумом типа шума формирования или шума легочной артерии. Дети с шумами мышечного происхождения, требующие немедленного или планового обследования. Дети с шумами, требующими динамического наблюдения и контроля гемодинамики.
Брадиаритмия
Урежение частоты сокращений желудочков сердца менее 60 в 1 мин квалифицируется как брадиаритмия. К этому классу патологии относятся: 1) синусовая брадикардия (синдром слабости синусового узла), синоаурикулярные блокады, остановка синусового узла; 2) атриовен- трикулярные блокады (АВБ); 3) мерцательные брадиаритмии (синдром Фредерика — мерцание предсердий в сочетании с полной атриовентрикулярной блокадой; мерцательная брадисисголия); 4) синдром каротидного синуса (каротидогенная синусовая брадикардия и атриовентрикулярная блокада). Брадиаритмия может быть функциональной и органической. Причиной первой формы являются передозировка сердечных гликозцдов, ангитахиаритмических препаратов, вегетативные влияния. Вторая форма обусловлена кардиосклерозом вследствие ИБС или перенесенного миокардита Врожденные брадиаритмии, как правило, являются следствием аномалии проводящей системы сердца При всех формах брадиаритмии наступает урежение темпа сокращений желудочков». Это вызывает их диастолическую перегрузку. На первых порах компенсация кровообращения поддерживается увеличением УОС, благодаря гипертрофии миокарда. У большинства пациентов компенсаторно повышается АД (систолическая гипертензия). Со временем (нарастающее урежение ритма) наступает предел УОС, что приводит к падению минутного объема кровообращения. Формируются застойные явления в его малом и большом кругах кровообращения. Возникает циркуляторная гипоксия. При урежении частоты сокращений желудочков менее 30 в 1 мин наступает критическая ишемия мозга. Она проявляется приступами Морганьи—Адамса—Стокса. Обычно один из таких приступов асистолии оказывается необратимым и приводит к смерти. В иных ситуациях смерть может наступить в результате осложнений артериальной гипертензии (инфаркт мозга, геморрагический инсульт).. Клиника брадиаритмий. Умеренная брадикардия более 40 в 1 мин может быть единственным симптомом патологии. В иных ситуациях наиболее часто больные предъявляют жалобы на приступы головокружений вплоть до потери сознания, ощущение замедленной работы сердца или его остановки, головную боль, чувство тяжести за грудиной. Фи- зикальная картина скудна. Отмечается расширение границ сердца в обе стороны. Изредка в области основания сердца может выслушиваться мягкий систолический шум — результат объемной перегрузки желудочков и относительного стеноза их выходных трактов. При постоянной форме брадиаритмии выявляется стабильная брадикардия и в большинстве случаев — артериальная гипертензия. У больных с приходящими брадиаритмиями в момент осмотра могут не обнаруживаться признаки патологии. Критическое снижение частоты сердечного ритма серьезно угрожает жизни больных, поскольку вызывает эпизоды асистолии и приступы Морганьи—Адамса—Стокса. В подобной ситуации наступают внезапная остановка кровообращения, потеря сознания (следствие — травма головы, конечностей и пр.), клонико-тонические судороги, спонтанное мочеиспускание, дефекация. Чаще всего автоматизм сердца спонтанно восстанавливается, больной приходит в сознание. Реже требуется проведение реанимационных мероприятий. В противном случае смерть становится неминуемой. Таким образом, клиническая картина брадиаритмии проявляется яркой неврологической симптоматикой. Поэтому больные нередко попадают в неврологический стационар, где их лечат по поводу острых нарушений мозгового кровообращения или эпилепсии. Диагностика брадиаритмий. Во всех случаях информативна ЭКГ, которая обнаруживает те или иные формы брадиаритмии. Между тем, больные с преходящими брадиаритмиями требуют регистрации ЭКГ на протяжении суток и более (холтеровское монитори- рование ЭКГ). Диагностически ценную информацию предоставляет неинвазивное электрофизиологическое исследование на основе программируемой чреспищеводной электростимуляции сердца. Метод позволяет выявить скрытые формы нарушения проводимости и автоматизма сердца, дифференцировать функциональные и органические брадиаритмии, прогнозировать их дальнейшее течение, устанавливать показания к имплантации искусственных водителей ритма, выбирать оптимальные режимы лечебной электрокардиостимуляции.
Шумы в сердце – что делать?
Если у ребёнка обнаружены шумы в сердце, то специалисты детской клиники «Happy» настоятельно рекомендуют мамочкам не впадать в панику раньше времени, а привести малыша на прием детского кардиолога. Только квалифицированное обследование позволит определить, носит ли аномальное явление «невинный» характер или является поводом для принятия определённых мер.
Кроме того, не забывайте, что при обнаружении шумов, независимо от их характера, детям обязательно следует периодически посещать кардиолога, т.к. возрастные изменения сердечных структур тоже могут произойти по мере взросления ребёнка.
Что представляют собой «патологические» шумы, их причины и опасность
Патологическими называют те виды сердечных шумов, которые являются следствием патологии и указывают на наличие врожденного порока. При аускультации можно обратить внимание на их отчётливый характер, грубоватое звучание, очень хорошо прослушиваемое, продолжительное, чаще всего с распространением по поверхности грудной клетки. Бывают случаи, когда врождённые пороки не проявляются шумами в сердце у новорожденного, а появляются спустя месяц-два. Опасным показателем при этом становится нарастание их в динамике.
Как правило, патологический вид шумов сопровождается изменениями на ЭКГ, но бывают и «невидимые» исключения. Патологию, на которую они указывают, можно обнаружить при рентгенологическом исследовании органа.
Патологические шумы могут сообщать о наличии таких проблем, как:
- стеноз (митральный, аортальный или лёгочной артерии);
- развитие гипертрофической кардиомиопатии;
- недостаточность трёхстворчатого клапана;
- аномалия Эбштейна;
- эндокардит;
- сердечная недостаточность;
- дефект межкамерной перегородки;
- появление сердечной миксомы (редкий вид доброкачественных опухолей) и многие другие, очень серьёзные заболевания.
К сожалению, отсутствие шумов тоже не является гарантией того, что в детском организме нет патологии, развивающейся в сердце, поэтому очень важно внимательно наблюдать за любыми нарушениями, и при появлении даже небольших проблем обязательно обсудить их с детским врачом. Быстрая утомляемость, слабость, бледность (особенно, если к ней добавляется посинение пальцев, губ, кончика носа), одышка – всё это может указывать на сердечную патологию.
Все мы знаем, что сердце – это самый важный орган, который обеспечивает жизнедеятельность всего организма, поэтому его здоровью следует уделять повышенное внимание с самого рождения малыша.