Сердечная недостаточность – это патофизиологический синдром, при котором в результате заболевания сердечно-сосудистой системы снижается насосная функция, что приводит к нарушению баланса между гемодинамической потребностью организма и возможностями сердца. Острая сердечная недостаточность является следствием нарушения сократительной способности миокарда, уменьшения систолического и минутного объёмов сердца. Патология проявляется крайне тяжелыми клиническими синдромами: отёком лёгких, кардиогенным шоком, острым легочным сердцем.
Хроническая сердечная недостаточность проявляется комплексом характерных признаков (одышкой, утомляемостью и снижением физической активности, отёками), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме. Для лечения пациентов, страдающих сердечной недостаточностью, в Юсуповской больнице созданы все необходимые условия:
- Палаты с европейским уровнем комфортности;
- Оснащение жизнеобеспечивающей аппаратурой экспертного класса;
- Современные методы выявления причин сердечной недостаточности;
- Лечение новейшими лекарственными средствами, которые обладают высокой эффективностью и минимальным спектром побочных эффектов.
Тяжёлые случаи сердечной недостаточности с наличием у пациентов выраженной одышки и учащённого сердцебиения обсуждают на заседании Экспертного Совета. Доктора и кандидаты медицинских наук, врачи высшей категории коллегиально вырабатывают оптимальную схему ведения пациентов. Лечение наиболее тяжёлых пациентов с сердечной недостаточностью проводится в отделении реанимации и интенсивной терапии. Оно оборудовано современной медицинской техникой, которая позволяет оказывать неотложную помощь в соответствии с актуальными европейскими и отечественными стандартами. При наличии показаний реаниматологи применяют стационарные или переносные аппараты искусственной вентиляции лёгких. В палатах могут находиться родственники пациентов.
Причины развития хронической сердечной недостаточности
Хроническая сердечная недостаточность может развиться у пациентов, страдающих ишемической болезнью сердца, артериальной гипертензией, пороками сердца. При ишемической болезни сердца частой причиной развития систолической дисфункции левого желудочка и хронической сердечной недостаточности является острый инфаркт миокарда и ишемическая кардиомиопатия. Прогрессирование хронической сердечной недостаточности обусловлено изменением геометрии и локальной сократимости сердечной мышцы.
У пациентов, страдающих гипертонической болезнью, независимо от причины артериальной гипертензии, происходит структурная перестройка миокарда, которая называется «гипертоническое сердце». Хроническая сердечная недостаточность развивается вследствие приобретенных и некорригированных ревматических пороков. К другим причинам хронической сердечной недостаточности относится инфекционный эндокардит, токсическая кардиомиопатия вследствие воздействия наркотиков, алкоголя, лучевой терапии, системные васкулиты, метаболические и эндокринные и расстройства.
Состав и форма выпуска
Лекарство представляет собой плоские круглые белые таблетки. На лицевой стороне расположена разделительная риска. Уголок немного скошен. Благодаря этой фаске таблетку легко глотать. На обратной стороне выгравирована буква D. Препарат продаётся во флаконах. В каждом флаконе хранится 50 таблеток.
Главным действующим веществом лекарства является дигоксин. К нему добавлены вспомогательные элементы. В 1 таблетке содержится 0,25 мг дигоксина. Его получают из сырья наперстянки шерстистой (Digitalis lanata). Это многолетнее растение содержит в себе множество сердечных гликозидов, которые применяются в медицине.
«Дигоксин» также выпускается в виде раствора для уколов. Количество дигоксина в нём составляет 0,25 мг. Его дополняют инъекционная вода, этиловый спирт, глицерин и лимонная кислота.
Это лекарство является сердечным гликозидом, который нормализует давление, ритм и тоны сердца. «Дигоксин» благотворно воздействует на сердечную мышцу и относится к группе кардиотонических препаратов.
Симптомы хронической сердечной недостаточности
Одышка является одним из наиболее ранних симптомов сердечной недостаточности. На начальных стадиях заболевания одышка возникает только при интенсивной физической нагрузке. При прогрессировании болезни порог нагрузки снижается. Пациенты с тяжёлой сердечной недостаточностью предъявляют жалобы на наличие одышки в покое.
Ортопноэ – одышка, которая возникает в положении лёжа, особенно с низким изголовьем. Она исчезает в вертикальном положении. Одышка при сердечной недостаточности появляется через несколько минут пребывания пациента в горизонтальном положении. Она столь же быстро исчезает в стоячем или сидячем положении. Причиной возникновения ортопноэ является увеличение венозного притока крови к сердцу и переполнение кровью малого круга кровообращения.
Пациентов с сердечной недостаточностью беспокоит учащённое сердцебиение. Это компенсаторный механизм, который направлен на поддержание минутного объема крови в условиях уменьшения ударного объема. Пациенты предъявляют жалобы на перебои в работе сердца, которые могут быть проявлением нарушений ритма, наблюдаемых у больных с сердечной недостаточностью.
Сильное сердцебиение и одышку при нагрузке сопровождает сухой непродуктивный кашель. Он появляется в горизонтальном положении больного. Кашель при сердечной недостаточности возникает вследствие застойных явлений в лёгких, набухания слизистой бронхов и раздражения кашлевых рецепторов. Ранними признаками развития сердечной недостаточности являются слабость, повышенная утомляемость и тяжесть в нижних конечностях. Эти жалобы появляются по причине нарушения кровоснабжения скелетных мышц.
При систолическом варианте сердечной недостаточности у пациентов появляются отёки на нижних конечностях. Вначале они располагаются в области лодыжек и стоп, появляются к вечеру и исчезают к утру после отдыха. По мере прогрессирования сердечной недостаточности отёки распространяются на голень и бёдра. Они принимают более стойкий характер, усиливаются к вечеру и не исчезают после отдыха.
На ранних стадиях сердечной недостаточности у пациентов развивается никтурия– увеличение диуреза в ночное время. Оно связано с различием кровотока в почечных артериях у больных сердечной недостаточностью в состоянии покоя и при нагрузке. значительное уменьшение суточного диуреза (олигурия) – свидетельствует о значительном снижении почечного кровотока и минутного объёма сердца даже в покое. Она характерна для поздних стадий сердечной недостаточности.
Дозировка и инструкция по применению
«Дигоксин» назначают только в больнице при стационарном лечении, чтобы у докторов была возможность контролировать состояние пациента. Доза подбирается индивидуально для каждого больного с учётом его мышечной массы.
Виды терапии:
- быстрая дигитализация — больной получает около 0,75–1,5 мг;
- постепенная дигитализация — пациенту назначают 1–3 таблетки в сутки (по 0,25–0,75 мг в день) на протяжении 5–7 дней;
- терапевтическая поддержка — по 0,5–1 таблетке в день (0,125–0,25 мг вещества).
Для пожилых людей выбираются сниженные дозы. Пациенты не должны менять дозировку самостоятельно.
При мерцательной аритмии назначается более высокая доза, чем при ХСН. Она немного снижается, если у больного есть серьёзные болезни почек, гипотиреоз, низкий уровень кальция, а также если мышцы имеют недостаточный вес.
Обследование пациентов с хронической сердечной недостаточностью
При осмотре пациента с одышкой врач видит учащённое дыхание. Больной с одышкой принимает вертикальное положение. С целью уменьшения одышки при тяжёлой сердечной недостаточности пациенты занимают вынужденное сидячее положение с опущенными ногами. У них бледная, холодная на ощупь кожа. Повышенная потливость развивается в результате повышения активности симпатической нервной системы, замедления периферического кровотока и снижения кровоснабжения ткани. Вследствие увеличения содержания восстановленного гемоглобина из-за усиления выхода кислорода из венозной крови у пациентов, страдающих сердечной недостаточностью, кожа туловища, конечностей, кончика носа, мочек ушей приобретает синюшный оттенок. Проявлением повышенного венозного давления является набухание шейных вен.
У пациентов с одышкой учащается дыхание. При перкуссии лёгких в случае наличия застойных явлений пульмонологи определяют притупление перкуторного звука. На фоне жёсткого или ослабленного дыхания в нижних отделах лёгких выслушиваются влажные мелкопузырчатые незвучные хрипы или крепитация. У пациентов с бивентрикулярной сердечной недостаточностью может наблюдаться гидроторакс. Жидкость располагается в нижних отделах плевральной полости справа или с обеих сторон.
При исследовании сердечно-сосудистой системы физикальные данные отражают признаки основного заболевания, которое является причиной развития сердечной недостаточности. Границы относительной сердечной тупости могут быть не изменены, смещаться вправо, влево или в обе стороны. У пациентов с ишемической болезнью сердца развитие декомпенсации сопровождается ослаблением первого тона, может выслушиваться акцент второго тона на легочной артерии, при развитии относительной атриовентрикулярной недостаточности – систолический шум.
Врачи Юсуповской применяют следующие методы лабораторной диагностики при сердечной недостаточности:
- Клинические анализы крови и мочи;
- Определение электролитов сыворотки;
- Оценку скорости клубочковой фильтрации;
- Уровень глюкозы в крови;
- Печёночные пробы.
Учитывая, что препараты, которые применяются при одышке вследствие сердечной недостаточности, влияют на уровень калия в крови, обязательно определяют этот показатель. Для подтверждения диагноза сердечной недостаточности проводят исследование уровня натрийуретических пептидов – мозгового натрийуретического пептида и N-конечного его фрагмента.
На электрокардиограмме определяются неспецифические изменения, которые характерны для основного заболевания, нарушения ритма и проводимости или недостаточности коронарного кровообращения. Транзиторную ишемию миокарда, нарушения ритма и проводимости выявляют с помощью суточного мониторирования ЭКГ по Холтеру.
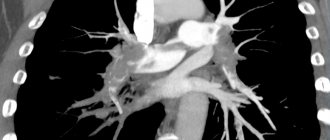
Рентгенологическое исследование органов грудной клетки позволяет выявить увеличение размеров сердца и застойные явления в малом круге кровообращения. Эхокардиография –чрезвычайно важный и основной метод оценки показателей центральной гемодинамики и движения крови внутри полостей сердца. С помощью ультразвукового исследования врачи уточняют происхождение хронической сердечной недостаточности, определяют характер и выраженность нарушения функции левого желудочка, объективно оценивают динамику процесса и эффективность проводимой терапии.
При проведении эхокардиографии в М-режиме врачи функциональной диагностики измеряют размеры полостей сердца, оценивают структуру и функциональную состоятельность сердечных клапанов, уточняют однородность и сократительную способность миокарда. С целью объективизации состояния пациентов, страдающих хронической сердечной недостаточностью, проводят тест с шестиминутной ходьбой:
- Измеряют дистанцию равную 20 метрам;
- Устанавливают 2 стула на концах дистанции;
- Предлагают пациенту ходить от стула к стулу на протяжении 6 минут в обычном для него темпе;
- Через 6 минут определяют пройденную дистанцию.
При оценке симптомов учитывают наличие головокружения, ангинозной боли в сердце, одышки, усталости. Перед началом теста и сразу после его завершения регистрируют частоту сердечных сокращений и дыхательных движений, величину артериального давления. Для установления причины хронической сердечной недостаточности применяют инвазивные методы диагностики: коронарографию в сочетании с вентрикулографией.
Противопоказания
Есть множество противопоказаний, при которых принимать «Дигоксин» нельзя.
- врождённые пороки сердца — стенозы, синдром Вольфа-Паркинсона-Уайта (WPW);
- фибрилляция желудочков;
- отравление сердечными гликозидами;
- II степень AV-блокады сердца;
- желудочковая тахикардия;
- тампонада;
- перемежающаяся полная блокада ножек пучка Гиса;
- аллергия на компоненты лекарства;
- преходящая полная AV-блокада;
- период лактации;
- возраст младше 3 лет;
- обструктивная гипертрофическая кардиомиопатия (без ХСН и мерцательной аритмии);
- нарушения усвоения лактазы, глюкозы и галактозы.
С большой осторожностью нужно принимать «Дигоксин» при ряде заболеваний и состояний:
- стеноз митрального клапана;
- I степень AV-блокады;
- нестабильные формы стенокардии;
- синдром слабости синусового узла;
- острая стадия инфаркта миокарда;
- почечная или печёночная недостаточность;
- проявления в прошлом синдрома МАС (Морганьи-Адамса-Стокса);
- ожирение;
- риск нестабильного проведения импульса по AV-узлу;
- кислородное голодание;
- сердечная астма (особенно в сочетании со стенозом митрального клапана);
- перикардит;
- артериовенозная фистула (шунт);
- гипотиреоз;
- амилоидозная дистрофия сердца;
- любой вид рестриктивной кардиомиопатии;
- дилатация сердечных камер;
- воспалительная болезнь миокарда;
- избыток щелочных веществ в организме (алкалоз;
- экстрасистолия;
- нарушения электролитного баланса (увеличение кальция и натрия, уменьшение магния и калия);
- пожилой возраст пациента;
- медленный ритм сердца (брадикардия);
- тяжёлые или хронические болезни лёгких;
- синдром каротидного синуса;
- «лёгочное» сердце.
Доктор внимательно изучает состояние здоровья больного и назначает подходящее лекарство и его точную дозировку.
Передозировка
Избыточная доза «Дигоксина» чрезвычайно опасна и может привести г смерти пациента. Передозировка случается довольно часто. Если в плазме крови уровень дигоксина достиг 2 нг/мл, эта концентрация является токсической и угрожает жизни. Смертельная доза — 10 мг.
Основные симптомы:
- любые нарушения сердечного ритма;
- потливость;
- на ЭКГ заметна корытообразная депрессия сегмента ST (признак наличия в организме наперстянки, а не только передозировка);
- галлюцинации;
- головокружение и боль;
- искажённое восприятие цвета;
- пищеварительные расстройства;
- слюнотечение, плохой аппетит;
- слабость;
- нарушения чувствительности;
- подавленное психическое состояние;
- дезориентация;
- AV-блокада;
- различные нарушения сердечной проводимости;
- на ЭКГ удлиняется интервал PQ.
У детей чаще встречаются признаки расстройства ЖКТ. Также наблюдаются нарушения сердечной проводимости и некоторые виды аритмий.
Доктор немедленно назначает антидот и другую терапию, которая позволит убрать симптомы и улучшить состояние больного. Электрический кардиостимулятор понадобится, если у больного возникли приступы Морганьи-Адамса-Стокса и полная поперечная блокада сердца. Кардиостимулятор устанавливают временно, до тех пор, пока не исчезнет тяжёлое состояние.
Можно ли принимать во время беременности
Беременные женщины могут принимать «Дигоксин» только по назначению врача. Это лекарство не вредит ребёнку, но способно проникать через плаценту в организм плода. Для беременной может понадобиться повышенная дозировка препарата. «Дигоксин» может привести к рождению ребёнка с низкой массой тела. Избыток веществ, содержащихся в наперстянке, сильно вредит будущему ребёнку. Во время кормления грудью тоже стоит исключить приём «Дигоксина», потому что он проникает в организм ребёнка через грудное молоко.
2.Медикаментозное лечение заболевания
Для лечения ХОБЛ используются и лекарственные препараты, которые могут выполнять разную функцию. Так, бронхорасширители
помогают открыть бронхи, что в свою очередь облегчает дыхание. Эти лекарства могут иметь короткое действие (чтобы быстро облегчить симптомы болезни) или длительного, чтобы помочь предотвратить их.
Противовоспалительные препараты
для лечения симптомов ХОБЛ (например, кортикостероиды) могут иметь форму таблеток или ингаляторов, которые помогают лекарству попасть прямо в легкие.
Посетите нашу страницу Пульмонология