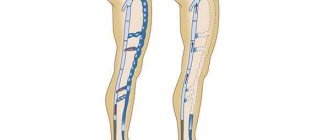
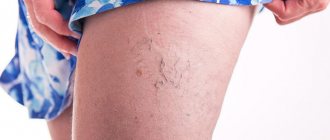
Варикозное расширение вен — заболевание, при котором возникает недостаточность клапанов вен, что приводит к их расширению и извитости. Чаще всего поражаются сосуды нижних конечностей из-за чего появляется косметический дефект и расстройства кровообращения. Наиболее эффективном методом лечения является операциях на вены на ногах, которая обладает высокой эффективностью и снижает риск рецидивов.
Операции на венах нижних конечностей проводят в Юсуповской больнице с использованием малоинвазивных и безболезненных методик.
Описание болезни
Варикозное расширение вен на ногах развивается при неэффективной работе клапанов, препятствующих току крови. Это приводит к обратному забросу крови и переполнению сосудов. Из-за большой нагрузки объемом стенки вен истончаются, теряют свою эластичность и в результате расширяются. Несмотря на то, что крови много, её застой приводит к образованию сгустков, повышенному тромбообразованию и недостатку кислорода.
Среди причин варикоза вен специалисты выделяют:
- Наследственные особенности строения соединительной ткани стенки вен;
- Ожирение;
- Гормональный дисбаланс (эстрогены и прогестерон способны снижать тонус вен);
- Беременность (увеличение объема крови и сдавление маткой вен);
- Образ жизни (нерациональное питание, низкая физическая активность, профессия, связанная с длительным пребыванием на ногах).
В зависимости от клинических проявлений существует 4 стадии варикозного расширения вен нижних конечностей:
- Ранняя стадия. Проявляется тяжестью в ногах, ощущением покалывания и отеками;
- Видимая стадия. Возникают сосудистые звездочки, изменяется цвет кожи в области поражения, может быть зуд, экземы и трофические язвы);
- Хроническая;
- Хронической дисфункции (ярко выражена болевая симптоматика, судороги ног).
Основные симптомы варикозного расширения вен на ногах, следующие:
- Ощущение тяжести в ногах;
- Боль в нижних конечностях;
- Появление венозного «рисунка» синюшного цвета;
- Отечность нижних конечностей по вечерам;
- Покраснение очага поражения, появления расчесов и язв.
Одним из грозных осложнений заболеваний является образование тромбов. Поэтому при появлении первых симптомов варикозного расширения вен на ногах. симптомов необходимо сразу обратиться к врачу. В Юсуповской больнице ведет прием флеболог — врач, специализирующийся на диагностике и лечении варикозного расширения вен.
Подготовка к лечению
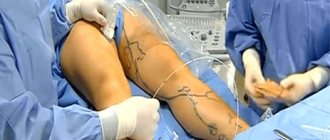
Перед операцией по поводу варикоза вен на ногах пациентам необходимо отказаться от аспирина или связанных с аспирином препаратов в течение недели до процедуры. Они не должны есть или пить после полуночи в день операции. В день процедуры не следует наносить никаких увлажняющих кремов или лосьонов для загара. Пациент должен прибыть в хирургический центр примерно за полтора часа до процедуры. Ему предлагается ходить по комнате или коридору около 20 минут, чтобы проступили подкожные узлы. Хирург отмечает контуры варикозных конгломератов маркёром. Для предоперационной разметки выполняется ультразвуковое сканирование.
Виды хирургических операций
Лечение варикозного расширения вен проводится в нескольких направлениях:
- Медикаментозное. Применение лекарственных препаратов, улучшающих стенки вен;
- Хирургическое. Выполняется при наличии показаний к операции и позволяет полностью ликвидировать патологический очаг.
Начальные стадии заболевания можно вылечить без инвазивных вмешательств, при помощи медикаментов или компрессионных бинтов.
Показанием к оперативному лечению варикозного расширения вен на ногах является:
- Выраженный болевой синдром, постоянное чувство тяжести в ногах;
- Отсутствие эффекта от консервативной терапии;
- Развитие тромбофлебита;
- Длительно незаживающие язвы в области поражения;
- Высокий риск тромбообразования.
Существует множество видов операций на венах нижних конечностей, однако все они направлены на удаление пораженного участка с минимальными последствиями. К наиболее распространенным видам хирургических операций на венах нижних конечностей относят:
- Флебэктомию. Название операции проходит от латинского «флеб», что означает вена и «эктомия» переводится как удаление, чаще всего способ применяется на вены на ногах. Сущность манипуляции в том, что пораженный сосуд посредством разреза на коже полностью вытягивают. Разновидностью операции на вены на ногах является мини-флебэктомия, которая используется при небольших участках поражения.
- Склерозирование проводится с помощью специального аппарата, который вызывает «склеивание» вены, после этого она срастается в глубоко лежащих слоях кожи и не функционирует.
- Радиочастотная облитерация является современным видом операции при варикозе нижних конечностей. Данная методика предусматривает использование радиоволн высокой частоты.
- Лазерная эндоваскулярная коагуляция заключается во введении зонда с лазерным излучением, которое вызывает безопасный термический ожог стенок сосуда, их склеиванию и сращению.
Определить, какая операция необходима при варикозном расширении вен может только врач-флеболог, так как любые оперативные вмешательства имеют противопоказания. Хирургическое лечение варикозного расширения вен не проводится при:
- Состояниях, угрожающих жизни пациента (острый период инфаркта миокарда, нарушения мозгового кровообращения);
- Острых инфекционных заболеваниях;
- Беременности во II и III триместре;
- Нарушении лимфооттока и атеросклерозе сосудов нижних конечностей.
При наличии противопоказаний врач выберет другой, более подходящий способ лечения или вид операций при варикозе нижних конечностей.
Как нужно провести послеоперационный период
Послеоперационный период после флебэктомии на ногах длится десять дней: с момента самой операции до полного снятия швов. В это время прооперированная конечность нуждается в особом внимании и специальном уходе.
После операции больному проводится компрессия нижних конечностей при помощи компрессионного трикотажа. Компрессия – важное условие гладкого течения послеоперационного периода, так как она позволяет сдавить подкожные вены, предотвратить застой крови в них, и, соответственно, формирование тромбов. Также компрессия ускоряет зарастание небольших вен, оставшихся после удаления основного венозного ствола.
Места, где наложены швы, нельзя мочить. Для гигиенических целей в послеоперационном периоде применяются влажные салфетки или смоченная водой марля. Швы регулярно обрабатываются йодом и для их защиты от повреждения и загрязнения накладывается стерильная повязка или наклейка.
Для уменьшения отечности нижних конечностей рекомендуется держать их приподнятыми – на подушке, тканевом валике высотой до 15 см. При интенсивных болях после операции врач может назначить обезболивающие препараты, для профилактики гнойных осложнений – антибиотики.
Склеротерапия
Склеротерапия — метод лечения варикозного расширения вен нижних конечностей, при котором в сосуд вводится специальное вещество, вызывающее срастание стенок. Эффект препарата состоит в том, что вены замещаются соединительной тканью, то есть склерозируется. Такая манипуляция является малоинвазивной, не требует разрезов кожи и не оставляет следов на коже.
Суть процедуры
Склеротерапия вен нижних конечностей проводит врач-флеболог, предварительно установив точную локализацию патологического очага. Для того, чтобы ввести склерозирующий агент специалист делает прокол на предполагаемом участке поражения. Для достижения необходимого эффекта за один сеанс необходимо провести от 3 до 10 инъекций. Количество уколов зависит от стадии и запущенности процесса. В среднем операция длится 15-20 минут. При отсутствии эффекта после одного сеанса процедуры, возможно проведение повторно.
Склероз, или сращение, стенок вены приводит к её выключению из системы кровообращения. Это не наносит вред организму, кровь оттекает по «запасным» сосудам.
Показания
Прежде, чем выбрать склерозирование вен нижних конечностей, врач назначает специальное обследование для подтверждения органической патологии вен.
Инструментальные методы диагностики варикозного расширения вен:
- Окклюзионная плетизмография;
- Прямая флеботонометрия;
- Рентгеноконтрастная флебография;
- Ультразвуковая доплерография;
- УЗАС с цветным контрастированием кровотока;
- Флебосцинтиграфия.
После осмотра и результатов исследования врач определит наличие показаний к хирургическому лечению варикоза. Склеротерапию вен проводят в случае:
- Появления трофических язв;
- Поражения мелких сосудов, лежащих близко к поверхности кожи;
- Длительной боли в ногах;
- Выраженного косметического дефекта.
Склеротерапия также используется как способ лечения других сосудистых патологий, таких как геморрой, лимфангиомы и гемангиомы.
Противопоказания
Склеротерапия хоть и относится к малоинвазивным методам, но в некоторых случаях может быть опасна для здоровья пациента. Методика никогда не проводится пациентам с доказанной аллергией на склерозант, с тяжелыми системными и инфекционными заболеваниями, а также при тромбозе поверхностных или глубоких вен.
Другой способ лечения показан кормящим и беременным женщинам, так как при беременности увеличивается объем крови, и нагрузка на венозную систему тоже возрастает.
Ожирение высокой степени может препятствовать нормальному течению процедуры. Поэтому врач может порекомендовать склеротерапию после нормализации веса.
Подготовка к склерозированию вен нижних конечностей
Инструментальные методы исследования являются одним из основных этапов склеротерапии. После того, как врач установил точный диагноз и назначил лечение, пациент должен сдать стандартные анализы:
- Коагулограмму;
- Общий анализ крови и мочи;
- Гепатит, ВИЧ, сифилис.
Повлиять на результат может прием некоторых медикаментов, поэтому если вы пьете лекарстве, нужно сообщить об этом врачу.
Препараты, используемые для склеротерапии
Вещества, используемые при склерозировании, разделяют на:
- Пенообразные препараты — способны длительно находится в просвете сосуда, обеспечивают хороший контакт со стенкой и хорошо визуализируются при ультразвуковом исследовании;
- Жидкие — легко растворяются в среде;
- Осмотические вещества (хлорид натрия) приводят к обезвоживанию и, в последующем, склерозу;
- Детергенты (Трамбовал) вызывают свертывание белков и образованию сгустка крови;
- Коррозионные вещества (Этоксисклерол) провоцируют специфические реакции в стенке вен, что порождает разрастание соединительной ткани.
Разновидности процедуры
В современной медицине выделяют следующие разновидности склеротерапии:
- Катетерная склерооблитерация. Суть процедуры в том, что склерозирующий агент подается с помощью катетера и позволяет одновременно ввести специальный бандаж. Проведение этой манипуляции возможно только на венах с диаметром до 1 см. Данная процедура является альтернативой более инвазивному вмешательству — стриппингу. Существует два варианта катетерной склерооблитерации: интраоперационная и пункционная. Первая представляет собой один из этапов флебэктомии. Пункционная же проводится без разреза и не создает косметический дефект. Недостаток методики заключается в том, что она недостаточно надежна и присутствует риск рецидива.
- Компрессионная склеротерапия вен нижних конечностей может проводится по желанию пациента при косметических дефектах в виде сосудистых звездочек и венозной сетки. Микросклеротерапия эффективна при поражении сосудов мелкого калибра в диаметре 1-3 мм. При этом препарат вводится при помощи специальных, маленьких шприцов с тонкими иглами, обезболивания не требуется. Сразу после укола развивается покраснение кожи и припухлость, полный эффект наступает в среднем через 1,5 месяца. После того, как введен склерозирующий агент, накладывается специальный бандаж в виде эластического бинта. Это позволяет удерживать нужную форму сосуда.
- Эхо-склеротерапия используется для склерозирования глубоких вен. Отличие методики в том, что весь процесс от укола до наложения бандажа проходит под контролем ультразвукового аппарата. Для этого врач накладывает датчик непосредственно в место манипуляции.
- Микропенная склеротерапия подразумевает использование склерозирующего агента в виде пены. Микропена дает хорошую тень на ультразвуковом аппарате, что позволяет специалисту полностью контролировать процесс и правильность введения препарата. Пена способна установить плотный контакт со стенкой сосуда, что обеспечит более длительный и надежный эффект.
Все разновидности склеротерапии можно совмещать. Повысит эффективность любого метода использование препарата в виде микропены.
Преимущества и недостатки склеротерапии вен нижних конечностей
К преимуществам склерозирования вен на ногах относится:
- Доступная цена;
- Короткий реабилитационный период;
- Отсутствие травматизации кожи;
- Не оставляет рубцов и шрамов;
- Безболезненность;
- Длительный результат.
Основным недостатком методики является низкая универсальность. Склерозирование в качестве монотерапии применяют только на ранних стадиях заболевания. Кроме этого, существует высокий риск рецидивов при несоблюдении рекомендаций врача.
Возможные осложнения
Склерозирование может вызывать ранние и поздние побочные реакции. К ранним относят:
- Боль, жжение и зуд в месте введения препарата;
- На фоне стресса у предрасположенных людей может развиться головокружение, сердцебиение, потливость;
- Синяки и кровоподтеки, как правило рассасываются через 3-4 дня после манипуляции;
- Аллергические реакции на препарат (ощущение удушья, отек Квинке);
- Повреждение нервных элементов встречается редко и связано с не правильным выбором места инъекции.
Поздние осложнения включают:
- Тромбофлебит представляет собой воспаление стенки вены. Обычно это обратимая реакция вены в ответ на введение склерозита;
- Формирование тяжа на месте склерозированной вены. Угрозы никакой не несет, но иногда это болезненное образование, которое может контурироваться через кожу.
При соблюдении всех правил техники выполнения склерозирования риск развития побочных реакций минимален. Склерозирование вен на ногах в Москве можно сделать в Юсуповской больнице. У нас доступны все современные методики лечения варикозного расширения вен. Современные технологии и аппаратура высокого класса позволяет визуализировать даже минимальные изменения сосудов. Цены и отзывы на склеротерапию вен на нижних конечностях в Москве можно посмотреть на нашем сайте.
Наблюдение после лечения
Обычная классическая флебэктомия редко бывает нужна пациентам, так как обычно требует ночного пребывания в больнице и от 2 до 8 недель нахождения дома. После проведения удаления вен на нижних конечностях в нашем центре пациенту разрешены физические нагрузки, но не стоит водить автомобиль хотя бы сутки, так как дистальная моторная функция может быть нарушена вследствие продолжительной анестезии, особенно после анестезии в подколенной области. Пациенту рекомендуется ходить около 10-15 минут, прежде чем он покинет клинику.
В дальнейшем нужен приём препаратов диосмина (детралекс), не рекомендуется долго стоять на одном месте в течение 2-х недель. Это помогает свести к минимуму риск образования тромбов в глубоких венах ноги. Компрессионная повязка предотвращает послеоперационное кровоизлияние и уменьшает вероятность боли, синяков и образования других осложнений. Повязки удаляются через 3-7 дней после операции, но компрессионный чулок следует носить ещё 2-4 недели, чтобы свести к минимуму кровоподтёки и отёк. Время ношения зависит от размера удалённых вен и степени обработки рефлюкса. Чулки можно снимать при принятии душа.
Дополнительную склеротерапию следует отложить на несколько недель и сделать её после исчезновения послеоперационного отёка. Многие сосудистые звёздочки могут спонтанно регрессировать и также спонтанно исчезать после удаления варикозных вен посредством амбулаторной флебэктомии. Пациенты должны избегать раннего воздействия солнца, потому что на месте прокола или разреза может появиться гиперпигментация.
Пациенту рекомендуется следить за тем не появилось ли покраснение, отёк, нагноение, лихорадка и другие признаки инфекции. При появлении этих признаков стоит сразу обратиться к врачу.
Радиочастотная абляция
Еще одним методом на смену старых хирургических вмешательств по поводу варикозного расширения вен нижних конечностей пришла радиочастотная абляция. Такой вид вмешательства относится к молодым методикам, которые отличаются малой травматичностью тканей и высокой эффективностью. Подтверждают эффективность метода отзывы пациентов после радиочастотной абляции вен нижних конечностей.
Этапы проведения радиочастотной абляции вен
Период подготовки перед радиочастотной абляцией вен не займет много времени. Сначала пациент проходит обследование, в него входят стандартные анализы, осмотр специалистом и ультразвуковое дуплексное сканирование с цветным картированием кровотока. На УЗИ врач оценивает ход и диаметр вены, особенности её соустья и наличие вариксов. Накануне процедуры пациенту рекомендуется прекратить прием медикаментов. Иногда с целью профилактики тромбообразования, врач может назначить прием аспирина в течение месяца после РЧА вен нижних конечностей.
Когда место варикозного расширения установлено, пациент принимает необходимое положение. Нужно лечь на живот или спину, это зависит от локализации пораженного участка. Зону вмешательства маркируют и обрабатывают антисептиком. Затем устраняют болевую чувствительность посредством введения анестетика.
Введение волновода, который оснащен специальным прибором для воздействия радиоволнами, осуществляется через прокол кожи. В середине волновода находится термическая капсула, которая осуществляет подачу радиоволн. Регулирует удары радиоволн врач на мониторе аппарата, там же отображается ход процедуры. Постепенно волновод проходит через всю варикозную вену, разрушая её радиочастотная облитерация вен нижних конечностей приводит к окклюзии сосуда, вместо него работу выполняют здоровые.
По окончании РЧА зона прокола обрабатывается антисептиком, накладывается компрессионный бандаж.
Побочные действия РЧО вен нижних конечностей
На протяжении двух недель после операции пациентов может беспокоить:
- Субфебрилитет;
- Болезненность, ощущение натяжения по ходу вены;
- Отечность и синяки в место прокола;
- Шелушение и покраснение кожи.
Данные реакции относятся к норме, но при условии, если их продолжительность не более 14 дней. Сильная, стреляющая боль и отек ноги может стать признаком тромбоза и требует немедленного обращения к врачу.
Отличие РЧО и ЭВЛО
При выборе способа лечения варикозного расширения вен нижних конечностей многие задаются вопросом, что лучше и в чем отличие между РЧА вен и ЭВЛО. Сходство методики проведения практически одинакова. В обоих применяется воздействие радиочастотами, при ЭВЛО это кратковременные разряды более высокой температуры. Следует помнить, что обе методики не оставляют следов и шрамов, практически безболезненны. Отзывы пациентов после РЧО или РЧА вен нижних конечностей размещены на сайте нашей клиники.
Окончательный выбор должен сделать врач, исходя из общего состояния пациента, так как радиочастотная абляция способна повышать тромбообразование.
Восстановительный период после РЧА
Радиочастотная катетерная абляция позволяет вернуться пациенту к прежнему ритму жизни уже через 1,5-2 часа после операции. Исключение составляют люди, работа которых связана с тяжелым физическим трудом. После вмешательства первые сутки необходимо ношение компрессионных чулок, затем только в дневное время около 3 дней. На 3-4 день проводится контрольная ультразвуковая диагностика. Продолжительность компрессии зависит от степени и распространенности процесса.
После операции рекомендуется сократить пребывание на ногах до 4 часов. Первый месяц нельзя посещать сауны, бани, а также поднимать тяжести, прыгать и бегать на далекие дистанции.
Стоимость радиочастотной абляции вен
Цена радиочастотной абляции вен нижних конечностей зависит от квалификации врача, запущенности процесса и оснащения флебологического центра. В Юсуповской больнице РЧО вен нижних конечностей проводят врачи с многолетним опытом работы по доступной цене на современном оборудовании.
Реабилитационный период
После радиочастотной облитерации необходимо в течение 5 дней использовать специальный бандаж, иногда срок продлевается до нескольких недель. Первые пару дней нужно воздержаться от тяжелых физических нагрузок, таких как бег, прыжки, поднятие тяжести. Еще два месяца следует отказаться от посещения саун и бань. Максимальный косметический эффект наступает спустя 3 месяца после операции.
Под местной анестезией
Операцию по удалению вен при варикозе делают под местной анестезией, которая позволяет полноценно обезболить операционное поле слабым раствором местного анестетика — новокаина или лидокаина. Результатом оперативного вмешательства должно стать устранение варикозной болезни с отличным эстетическим результатом. Смысл эстетичной флебэктомии состоит в удалении варикозных вен через проколы, но не разрезы кожи под местной анестезией. Остаются лишь малозаметные рубчики, которые практически не видны через 3-6 месяцев. Флебологи Инновационного сосудистого центра в совершенстве овладели этой методикой.
Лазерная эндовазальная коагуляция
Эндовенозная лазерная коагуляция (ЭВЛК, ЭВЛО) — современный метод лечения варикозного расширения вен нижних конечностей, при котором используется воздействие лазера. Такой способ устранения варикоза позволяет избежать инвазивных вмешательств, не оставляет шрамов и практически безболезнен. Однако процедура возможна при диаметре вен не более 1 см и отсутствии сильной извитости.
Суть процедуры
Врач может назначить лечение варикозного расширения вен на ногах лазером при появлении характерных симптомов для этого заболевания. Бояться ЭВЛК вен нижних конечностей не стоит, ведь благодаря изобретению современного лазера для доступа к вене не нужны разрезы на коже, а отзывы пациентов могут это подтвердить. В Юсуповской больнице врач-флеболог после обследования пациента составляет флебологическую карту, которая подразумевает детальное описание пораженной вены, её диаметр, ход и наличие извитости. Благодаря этому воздействие лазера направляется только на пораженный участок, а здоровые ткани остаются не тронутыми.
После того, как врач направил прибор, лазерные лучи проникают в стенки вены и вызывают термический ожог. Далее ожог провоцируется разрастание соединительной ткани, образуется плотный тяж на месте варикозной вены. Со временем этот тяж полностью рассасывается. Отключение вены из кровотока не вредит здоровью, кровь оттекает по коллатеральным сосудам.
Постоянное усовершенствование применения лазера в качестве лечения позволяет избегать множество осложнений и делает его полностью безопасным. В Юсуповской больнице лазерная эндовазальная коагуляция осуществляется на новейших аппаратах под контролем опытного специалиста, что исключает риск развития побочных реакций.
Этапы эндовенозной лазерной облитерации
Операция на вены лазером на ногах не требует специальной подготовки. Как правило, для обследования вены достаточно УЗИ с доплерографией и стандартных исследований:
- Биохимический и общий анализ крови;
- Коагулограмма;
- Маркеры крови на вирус гепатита, ВИЧ и сифилис;
- Электрокардиограмма.
Затем, непосредственно во время операции лазером на вены на ногах, врач под контролем УЗИ отмечает маркером участок, подлежащий лазерной облитерации. Затем проводится анестезия, для этого флеболог вводит в место оперативного вмешательство обезболивающий препарат. Укол анестетика и есть наиболее болезненный этап манипуляции.
В том же месте вводится катетер, он представляет собой трубочку очень тонкого диаметра. Его внедрение не ощутимо, так как до этого кожу уже обезболили. Через катетер вводят сначала еще один анестетик, чтобы полностью исключить болевые ощущения, а затем и собственно лазерный светодиод. Такая анестезия носит название тумасцентная — используются одновременно несколько видов препарата. Комбинированный раствор содержит лидокаин, адреналин и физиологический раствор. Такая инфильтрация обеспечивает не только анестезию, но и защищает окружающие ткани от ожога.
Следующий этап — собственно воздействие лазером и ЭВЛО. Вспышки света вызывают закипание крови под сверхвысокой температурой, а с помощью катетера удаляются сгустки и склерозированные ткани. После операции лазером на ногах на варикозное расширение вен накладывается компрессионный бандаж. В целом процедура длится около часа.
Преимущества и недостатки ЭВЛО
Преимуществами эндовенозной лазерной коагуляции при варикозе на нижних конечностях является:
- Безболезненность;
- Отсутствие необходимости проведений общего наркоза;
- Короткий реабилитационный период, спустя 2 часа после процедуры пациент может вернуться к прежнему образу жизни;
- Малая травматичность, здоровые ткани не затрагиваются;
- Отсутствие косметического дефекта.
Основной недостаток ЭВЛО варикозных вен — это стоимость. Для проведения манипуляции лазером нужна специальная дорогостоящая аппаратура, что снижает доступность метода.
Отзывы пациентов после операции лазером на ногах при варикозном расширении вен в подавляющем большинстве положительные. Так как это позволяет за короткий срок избавиться от болевого симптома и косметического дефекта.
Показания и противопоказания
Показанием к лазерной коагуляции варикозных вен относится основные симптомы заболевания при диаметре вен до 10 мм.
Эндовазальная лазерная коагуляция на вены нижних конечностей противопоказана при следующих состояниях пациента:
- Острые инфекционные заболевания;
- Обострения хронических болезней;
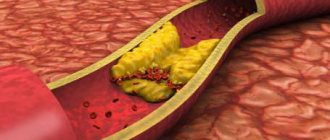
- Атеросклероз сосудов конечностей затрудняет кровообращение, а выключение вен может усугубить трофические расстройства. В этом случае потребуется предварительно лечение отложения холестериновых бляшек;
- Острый период инфаркта, инсульт и общее тяжелое состояние;
- Беременность и период лактации;
- Ожирение III степени;
- Тяжелые системные заболевания соединительной ткани;
- Нарушения опорно-двигательного аппарата;
- Частые тромбозы и тромбофлебиты;
- Наличие воспаления или аллергических реакций непосредственно в предполагаемом месте операции.
Операция лазером при варикозе может проводится перед планированием беременности при выраженных симптомах варикоза.
Возможные осложнения после операции лазером на венах
После эндовенозной лазерной облитерации вен могут возникнуть общие симптомы недомогания, которые не опасны и проходят в течение нескольких дней. К таким относят:
- Постоянное повышение температуры в пределах 37,5-38,0°;
- Боль и ощущение натяжения в месте вмешательства;
- Синяки и кровоподтеки.
Серьезным осложнением является тромбофлебит. Заподозрить его можно при появлении следующих признаков:
- Сильная боль в конечности;
- Температура выше 38,0°;
- Отек ноги.
Развитие тромбофлебита возможно через неделю после лазерной облитерации вен нижних конечностей. Данное состояние развивается очень редко и спрогнозировать его развитие невозможно, так как это зависит от индивидуальных особенностей организма. Отзывы наших пациентов об эндовазальной лазерной коагуляции вен нижних конечностей свидетельствуют о положительном эффекте процедуры и отсутствии осложнений.
Удаление варикоза за 3 часа, результат на всю жизнь!
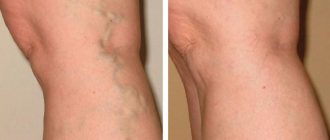
Результаты лечения наших пациентов
Заболевание: варикоз
Метод лечения: ЭВЛК+ МИНИФЛЕБЭКТОМИЯ
Комбинированное лечение варикоза. Эндовазальная лазерная облитерация вены на левой ноге (ЭВЛК) + Минифлебэктомия
Заболевание: варикоз
Метод лечения: ЭВЛК+ МИНИФЛЕБЭКТОМИЯ
Лазерное лечение (ЭВЛК) с последующей минифлебэктомией притоков большой подкожной вены на бедре и голени правой ноги. Минифлебэктомия варикозноизмененного притока.
Заболевание: Телеангиэктазия
Метод лечения: Пенная склеротерапия
Для удаления звёздочек пациенту провели сеанс микропенной склеротерапии (Foam-Form) ретикулярных вен под контролем лазерной трансиллюминации.
Заболевание: варикоз
Метод лечения: ЭВЛК+ МИНИФЛЕБЭКТОМИЯ
При осмотре пациента был диагностирован варикоз на правой голени. Проведено комбинированное лечение ЭВЛК + минифлебэктомия.
Флебэктомия
Флебэктомия — операция по удалению вены с целью уменьшения симптомов варикоза и устранения косметического дефекта. Данное вмешательство относят к наиболее радикальным методам лечения варикозного расширения вен и проводятся только по назначению врача.
Показания к флебэктомии
Так как удаление вены является радикальным методом лечения варикоза, существуют определенные показания к ее проведению. К ним относят:
- Рецидивы заболевания после менее инвазивных операций (РЧА, ЭВЛО);
- Поздняя стадия варикоза;
- Развитие или риск трофических язв;
- Диаметр вен более 1 см, сильной извитости и наличие узлов;
- Тромбофлебит.
В большинстве случаев операция по удалению вен на ногах проводится в плановом порядке после предварительной подготовки. В экстренных ситуациях, при развитии тромбообразования может понадобиться немедленная венэктомия.
Подготовка к процедуре
Перед тем, как приступить к операции флеболог назначит ряд исследований, чтобы установить локализацию поражения, а также возможный риск развития осложнений. Для этого потребуется:
- Обследование на ВИЧ, сифилис, гепатит;
- Биохимический анализ крови;
- Анализ крови на свертываемость;
- Флюорография;
- Кардиограмма;
- Общий анализ крови;
- Определение группы крови и резус-фактора;
- Ультразвуковое дуплексное исследование вен с цветным картированием.
Перед операцией требуется консультация анестезиолога для выбора подходящего метода обезболивание. Есть два варианта последнего — это общий наркоз и спинальная анестезия. Операция проводится натощак, есть нельзя за 18 часов до венэктомии. Далее нужно подготовить непосредственное место вмешательства, а именно принять душ, сбрить волосы с конечности и в области паха. Заблаговременно следует приобрести компрессионное белье, его поможет выбрать лечащий врач.
Разновидности флебэктомии
Выделяют четыре основных вида удаления вен:
- Комбинированный;
- Лазерная коагуляция;
- Радиочастотная абляция;
- Склеротерапия.
Последние три методики относятся к современным и малоинвазивным способам и выполняются чаще, по сравнению с традиционной комбинированной венэктомией.
Классическая флебэктомия вен нижних конечностей включает несколько этапов:
- Операция Троянова-Тренделенбурга или кроссэктомия, в некоторых случаях является самостоятельной операцией и направлена на предотвращение распространения тромба. При этом хирург делает разрез в паховой зоне или под коленом, выделяет нужную вену, перевязывает ее, а затем пересекает.
- Операция по Бебкоку или стриппинг заключается в удалении вены при помощи специального зонда с металлическим конусом. Более щадящая разновидность методики — PIN-стриппинг, с помощью него зонд привязывается к стенке сосуда и вена извлекается. Криостриппинг выполняется редко в связи с потребностью в дорогостоящем оборудовании и выполняется при помощи сверхнизких температур.
- Методика Нарата направлена на предотвращение поступления крови в поверхностные сосуды. Для этого перевязываются перфорантные сосуды после выделения подкожных вен.
- Операция Варади или микрофлебэктомия может выступать в роли отдельной манипуляции. При этом делают проколы на коже, через которые удаляют небольшие участки вен.
Применение традиционной венэктомии целесообразно только при наличии показаний, в других случаях отдают предпочтение менее радикальным операциям.
Послеоперационный период и возможные осложнения
После операции нахождение в больнице занимает около 7 дней. Уже на следующие сутки нужно надеть компрессионные чулки и носить на протяжении месяца круглосуточно. Первые пару дней возможна боль по ходу вены, для этого врач назначает обезболивающие. В целях профилактики тромбоза назначаются препараты, снижающие свертываемость крови.
На месте разреза остаются швы, которые снимают на 6 или 7 сутки после венэктомии. После выписки нельзя посещать сауны, бани, заниматься тяжелыми физическими нагрузками. Рекомендуется плавание, велосипедные прогулки, есть больше свежих фруктов и овощей.
Как правило операция проходит без осложнения, однако при нарушении техники выполнения существует вероятность развития. Среди них:
- Нарушение чувствительности кожи при повреждении нервов;
- Инфицирование ран;
- Гематомы;
- Тромбозы;
- Кровотечение из подкожных сосудов.
Развитие осложнений может предотвратить врач, соблюдая правила операции удаления вен на ногах и учитывая общее состояние пациента.
Минусы флебэктомии
Традиционная флебэктомия имеет ряд недостатков:
- Необходимость госпитализации;
- Разрезы на коже оставляют рубцы и шрамы, их размер может быть различным;
- Осуществление общей или спинальной анестезии;
- Более длительный, по сравнению с современными методиками период реабилитации.
Несмотря на недостатки, флебэктомия широко используется при невозможности применения других методов лечения варикозного расширения вен. А видимый результат и исчезновение симптомов наступает уже спустя неделю после удаления вен.
Флебэктомия: операция, которая помогает справиться с варикозом!
Флебэктомия — операция, назначаемая, когда исчерпывают себя менее радикальные методики лечения варикоза. Они уже не могут предотвратить дальнейшее развитие заболевания. В таких ситуациях возрастает риск таких осложнений, опасных для жизни, как тромбозы или трофические язы.
Чем сильнее изменения, тем сложнее справиться с ними. В такой ситуации нельзя откладывать проведение операции. Флебээктомия подразумевает хирургическое удаление участка вены, поврежденного болезнью. Таким образом, нормализуется кровоток. Поскольку удаляют лишь подкожные вены, пропускающие лишь одну десятую всего объема крови, эта процедура безопасна в целом для кровеносной системы.
Как проходит флебэктомия нижних конечностей?
Флебээктомия нижних конечностей проводится с применением специфических зондов. Кровеносный сосуд, поврежденный варикозом, перевязывают, пересекают в точке впадения его в глубокую вену. В сосуд через разрезы затем вводят зонд-проводник, этот участок далее вытягивают наружу.
Всю работу проводят через миниатюрные разрезы с последующим наложением на них косметических швов. Следы после операции, таким образом, остаются практически незаметными. Иногда швы и вовсе не накладывают, склеивая края разрезов особыми полосками пластыря.
Хирургическое лечение варикоза в Москве
Пройти консультацию врача флеболога в Москве можно в Юсуповской больнице. У нас доступны консервативные и хирургические методы лечения варикозного расширения вен нижних конечностей. Мы предлагаем современные и безболезненные методики лечения варикоза, среди которых склеротерапия, радиочастотная абляция и лазерная эндовазальная коагуляция.
В отделении флебологии Юсуповской больнице применяются передовые эффективные технологии, позволяющие избавиться от заболеваний сосудов, в том числе и варикозной болезни. Лучшие флебологи Москвы работают в нашей клинике на современном, зарубежном оборудовании высшего класса. Наши специалисты регулярно совершенствуют свои навыки за рубежом, осваивают новые методики и внедряют в работу клиники.
Для получения максимального эффекта у нас подбирается лечение с учетом индивидуальных особенностей каждого пациента. Использование современного лазера в руках опытных профессионалов дает возможность избавиться от варикозного расширения вен в короткий срок. Записаться на прием и консультацию к флебологу в Москве можно оставив заявку на нашем сайте.
Удаление вен на ногах: цены невелики, качество на высоте!
Если у вас появились подозрения на варикоз, немедленно отправляйтесь к нашему врачу. На ранней стадии еще можно применять консервативные лечебные методики:
- компрессионный трикотаж,
- специфические препараты,
- комплексы ЛФК.
Однако зачастую приходится идти на удаление вен на ногах. Цены в нашей клинике – довольно умеренные. Вы наверняка сможете это себе позволить. Кроме того, сама операция относительно легка для пациента.
Лечебная физкультура после флебэктомии – только с нашими специалистами!
Наша клиника не оставляет пациентов сразу же после проведения операции. У нас предусмотрена лечебная физкультура после флебэктомии, помогающая быстро войти в форму и вернуться к обычной жизни.
С вами будут работать лучшие специалисты по ЛФК. Они подберут комплекс упражнений специально для вас. Также они всегда будут готовы помочь пациенту, подсказать ему, как себя вести в той или иной ситуации, как лучше всего вернуть ногам здоровье.
Прислушавшись к ним, вы быстро сможете вернуть к привычному вам ритму жизни. Вы сможете и дальше наслаждаться каждой минутой – ведь теперь у вас будут абсолютно здоровые ноги! Наши специалисты сделают все для достижения этой цели! Обращайтесь к нам, чтобы убедиться в этом!
Осложнения
Успех хирургического лечения варикозного расширения вен зависит от многих факторов: возраста пациента, степени запущенности заболевания, сопутствующих болезней и пр. В зависимости от этого могут возникать и осложнения после флебэктомии. К наиболее распространенным негативным последствиям флебэктомии относятся:
- Кровотечения. В послеоперационном периоде в течение первых суток могут возникнуть необильные кровотечения из операционных ран. Причиной этого служат небольшие кожные и подкожные сосуды. Осложнение является неспецифичным и связано с погрешностями в оперативной технике хирурга. В некоторых случаях кровотечение может быть связано с применением антикоагулянтов (препараты, разжижающие кровь). Если кровотечение не останавливается, может потребоваться ревизия раны (распускание швов в условиях операционной).
- Кровоизлияния и гематомы. Источником развития кровоизлияния и появления гематомы после флебэктомии являются мелкие сосуды, которые обрываются во время операции. Кровоизлияния представляют собой пропитывание кровью кожи и подкожной клетчатки (кровоизлияния) или скопление крови в полостях (гематома) и являются закономерным осложнением травматичной флебэктомии. Профилактикой данного осложнение является применение современных малотравматичных методов удаления вен (инвагинационный стриппинг, криостриппинг, минифлебэктомия), тщательный гемостаз как во время операции (мануальная компрессия), так и после операции (эластическое бинтование и компрессионный трикотаж). Обычно кровоизлияния и синяки после флебэктомии самостоятельно рассасываются через 7-10 дней, оставляя после себя небольшую пигментацию на срок до 1-2 месяцев.
- Инфекционно-воспалительные осложнения, такие как воспалительные инфильтраты (уплотнения) и нагноения раны. В случае развития показано снятие швов и открытое ведение раны с местным применением противомикробных средств. Уплотнения после флебэктомии встречаются гораздо чаще (до 15% всех флебэктомий) и представляют собой инфекционное воспаление без гнойного расплавления тканей. Чаще всего инфильтрат образуется в зоне максимальной травматизации и скопления крови (инфицирование гематомы). Для лечения инфильтратов используется антибактериальная терапия, местное применение противовоспалительных и антимикробных средств.
- Лимфорея (истечение лимфы через операционную раны) и лимфоцеле (образование полости, заполненной лимфой в зоне операции) являются следствием повреждение лимфатических сосудов и узлов при грубом обращении с тканями. Лечение лимфореи проводится консервативным способом. Лимфоцеле требует опорожнения путем пункции или открытия раны. Основным методом профилактики является тщательное соблюдение оперативной техники и бережное обращение с тканями.
- Нарушение кожной чувствительности: снижение чувствительности по внутренней поверхности голени и стопы (гипестезия) или появление неприятных ощущений по типу ползанья мурашек (парестезия) связано с повреждением нервов, проходящих в непосредственной близости со стволами подкожных вен. Это наблюдается при использовании травматичных методов сафенэктомии. Методом профилактики является бережное обращение к тканям.
- Тромбозы и эмболии. Тромбоз глубоких вен голени, а к тому же развитие тромбофлебита после флебэктомии, встречается крайне редко, что связано с обязательной эластической компрессией после операции и ранней активизацией пациента.
Противопоказания
Несмотря на большое количество преимуществ и показаний для назначения, флебэктомия имеет некоторые ограничения для проведения. К ним относятся:
- Острые вирусные или инфекционные заболевания. Подобные состояния повышают возможность развития послеоперационных осложнений в виде сепсиса.
- Гипертоническая болезнь тяжелой степени, неконтролируемая медикаментозными средствами.
- Хроническая сердечная недостаточность в стадии декомпенсации.
- Период беременности. Абсолютным противопоказанием является вторая половина срока вынашивания. Это связано с тем, что любые вмешательства могут спровоцировать развитие самопроизвольного аборта.
- Наличие воспалительных заболеваний в области нижних конечностей. Данные состояния могут спровоцировать распространение воспаления в другие органы и ткани.
- Возраст старше 65 лет. С возрастом оперативные вмешательства переносятся тяжелее. Это связано с наличием достаточного количества сопутствующих патологий. Флебэктомия вен может привести к обострению хронических заболеваний, что негативно скажется на течении восстановительного периода.
Некоторые из перечисленных противопоказаний являются временными. Это значит, что после устранения ограничений оперативное вмешательство может быть проведено в полном объеме. В зависимости от тяжести состояния и типа пораженного сосуда врач подбирает методику флебэктомии, которая будет наиболее эффективна в каждом конкретном случае.