Зачем это нужно?
Если вы перенесли тромбоз глубоких вен нижних или верхних конечностей, вероятнее всего лечащий врач назначит вам непрямые антикоагулянты. Основным препаратом этой группы на сегодняшний день как у нас, так и за рубежом, является варфарин. В нашей стране достаточно широко применяется ещё один препарат этой группы — фенилин. Могут быть использованы другие препараты кумаринового ряда (аценокумарол, маркумар, мариван). Приведенные рекомендации большей частью применимы к любому антикоагулянту.
Цель назначения этого лекарства — предотвращение повторного образования тромбов, чреватого резким ухудшением вашего состояния или развитием опасных для жизни осложнений. Риск повтора тромбоза достаточно велик в течение первого года после первого эпизода болезни, поэтому, с учетом различных факторов, варфарин назначается на срок от 2 до 12 месяцев. В редких случаях проводится более длительная терапия. Непрямые антикоагулянты не оказывают действия на уже образовавшийся тромб.
Для определения продолжительности лечения иногда требуются специальные (в том числе генетические) исследования крови с целью выявления повышенной склонности к тромбообразованию.
Назначенное вам лечение получает очень большое число пациентов во всем мире. Его применяют не только во флебологии, но и в такой области медицины, как сосудистая хирургия. Помимо тромбозов глубоких вен основанием для назначения антикоагулянтной терапии часто являются перенесенные инфаркты, нарушения ритма сердца, протезирование клапанов и периферических сосудов и многое другое.
Варфарин или Аспирин Кардио – что лучше
Производитель: Байер, Германия
Форма выпуска: таблетки, покрытые оболочкой
Действующее вещество: Ацетилсалициловая кислота
Синонимы: Тромбо АСС, Тромбопол, КардиАСК, АСК Кардио
Аналог Варфарина Аспирин Кардио – это оригинальный немецкий препарат, оказывающий антиагрегационное действие путем блокирования фермента циклооксигеназы-1, и таким образом предотвращения агрегации тромбоцитов.
Применяется аналог Аспирин Кардио в основном в профилактических целях для предотвращения нарушений мозгового кровообращения, инсульта, острого инфаркта миокарда, осложнений после операций на сосудах.
Одним из показаний к применению аналога Аспирина Кардио являются стабильная и нестабильная стенокардия.
Действующее вещество Ацетилсалициловая кислота в дозах от 500 мг оказывает обезболивающее, жаропонижающее и противовоспалительное действие.
Как контролировать лечение
Проведение антитромботической (антикоагулянтной) терапии может спасти Вашу жизнь и здоровье, но требует повышенного внимания и обязательного выполнения рекомендаций врача. Варфарин — препарат понижающий способность крови сворачиваться, поэтому его избыток может приводить к геморрагическим осложнениям, т.е. к кровотечениям. Чтобы избежать осложнений необходимая доза варфарина контролируется с помощью анализа крови, который называют МНО (Международное Нормализованное Отношение). Иногда в ответах лаборатории оно может обозначаться INR. В течение всего периода приема варфарина МНО должно находиться в интервале 2.0 — 3.0. Если МНО меньше 2.0, то свертываемость крови не снижена и возможны тромботические осложнения. Если МНО больше 4.0 — весьма реальны геморрагические осложнения. Повышение МНО от 2.5 до 4.0 говорит о необходимости снижения дозы препарата, но, обычно, не несет прямой угрозы. При некоторых заболеваниях необходимой верхней границей МНО является 4.0 — 4.4.
В отсутствие возможности определения МНО допустим контроль по протромбиновому времени (ПВ), однако этот способ значительно менее надежен. Для расчета дозы варфарина другие анализы крови не нужны. Для выявления побочного действия препарата периодически назначаются общий анализ крови, мочи и некоторые биохимические исследования.
Актуальные вопросы терапии Варфарином для практикующих врачей
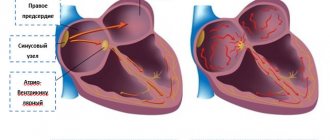
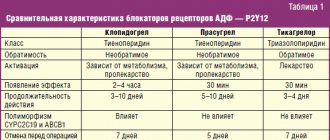
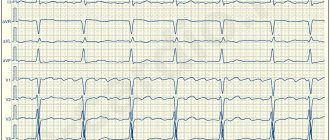
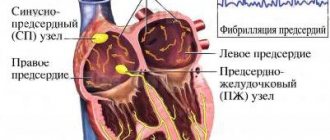
В настоящее время доказана эффективность Варфарина для профилактики тромбоэмболических осложнений у больных мерцательной аритмией (МА), после протезирования клапанов сердца, в лечении и профилактике венозных тромбозов, а также при вторичной профилактике сердечно–сосудистых эпизодов у больных, перенесших острый коронарный синдром [1,2]. Применение Варфарина при мерцательной аритмии Основной причиной смерти и инвалидизации больных с МА без поражения клапанов сердца считается ишемический инсульт (ИИ), который по своему механизму является кардиоэмболическим [3–6]. Источником тромботических масс является в большинстве случаев тромбоз ушка левого предсердия, реже – полость левого предсердия. Кардиоэмболические инсульты у больных с МА характеризуются обширным инфарктом мозга, приводящим к выраженному неврологическому дефициту, что влечет за собой в большинстве случаев стойкую инвалидизацию больного [7]. По данным крупных исследований, риск инсульта у больных с МА возрастает в 6 раз по сравнению с лицами, имеющими синусовый ритм, он сопоставим при пароксизмальной и постоянной формах МА и не зависит от успеха антиаритмической терапии [3–6,8,9]. Снижение риска ИИ при терапии Варфарином у больных с МА без поражения клапанов сердца доказано крупными рандомизированными исследованиями, оно составляет 61% [10–14]. Определяющим в выборе тактики антитромботической терапии у каждого конкретного больного с МА является наличие факторов риска (ФР) тромбоэмболических осложнений (ТЭО). Основу стратификации больного с МА составляет шкала CHADS2, впервые опубликованная в 2001 г. и оставленная в качестве начальной оценки риска в обновленных рекомендациях 2011 г. [1]. Такие факторы, как хроническая сердечная недостаточность (ХСН), артериальная гипертония (АГ), возраст ≥ 75 лет и сахарный диабет, оцениваются в 1 балл, а ИИ/ТИА или системные эмболии в анамнезе – в 2 балла. Риск оценивается как высокий при наличии 2–х и более баллов. В 2009 г. группой исследователей из Бирмингема под руководством G. Lip [15] была предложена новая система стратификации больных, названная ими CHA2DS2–VASc. В основу было положено наблюдение в течение 1 года за когортой из 1577 больных с МА без поражения клапанов сердца, которые не получали антикоагулянтную терапию. По шкале CHA2DS2–VASc факторы разделяются на «большие» и «клинически связанные небольшие». К «большим» относятся предшествующие ИИ/ТИА/системные эмболии и возраст ≥ 75 лет (оцениваемые в 2 балла), а к «клинически связанным небольшим» – ХСН или бессимптомное снижение фракции выброса левого желудочка ≤40%, АГ, сахарный диабет, возраст 65–74 года, женский пол и сосудистые заболевания (инфаркт миокарда, атеросклероз периферических артерий, атеросклероз аорты), оцениваемые в 1 балл. Принципиальными изменениями являются оценка женского пола и сосудистых заболеваний как ФР и разделение возраста на две градации (табл.1). Шкала CHADS2 рекомендована для начального определения риска ТЭО у больных с МА. Больным, имеющим по шкале CHADS2 ≥2 баллов, показана длительная терапия АВК под контролем МНО 2,0–3,0, если нет противопоказаний. Для более детального и обстоятельного расчета риска (у больных, имеющих 0–1 балл по шкале CHADS2) рекомендовано оценить наличие «больших» и «клинически связанных небольших» ФР. Больные, имеющие 1 «большой» или ≥2 «клинически связанных небольших» ФР, подвержены высокому риску ТЭО, и им рекомендована терапия АВК в случае отсутствия противопоказаний. Больные, у которых есть 1 «клинически связанный небольшой» ФР, имеют средний риск ТЭО, и им рекомендована терапия АВК или ацетилсалициловой кислотой (АСК) в дозе 75–325 мг в сутки. Больным, не имеющим ФР или имеющим низкий риск, возможно назначение АСК по 75–325 мг, или им не нужна никакая антитромботическая терапия. Помимо больных с хронической фибрилляцией предсердий назначение антикоагулянтов требуется пациентам, у которых планируется восстановление синусового ритма. Риск системных тромбоэмболий при кардиоверсии без использования антикоагулянтов доходит до 5%, а использование 4–недельной терапии Варфарином до и после кардиоверсии позволяет уменьшить этот риск до 0,5–0,8% [16–17]. Всем пациентам с пароксизмом МА длительностью 48 ч и более или когда невозможно установить длительность пароксизма, показана терапия АВК с поддержанием МНО 2,0–3,0 в течение трех недель до и четырех недель после кардиоверсии, независимо от способа восстановления синусового ритма (электрическая или фармакологическая). Исключение тромбоза ушка и полости левого предсердия по данным ЧП–ЭхоКГ позволяет приблизить сроки кардиоверсии и провести восстановление синусового ритма после достижения целевого диапазона МНО 2,0–3,0. Однако в этом случае больному для исключения нормализационных тромбоэмболий показана терапия Варфарином в течение 4–х нед. после кардиоверсии. При проведении срочной кардиоверсии показана терапия гепарином (нефракционированным или гепарином с низким молекулярным весом). В случае, если пароксизм МА длился 48 ч и более или когда невозможно установить длительность пароксизма, после экстренной кардиоверсии показана терапия АВК в течение 4–х нед. Если длительность пароксизма не превышала 48 ч у больного, не имеющего ФР ТЭО, возможно проведение кардиоверсии после введения гепарина без последующего назначения Варфарина. Больным, имеющим ФР инсульта или высокую вероятность рецидива МА, показана терапия АВК неопределенно долго независимо от удержания синусового ритма непосредственно после кардиоверсии. Подходы к антикоагулянтной терапии при кардиоверсии, проводимой в связи с трепетанием предсердий, аналогичны подходам, применяемым при мерцательной аритмии [1–2]. Варфарин у больных с искусственными клапанами сердца Основную опасность для жизни больных с искусственными клапанами сердца представляют тромбоэмболические осложнения, источником которых являются тромбы, образующиеся на поверхности протеза клапана. Риск тромбоза искусственного клапана – жизнеугрожающего осложнения, при отсутствии терапии АВК достигает 8–22% в год [2,18]. Назначение Варфарина позволяет снизить риск тромбоэмболий на 75%, поэтому при установке механических протезов клапанов сердца АВК обязательны и не могут быть заменены АСК. Исключение составляют больные с биопротезами без ФР ТЭО, длительность терапии АВК у которых составляет три месяца, во всех остальных случая лечение должно быть пожизненным. ФР для больных с искусственными клапанами сердца являются тромбоэмболии в анамнезе, МА, недостаточность кровообращения, атриомегалия. Уровень антикоагуляции в подавляющем большинстве случаев должен соответствовать диапазону МНО 2,5–3,5. Исключение составляют больные после имплантации современного двустворчатого протеза аортального клапана при отсутствии у них других ФР тромбоэмболий, в этом случае целевой диапазон МНО – 2,0–3,0 [2,18]. Показания к терапии АВК у больных после протезирования клапанов сердца представлены в таблице 2. Варфарин в лечении венозного тромбоза Длительность терапии Варфарином у больных после тромбоза глубоких вен (ТГВ) или тромбоэмболии легочной артерии (ТЭОЛА), связанного с обратимым фактором, составляет 3 мес. Длительность терапии Варфарином у больных после неспровоцированного ТГВ/ТЭОЛА составляет как минимум 3 мес. В дальнейшем необходимо оценить соотношение риска и пользы продолжения терапии АВК. Пациентам, перенесшим первый эпизод неспровоцированного ТГВ проксимальной локализации/ТЭОЛА, имеющим адекватный мониторинг МНО и не имеющим факторов риска кровотечений, рекомендовано длительное (пожизненное) применение АВК. Пациентам, перенесшим второй эпизод неспровоцированного венозного тромбоза, показана длительная терапия АВК. Принципы лечения асимптомного и симптоматического венозного тромбоза аналогичны. Уровень антикоагуляции для профилактики рецидивов венозного тромбоза соответствует МНО 2,0–3,0 [2]. АВК при вторичной профилактике ИБС Эффективность Варфарина при вторичной профилактике ИБС изучалась в исследованиях ASPECT–2, APRICOT–2, WARIS–II, CHAMP [19–22]. Данные исследования отличались по дизайну, режимам антикоагуляции, наличию сопутствующей терапии АСК и дозе последней. Эффективность комбинации Варфарина и АСК была выше, чем монотерапия АСК, однако риск геморрагических осложнений был выше в группе комбинированной терапии. В связи с этим в рутинной клинической практике без специальных показаний Варфарин больным ИБС не назначают. Практические аспекты терапии АВК Терапия Варфарином должна подбираться на основании схемы титрования дозы с достижением целевых значений МНО. Перед назначением Варфарина необходимо оценить наличие противопоказаний, риск кровотечений у больного, а также провести обследование, направленное на верификацию потенциальных источников кровотечения. Абсолютными противопоказаниями к назначению Варфарина являются аллергия на препарат, геморрагический инсульт в анамнезе, активное кровотечение, значимая тромбоцитопения. Все остальные состояния являются относительными противопоказаниями, и выбор осуществляется на основании индивидуального соотношения пользы и риска кровотечений. Перед назначением Варфарина необходимо уточнить, были ли у больного геморрагические осложнения в анамнезе, провести обследование, направленное на уточнение состояния потенциальных источников кровотечения. План обязательного и дополнительного обследования представлен на рисунке 1. Необходимо оценивать риск кровотечений у всех больных перед назначением антитромботической терапии, принимая во внимание сопоставимый риск АСК и Варфарина, особенно у пожилых больных. Экспертами Европейского общества кардиологов в 2010 г. введена шкала HAS–BLED, которая позволяет рассчитать риск кровотечения у больного. Риск оценивается как высокий при наличии ≥3 баллов, однако это не является противопоказанием для антикоагулянтной терапии, но требуется регулярное наблюдение на фоне терапии АВК или АСК (табл. 3). В качестве стартовой дозы Варфарина целесообразно использовать 5–7,5 мг в течение первых двух суток с дальнейшим титрованием дозы, ориентируясь на достигнутый уровень МНО (рис. 2). Меньшие стартовые дозы Варфарина (5 мг и менее) рекомендуются больным старше 70 лет, имеющим низкую массу тела, ХСН или почечную недостаточность, а также при исходном нарушении функции печени, совместном приеме амиодарона и больным, недавно перенесшим хирургическую операцию. В американских рекомендациях 2012 г. [2] указана доза Варфарина (10 мг) в качестве стартовой, однако, принимая во внимание отличие американской популяции от населения России, а также повышенный риск кровотечений именно в период насыщения, целесообразно не превышать начальной стартовой дозы 7,5 мг. Кроме того, назначение сразу высоких стартовых доз Варфарина (10 мг и более) не рекомендуется, так как это приводит к снижению уровня естественного антикоагулянта протеина С, что может привести к развитию венозного тромбоза. Во время подбора дозы контроль МНО осуществляется 1 раз в 2–3 дня. После получения результатов МНО в пределах целевого диапазона дважды доза Варфарина считается подобранной, и в дальнейшем контроль МНО осуществляется 1 раз в месяц. Целевой диапазон МНО для больных с МА без поражения клапанов сердца и после перенесенного венозного тромбоза при применении Варфарина без антиагрегантов составляет 2,0–3,0, при их сочетании с антиагрегантами – 2,0–2,5. У больных после имплантации искусственных клапанов сердца в большинстве случаев целевое МНО составляет 2,5–3,5. В настоящее время выявлены полиморфизмы в основном гене биотрансформации Варфарина – CYP2C9 и молекуле–мишени его действия – VKORC1. Носителям мутантных аллелей требуется меньшая поддерживающая доза Варфарина, при этом частота кровотечений и эпизодов чрезмерной гипокоагуляции у них выше. В настоящее время существуют алгоритмы расчета дозы Варфарина на основании генотипирования [23–28], выполнение которого и с точки зрения рутинной практики, и с экономической точки зрения является вполне возможным. Однако в рекомендациях [1–2] говорится, что в отсутствие в настоящее время данных специальных рандомизированных исследований использование для всех больных фармакогенетического подхода к назначению АВК не рекомендовано. Варфарин является лекарством, для которого характерны межиндивидуальные различия в лекарственном ответе, обусловленные целым рядом факторов, как внешних (диета, лекарственные взаимодействия), так и внутренних (соматическое состояние пациента, возраст), а также генетически обусловленных. Для исключения нежелательных лекарственных взаимодействий при назначении сопутствующей терапии предпочтение следует отдавать препаратам, действие которых на антикоагулянтный эффект Варфарина незначимо (рис. 3). Использование препаратов, влияющих на метаболизм АВК, требует контроля МНО через 3–5 дней и, при необходимости, коррекции дозы Варфарина. Больные, принимающие антикоагулянты, требуют системы патронажа, что обусловлено необходимостью регулярного контроля МНО, коррекции дозы препарата и оценки других факторов, влияющих на значения МНО. Целесообразно выдавать больному памятку. Колебания значений МНО могут быть обусловлены несколькими факторами: 1. Лабораторная погрешность. 2. Значимые изменения потребления витамина К с пищей. 3. Влияние изменений соматического статуса, приема лекарственных препаратов, алкоголя и веществ растительного происхождения на метаболизм Варфарина. 4. Отсутствие приверженности лечению Варфарином. Для исключения пищевых взаимодействий следует рекомендовать пациентам, принимающим Варфарин, придерживаться одинакового режима питания, ограничить употребление алкоголя, не принимать самостоятельно без консультации с врачом лекарственных препаратов и веществ растительного происхождения, учитывая возможность их влияния на метаболизм Варфарина. Значения МНО от измерения к измерению у одного и того же больного могут меняться внутри терапевтического диапазона. Колебания МНО, незначительно выходящие за пределы терапевтического диапазона (1,9–3,2), не являются основанием для изменения дозы препарата. Необходимо проконтролировать значение МНО через 1 нед., после чего в случае необходимости скорректировать дозу Варфарина. Во избежание значительных колебаний уровня антикоагуляции целесообразно уменьшить дозировки Варфарина при значениях МНО более 3,0, но менее 4,0, не пропуская при этом очередной прием препарата. Средней суточной дозы Варфарина не существует. Доза должна подбираться исходя из целевого диапазона. Вопрос о том, что считать истинной резистентностью к Варфарину, остается до настоящего времени открытым. Возможно, стоит говорить об истинной резистентности, если назначение дозы Варфарина, превышающей 20 мг в сутки, не привело к достижению терапевтического уровня антикоагуляции. Это так называемая «фармакодинамическая (или истинная) резистентность», которая может быть подтверждена выявлением высокой концентрации Варфарина в плазме крови при отсутствии повышения значений МНО. Число таких случаев среди больных, по данным специализированных исследований, не превышает 1% [27,28]. Риск кровотечений при терапии АВК Развитие геморрагических осложнений является наиболее грозным побочным эффектом терапии АВК и основной причиной неназначения препаратов этой группы. Частота больших кровотечений на фоне терапии Варфарином составляет около 2%, а фатальных – около 0,1% в год [3–7,29–32]. Очень редко встречаются негеморрагические побочные действия Варфарина – аллергические реакции (зуд, сыпь), желудочно–кишечные расстройства (тошнота, рвота, боли в животе), преходящее облысение. Основными факторами риска геморрагических осложнений являются степень гипокоагуляции, пожилой возраст, взаимодействия с другими лекарственными препаратами и инвазивными вмешательствами, а также начало терапии [29–32]. Для повышения безопасности терапии необходимо выявлять противопоказания и потенциальные источники кровотечений, учитывать сопутствующую патологию (ХСН, хроническая почечная недостаточность, печеночная недостаточность, послеоперационный период) и терапию. Возникновение большого кровотечения (т.е. приведшего к смерти, нарушениям сердечной/дыхательной деятельности, другим необратимым последствиям, потребовавшего хирургического лечения или переливания крови) всегда требует срочной госпитализации больного для поиска его причины и быстрой остановки. Возобновление терапии Варфарином после большого кровотечения возможно лишь в том случае, если причина кровотечения найдена и устранена. Целевой диапазон МНО при этом должен быть снижен до 2,0–2,5. Возникновение малых геморрагических осложнений (любого внутреннего или наружного кровотечения, не потребовавшего госпитализации, дополнительного обследования и лечения) требует временной отмены Варфарина вплоть до остановки кровотечения, поиска его возможной причины и коррекции дозы Варфарина. В случае, если малое кровотечение возникло на фоне значения МНО > 4,0, необходимо выяснить возможные причины развития чрезмерной гипокоагуляции (в первую очередь прием лекарств, влияющих на метаболизм АВК). Возобновить терапию Варфарином после остановки малого кровотечения можно при МНО < 3,0. В случае рецидивирования малых геморрагий целевой уровень МНО необходимо снизить до 2,0–2,5. Чрезмерная антикоагуляция является предиктором развития кровотечений, поэтому внимания врача требует любое, даже бессимптомное повышение уровня МНО выше терапевтического диапазона. Необходимо уточнить у больного возможные причины повышения МНО (в первую очередь лекарственные взаимодействия, а также такие причины развития чрезмерной гипокоагуляции, как ХСН, печеночная недостаточность, гипертиреоз, употребление алкоголя). Выявление у больного бессимптомного повышения МНО при отсутствии в ближайшее время необходимости в проведении инвазивного вмешательства требует временной отмены Варфарина с последующей корректировкой его дозы, но нет необходимости во введении свежезамороженной плазмы или концентрата протромбинового комплекса. Витамин К способствует синтезу витамин–К–зависимых факторов свертывания de novo за счет влияния на процессы карбоксилирования, поэтому эффект после его приема наступает медленно и он бесполезен для быстрого восстановления витамин–К–зависимых факторов свертывания. Имеющийся в распоряжении врачей отечественный препарат фитоменадион в капсулах по 0,1 г , содержащий 10% раствор в масле витамина К1, не может использоваться с целью снижения уровня МНО, так как доза витамина К, равная 10 мг, вызывает резистентность к действию АВК в течение 7–10 дней. Риск кровотечений возрастает при проведении инвазивных вмешательств и хирургических операций. Основой правильно выбранной периоперационной тактики у больного, принимающего Варфарин, является оценка риска кровотечений и тромбоэмболических осложнений (рис. 4). В 2010 г. рекомендации ESC [1] предписывают раннее возобновление антикоагулянтной терапии у больных высокого риска тромбоэмболических осложнений при условии адекватного гемостаза. Эксперты ESC также опубликовали дополнение к существующим рекомендациям [33] об отсутствии необходимости отмены Варфарина у больных высокого риска инсульта при проведении экстракции зубов, удалении катаракты и эндоскопическом удалении полипов из желудочно–кишечного тракта при условии использования современной техники и обеспечения адекватного гемостаза. В таком случае, по собственному мнению автора, целесообразно пропустить прием Варфарина накануне вмешательства при условии соблюдения адекватного гемостаза. В настоящее время существуют портативные приборы для измерения уровня МНО. Метаанализ, проведенный С. Heneghan в 2006 г. [34] показал, что самоконтроль МНО улучшает исходы больных, получающих Варфарин. Однако необходимым условием адекватного самоконтроля с помощью портативного прибора является врачебное наблюдение для правильной интерпретации результатов полученного анализа и коррекции факторов, оказывающих влияние на антикоагулянтную терапию. Заключение В настоящее время Варфарин является основным препаратом для профилактики тромбоэмболических осложнений у больных МА, после протезирования клапанов сердца, перенесенного венозного тромбоза. Определяющим в вопросе эффективности терапии антагонистами витамина К является целевой диапазон МНО, стараться достичь которого необходимо у каждого больного. Частота геморрагических осложнений, а также необходимость постоянного лабораторного контроля являются основными причинами неназначения или отмены Варфарина в реальной клинической практике. Появление новых антитромботических препаратов, не требующих регулярного лабораторного контроля, еще требует приобретения врачами практического клинического опыта. Существующие алгоритмы подбора индивидуальной поддерживающей дозы Варфарина, система патронажа и регулярного лабораторного контроля МНО позволяют повысить безопасность антикоагулянтной терапии.
Литература 1. Guidelines for the management of patients with atrial fibrillation 2011. The task force for the management of patients with atrial fibrillation of European Society of Cardiology. 2. ACCP American college of Chest Physicians Evidence–Based Clinical Practice Guidelines (9th Edition) // Chest. – 2012. in press. 3. Wolf P.A., Dawber T.R., Thomas E. Jr et al. Epidimiologic assessment of chronic atrial fibrillation and risk of stroke: The Framingham Study // Neurol. – 1978. – Vol. 28. – P. 973–977. 4. Onundarson P.T., Thorgeirsson G., Jonmundsson E. et al. Chronic atrial fibrillation – Epidimiologic features and 14 year follow–up: A case control study // Eur. Heart. J. – 1987.– Vol. 3. – P.521–27. 5. Flegel K.M., Shipley M.J., Rose G. Risk of stroke in non–rheumatic atrial fibrillation // Lancet. – 1987.– Vol. 1.– P.526–529. 6. Tanaka H., Hayashi M., Date C. et al. Epidemiologic studies of stroke in Shibata, a Japanese provincial city: Preliminary report on risk factors for cerebral infarction // Stroke. – 1985. – Vol. 16.– P. 773–780. 7. Hylek M.P.H., Alan S. Go, Yuchiao Chang et al. Effect of Intensity of Oral Anticoagulation on Stroke Severity and Mortality in Atrial Fibrillation // NEJM. – 2003. –Vol. 349. – P.1019–1026. 8. Wyse D.G., Waldo A.L., DiMarco J.P. et al. The Atrial Fibrillation Follow–up Investigation of Rhythm Management (AFFIRM) Investigators. A comparison of rate control and rhythm control in patients with atrial fibrillation // NEJM. – 2002. – Vol. 347. – P.1825–1833. 9. Stefan H. Hohnloser , Karl–Heinz Kuck, Jurgen Lilienthal. For the PIAF Investigators Rhythm or rate control in atrial fibrillation—Pharmacological Intervention in Atrial Fibrillation (PIAF): a randomised trial // Lancet. – 2000. – Vol. 356. –P. 1789 – 1794. 10. Petersen P., Boysen G., Godtfredsen J. et al. Placebo–controlled, randomised trial of warfarin and aspirin for prevention of thromboembolic complications in chronic atrial fibrillation. The Copenhagen AFASAK study // Lancet. – 1989. – Vol. 28;1(8631). – P.175–179. 11. Secondary prevention in nonrheumatic atrial fibrillation and transient ischemic attack or minor stroke. EAFT (European Atrial Fibrillation Trial) Study Group // Lancet. – 1993. – Vol. 342. – P. 1255–1262. 12. Hart R.G., Pearce L.A., McBride R. et al. Factors associated with ischemic stroke during aspirin therapy in atrial fibrillation: analysis of 2012 participants in the SPAF I–III clinical trials. The Stroke Prevention in Atrial Fibrillation (SPAF) Investigators // Stroke. – 1999. –Vol. 30(6). – P.1223–1229. The effect of low–dose warfarin on the risk of stroke in patients with nonrheumatic atrial fibrillation. 13. The Boston Area Anticoagulation Trial for Atrial Fibrillation Investigators // NEJM. – 1990. – Vol. 323. – P.1505–1511. 14. Ezekowitz M.D., Bridgers S.L., Javes K.E. et al. Warfarin in the prevention of stroke associated with nonrheumatic atrial fibrillation // NEJM. – 1992. – Vol. 327, № 20. – P. 1406–1413. 15. Lip G.Y.H., Nieuwlaat R., Pisters R. et al. Refining Clinical Risk Stratification for Predicting Stroke and Thromboembolism in Atrial Fibrillation Using a Novel Risk Factor–Based Approach The Euro Heart Survey on Atrial Fibrillation // Chest. – 2010.– Vol. 137. – P. 263–272. 16. Arnold A.Z., Mick M.J., Mazurek R.P. Role of prophylactic anti–coagulation for direct cardioversion in patients with atrial fibrillation or atrial flutter // J. Am. Coll. Cardiol.– 1992.– Vol.19.– P. 851–855. 17. Manning W.J., Silverman D.I., Keighley C.S. et al. Transesophageal echocardiographically facilitated early cardioversion from atrial fibrillation using short term anticoagulation : final results of a prospective 4,5–year study // J. Am. Coll. Cardiol. – 1995. – Vol. 25(6). – P.1354–1361. 18. Дземешкевич С.Л, Панченко Е.П. Антикоагулянтная терапия у пациентов с клапанными пороками сердца // РМЖ. – 2001. – Т. 9, № 10. – С. 427–430. 19. Anticoagulants in the Secondary Prevention of Events in Coronary Thrombosis (ASPECT) Research Group. Effect of long–term oral anticoagulant treatment on mortality cardiovascular morbidity after myocardial infarction // Lancet. – 1994.– Vol. 343. – P. 499–503. 20. Brouwer M.A., van den Bergh P.J., Aengevaeren W.R. et al. Aspirin plus coumarin vs aspirin alone in the prevention of reocclusion after fibrinolysis for acute myocardial infarction: results of the Antithrombotics in the Prevention of Reocclusion in Coronary Thrombolysis (APRICOT)–2 Trial // Circulation. – 2002. – Vol.106. – P.659–665. 21. Hurlen M., Smith P., Arnesen H. et al. Warfarin–Aspirin Reinfarction Study II WARIS –II // NEJM. – 2002. – Vol. 347. – P.969–974. 22. Fiore L.D., Ezekowitz M.D., Brophy M.T. et al. For the Combination Hemotherapy and Mortality Prevention (CHAMP) Study Group Warfarin combined with low dose aspirin in myocardial infarction did not provide clinical benefit beyond that of aspirin alone // Circulation. – 2002. – Vol.105. – P. 557–563. 23. Holbrook A. M., Jennifer A. Pereira, Renee Labiris et al. Systematic Overview of Warfarin and Its Drugand Food Interactions // Arch. Intern. Med. – 2005. – Vol. 165. – P. 1095–1106. 24. Rieder M.J., Reiner A.P., Gage B.F. et al. Effect of VKORC1 haplotypes on transcriptional regulation and warfarin dose // NEJM. – 2005. –Vol. 352(22). – P.2285–2293. 25. Higashi M.K., Veenstra D.L., Kondo L.M. et al. Association between CYP2C9 genetic variants and anticoagulation–related outcomes during warfarin therapy // JAMA. – 2002. –Vol. 287. – P.1690–1698. 26. Tabrizi A.R., Zehnbauer B.A., Borecki I.B. et al. The frequency and effects of cytochrome P450 (CYP) 2C9 polymorphisms in patients receiving warfarin // J. Am. Coll. Surg. – 2002. – Vol. 194. – P.267–273. 27. Harrington D.J., Underwood S., Morse C. et al. Pharmacodynamic resistance to warfarin associatedwith a Val66Met substitution in vitamin K epoxide reductase complex subunit 1 // Thromb. Haemost. – 2005. – Vol. 93. – P. 23–26. 28. Bodin L., Horellou M.H., Flaujac C. et al. A vitamin K epoxide reductase complex subunit–1 (VKORC1) mutation in a patient with vitamin K antagonist resistance // J. Thromb. Haemost. –2005. – Vol. 3. – P.1533–1535. 29. Fihn S.D., McDommel M., Matin D. et al. Risk factors fоr complications of chronic anticoagulation. A multicenter study. Warfarin Optimized Outpatient Follow–up Study Groop // Ann. Intern. Med. – 1993. – Vol. 118(7). – P. 511–520. 30. Mhairi Copland, Walker I.D., Campbell R. et al. Oral Anticoagulation and Hemorrhagic Complications in an Elderly Population With Atrial Fibrillation // Arch. Intern. Med. – 2001. – Vol. 161, № 17. – P. 24. 31. Levine M.N., Raskob G., Landefeld S., Kearon C. Hemorrhagic complication of anticoagulant treatment // Chest. – 2001. – Vol. 19(1 Suppl). – P.108S–121S. 32. Palareti G., Leali N., Coccheri S., Poggi M. et al. Hemorrhagic complications of oral anticoagulant therapy: results of a prospective multicenter study ISCOAT (Italian Study on Complications of Oral Anticoagulant Therapy) // G. Ital. Cardiol. – 1997. – Vol. 27(3).– P.231–243. 33. Skolarus L.E., Morgenstern L.B., Froehlich J.B. et al. Guidline–Discordant Perioprocedural Interruption in warfarin therapy // Circ. Cardiovasc. Qual. Outcomes. – 2011. –Vol. 4. 34. Heneghan C., Alonso–Coello P., Garcia–Alamino J.M. et al. Self–monitoring of oral anticoagulation: a systematic review and meta–analysis // Lancet. – 2006. – Vol. 367. – P. 404–411.
Как принимать препарат
Варфарин выпускается в таблетках по 2.5 миллиграмма. Чаще всего «стартовая» и «поддерживающая» дозы препарата составляют 5 миллиграмм (2 таблетки) в сутки. Во многих случаях для более «тонкой» регулировки Вам будет изменяться доза лекарства, которую Вы принимаете не за сутки, а за неделю. При этом может потребоваться или разделение таблетки «пополам», или прием в разные дни разного количества таблеток. Для удобства контроля за лечением, Вам может быть выдана специальная учетная книжечка, либо Вы сами можете вести блокнот с дневником лечения, где полезно отмечать дозы варфарина, уровень МНО, другие лабораторные данные.
Варфарин принимается всей суточной дозой в одно время, желательно в 17 — 19 часов. Запивают таблетки водой. Не рекомендуется прием вместе с пищей, можно принимать натощак. Фенилин, обычно принимается в 2 приема.
Варфарин или Фенилин
, Украина
Форма выпуска: таблетки
Действующее вещество: Фениндион
Аналог Варфарина Фенилин является антикоагулятном непрямого действия, блокирует фермент К-витаминредуктазу. Применяется для лечения и профилактики тромбозов и эмболий, при протезировании сердечных клапанов.
Дозы подбираются на основании лабораторных исследований.
Недостатком аналога Фенилина является требование постоянного контроля не только протромбинового времени и МНО, но и регулярного анализа коагулограмм, тромбоэластограмм и числа тромбоцитов.
Подбор дозы варфарина
Наиболее сложный и ответственный этап. Не рекомендуются «нагрузочные» начальные дозы варфарина (более 5 мг).
Подбор дозы может проводиться как на фоне применения низкомолекулярных гепаринов (фраксипарин, клексан), так и без них, как в стационаре, так и амбулаторно. Период подбора в среднем занимает от 1 до 2 недель, но в некоторых случаях увеличивается до 2 месяцев. В это время Вам понадобится частое определение МНО, до 2 — 3 раз в неделю или ежедневно. Каждый раз, получив очередной результат исследования, Ваш врач определит изменение дозы лекарства и дату очередного анализа.
Если в нескольких анализах подряд МНО остается в интервале 2.0 — 2.5, это означает, что доза варфарина подобрана. Дальнейший контроль за лечением будет значительно проще.
Варфарин или Тромбо АСС – что лучше
Производитель: Ланнахер, Австрия
Форма выпуска: таблетки, покрытые оболочкой
Действующее вещество: Ацетилсалициловая кислота
Синонимы: Аспирин Кардио, Тромбопол, КардиАСК
Для разжижения крови Варфарин можно заменить австрийским препаратом Тромбо АСС, который содержит ацетилсалициловую кислоту по 50 и 100 мг. В этих мизерных дозах она обладает антиагрегантными свойствами.
Аналог Тромбо АСС можно свободно купить без рецепта врача и применять ежедневно по 1 таблетке для профилактики инфаркта, инсульта, других заболеваний, сопровождающихся повышенным тромбообразованием.
Назначают аналог Тромбо АСС и после оперативного вмешательства на сосудах.
Чтобы предотвратить негативное влияние кислоты на желудок, таблетки Тромбо АСС покрыты специальной кишечнорастворимой оболочкой. Поэтому их не следует разжевывать или делить пополам.
Контроль за дозой варфарина
Если доза препарата подобрана, достаточен более редкий контроль — сначала 1 раз в 2 недели, затем 1 раз в месяц. Отдельно определяется периодичность дополнительных исследований. Необходимость внеочередного определения МНО может возникнуть в ряде случаев, о которых мы поговорим ниже. При любых сомнениях обратитесь к своему врачу за советом.
В настоящее время существуют портативные аппараты для самостоятельного определения МНО (по типу систем для контроля уровня сахара крови у больных диабетом), однако их стоимость очень велика и, в большинстве случаев тромбоза глубоких вен, приобретение их нецелесообразно.
Что может повлиять на лечение
- Любые сопутствующие заболевания (в том числе «простуда» или обострение хронических заболеваний)
- Применение лекарств, влияющих на систему свертывания крови. Особенно это касается большого класса лекарств, в который входит аспирин. К нему же относятся многие препараты, назначаемые в качестве противовоспалительных и обезболивающих средств (диклофенак, ибупрофен, кетопрофен и т. д.). В качестве легкого анальгетика на фоне лечения варфарином лучше использовать парацетамол в обычных дозировках. В любом случае, необходимость нового лекарства и продолжительность его приема необходимо согласовать с лечащим врачом. При одновременном назначении варфарина и аспирина МНО поддерживается в интервале 2.0 — 2.5.
- Применение лекарств, влияющих на усвоение, выведение и метаболизм варфарина. Чаще всего приходится учитывать назначение антибиотиков широкого спектра действия, пероральных противодиабетических средств. Однако, применение любого нового лекарства может изменить действие варфарина. В случае необходимости сопутствующего лечения обычно назначаются дополнительный анализ МНО в начале и в конце терапии.
- Изменения питания.
Варфарин действует на свертываемость крови через витамин К, который в разных количествах содержится в пище.
Не нужно избегать продуктов с высоким содержанием витамина К! Питание должно быть полноценным. Следует только следить, чтобы не было значительного изменения их доли в рационе, например в зависимости от сезона. Если Вы значительно увеличите употребление пищевых продуктов, богатых витамином К. на фоне подобранной стабильной дозы варфарина, это может сильно ослабить его действие и привести к тромбоэмболическим осложнениям.
Максимальное количество витамина К (3000 — 6000 мкг/кг) содержится темно-зеленых листовых овощах и травах (шпинат, петрушка, зеленая капуста), а в зеленом чае до 7000 мкг/кг; промежуточное количество (1000 — 2000 мкг/кг) — в растениях с более бледными листьями (белокочанная капуста, салат, брокколи, брюссельская капуста). Значительное количество витамина содержится в бобовых, майонезе (за счет растительных масел), зеленом чае. Жиры и масла содержат разное количество витамина К (300 — 1000 мкг/кг), больше его в соевом, рапсовом, оливковом маслах. Содержание витамина К в молочных, мясных, хлебобулочных изделиях, грибах, овощах и фруктах, черном чае, кофе — низкое (не более 100 мкг/кг). Регулярное употребление ягод и сока клюквы может усилить действие варфарина.
Небольшие дозы алкоголя при нормальной функции печени не влияют на терапию антикоагулянтами, однако к употреблению спиртного необходимо относиться осторожно.
Прием поливитаминов, содержащих витамин К, может ослабить действие варфарина.
Ответы на вопросы
Чем заменить Варфарин при мерцательной аритмии
При фибрилляции предсердий или мерцательной аритмии повышается риск возникновения тромбов, для предотвращения этого явления назначают аналоги и заменители Варфарина – прямые или непрямые антикоагулянты.
Когда лучше принимать Варфарин – утром или вечером
Время суток не имеет значения при употреблении Варфарина. Важно принимать регулярно, в одно и то же время.
Варфарин – прямой или непрямой антикоагулянт
Препарат относится к группе непрямых антикоагулянтов, поскольку действует не прямо на тромбин, а как антагонист витамина К.
Это важно
Всегда сообщайте любому медицинскому работнику, к которому Вы обратились, о том что Вы принимаете антикоагулянты. Вашу «учетную» книжку или дневник лечения желательно носить с собой.
Большинство стоматологических процедур (кроме удаления зубов) можно получать не меняя режима лечения. При удалении зуба обычно достаточно воспользоваться тампоном с кровоостанавливающим средством местно (аминокапроновая кислота, тромбиновая губка).
При наличии проблем с артериальным давлением нужен его регулярный контроль и поддержание на уровне не выше 130/80 мм.рт.ст.
Варфарин и беременность
В период беременности прием варфарина противопоказан. В случае наступления беременности непрямые антикоагулянты немедленно отменяются, при необходимости дальнейшей профилактики тромбоза обычно используются гепарины. Поэтому при подозрении на беременность воздержитесь от приема препарата до консультации с врачом.
Возможно использование варфарина в период кормления грудью. Варфарин выделяется с грудным молоком в крайне незначительном количестве и не оказывает влияния на процессы свертывания крови у младенца, но для полной безопасности рекомендуется воздержаться от кормления грудью в течение первых трех дней лечения матери препаратом.
Фармакологическое действие
Производитель: Озон, Канон Фарма, Россия/Такеда, Дания
Форма выпуска: таблетки
Действующее вещество: Варфарин
Синонимы: Варфарекс, Варфарин Никомед
Варфарин обладает антикоагулянтным эффектом, благодаря блокаде синтеза факторов свертывания крови, зависимых от витамина К, снижению их содержания в крови и замедлению свертывания.
Начало действия обычно происходит на вторые сутки приема, максимальный эффект наступает примерно через неделю. После отмены лекарства витамин-К зависимые факторы восстанавливаются в среднем через пять дней.