Причины
Основной причиной развития флебита врачи считают варикозную болезнь. Кроме того, можно назвать еще ряд факторов, которые способны провоцировать развитие патологии:
- Лишний вес: при этом вены испытывают еще большую нагрузку.
- Низкая двигательная активность: она стала бичом XXI века.
- Длительное вертикальное положение, например, продавцы в магазинах вынуждены целый день стоять за прилавком.
- Нарушение стула, к примеру, запоры.
В некоторых случаях аллергические реакции также могут спровоцировать развитие заболевания. Гораздо реже вызывает развитие флебита травма вены или ее поражение в результате развития инфекционного заболевания. Не важно, какая причина спровоцировала заболевание, без лечения его оставлять нельзя, чтобы не заработать серьезных осложнений.
В группе риска:
- Люди старше 40 лет
- Пациенты с травмами
- Больные с инфекционными и бактериальными заболеваниями
- Люди, ведущие малоподвижный образ жизни
- Пациенты с ожирением
- Пациенты с сердечной недостаточностью
- Лица, принимающие гормональные препараты
- Беременные
- Женщины, принимающие противозачаточные таблетки
- Онкологические больные
- Люди, перенесшие операции на органах малого таза и нижних конечностях.
Классификация
Классифицируют патологию по нескольким направлениям. По характеру своего течения флебит может быть:
- острым – сопровождается болью в пораженных венах, слабостью и повышением температуры;
- хроническим – длительное время может протекать бессимптомно, проявляясь только во время обострений.
По месту объектов поражения:
- флебит поверхностных вен;
- флебит глубоких вен.
В зависимости от места локализации воспалительного процесса в вене выделяют такие формы флебитов:
- эндофлебит – воспаление развивается на внутренней оболочке вены;
- перифлебит – воспаление развивается на наружной оболочке вены;
- панфлебит – в воспалительный процесс вовлекается и внутренняя, и наружная оболочка вены.
Основные причины тромбофлебита
- Варикозная болезнь.
Крупные варикозные узлы содержат густую, медленно двигающуюся кровь. При наличии варикоза может наступить тромбоз и воспаление стенки сосуда. Тромбофлебит сопровождается уплотнением венозной стенки, болью и повышением температуры. Опасность для жизни может представлять при росте тромба по ходу основных венозных стволов.
- Внутривенные инъекции.
Третьей по частоте причиной развития тромбофлебита следует признать различные медицинские манипуляции, связанные с внутривенным введением препаратов. В большинстве случаев, это бывает на верхних конечностях. Следует признать, что эти тромбофлебиты протекают очень доброкачественно и в большинстве случаев не требуют какого-либо лечения. Введение некоторых лекарственных препаратов и наркотиков сильно раздражает стенку вены и вызывает её воспаление и отёк. Кровоток по вене замедляется, наступает её тромбоз. По ходу вены образуется болезненный тяж. Опасности для жизни обычно не представляет. Лечится амбулаторно. Системные воспалительные заболевания — системная красная волчанка, эндартериит и многие другие болезни иммунитета повреждают сосудистую стенку. Вырабатываются антитела к собственным сосудам, которые атакуют внутреннюю оболочку сосудов и вызывают воспаление и образование тромбов. Лечение основного заболевания способствует лечению тромбофлебита.
- Наследственность
Наследственная склонность к образованию тромбов (тромбофилия) может быть причиной тромбофлебитов, особенно при варикозе. У ряда людей встречаются врождённые дефициты различных факторов противосвертывающей системы крови. Для этих пациентов характерны частые тромбофлебиты и глубокие венозные тромбозы. Им нередко приходится пожизненно применять препараты, снижающие свёртываемость крови.
- Онкология
Онкологическая патология тоже приводит к значительному нарушению свёртывания крови. Часто тромбофлебит бывает одним из первых признаков онкологической болезни. Тщательное обследование пациента (онкопоиск) позволяет выявить опухоль на ранней стадии и радикально вылечить её. Если тромбофлебит развивается в незатронутом варикозом сосуде — это может быть первым признаком так называемого паранеопластического синдрома — тромботического процесса, развившегося на фоне онкологического заболевания. Очень часто тромбофлебиты возникают при поражении поджелудочной железы. И это одна из причин, по которой не следует относиться к тромбофлебиту как к лёгкому заболеванию, при первых признаках тромбофлебита следует незамедлительно показаться врачу флебологу.
- Локальные факторы
К условиям, при которых часто развивается тромбофлебит относятся травмы, операции, иммобилизация, длительный постельный режим. Нередко тромбофлебит без варикоза может быть после посещения парилок, саун и других им подобных «тепловых» процедур. В медицинской литературе неоднократно поднимался вопрос о развитии варикотромбофлебита у женщин, принимающих гормональные контрацептивы. Вообще у женщин гормональный фон сильно влияет на сосуды, именно поэтому беременность, роды, аборты часто осложняются тромбофлебитами нижних конечностей.
Помимо всего прочего, расположение вен непосредственно под кожей предрасполагает к возможности их травматизации в общественном транспорте, или во время занятий спортом. Чем более запущена у человека варикозная болезнь, тем больше вероятности возникновения у него тромбофлебита.
Виды флебитов
В зависимости от причины возникновения флебиты классифицируют на такие виды:
- Постинъекционный флебит. Вызывается химическим раздражением венозных стенок, введенным лекарственным препаратом или механической травмой.
- Аллергический флебит. Вызывается аллергической реакцией на аллерген.
- Болевой флебит. Чаще развивается после родов, протекает остро и сопровождается интенсивными болями.
- Церебральный флебит. Воспаление вен головного мозга вызывается инфекционными заболеваниями или гнойными воспалениями (абсцессами, флегмонами).
- Мигрирующий флебит. Длительно протекающее воспаление вен ног, чаще наблюдающееся у молодых мужчин. Протекает с рецидивами и может сопровождаться распространением воспаления на стенки артерий.
- Флебит полового члена. Вызывается варикозной болезнью или инфекционными заболеваниями (например, гонореей). Сопровождается отеком кожи и образованием объемного тяжеобразного уплотнения на тыльной поверхности пениса.
- Флебит воротной вены (или пилефлебит). Вызывается осложненным течением воспалительных процессов в брюшной полости (аппендицита, абсцессов печени, язвенной болезни, гнойных воспалений половых органов, геморроидальных узлов, дизентерии, гнойной инфекции пупочной вены новорожденных и др.). Часто приводит к летальному исходу.
Симптомы и клинические проявления
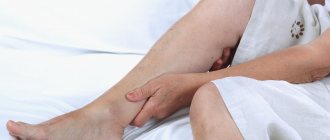
О начале воспаления вен можно судить по боли в ногах. На начальной стадии она носит кратковременный характер, обычно к концу дня после продолжительной работы. Пациенты часто принимают ее просто за признак усталости. Боли могут сопровождаться отечностью ног к вечеру или с утра.
Признаки поверхностного флебита
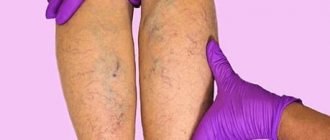
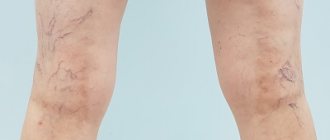
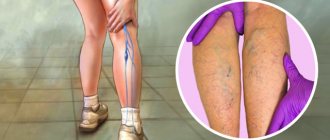
Из-за близкого расположения поверхностных вен признаки воспаления хорошо заметны:
- появление пигментации на месте поражения, пятна напоминают синяки красно-коричневого цвета;
- на ощупь вены твердые, часто выступают на поверхности кожи, хорошо прощупывается пульсация;
- в местах воспаления – заметное повышение температуры кожи, зуд, болезненность;
- появление «паутинки» вдоль вены.
При острой форме течения наблюдается подъем температуры, вялость и головокружения. При запущенной форме могут появляться язвы и раны на коже. Хронический флебит поверхностных сосудов имеет те же симптомы, но в смазанном виде. Симптомы проявляются во время обострений, в состоянии ремиссии – пациенты жалуются на усталость, тяжесть в ногах, субфебрильную температуру (чуть больше 37°).
Признаки флебита глубоких вен
Флебит, при котором поражены глубокие вены, характеризуется постоянной тяжестью в ногах, отеком конечностей. Если воспаление затронуло только одну ногу, она заметно отличается от второй. У больного повышается температура до 37-38°, если не начинать лечение, она может держаться несколько месяцев. Кожа на ногах приобретает синюшный или бледный оттенок.
В ногах постоянно чувствуется боль, которая усиливается при физических нагрузках. Нередко воспаление глубоких вен сопровождается образованием тромбов и тромбофлебитом. Появляются уплотнения и изъязвление.
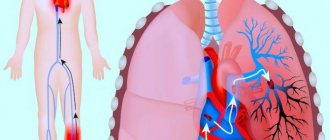
Опасными последствиями этого заболевания могут стать инфаркт и инсульт или тромбоэмболия легочной артерии.
Обострение флебита
В большинстве случаев пациент не замечает начала воспалительного процесса в сосудах. Боль носит непостоянный характер, после отдыха проходит. Пациент не обращается своевременно к врачу. Поэтому часто приходится лечить уже обострение заболевания. При обострении наблюдается значительный подъем температуры, выше 38°, с лихорадочным состоянием, боли в ногах, сильная отечность конечностей, общая слабость и головокружения, вздутия на ногах, с резким изменением цвета кожи, язвы.
Такое состояние требует немедленного обращения за помощью. Заболевание лечит врач-флеболог-ангиолог.
Заболевания вен нижних конечностей: варикоз, флебит, тромбофлебит, тромбоз.
К заболеваниям вен нижних конечностей, помимо варикозного расширения вен, относится довольно много болезней.
Причины заболеваний вен нижних конечностей могут быть разные. Однако все заболевания появляются как следствие неправильного питания, неправильного образа жизни, вредных привычек, тяжелых условий труда, гормональных нарушений или наследственности.
Симптоматика заболеваний вен схожа.
Установление верного диагноза очень важно. Лечение каждого заболевания вен нижних конечностей имеет ряд принципиальных отличий.
Среди заболеваний вен нижних конечностей врачи – флебологи называют варикоз, флебит, тромбофлебит, тромбоз, трофические язвы, хроническая венозная недостаточность, тромбоэмболия и др.
Варикоз
– это варикозное расширение вен. Чаще всего варикоз поражает нижние конечности. Варикозное расширение вен представляет собой поражение венозных стенок. При развитии варикоза происходит поражение стенок вен, они истончаются и расширяются из-за нарушенного кровотока. Варикоз приводит к понижению тонуса венозных стенок и недостаточности клапанов. В результате патологических процессов венозный отток затрудняется, просвет в венах увеличивается. Клапаны же подвергаются деформации, их стенки становятся толще и короче.
Причинами развития варикоза, как правило, становится наследственность, избыточная масса тела, сильное длительное напряжение ног, гиподинамия или малоподвижный образ жизни, сидячий образ жизни, у женщин беременность и родовой процесс, нарушение гормонального фона, вредные привычки (алкоголь, курение, наркотики), длительный прием медикаментов и гормональных препаратов.
Варикозное расширение вен можно узнать по следующим симптомам, которые характерны для всех заболеваний вен нижних конечностей:
- отеки ног, усиливающиеся в вечернее время;
- тяжесть в ногах;
- распирающие ощущения в икрах;
- выпирающие вены.
При активной деятельности или во время сна симптоматика становится менее явной.
Тем не менее, болезнь развивается, и симптоматика становится более яркой: появляется боль, жар в нижних конечностях, судороги. На коже появляются телеангиоэктазии.
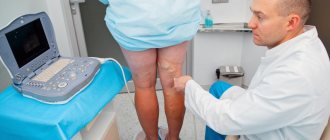
Врач — флеболог Онли Клиник проводит флебологическое обследование: осматривает пациента и назначает диагностические мероприятия, включающие дуплексное сканирование и контрастную венографию.
Лечение, которое назначает врач – флеболог Онли Клиник, зависит от результатов флебологического обследования.
Как правило, флебологическое лечение варикоза в Нижнем Новгороде включает в себя использование медикаментозных препаратов, средств народной медицины, лечебную физкультуру, ношение компрессионного белья и хирургические методы.
Медикаментозное лечение
варикоза в Онли Клиник подразумевает применение препаратов, укрепляющих сосудистые стенки и разжижающих кровь, например флеботоники, антикоагулянты, венотоники, нестероидные противовоспалительные средства.
Также врачи — флебологи Онли Клиник рекомендуют использовать местные препараты (мази) для снятия болевого и отечного синдромов.
На 3 и 4 стадиях варикозного расширения вен единственным эффективным способом лечения является хирургическая операция.
К хирургическим операциям для лечения варикозного расширения вен, применяемых в Онли Клиник, относятся:
- склеротерапия – это когда воспаленная вена рассасывается с помощью специального препарата склерозанта;
- лазеротерапия — это процедуры по выключению больной вены из кровотока с использованием луча лазера;
- классическая флебэктомия — это удаление вены под наркозом.
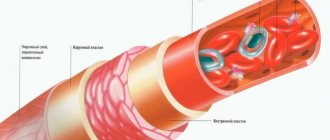
Флебит
– это воспалительный процесс стенок вен. Флебит обычно развивается на фоне варикозного расширения нижних конечностей. Воспалительный процесс приводит к нарушению кровотока и возникновению тромбов. Невылеченный флебит может привести к более опасному заболеванию —
тромбофлебиту.
Симптомы развития флебита — это болевой синдром; покраснение кожи; повышение температуры; общая слабость; отеки.
Флебит может переходить в хроническую форму. В хронической форме симптоматика флебита то стихает, переходя в ремиссию, то резко обостряется.
Лечение флебита, как правило, довольно длительное и состоит из нескольких стадий и должно быть комплексным.
В начальной стадии флебита госпитализация не требуется.
Если болезнь запущенна, то больного флебитом обязательно госпитализируют.
Находясь в больнице, пациент проходит ряд процедур. Больному назначается постельный режим, при этом ноги больного должны находиться в состоянии покоя и на некотором возвышении.
Доктор – флеболог для лечения флебита назначает препараты, которые укрепляют стенки вен и снижающие густоту крови и устраняют воспаление.
После снятия острой фазы заболевания и обострения, больному назначается ношение компрессионного белья и бинтование ног эластичным бинтом.
В обязательном порядке, с целью повторного рецидива флебита врач – флеболог назначает диету и прием медикаментов, для снижения холестерина в крови.
Тромбофлебит развивается как
осложнение варикозного расширения вен. Тромбофлебит характеризуется воспалительным процессом на стенках вен и образованием тромбов.
Наиболее распространенный участок локализации заболевания — нижние конечности (от нижней части ягодиц до нижней части голени).
Причинами тромбофлебита могут быть лишний вес тела, беременность, травмы, какой – либо вирус, наследственность, малоподвижный образ жизни, гиподинамия, сахарный диабет, перегрев.
Обычно тромбофлебит развивается на фоне невылеченного флебита.
Тромбофлебит можно распознать по следующим симптомам. Это сильный болевой синдром в области икроножных мышц, общее недомогание, высокая температура тела, покраснение участков кожи, кожные уплотнения, слабость в нижних конечностях, ощущение холода в пальцах стоп, прихрамывание при ходьбе.
Тромбофлебит может развиваться стремительно: неожиданно и резко может повышаться температура тела до 38 – 39 градусов. В области вен наблюдаются сильные боли и покраснения кожи.
Обычно, эта острая фаза тромбофлебита продолжается в течение 10-30 дней.
После этого заболевание тромбофлебит переходит в хроническую форму.
Лечение тромбофлебита в Нижнем Новгороде необходимо начать как можно раньше, при первых симптомах.
Для избавления от тромбофлебита в современной частной медицинской клинике, как правило, назначают медикаментозную терапию или оперативное вмешательство.
Лекарства больной тромбофлебитом принимает амбулаторно, если тромб не вышел за пределы голени. Если заболевание вызвано травмой венозной стенки, применяются антикоагулянты или спиртовой компресс. Также больному врач — флеболог в Онли Клиник назначает противовоспалительные препараты.
Обычно в курс лечения тромбофлебита флебологи включают такие медикаменты: флеботоники (Детралекс, Веносмин); ангиопротекторы (производные рутина); нестероидные противовоспалительные средства (Синметон, Диклофенак, Мелоксикам); антикоагулянты (Варфарин, Синкумар).
К хирургическому лечению тромбофлебита приходится прибегать, если болезнь распространилась на глубокие вены, а также при опасности осложнений.
Оперативные методы лечения тромбофлебита это перевязка патологических сосудов; тромбэктомия (удаление тромба); флебэктомия (удаление пораженных патологическим процессом вен).
Тромбоз
диагностируют врачи – флебологи, если происходит нарушение внутренней поверхности венозной стенки глубоких вен.
Причинами развития тромбоза врачи – флебологи называют инфекцию, химическое или механическое повреждение вен, а также аллергическую реакцию.
Опасность тромбоза очень сильно увеличивается, если имеет место быть высокая свертываемость крови или застойные явления в венах нижних конечностей из-за низкой физической активности или длительного пребывания на ногах.
ВАЖНО! Гиподинамия – основной фактор, приводящий к тромбозу!
Когда человек в течение многих часов находится в сидячей позе с согнутыми ногами, в глубоких венах застаивается кровь, что провоцирует развитие тромбоза.
Причины закупорки сосудов: повышенная вязкость крови из-за недостатка жидкости в организме, а также в результате нарушения метаболизма или воздействия злокачественной опухоли, застой крови в ногах, возникший вследствие гиподинамии, варикозного расширения вен или воспалительного заболевания, патологии кровеносной системы (тромбофлебит, эритремия), генетический фактор, инфекционные болезни (сепсис, аллергии), воспаление легких, ожирение, сахарный диабет.
На начальной стадии симптомы тромбоза обычно выражены слабо. Однако со временем появляется все больше признаков тромбоза, среди которых: отеки нижних конечностей, образования в виде сосудистых звездочек, изменение цвета кожи на ногах, судороги, особенно беспокоящие в ночное время, болевой синдром в области бедра, голени и ступни (боль утихает при горизонтальном расположении конечности), венозная недостаточность, повышенная температура тела.
В острой стадии тромбоз протекает бурно: венозный отток полностью или частично останавливается; бедра и голени увеличиваются в размерах; подкожные вены ощутимо расширяются; возникает цианоз; температура тела повышается до 38 градусов.
Выбор тактики лечения тромбоза в Центре Современной Медицины Онли Клиник зависит от стадии болезни, общего состояния здоровья пациента, локализации патологии.
Главная задача при лечении тромбоза — это остановить распространение тромбоза, а также предотвратить легочную эмболию (то есть закупорку артерий легких). Лечение осуществляется только в условиях стационара.
Больному тромбозом назначается строгий постельный режим и прием лекарственных препаратов, в числе которых антикоагулянты, тромболитические и фибринолитические препараты, а также дезагреганты.
Хирургическая операция по удалению тромбоза проводится в случае угрозы для жизни больного.
Методы лечения при тромбозе глубоких вен:
Лекарственная терапия: прием медикаментозных препаратов назначается таким образом, чтобы снизить проявление симптомов и нормализовать кровоток. Как правило, врач — флеболог прописывает коагулянты (Кумадина, Гепарина, Варфарина) для снижения густоты крови и предотвращения тромбирования в сосудах и венах ног, а также уменьшения отеков.
Также для устранения тромбоза необходим прием тромболитических средств (Трипсин, Химотрипсин) и флеботоников.
Хирургическое лечение тромбоза показано при опасности отрыва тромба.
Оперативное вмешательство противопоказано на стадии обострения заболевания и при некоторых сердечно-сосудистых патологиях.
Полезно для предотвращения развития тромбоза применение средств народной медицины. Врачи — флебологи рекомендуют использование травных настоек и ванночек для окунания ног на основе крапивы, конского каштана, аптечной ромашки.
Также больному тромбозом врачи — флебологи Онли Клиник могут рекомендовать умеренные нагрузки, в том числе ходьбу и лечебную гимнастику.
Если диагностируется тромбоз, больному категорически запрещаются виды деятельности с высокой нагрузкой на стопы, а также тепловые процедуры (сауна, баня, горячие ванны).
Консультативный прием по проблемам варикозного расширения вен, тромбоза или флебита в Онли Клиник стоит 1200 руб.
Обследование у врача — флеболога, включая УЗИ вен нижних конечностей, — 2100 руб.
Звоните! Мы поможем!
Диагностика
Стандартно диагностика флебита как поверхностных, так и глубоких вен не вызывает затруднений. Врач-флеболог может заподозрить заболевание на основании жалоб, предъявляемых больным, и данных осмотра. Для выявления иных форм и вводов воспаления вен и предупреждения развития воспаления проводится комплексное обследование.
Лабораторные и инструментальные методы исследования:
- ультразвуковое дуплексное сканирование сосудов;
- анализы крови: С-реактивный белок, протромбиновый индекс, коагулограмма, ОАК, тромбэластограмма;
- флебография;
- УЗИ сосудов прилежащих органов.
Более точные инструментальные методы диагностики, проводимые при подозрении на тромбофлебит:
- КТ-флебография с контрастом;
- флебоманометрия;
- флебосцинтиграфия.
Осложнения
Чаще всего тромбофлебит осложняется распространением тромбов на глубокие вены с развитием тромбоза глубоких вен и тромбоэмболии. Частота этого осложнения составляет около 10% от всех заболевших.
Гнойный тромбофлебит развивается при присоединении инфекции к воспалительному процессу. Для нагноения характерно резкое повышение температуры, озноб, изменение количества лейкоцитов в крови. Гнойный тромбофлебит может приводить к развитию сепсиса — общего заражения крови и поэтому требует неотложной хирургической помощи.
Особенности терапии
Лечение воспаления вен нижних конечностей включает в себя медикаментозные средства, физиопроцедуры. При тяжелых осложнениях могут применяться хирургические методы.
Лекарственная терапия
Для лечения флебита применяются препараты:
- Антибиотики в случае инфекционного характера. Их прием необходим и для того, чтобы не допустить присоединения инфекции. Часто назначаемым средством является Амоксициллин – это препарат широкого спектра действия.
- Нестероидные противовоспалительные средства. Это разные препараты с содержанием диклофенака, ибупрофена, парацетамола. для улучшения микроциркуляции – Трентал, Актовегин.
- Для снижения вязкости – Аспирин, Кардиомагнил.
- Антикоагулянты – Гепарин, улучшают циркуляцию и предотвращают соединение тромбоцитов.
- Блокаторы гистамина – Тавегил, Супрастин.
При поражении поверхностных вен с успехом применяется местное лечение. Используются гели и мази противовоспалительного спектра действия с содержанием диклофенака, ибупрофена или их аналогов. Местное средство антикоагулянтного действия – Троксевазин, Гепариновая мазь. Для лечения эндофлебита, который чаще всего появляется в результате неудачных внутривенных инъекций, использует нестероидные противовоспалительные препараты в виде таблеток и местно. Если присоединяется инфекция, назначают антибактериальные препараты. Это заболевание обычно лечат в стационаре.
Физиолечение
Физиопроцедуры направлены не только на снятие воспаления и уменьшение отечности нижних конечностей, но и на повышение иммунитета, улучшение кровотока. В зависимости от состояния и особенностей течения болезни могут назначаться:
- магнитотерапия;
- иглоукалывание;
- гирудотерапия – лечение пиявками;
- лечение грязями и ванны;
- инфракрасное облучение.
Иногда назначается ношение компрессионных чулок, они поддерживают мышцы и помогают сосудам справляться с нагрузками. При поверхностном поражении вен можно наносить йодную сетку.
При разных формах флебита рекомендуется соблюдение полного покоя. Под больные ноги следует подкладывать подушки, чтобы они были выше сердца. Перифлебит нижних конечностей начинается обычно из-за патологического процесса в соседних тканях, который передается на внешние стенки вен. Поэтому обязательным моментом терапии является борьба с первичным заболеванием.
Хирургическое лечение
Если консервативное лечение эффекта не дает, и обострение не проходит, могут быть назначены следующие виды оперативных мероприятий:
- удаление части вены – венэктомия;
- перевязывание поврежденной части вены;
- шунтирование вен – ввод искусственного сосуда.
Операции обычно необходимы, если в сосудах образуются тромбы.
Народные средства
Для лечения флебита поверхностных вен используют:
- Компрессы из гречневой муки и облитых кипятком капустных листьев.
- Для снятия воспаления применяют компресс из листьев полыни и папоротника, смешивая их с простоквашей или сметаной.
- Для укрепления вен делают настой из свекольной ботвы. Его принимают внутрь в течение 1-2-х месяцев.
Диагностика и лечение тромбоза поверхностных (подкожных) вен
Тромбоз поверхностных (подкожных) вен в клинической практике обозначают термином «тромбофлебит». В подавляющем большинстве случаев тромбофлебит яв-ляется осложнением хронических заболеваний вен, про-текающих с варикозной трансформацией подкожных вен (варикотромбофлебит). Клинические признаки: • боль по ходу тромбированных вен, ограничиваю-щая движения конечности; • полоса гиперемии в проекции пораженной вены; • при пальпации — шнуровидный, плотный, резкоболезненный тяж; • местное повышение температуры, гиперестезия кожных покровов. Обследуя больного с подозрением на тромбофлебит, следует обязательно осмотреть обе нижние конечности, так как возможно двустороннее сочетанное поражение как поверхностных, так и глубоких вен. Помимо выявле-ния симптомов тромбофлебита у больных с подозрением на это заболевание, необходимо целенаправленно выяс-нять наличие симптомов, указывающих на ТЭЛА. Ценность физикального исследования для точного установления протяженности тромбоза невелика в связи с тем, что истинная распространенность тромбоза подкож-ных вен часто на 15—20 см превышает клинически опре-деляемые признаки тромбофлебита. У значительной ча-сти пациентов переход тромботического процесса на глу-бокие венозные магистрали протекает бессимптомно. Основным методом диагностики служит компрессион-ное ультразвуковое дуплексное ангиосканирование. В стан-дартный объем ультразвукового ангиосканирования обя-зательно должно входить исследование поверхностных и глубоких вен не только пораженной, но и контралатераль-ной конечности для исключения симультанного тромбо-за, часто протекающего бессимптомно. Глубокие вены обеих нижних конечностей осматривают на всем протя-жении, начиная от дистальных отделов голени до уровня паховой связки, а если не препятствует кишечный газ, то исследуют сосуды илиокавального сегмента.
Показания к госпитализации — локализация острого тромбофлебита на бедре; — локализация острого тромбофлебита в верхней тре-ти голени при поражении малой подкожной вены. Подобных больных следует госпитализировать в отде-ления сосудистой хирургии. Если это невозможно, допу-стима госпитализация в общехирургический стационар. Лечебная тактика При тромбозе поверхностных вен на фоне варикоз-ной болезни представляется целесообразной более актив-ная хирургическая тактика.
Консервативное лечение должно включать следующие основные компоненты: 1) активный режим; 2) эластичную компрессию нижних конечностей; 3) местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и⁄или НПВС).
4) системную фармакотерапию.
При спонтанном тромбозе поверхностных вен ниж-них конечностей целесообразно подкожное введение фондапаринукса натрия или профилактических (или, возможно, промежуточных) 1 доз НМГ по крайней мере в течение 1,5 мес. Новые пероральные антикоагулянты (НОАК) (апиксабан, дабигатрана этексилат, риварокса-бан) для лечения тромбоза подкожных вен использовать не следует в связи с отсутствием на сегодняшний день данных, подтверждающих их эффективность и безопас-ность при данной патологии. В дополнение к антикоагулянтам при выраженном болевом синдроме возможно использование нестероид-ных противовоспалительных средств (НПВС) внутрь в те-чение 7—10 дней. Следует учитывать, что их сочетание с антикоагулянтами повышает вероятность геморрагических осложнений. К промежуточным можно отнести дозы НМГ, составляющие 50—75% от лечебной.Нецелесообразно использование в комплексном лечении тромбофлебита поверхностных вен антибактериальных препаратов при отсутствии признаков системной воспалительной реакции. Оперативное лечение: 1. Кроссэктомия (операция Троянова—Тренделенбурга). Высокая (сразу у глубокой магистрали) перевязка боль-шой (или малой) подкожной вены с обязательным лиги-рованием всех приустьевых притоков и иссечением ство-ла подкожной вены в пределах операционной раны. По-казана при распространении тромбофлебита на верхнюю половину бедра либо приустьевые притоки при пораже-нии v. saphena magna и верхней трети голени при пораже-нииv. saphena parva.Операция осуществима у любой кате-гории больных. 2. Тромбэктомия из магистральных глубоких вен. Вы-полняют при распространении тромбоза за пределы сафено-феморального либо сафено-поплитеального со-устья. Выбор доступа и метода тромбэктомии определя-ется уровнем расположения проксимальной части тром-ба. После освобождения соустья выполняют кроссэктомию. 4.Минифлебэктомияв бассейне v. saphena magna и/или v. saphena parva. Предусматривает после выполнения кроссэктомии удаление всех варикозно расширенных (тромбированных и нетромбированных) вен. Может быть выполнена у соматически не отягощенных пациентов в первые 2 нед заболевания. В более поздние сроки плот-ный воспалительный инфильтрат в зоне варикотромбоф-лебита препятствует атравматичному удалению пораженных вен.
5. Пункционная тромбэктомияиз тромбированных уз-лов подкожных вен. Выполняют на фоне выраженного перифлебита. Удаление тромбов из пораженных вен в ус-ловиях адекватной послеоперационной эластичной ком-прессии приводит к быстрому уменьшению болевого син-дрома и явлений асептического воспаления. Оперативное лечение необходимо сочетать с надлежащим использованием антикоагулянтов. Диагностика и лечение постинъекционного тромбоза подкожных вен верхних конечностей Клинические проявления аналогичны таковым при тромбозе подкожных вен нижних конечностей: — боль по ходу тромбированных вен; — полоса гиперемии в проекции пораженной вены; — при пальпации — шнуровидный, плотный, резко болезненный тяж; — местное повышение температуры. Специальных методов диагностики не требуется.
Лечебная тактика— только консервативное лечение: — местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и/или НПВС); — при выраженном болевом синдроме возможно ис-пользование НПВС внутрь в течение 7—10 дней; — использование антикоагулянтов целесообразно только при прогрессировании тромботического процесса и угрозе распространения его на подключичную вену. Диагностика ТГВ Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких ве-нах голени. Выделяют окклюзивный инеокклюзивныйтром-боз. Среди неокклюзивных тромбов наибольший практи-ческий интерес представляют флотирующие тромбы, ко-торые могут вызывать ТЭЛА. Степень эмболоопасности венозного тромбоза определяется особенностями клини-ческой ситуации. Решение о степени потенциальной угрозы для жизни больного принимает лечащий врач на основании комплексной оценки соматического статуса пациента, особенностей тромботического процесса и дан-ных ультразвукового ангиосканирования. При этом сле-дует принимать во внимание время возникновения и ло-кализацию тромба, его характер (подвижность в просвете вены), объем подвижной части и диаметр основания. Эм-болоопасные тромбы располагаются в бедренной, под-вздошных и нижней полой венах, длина их подвижной части обычно составляет не менее 7 см. Вместе с тем у больных с низким кардиопульмональным резервом вслед-ствие сопутствующей патологии или предшествующей ТЭЛА реальную угрозу возникновения жизнеопасной эм-болии могут представлять флотирующие тромбы меньших размеров. Клинические проявлениязависят от локализации тром-боза, распространенности и характера поражения веноз-ного русла, а также длительности заболевания. В начальный период при неокклюзивных формах клиническая симптоматика не выражена либо вообще отсутствует. Иногда первым признаком ТГВ могут быть симптомы ТЭЛА. Типичный спектр симптоматики включает: • отек всей конечности либо ее части; • цианоз кожных покровов и усиление рисунка под-кожных вен; • распирающую боль в конечности; • боль по ходу сосудисто-нервного пучка. Для клинической диагностики может быть использо-ван индекс Wells (табл. 4), отражающий вероятность на-личия у пациента ТГВ нижних конечностей. По сумме на-бранных баллов больных разделяют на группы с низкой, средней и высокой вероятностью наличия венозного тромбоза. Тромбоз глубоких вен в системе верхней полой вены характеризуется: • отеком верхней конечности; • отеком лица, шеи; • цианозом кожных покровов и усилением рисунка подкожных вен; • распирающей болью в конечности. Поскольку клинические данные не позволяют с уверенностью судить о наличии или отсутствии ТГВ, диагно-стический поиск должен включать последующее лабора-торное и нструментальное обследование. Лабораторная диагностика Определение уровня D-димера в крови. Повышенный уровень D-димера в крови свидетельствует об активно протекающих процессах тромбообразования, но не по-зволяет судить о локализации тромба. Наибольшую чув-ствительность (более 95%) обеспечивают количественные методы, основанные на иммуноферментном (ELISA) или иммунофлуоресцентном (ELFA) анализе. После развития тромбоза D-димер постепенно снижается и через 1—2 нед может нормализоваться. Наряду с высокой чувствительностью тест имеет низ-кую специфичность. Повышенный уровень D-димера вы-являют при многих состояниях, в том числе при опухолях, воспалении, инфекционном процессе, некрозе, после пе-ренесенных оперативных вмешательств, во время бере-менности, а также у пожилых людей и пациентов, находя-щихся в стационаре. Верхняя граница нормы D-димера, определенного иммуноферментными методами, у лиц моложе 50 лет составляет 500 мкг/л; в более старших воз-растных группах ее рекомендуется рассчитывать по фор-муле: возраст × 10 мкг/л.
В связи с изложенными особенностями предлагается следующий алгоритм использования показателя D-диме-ра для диагностики ТГВ:
— больным без каких-либо клинических признаков, позволяющих предположить наличие ТГВ, проводить определение уровня D-димера с целью скрининга не следует; — больным с клинической симптоматикой и анамне-зом, не оставляющими сомнений в наличии ТГВ, прово-дить определение уровня D-димера не следует; — больным с клиническими признаками, позволяю-щими заподозрить ТГВ, при отсутствии возможности вы-полнить в ближайшие часы компрессионное ультразвуко-вое ангиосканирование, следует определить уровень D-димера.
Повышение показателя свидетельствуют о не-обходимости проведения ультразвукового исследования. Если лечебное учреждение не располагает ультразвуковой аппаратурой, пациент должен быть направлен в другую клинику с соответствующими возможностями. В случаях, когда уровень D-димера в крови не повышен, диагноз ТГВ можно отвергнуть с высокой степенью вероятности.
Инструментальная диагностика Ультразвуковое компрессионное дуплексное ангиоскани-рование— основной метод обследования при подозрении на венозный тромбоз. В обязательный объем исследова-ния входит осмотр подкожных и глубоких вен обеих ниж-них конечностей, так как существует вероятность контра-латерального тромбоза, который часто протекает бессим-птомно. При наличии у пациента симптоматики ТЭЛА и отсутствии ультразвуковых признаков ТГВ магистраль-ных вен конечностей, таза и НПВ следует осмотреть го-надные, печеночные и почечные вены. Активный поиск ТГВ с помощью ультразвукового ан-гиосканирования представляется целесообразным в пред-операционном периоде у пациентов высокого риска ВТЭО, а также у онкологических больных. У этих же боль-ных целесообразно провести ультразвуковое ангиоскани-рование со скрининговой целью после операции. При распространении тромбоза на илиокавальный сегмент в случае невозможности определения его прок-симальной границы и характера по данным ультразвуко-вого дуплексного ангиосканирования показано выпол-нение рентгеноконтрастной ретроградной илиокавогра-фии илиспиральной компьютерной томографии(КТ). Во время ангиографии возможен ряд лечебных манипуля-ций: имплантация кава-фильтра, катетерная тромбэктомия и др
Профилактика
Чтобы уберечь себя от начала или рецидива болезни, рекомендуется соблюдать некоторые важные правила:
- сбалансировать свое питание и режим дня;
- ввести в привычку уделять хотя бы 15-30 минут для легкой зарядки или пробежки, без значительных нагрузок на ноги;
- отказаться от всех пагубных привычек: алкоголизм, курение, наркотики и прочее;
- как минимум раз в год проходить консультации у флеболога или сосудистого хирурга;
- вовремя бороться со всеми гнойными, инфекционными болезнями;
- избегать значительных травм, в том числе сосудов;
- укреплять иммунную систему;
- если имеется риск рецидива – профилактически применять мазь на гепариновой основе или аспирин.
Профилактические меры зависят от локализации флебита. Необходимо строго соблюдать правила проведения внутривенных вливаний и инъекций, своевременно лечить гнойничковые заболевания, воспалительные процессы и мелкие травмы. Пациенты с варикозным расширением вен нижних конечностей должны следовать рекомендациям врача.