Флеботромбоз глубоких вен на сегодняшний день считается одной из самих сложных патологий современной ангиологии.
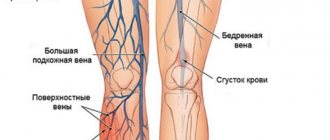
Это заболевание характеризуется образованием тромба (сгустка крови) в просвете глубоких вен, который частично или полностью перекрывает кровоток в сосуде. Наиболее частая локализация тромбов – крупные вены голени.
Главной отличительной чертой флеботромбоза является слабая фиксация тромба в сосуде, связанная с присоединением воспаления вены, поэтому его отрыв и дальнейшее путешествие по сосудистой системе предугадать сложно.
Болезнь имеет длительное скрытое течение и часто сопровождается опасным и сложным осложнением – тромбоэмболией различных сосудов (легочной артерии, коронарных сосудов сердца, сосудов почек, артерий и вен мозга), возникающей после отрыва тромба или его части.
Флеботромбоз вен нижних конечностей встречается достаточно часто, поэтому необходимо знать причины, симптомы, диагностику и методы лечения заболевания.
Тромбоэмболия легочной артерии – опасное осложнение флеботромбоза вен нижних конечностей
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
- Тромбоз глубоких вен голени
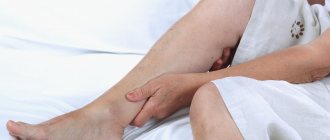
Жалобы на отёк стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
- Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отёк и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями лёгочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирургическое лечение — перевязка бедренной вены выше тромба.
- Клиника тромбоза глубоких вен бедра и подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
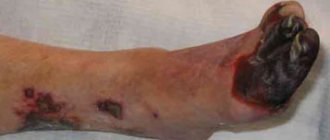
Отличается тяжёлым общим состоянием, выраженным отёком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
- Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжёлым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печёночного сегмента развивается печёночная недостаточность с исходом в синдром Бадда-киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
- Бессимптомные тромбозы
Следует сразу сказать, что существуют немые тромбозы, то есть совершенно бессимптомно протекающие. В этом кроется большая опасность. Проблема эта встаёт всё острее, ибо с расширением УЗИ обследования вен признаки бывшего ранее тромбоза находят всё чаще. По мнению некоторых флебологов, к пожилому возрасту большинство людей переносят такие бессимптомные тромбозы глубоких вен. По количеству они даже превышают те, которые доступны диагностике без применения ультразвуковых методов. Больной даже не чувствует проблем со здоровьем, а серьёзные осложнения наступают среди полного благополучия, в случае увеличения тромба и закрытия основных вен. Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один — надо направить все силы на профилактику.
Диагностика острого тромбоза глубоких вен нижних конечностей весьма сложна. Признаки тромбоза глубоких вен появляются только при определённых локализациях процесса. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьётся ТЭЛА, но только в 10 случаях она будет иметь клинические признаки.
Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохранённом притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки, такие как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения от уровня распространения тромботических масс.
История изучения флеботромбоза
Изучение флеботромбоза глубоких вен насчитывает более 400 лет.
Окклюзия магистральных вен как причина гангрены впервые была описана F.Hildanus в 1593 г. Первое упоминание об илеофеморальном флеботромбозе появилось в медицинской литературе 300 лет назад, оно было сделано Mauriceau.
Понятие «тромбофлебита» впервые ввел в медицину английский хирург Джон Хантер (1728-1793), который много оперировал огнестрельные и иные ранения и отмечал частоту воспалительных процессов, сочетающихся с образованием тромбов в венах.
Интерес к флеботромбозу глубоких вен значительно возрос после создания теории венозного тромбоэмболизма выдающимся немецким патологоанатомом Р.Вирховым. Вскрывая в 1844 г. труп молодого человека, внезапно погибшего после того, как у него появились боли в бедре, Вирхов обнаружил тромб в правой бедренной вене и скрученный тромб в легочной артерии. После этого он ввел в медицинскую терминологию понятия «тромб» и «эмбол». В 1845 году, обнаружив в 18 случаях венозных тромбов из 76 аутопсий, в 11 случаях выявив наличие тромбоэмболии в легочную артерию, он пришел к заключению, что тромбы образуются в венах и переносятся с током крови в легочную артерию. Им же была сформулирована классическая триада, по-прежнему являющаяся наиболее полным отражением звеньев патогенеза локального сосудистого тромбообразования.
Первой русскоязычной монографией, посвященной этой проблеме, был труд И.Ф. Клейна «О тромбозе, эмболии и ихорремии», опубликованный в 1863 году.
Несмотря на то, что острые глубокие флеботромбозы в различных вариантах локализации и клинического течения существенно между собой различаются, объединяет их общность основных этиопатогенетических процессов. В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
Более 150 лет назад Рудольф Вирхов описал основные механизмы внутрисосудистого тромбообразования. Его классическая триада включает в себя гиперкоагуляцию, повреждение стенки сосуда и замедление тока крови. Иногда для возникновения данной патологии достаточно патологического изменения только одного из указанных факторов.
Несмотря на то, что тромботический процесс может развиться на любом уровне магистральных вен, более чем в половине случаев исходной точкой его развития в центростремительном направлении являются вены голени. В подавляющем большинстве случаев тромбоз первично локализуется в венах голени, а в дальнейшем нарастает в проксимальном направлении в подколенную, бедренную и подвздошные вены.
Именно такой тип развития очень часто является эмбологенным, поскольку рост тромба происходит в направлении вен с увеличивающимся внутренним диаметром, где далеко не всегда происходит фиксация тромбомасс по всему периметру вены. Такие тромбы называются флотирующими.
Одной из главных причин замедления тока крови является иммобилизация. В нормальных условиях отток крови из нижних конечностей осуществляется за счет сокращения икроножных мышц, которые действуют как периферическая помпа, проталкивая кровь в проксимальном направлении, чему способствует функция клапанов. Ограничение физической активности существенно нарушает этот механизм. При этом кровь задерживается в венозных синусах голени.
Достаточно подробно исследован вопрос о значении факторов риска и пусковых факторах тромбозов:
- Врожденные тромбофилии (дефициты различных факторов системы гемостаза или патологические их изменения)
- Активация факторов коагуляции и нарушения фибринолиза (травма, операция, новообразования, беременность, роды и др.).
- Патология тромбоцитов.
- Замедление и/или нарушение тока крови (возраст старше 40 – 45 лет, иммобилизация, патология центральных механизмов кровообращения, ожирение и т.д.).
- Изменения реологических свойств крови.
- Повреждения эндотелия и сосудистой стенки (контрастные вещества, внутрисосудистые устройства, венозные катетеры, дилатация вен и др.).
- Лекарственная терапия (анестетики, миорелаксанты, химиотерапия, контрацептивы, контрастные вещества). Так, например, частота развития послеоперационных тромбозов после различных оперативных вмешательств может достигать 20-59%.
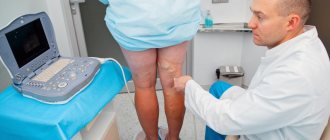
Контрастная флебография
Метод непосредственного окрашивания глубоких вен с помощью введения контрастного вещества под рентгенологическим контролем. Флебография выполняется непосредственно перед эндоваскулярным вмешательством по поводу венозного тромбоза. В нашей клинике исследование проводится безопасным контрастом — углекислым газом, который не оказывает вредного воздействия на почки. Флебография позволяет ответить на вопросы о локализации тромбов, механических причин для их образования, состоянии обходных путей. Во время флебографии хирург может выполнить такие вмешательства, как установка кава-фильтра для профилактики тромбоэмболии лёгких, растворение тромбов, установка стента в область сужения глубокой вены.
Причины возникновения флеботромбоза
Выделяют три основных провоцирующих фактора развития флеботромбоза крупных вен голени (триада Вирхова):
- Повреждение сосудистой стенки (без разрыва сосуда) – длительное механическое сдавление вены или ее варикозное расширение.
- Изменение активности свертывающей системы организма (гиперкоагуляция).
- Снижение кровотока в сосуде.
К предрасполагающим факторам относятся:
- оперативные вмешательства, травмы (сильные ушибы и переломы) нижних конечностей;
- малоподвижный образ жизни, длительные перелеты;
- длительная иммобилизация конечности или строгий постельный режим;
- дисгормональные нарушения, длительный прием оральных контрацептивов;
- все состояния и заболевания, нарушающие активность свертывающей системы (генетические заболевания, аутоиммунные процессы, болезни крови);
- курение, прием наркотиков, частое употребление алкоголем;
- онкологические заболевания;
- избыточный вес;
- беременность (увеличивающаяся в размерах матка сдавливает нижнюю полую вену, провоцируя застой крови).
При необходимости длительного постельного режима нужно в обязательном порядке выполнять мероприятия по профилактике тромбоза вен ног
Лечение флеботромбоза: традиционная и народная медицина
Все из нас знают простую истину, что лечение любого заболевания нужно начинать как можно раньше. Пациентам, у которых диагностирован флеботромбоз нижних конечностей, врачи окажут помощь на любом этапе от стадии формирования до стадии реканализации.
Своевременное лечение делает прогноз благоприятнее – в разы снижается риск тромбэмболии, прекращается дальнейшее распространение тромба, происходит рассасывание тромба с восстановлением просвета вены в той или иной степени, а это значит, что сводятся к минимуму проявления посттромбофлебитического синдрома.
Как лечить флеботромбоз? Терапия данного заболевания всегда комплексная. Как уже упоминалось ранее, оно зависит от этиологии и степени развития патологии. Схема лечения предполагает консервативную терапию и, по необходимости, хирургическое вмешательство.
Консервативные методы заключаются в:
- Приём медикаментов. Для улучшения реологических свойств крови и повышения эластичности стенок сосудов применяются различные группы медикаментов: флеботоники, антиагреганты, противовоспалительные препараты и антикоагулянты.
- Проведении местной терапии. Использование мазей и гелей, оказывающих противовоспалительный, венопротекторный, противоотёчный и другие эффекты.
- Ношении медицинского компрессионного трикотажа или осуществления бинтования конечностей.
- Питание. Диета при флеботромбозе нижних конечностей исключает алкоголь, острое. Следует выпивать не менее 2л жидкости и употреблять пищу, богатую антиоксидантами.
Если методами консервативной терапии добиться положительного результата не удалось, то будут применены хирургические методы.
В случае острого развития заболевания в домашних условиях требуется как можно более ранний вызов бригады скорой помощи.
Мнение эксперта
До момента приезда медиков важно постараться зафиксировать конечность в неподвижном состоянии. Это снизит риск отрыва тромба.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Флеботромбоз — ванночки из трав
Лечение илеофеморального тромбоза
Всех без исключения больных с установленным диагнозом «илеофеморальный тромбоз» в обязательном порядке госпитализируют в ангиохирургический стационар. Перевозить пациента необходимо в лежачем положении. До момента оказания медицинской помощи он должен придерживаться строжайшего постельного режима. Если отсутствует возможность выполнить качественное обследование пострадавшего, то ему назначают антикоагулянты, фибринолитики и тромболитики на срок до 10 дней.
Общие рекомендации по ведению больных с острым илеофеморальным тромбозом:
- Препараты-антикоагулянты: низкомолекулярный Гепарин, Логипарин, Фраксипарин.
- Устранение боли, выведение пациента из шокового состояния.
- Снятие спазма с сосудов, нормализация гемодинамики.
- Препараты для тромболизиса: Стрептокиназа или Урокиназа. Однако следует помнить, что использование тромболитических препаратов всегда сопряжено с риском развития кровотечения и гибелью больного. Поэтому препараты тромболизиса назначают только пациентам в возрасте до 50 лет, у которых острый тромбоз случился не позднее чем за 7 дней до обращения к доктору. При этом у пациентов должны быть установлены кава-фильтры, в противном случае высока вероятность распространения мелких частиц тромба по кровотоку и развитие легочной эмболии.
- Препараты-активаторы фибринолизиса: Компламин, Теоникол, Никотиновая кислота (внутривенное введение), Пирогенал (внутримышечное введение).
- Нормализация реологических показателей крови осуществляется с помощью препаратов Трентал, Эуфиллин, Актовегин и пр.
- Если развивается воспаление, то показано назначение антибиотиков.
Операцию при илеофеморальном тромбозе назначают только по жизненно важным показаниям: если у больного диагностированы флотирующие тромбы, которые представляют угрозу тромбоэмболии легочной артерии, либо при развитии осложнений тромбоза. К ним относят: эмбологенный тромбоз, высокий риск развития гангрены на фоне синей флегмазии, восходящий тромбоз.
Существуют также относительные показания к операции, среди которых:
- Отсутствие эффекта от лечения лекарственными средствами на протяжении 2-3 дней.
- Длительность тромбоза более 8 дней.
- Старческий возраст.
Тромбэктомия является основным методом хирургического вмешательства при илеофеморальном тромбозе. Следует помнить, что при синей флегмазии консервативная терапия оказывается бесполезной в 100% случаев. Прогноз при синей флегмазии во многом определяется тем, как своевременно было проведено хирургическое вмешательство (до момента развития гангрены). При этом пациентам показана радикальная тробэктомия. Риск ТЭЛА повышается при проведении тромбэктомии на правой подвздошной вене.
Диагностика
Диагностика заболевания начинается с осмотра больного. По характерному набору симптомов, врач сможет заподозрить илеофеморальный тромбоз.
Для подтверждения диагноза используют следующие инструментальные методики:
- Дуплексное или триплексное сканирование.
- Рентгеноконтрастная флебография.
- Радионуклидная флебография.
- Сканирование с меченым фибриногеном.
Обязательно нужно разграничить илеофеморальный тромбоз с рожистым воспалением, с почечной и сердечной недостаточностью, радикулитом, артритом, бурситом.
Профилактика
- Соблюдение сбалансированной диеты и поддержания нормальной массы тела.
- Исключить либо свести к минимуму алкоголь, жирную, жаренную, соленую пищу и копчености, уксус, кофе.
- Необходимо вести умеренно-активный образ жизни. Рекомендуется выполнять гимнастические упражнения без поднятия большого веса и занятий на растяжение. Полезна ходьба, плавание, танцы, велосипедный спорт, бег на лыжах.
- Носите удобную, не стесняющую движения одежду, используйте удобную обувь с каблуком не выше четырех сантиметров.
- Людям, имеющим признаки варикозной болезни и отягощенную наследственность, следует регулярно проходить осмотры у флеболога.
- При вынужденных длительных статических нагрузках (авиаперелеты, длительные поездки на автотранспорте и т. д.) а также при хирургических вмешательствах.
Записаться на прием к врачу-флебологу для постановки диагноза и назначения терапии можно по единому многоканальному телефону 676-25-25 или оставив завку на сайте.
Диета при тромбофлебите
Большое количество свежих овощей, фруктов, клетчатки, орехов, злаков, цельнозерновых сортов хлеба. Из продуктов растительного происхождения благотворным действием при венозных заболеваниях также обладают:
- гинкго билоба,
- имбирь,
- красный стручковый перец,
- корень валерианы,
- чеснок,
- ягоды боярышника.
Пищевые добавки и витамины:
- витамины С, А, Е и В6,
- льняное масло,
- магний и кальций (в комплексе),
- пикногенол.
К группе риска по развитию флеботромбоза относятся:
- Беременные женщины, особенно во втором – начале третьего триместров, и женщины в послеродовом периоде.
- Люди с избыточной массой тела, ведущие малоподвижный образ жизни и сидячую работу.
- Пожилые люди особенно с заболеваниями опорно- двигательного аппарата.
- Пациенты с онкологическими заболеваниями.
- Пациенты с декомпенсированными формами сердечно-сосудистых заболеваний.
- Лица, чья деятельность связана с подъемом тяжестей или перепадами атмосферного давления.
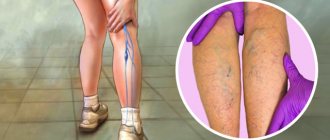
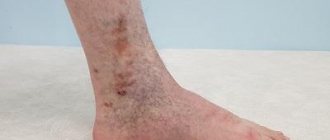
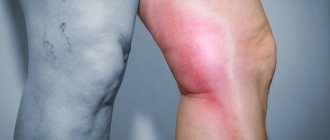
Симптомы тромбофлебита
- болезненность,
- появление местного отека конечности,
- подъем температуры,
- уплотнение и покраснение по ходу пораженной вены.
В случае тромбофлебита поверхностных вен пациент может отмечать постепенное нарастание интенсивности описанных выше изменений в течение нескольких дней.
При наличии этих симптомов необходимо обязательно проконсультироваться со специалистом.
Однако при тромбозе глубоких вен (флеботромбозе) основным симптомом чаще всего является отек пораженной конечности, хотя следует помнить, что многие пациенты при этой форме заболевания, могут в течение длительного времени не иметь никаких симптомов.
Если отек и болевой синдром носят выраженный характер, а такжке сопровождаются высокой лихорадкой или одышкой с приступами кашля или болями в груди, необходимо осуществить вызов бригады скорой медицинской помощи.
Эти симптомы могут означать развитие тромбоза глубоких вен, что значимо увеличивает вероятность отрыва тромба и его миграцию в сосуды легких.